Über die ungewöhnliche Lebensform von Menschen im Koma und Wachkoma
Behinderte in Familie, Schule und Gesellschaft Nr. 6/98. Thema: Bewußtsein und Bewußtheit Behinderte in Familie, Schule und Gesellschaft (6/1998)
Inhaltsverzeichnis
- Grenzbereiche der Wahrnehmung
- Prolog
- Verständnis von Menschen im Koma:
- Zerbrechlichkeit des Lebens:
- Ängste und Faszination
- "Hoffnungslose Fälle"?
- 1. Wer sind diese Menschen und wie werden sie wahrgenommen?
- 2. Über welche Wahrnehmungen verfügen Menschen im Koma und Wachkoma? Was und wie nehmen Menschen im Koma wahr?
- 3. Was können wir Außenstehende tun?
- Interview mit Anke:
- Literatur
- Anmerkung:
- Der Autor
Die ungewöhnliche Lebensform von Menschen im Wachkoma führt andere Mitmenschen in Grenzbereiche unserer Wahrnehmung: in Bezug auf die unvorstellbare Innenwelt unseres Gegenübers und in Bezug auf unseren eigenen Standpunkt als Außenbeobachter eines zutiefst befremdlichen Anderen. Das Gewahrwerden von "Steckengebleiben"und "Eingefroren-Sein"als eine menschenmögliche Kompetenz auf dem Weg aus den Untiefen eines akuten Komas ermöglicht ein Verständnis, das die vegetativen Zeichen und angedeuteten Regungen des autonomen Körperselbst zum Aufbau eines tonisch-empathischen Dialogs wahrnimmt und in alltagsnormale Kommunikations- und Versorgungsstrukturen integriert.
Ich muß Sie darauf vorbereiten, daß ich keinen fachwissenschaftlichen Vortrag im engeren Sinne zu halten gedenke. Auch werde ich heute eine andere Vortragsmethode verwenden, die sich als ästhetische Haltung versteht, d.h. eine ständige Oszillationsbewegung zwischen distanzierter medizinischer Reflexion und empathisch ärztlicher Nähe. Neben medizinischer Sachinformation dürfen Sie rationales Nachvollziehen und poetisches Erinnern des unaufhebbaren Wechselverhältnisses unser selbst zum Anderen erwarten. Quer zu diesem Spannungsfeld werde ich ein beziehungsreiches Netz knüpfen zwischen Koma und Wachkoma als objektiver Gegenstand unserer Erkenntnis auf der einen Seite und dem Menschen im Koma und Wachkoma als Subjekt, als Individuum und Person auf der anderen Seite. Erst in der gemeinsamen Reflexion, im Handlungsdialog gestalten Außenbeobachter und Innenbeobachter als ICH und DU das gemeinsame Dritte (Buber, 1984), ein gemeinsames Zwischenfeld der Mitmenschlichkeit und Nächstenliebe. Beide gehören der Gattung Mensch an und gestalten das Gattungsselbst (Lifton & Markusen, 1992). Diese doppelsinnige Wahrnehmung einer Kultur des Dialogs wechselseitiger Anerkennungsverhältnisse ist mein zentrales Anliegen: die Erhaltung der Einheit des Menschen in der Menschheit, das Humanum, eine neue Identität des Menschen, die sich auf die Verletzlichkeit und die Förderung der Autonomie des Anderen gründet.
"Ich kann mir keinen Zustand denken, der mir unerträglicher wäre, als bei lebendiger und schmerzerfüllter Seele der Fähigkeit beraubt zu sein, ihr Ausdruck zu verleihen."
(Montaigne, zit. nach Sangmeister, 1993)
Dieses einfühlsame Bekenntnis des großen Philosophen der Frührenaissance kommt mir oft in den Sinn, wenn mich die Frage bewegt, was sich hinter den verschlossenen Augen und den regungslos erstarrten Körpern von Menschen, die im Koma liegen, eigentlich abspielt. Offenbar haben wir es hierbei mit einem typischen Grenzbereich menschlicher Wahrnehmung zu tun, der unserer normalen Erfahrung nicht zugänglich ist und mit großer Handlungsunsicherheit verbunden ist.
Ich möchte Sie mit der ungewöhnlichen Lebensform von Menschen im Koma und Wachkoma bekannt machen und Ihnen von meinen Erfahrungen aus der Arbeit mit bewußtlosen Menschen und ihren Angehörigen berichten. Da der Veranstalter gebeten hat, auf jede bildhafte Darstellung zu verzichten, bin ich ganz auf die Kraft meiner Sprache, Ihr intensives Zuhören und Ihr Vorstellungsvermögen angewiesen.
Wir leben in einer Zeit, in der keine Zeit zu sein scheint für eine existentiell orientierte Medizin, die danach fragt, was es bedeuten könnte "komatös" oder "apallisch" zu sein, ganz zu schweigen von der Frage, welches Leben die Betroffenen eigentlich führen müssen, was sie wahrnehmen und empfinden, welchen Sinn ihre Erkrankung haben könnte und wie man ihnen über die Medizin hinaus psychologisch, technisch, kulturell helfen könnte, um ihnen zu ermöglichen, ein erfülltes und humanes Leben zu führen.
Diese Anästhesie der modernen Biomedizin für das Existentielle und Menschliche der Kranken hat in der Gesellschaft eine allgemeine Entsprechung. Zwar besteht eine gewisse Neugier und Faszination für extreme Lebensformen und menschliche Grenzerfahrungen. Es gibt kaum eine Fernsehserie, in der nicht ein Mensch ins Koma fällt und erst dann wieder erwacht, wenn sich äußere zwischenmenschliche Konflikte aufgelöst haben. Hier aber wird "Koma" als Katalysator verhakter zwischenmenschlicher Prozesse unterhaltsam funktionalisiert, sein abgründig schockierender Charakter wird verharmlost, sein Schrecken nur gleichsam gebannt.
Es erscheint faszinierend, daß Menschen tage- und wochenlang mittels Narkose in ein "künstliches" Koma gelegt werden können, um ihnen Schmerzen und Stress zu ersparen. Wenn man darüber nachdenkt, wird einem die ungeheuerliche Macht bewußt, die in diesem Tun von Menschen über Menschen ausgeübt wird. Dieses Tun stellt eine von außen gesteuerte medikamentöse Vergiftung des Gehirns dar. Menschen im "künstlichen Koma" und in anderen Formen der Narkose sind der Umwelt völlig ausgeliefert. Sie sind auf die Verantwortung, die Mitmenschlichkeit und die Gnade anderer Menschen angewiesen, wieder aufwachen zu dürfen.
Im Unterschied dazu ist das "natürliche" oder "echte" Koma die Folge einer schweren Hirnschädigung. Seine Dynamik ist genau anders: nicht von außen steuerbar und hinsichtlich Dauer und Folgeschäden nicht vorhersagbar. Menschen im Koma entziehen sich dem kontrollierten Zugriff und Streben nach Verfügbarkeit der modernen Medizin. Aber: auch Menschen im natürlichen Koma sind hinsichtlich der Chancen zum Wiedererwachen auf echte mitfühlende Anteilnahme und intensive Zuwendung von seiten der Umwelt angewiesen.
Im Unterschied zum defizitär-medizinischen Verständnis, welches Koma als "Ausfall des Bewußtseins" definiert, liegt für mich aus beziehungsmedizinischer Sicht die existentielle Bedeutung des Komas in der Komaerfahrung als ein höchstpersönlicher, innerlich wahrgenommener Wandlungs- und Reifeprozeß (Holfelder, 1997). Ich begreife Koma nicht als defizitär-vegetativen Zustand, sondern als einen zutiefst existentiellen und dynamischen Veränderungsprozess, in dem sich ein Mensch unter bestimmten Lebensumständen auf Kernzonen seines autonomen Körperselbst aktiv zurücknimmt (Zieger, 1995a). Er kann in dieser höchst verletzlichen und schutzbedürftigen extremen Lebensform am Randes des Todes auf unbestimmte Zeit verharren. Er kann im Koma loslassen und sterben oder wieder "aufsteigen" in die Welt der wachbewußten Menschen. Koma gehört zum menschlichen Leben, ist Alltag. Jeden von uns kann ein solches Schicksal ereilen (Zieger, 1993).
Kaum ein Ereignis führt uns die Zerbrechlichkeit des menschlichen Lebens so abrupt vor Augen, wie eine schwere Gehirnverletzung, zum Beispiel nach einem Autounfall. Es ist ein Merkmal unserer Kultur, daß um das Überleben von Unfallopfern und anderer Schwerstkranker mit allen Mitteln gekämpft wird. Eine Reanimation ist erfolgreich, wenn Atmung und Kreislauf wieder funktionieren. Was aber passiert, wenn das Bewußtsein nicht wiederkehrt und die Menschen für Tage, Wochen, Monate, Jahre, ein Leben lang im Koma verbleiben? Wie wird dann mit ihnen umgegangen?
Das, was Außenstehende am Komazustand anderer Menschen ängstigt, ist ihre Reaktions- und Leblosigkeit, das plötzliche Entzogensein von vertrauter Nähe, ihre befremdliche Unnahbarkeit und sprachlose Abgeschiedenheit. Dieser Wandel wird nicht selten als Schock, als körperlich spürbare Verletzung, als bodenlose Verunsicherung und überwältigende Hilflosigkeit erlebt. Hinter der bedrohlichen Fremdheit und Andersheit steigt tiefe Angst auf, die Angst, einen nahestehenden Menschen zu verlieren, und - die Angst vor dem eigenen Tod.
Was, glaube ich, am Zustand eines Koma fasziniert, ist das Eintauchen in eine unbekannte Welt, in Tiefendimensionen menschlicher Existenz (Mindell, 1988), das Wegtauchen bis an den Grund des Ozeans (Tavalaro, 1998), in Bereiche des Unbewußten und Vergessens, in das geheimnisvolle Leben am Rande des Todes. Komaerfahrungen sind mächtige, spektakuläre Widerfahrnisse und Begebenheiten von großer persönlicher Bedeutung (Holfelder, 1997). In beängstigender Weise wird die Aufhebung der sicheren, geordneten, raumzeitlichen Dimensionen des alltäglichen Bewußtseins in tiefe erinnerungslose Bewußtlosigkeit oder in traumartige Bewußtseinsferne, in Zustände zerfließender oder erstarrter Verkörperung bis hin zu Beglückung, Extase und Außer-sich-selbst-sein und Außer-dem-Körper-sein erfahren.
Inhaltsverzeichnis
Für die modernen biotechnische Hochleistungsmedizin sind Koma-Patienten, insbesondere "Apalliker", "Schrott" oder "Ausschußware", die Opfer, der Preis für den Fortschritt. Viele Schulmediziner sehen in ihnen "hoffnungslose Fälle". Nach den Sterbehilferichtlinien für Ärzte in der Schweiz und Holland ist es erlaubt, das Sterben unheilbar Kranker, zu denen auch "irreversibel Komatöse", also Menschen im Dauerkoma, gezählt werden, aktiv herbeizuführen. Eine solche aktive Sterbehilfe ist in Deutschland seit den Nürnberger Ärzteprozessen 1947 verboten (Kolb & Seithe) . Die moderne Biomedizin hat mit ihrer naturwissenschaftlichen Fundierung seit einem Jahrhundert große Erfolge zu feiern. Der Kern dieses Fortschritts liegt jedoch darin, daß die leib-seelisch-geistige Identität des menschlichen Seins in einzelne Organe aufgespalten und auf das rein physikalisch-körperliche reduziert wurde. Das "Euthanasie"-Programm im Dritten Reich hatte seine geistigen Wegbereiter in Rassismus und Biologismus, in einer Medizin ohne Gewissen: "Es ist", wie Viktor von Weizsäcker anläßlich der Nürnberger Ärzteprozesse 1947 sagte, "der Geist, der den Menschen nur als Objekt wahrnimmt. Weil die (in Nürnberg) angeklagten Taten aus einer überlebten Art von Medizin aus geschahen, die in sich selbst keine Hemmungen gegen unsittliches Handeln enthält, darum fanden sie auch in dieser Art Medizin keinen Schutz und keine Warnung gegen mögliche unsittliche Handlungen. Denn es kann wirklich kein Zweifel darüber bestehen, daß die moralische Anästhesie gegenüber den Leiden der ... zu Experimenten Ausgewählten begünstigt war durch die Denkweise einer Medizin, welche die Menschen betrachtete wie ein chemisches Molekül oder ein Versuchskaninchen" (S. 108).
Trotz Nürnberger Ärztekodex hat sich diese Denkweise bis heute im wesentlichen erhalten. Das Psychische, das Emotionale, das Subjektive und das Persönliche wurde seit Mitte des letzten Jahrhunderts, als sich die Medizin aufmachte, eine naturwissenschaftliche Medizin zu werden, zunehmend aus der medizinischen Wissenschaft vertrieben. Der auf Verobjektivierung und Verwertbarkeit orientierte Blick erschöpft sich im Falle eines Dauerkomas auf die kühle Feststellung eines zwar bemitleidenswerten Zustandes, sonst aber sei dieses Leben medizinisch und neurologisch nutzlos und wertlos. Diese Grundauffassung ist wesentlicher Bestandteil der Biomedizin und der Europäischen Bioethik-Konvention mit ihrer latenten Bereitschaft zur Sterbehilfe für "irreversibel Kranke": durch Nahrungsentzug, d.h. Verhungernlassen und zur Freigabe "Nichteinwilligungsfähiger" zu Forschungszwecken (Zieger, 1995b).
Es geht um die Wahrnehmung und Akzeptanz dieser Menschen als Menschen und nicht als "Vegetables" oder "Gemüse" oder als "medizinische Ausschußware", derer sich eine Gesellschaft entledigen dürfe, weil deren Leben zu erhalten sich nicht lohne oder "Unsummen" koste. Es geht auch nicht um "Sterbende" oder "Hirntote", sondern um Schwerstkranke und Schwersthospitalisierte als lebendiger Teil unserer Gesellschaft - wie du und ich - nur mit dem Unterschied, daß sie durch traumatische oder krisenhafte Ereignisse in eine höchst isolative Lebenssituation mit einer extremen Lebensform geraten sind, aus der sie nicht aus eigener Kraft herauskommen können. Menschen im Koma und Wachkoma benötigen für ihre Entwicklung eine spürbare Rückmeldung über die Wirkung ihrer selbst in der Welt, und zwar durch einen körpernahen Dialog mit anderen Menschen.
Daß heute Menschen im Koma und Wachkoma überleben können, ist eine großartige Leistung der Intensivmedizin als Teil einer entwickelten Humanmedizin und unserer Kultur. Für die Betroffenen und ihre Angehörigen hat sich das Leben schlagartig und auf dramatische Weise verändert. Ich sehe keinen Grund, angesichts dieser ungewöhnlichen Lebensform zu resignieren. Ich verstehe diese Grenzbereiche menschlichen Lebens als eine Herausforderung und Aufgabe, die es im Dialog mit anderen Menschen gemeinsam zu lösen gilt, so gut es geht und so lange wie möglich.
-
Wer sind diese Menschen und wie werden sie wahrgenommen? - Die Perspektive des Außenbeobachters.
-
Über welche Wahrnehmungen verfügen Menschen im Koma und Wachkoma und was erleben sie? - Die Perspektive des Innenbeobachters und der Betroffenen selbst.
-
Was können wir Außenstehende tun, sie so wahrzunehmen, daß ihnen und uns ein humanes Zusammenleben ermöglicht werden kann? - Die gemeinsame humane und soziale Perspektive.
Warnung
Dieser Absatz wurde vom Konverter eingefügt, weil LogicTran hier eine falsche Struktur erzeugt. Eine 'section' kann nicht aus einem 'title'(Überschrift) alleine bestehen. Hätten die möglicherweise nachfolgenden Elemente eine Ebene tiefer liegen sollen? Bitte bereinigen Sie die Dokumentstruktur und führen sie die Konvertierung nochmals durch!
Inhaltsverzeichnis
In der Antike bedeutet Koma (griech.) soviel wie "tiefer Schlaf". Daß Menschen in ein Koma fallen können, ist eine geschichtlich schon seit etwa 2000 Jahren bekannte menschliche Fähigkeit. Schon bei Hippokrates ist zu lesen, daß Menschen im Koma starke Reize benötigen.
Im Mittelalter wird Koma als Symptom unterschiedlicher Krankheiten und Lebensereignisse verstanden wie Trunksucht, verdorbene Körpersäfte, fieberhafte Zustände, unterschiedlichste Gewalteinwirkungen durch kriegerische Handlungen, Raubüberfälle, Schläge auf den Kopf und vielerlei anderer Affektionen.
Unter dem Eindruck der experimentellen Medizin vollzieht sich um die letzte Jahrhundertwende ein entscheidender Bedeutungswandel: Koma wird zu einer eigenen Krankheitseinheit, die dadurch gekennzeichnet ist, daß sich im Gehirn physiologische Prozesse nicht mehr in psychologische umsetzen (Kraepelin, 1899). Mit der Aufspaltung des Menschen in physiologische und psychologische Funktionsebenen und mit der Zuordnung des Komas zur bewußtseinsunfähigen physiologischen Ebene verschwindet das empfindsame und zum Erleben fähige seelische Subjekt aus dem Koma.
Die Entwicklung von Komaskalen hat in diesem Jahrhundert das Vorhandensein eines Komas an äußerlich beobachtbare Verhaltensreaktionen auf bestimmte Reize hin festgemacht. In der weltweit verbreiteten Glasgow Coma Scale (GCS) dienen ganze drei Verhaltensparameter zur Bestimmung der Komatiefe: das Augenöffnen, die motorische Reaktion und die verbale Reaktion. Jede Reaktion bekommt einen Punktwert. Je weniger Punkte, desto tiefer das Koma. Die Wahrnehmung eines Menschen im Koma wird auf wenige Verhaltensmerkmale reduziert und quantifiziert. Koma wird zum objektiven Tatbestand. 8 von 15 Prüfmerkmalen sind mit Schmerzen wie z.B. Kneifen in die Brust verbunden.
Abgesehen von der extrem reduzierten Wahrnehmung eines Menschen in der GCS besteht das Problem darin, daß der Verlust von Reaktionsfähigkeit im tiefen Koma gleichgesetzt wird mit dem Verlust von Empfindungsfähigkeit: Menschen, die nicht reagieren und die Augen geschlossen halten, sind per definitionem bewußtlos und empfindungslos. Wer nicht reagiert, sich nicht motorisch entäußert, wird nicht wahrgenommen. Und wer sich nicht bewegt, kann nichts wahrnehmen, empfinden und erleben. Auf eine kurze defektpathologische Formel gebracht, bedeutet Koma, zu nichts Psychischem mehr fähig zu sein.
Bereits 1989 äußerte sich der Medizinethiker Brody zu den Problemen des "vegetabilen Patienten" wie folgt: "Demnach stirbt ein Mensch dann, wenn die im Kortex angesiedelt höhere Wahrnehmungsfähigkeit verlorengeht. Nach dieser Hypothese wären alle die physiologische Funktionstüchtigkeit erhaltenden Maßnahmen abzubrechen... Wäre hier, trotz der Tatsache, daß ihr Körper selbst noch am Leben ist, nicht besser vom Verlust der Persönlichkeit zu sprechen?... Es ist dieser Verlust der Fähigkeit, vernunftmäßige Entscheidungen zu treffen, für andere zu empfinden und diese Gefühle auch auszudrücken, ein Verständnis für Schönheit und Wahrheit, die dem Leben einer Person erst seinen wirklichen inneren Wert verleiht... Die Nichtbehandlung dieser Patienten, die Patienten sterben zu lassen, heißt auch die schreckliche Frustration beenden, wie sie die Familie und das ganze Personal erfahren hat, das sich für die Versorgung der Patienten so viel Zeit genommen hat" (S. 296ff.).
Diese Sichtweise hat einen ganz entscheidenen Einfluß auf das Verhältnis des modernen Mediziners zu Koma-Patienten. Koma hat für die moderne Medizin keinen Wert, Komapatienten bedeuten ihr nichts. Nach einer neueren Umfrage wollen 75% aller Mediziner im Koma nicht mehr intensivmedizinisch behandelt werden. Von da aus bedarf es nur noch eines kleinen Schrittes zur Überwindung moralischer Hemmungen, dieses Leben ohne Wert liegen zu lassen oder doch lieber gleich Sterbehilfe zu leisten.
Aus beziehungsmedizinischer Sicht ist ein Koma nicht lediglich das Ergebnis einer äußeren Gewalteinwirkung und kein passiver Zustand, sondern eine aktive, bis auf tiefste Bewußtseinsebenen und Kernzonen des autonomen Körperselbst zurückgenommene, extreme Lebensform am Rande zum Tode (Abb. 1). Ein Koma hat Schutzfunktion und ermöglicht es einem Menschen, ganz bei sich selbst zu sein. Ein Koma kann ein Stadium im Sterbeprozess sein, aber auch Ausgangspunkt eines neuen, anderen Lebens, der Wiedergewinnung von Autonomie und neuer Identität (Zieger, 1993).
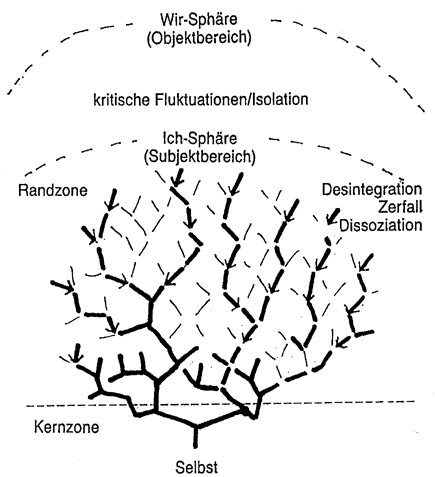
Abb1.: Mosaikartiger Zerfall (Kollaps) des Subjekts im Koma und Zurücknahme auf die Kernzonen des autonomen Körperselbst.
Der Begriff Wachkoma oder "apallisches Syndrom" entspricht in etwa dem französischen coma vigile. Mit dem Begriff des Wachkomas, der weniger negativ besetzt ist, wird die charakteristische Zwischenstellung zwischen Koma und Wachsein bezeichnet. Sein Erstbeschreiber, der Psychiater Kretschmer, formulierte 1940:
"Die Kranken liegen mit geöffneten Augen da ... Trotz Wachsein ist der Patient unfähig zu sprechen, zu erkennen, sinnvolle Handlungsformen erlernter Art durchzuführen. Dagegen sind bestimmte vegetative Elementarfunktionen, wie etwa das Schlucken, erhalten. Daneben treten die bekannten, frühen Tiefenreflexe, wie Saugreflex, Greifreflex hervor."
Ungezählt ist die Summe derer, die im Krieg durch Hirnverletzungen und Kopfschüsse in solch einen Zustand gerieten. Es gibt auch keine Untersuchungen darüber, wieviele Wachkoma-Patienten im Dritten Reich als "lebensunwert" vernichtet wurden. Es ist aber davon auszugehen, daß die allgemeine Versorgungslage der Pflegeeinrichtungen und Psychiatrischen Anstalten pflegerisch so schlecht war, daß diese Menschen innerhalb kurzer Zeit an Wundliegen, Auszehrung und Lungenentzündung verstarben.
Die Chance auf ein Überleben von Menschen im "apallischen Syndroms" hat sich erst nach dem Zweiten Weltkrieg mit der Entwicklung der modernen Intensivmedizin entwickelt. In der Monographie von Gerstenbrand, einem Innsbrucker Neurologen, aus dem Jahre 1967 zum traumatisch apallischen Syndrom wurden erstmals die Grundlagen für eine moderne Behandlung und Rehabilitation und erstmals die Stadien der Remission bis zur vollen beruflichen und sozialen Reintegration beschrieben. Das bis dahin vorherrschende traditionelle Verständnis vom "Apalliker" als Defektmensch wurde damit erstmals in Frage gestellt.
1969 tauchte dann in den USA und England die Bezeichnung vegetative state, in Frankreich coma vigile (Wachkoma) auf. Die Großhirnrinde, das Pallium, sei abgeschaltet, die Kranken führten nur noch ein Leben auf der Grundlage ihre vegetativen Nervensystems, welches durch Zentren im Hirnstamm und Zwischenhirn reguliert werde und über keinerlei "Bewußtsein" verfüge.
Die "human vegetables" wie man von jetzt ab die Lebensweise dieses "menschlichen Gemüses" mitleidsvoll belächelnd bezeichnete, wurden zum Prototyp eines höchst befremdlichen, wenn nicht schon beängstigenden Verharrens zwischen Leben und Tod, in einem unveränderlichen Dauerstadium, wie ein Coccon oder Larvenstadium, jedoch ohne Aussicht auf Wandel (ob nun als wunderschöner Schmetterling zum Himmel aufsteigend oder als gefräßiger Wurm in die unterirdische Welt der Schädlinge eintauchend), resistent gegen jede Therapie, aber auch nicht sterbend - letzteres würde uns Außenbeobachter endlich erlösen vom Anblick dieser "unerträglichen Monster" (Müller, 1996).
Ich habe viele körperliche entstellte Menschen im Wachkoma gesehen. Viele waren in der Stellung erstarrt, in der sie abgelegt und jahrelang verwahrt wurden: in Schmerz und Spastik erstarrte Körper. Der Anblick des unerträglichen Seins dieser verkörperten Vernachlässigungen hat mir zu Beginn meiner Arbeit mit Koma-Patienten manche schlaflose Nacht bereitet. Es hat eine gewisse Zeit gebraucht, bevor ich das Abstoßende dieses Anblicks in liebevolle Zuwendung wandeln konnte. Foucault beschrieb in seiner Geburt der Klinik, wie aus dem Rationalismus ein Normbegriff entstand, der die bürgerlichen Ängste in die Aufrechterhaltung der gesellschaftlichen Ordnung integrierte. Aus dem Bemühen um eine Norm für menschliches Verhalten wurde Verkrüppelung zur Behinderung umdefiniert und als Bestandteil der sozialen Gemeinschaft dingfest gemacht. Der Anblick entsetzlicher Verkrüppelung wurde in unserem Jahrhundert zur Behinderung umästhetisiert und die eigentliche, dahinterstehende soziale Vernachlässigung unsichtbar gemacht. Das Abartige und Böse einer Verunstaltung wurde gebannt und ist einer Mischung aus Unbehagen und unverhohlener Neugier gewichen. So paradox es erscheinen mag: mit der ästhetischen Wahrnehmung der Körperlichkeit wurden aber überhaupt erst die Grundlagen dafür geschaffen, die kleinen Zeichen und tonischen Regungen der Selbstaktualisierung ihrer Körperlichkeit überhaupt wahrzunehmen und in die Interaktion mit anderen Menschen einzubeziehen.
Das "apallische Syndrom" oder "Wachkoma" ist heute noch defektmedizinisch definiert als Trennung des Hirnmantels (Pallium, Neokortex) vom Hirnstamm. Da die Großhirnrinde kein Bewußtsein mehr produzieren könne, bliebe der Patient dem "vegetativen Zustand" verhaftet, der vom Hirnstamm gesteuert wird. Dieses dualistische Denkmodell von höheren, an die Intaktheit der Großhirnrinde gebundenen bewußtseinsfähigen Funktionsebenen, die eine menschliche Persönlichkeit ausmachen, und von den niederen, primitiven Funktionsebenen, die einen Menschen zum empfindungslosen vegetativen Hirnstammwesen herabsinken lassen, ist für die defektmedizinische Wahrnehmung vorherrschend.
Aus der Hirnforschung selber mehren sich die Belege dafür, daß Menschsein nicht auf die neurozentristische Formel ein intaktes Gehirn haben reduziert werden kann. Was wäre die Großhirnrinde denn ohne einen intakten Hirnstamm? Und was wäre das intakte Gehirn ohne einen wahrnehmenden und handelnden Körper? Die historische Debatte über die Trennung von Leib und Seele hat sich - wie man an der Debatte über den Hirntod sehen konnte - verlagert auf die Trennung von Gehirn und Körper. Der "Hirntote" hat einen lebendigen Körper. In der Vision der modernen Biomedizin sollen Menschen mit intakten Gehirnen und kranken Körperorganen nicht mehr einzelne neue Organe, sondern neue ganze Körper transplantiert werden. Die Identität solcherart neu zusammengesetzter Menschen wäre ganz auf das intakte Gehirn konzentiert. Der Körper wird nur noch gebraucht, um das Gehirn als "Krone der Schöpfung" so lange wie möglich zu erhalten. Der nächste logische Schritt wäre der Verlust des Körpers und der Mensch als isoliertes Gehirn. Das Dilemma ist offensichtlich.
Beim Koma und Wachkoma stellt sich das Problem anders: hier ist es durch Unterbrechungen der Kontakte des neuralen Selbst zum "Ausfall des Bewußtseins" gekommen, zwar noch nicht zum Hirntod (als dem Tod des Menschen), aber zu einem Teilhirntod. Man könnte logischerweise sogleich eine neue Todesdefinition anschließen: der Teilhirntod als der Tod des Menschen. Diese Tendenzen gibt es bekanntlich in den USA.
Glücklicherweise hat sich dieser logische Rationalismus in Deutschland bisher nicht durchsetzen können. Es sprechen auch wissenschaftliche Tatsachen gegen ihn. Im Falle des "apallischen Syndroms" haben computerberechnete Aktivitätsstudien (Positronen-Emissionstomographie; PET) ergeben, daß die Aktivitätsverteilung im Gehirn nicht schichtweise "ausgefallen", sondern eher mosaikartig zerfallen ist.
Im Verständnis einer beziehungsmedizinischen Netzwerktheorie ist Wachkoma als ein hochgradiger Dissoziationszustand der leib-seelisch-geistigen Integrität eines menschlichen Individuums zu verstehen. Diejenigen funktionellen Körper-Hirnsysteme, deren Zusammenwirken vormals das Gesamt der Identität einer menschlichen Persönlichkeit ausmachten, sind durch das schädigende Ereignis und in ihrer Integrität zerfallen, gleichsam entrückt und auf elementare Stufen des autonomen Körperselbst zurückgenommen.
Ich nehme die klinischen Definitionsmerkmale auf: sie atmen spontan, sie liegen mit offenen Augen da und blicken ins Leere, d.h. sie fixieren nicht, sie verfügen über einen normalen Schlaf-Wachrhythmus. Die entscheidenden Definitionsmerkmale aber lauten:
-
Es findet sich keine sinnvolle Reaktion auf Ansprache oder Berührung
-
Es findet sich keine eigene Kontaktaufnahme zur Umwelt (ANA, 1993).
Hier offenbart sich ein grundlegendes Wahrnehmungsproblem. Die Beurteilung der Sinnhaftigkeit einer Reaktion ist kein objektives Kriterium, sondern immer eine subjektive Zuschreibung auf Grund der Interpretation eines Verhaltens durch einen Außenbeobachter. Ebenso ist es prinzipiell nicht möglich, allein von der Außenbeobachtung her über eine eigene, also innerlich intendierte Kontaktaufnahme zu urteilen. Beide Kriterien sind in Abhängigkeit von der persönlichen Nähe des Außenbeobachters zum Kranken subjektiv und mit erheblichen Fehlurteilen belastet. Subjektive Urteile sind Bestandteil unseres Alltagslebens und nichts Schlimmes. Schlimm ist nur, wenn sie als Objektives ausgegeben werden.
Aaron Bodenheimer, Arzt und Psychotherapeut aus Zürich, hat in seinem Werk "Versuch über die Elemente der Beziehung" (1967) einmal gesagt: "Wir messen Bewußtsein anhand dessen, wie weit es uns gelingt, Beziehungen herzustellen." Ein Angehöriger, der einen Koma-Patienten gut kennt, wird eher "Bewußtsein" feststellen, als ein distanzierter Mediziner. "Bewußtsein" kann medizinisch-naturwissenschaftlich allein nicht bestimmt werden, sondern benötigt eine umfassende geisteswissenschaftliche Fundierung.
Die Bestimmung des menschlichen Bewußtseins bedarf einer umfassenden Sichtweise über das medizinische Verständnis hinaus durch Hinzuziehen der Wahrnehmungen der Angehörigen über etwaige Reaktionen wie kleine vegetative Zeichen, Tonusänderungen und körpersprachliche Äußerungen als elementares Interaktions- und Beziehungsverhalten.
Im Rahmen des Oldenburger Komaforschungsprojekts konnte gezeigt werden, daß Menschen im Koma und Wachkoma über die Fähigkeit verfügen, spontan und auf, unter Intervention, äußere Reizangebote ihr inneres Verhalten (covert behavior) auszurichten und zu synchronisieren. Bevor es zu offenen, d.h. extern beobachtbaren Verhaltenszuständen kommt (overt behavior), kann man innere, verdeckte Verhaltensänderungen feststellen, und zwar durch Messung vegetativer und zentralnervöser Aktivitäten, etwa im pEEG. Derartige innere Verhaltensänderungen lassen sich am besten bei Reizangeboten von seiten vertrauter Angehöriger, aber auch im Rahmen einer gezielten Koma-Stimulation nachweisen, beim sog. Komastimulations-Monitoring (Zieger et al., 1998). Derartige Meßergebnisse unterstützen eine beziehungsmedizinische Sichtweise, die sich um eine vollständige Wahrnehmung aller Lebensäußerungen bemüht, unter Einbezug von Beobachtungen und Erfahrungen derjenigen Angehörige, Pflegende und Ärzte, die sich tagtäglich um Menschen im Wachkoma kümmern.
Joachim erlitt mit 21 Jahren bei einem Verkehrsunfall ein schweres gedecktes Schädelhirntrauma. Das Computertomogramm zeigte traumatische Blutansammlungen in den Hirnstammzisternen. Joachim hatte schon im tiefen Koma reproduzierbare Herzfrequenzanstiege immer dann, wenn seine Freundin das Krankenzimmer betrat, ohne ihn berührt oder angesprochen zu haben. Dieses Verhalten trat reproduzierbar auf und wurde als eine emergente Leistung interpretiert. Später ließ er sich von ihr zuerst füttern. Sie sagte mir später einmal hinter vorgehaltener Hand, daß sie ihn schon geküßt habe, als er noch an der Beatmung lag. Sage mir einer, diese Begebenheit würde nicht an Dornröschen erinnern.
Ein beziehungsmedizinischer Umgang bemüht sich um die Wahrnehmung "kleiner vegetativer Zeichen" und "primitiver" Reaktionen, die, eingebunden in körpernahe Interaktionen, nicht allein als "Pathologie" , sondern als unbewußte Selbstaktualisierungen, als basale neuropsychologische Kompetenzen und körpersprachliche Dialogangebote entschlüsselt werden können, als eine Art von "Biosemiotik" des Komas.
Die Kranken zeigen ferner: Kauen und Schmatzen, der Kopf ist gestreckt oder angebeugt, der Körper spastisch erstarrt. Die Arme sind über die Brust angewinkelt, die Hände zu Fäusten geballt, abgesehen von einzelnen Fingern, die wie kleine Antennen in die Umwelt hineinragen; die Beine gestreckt oder in der Hüfte gebeugt (sog. Embyronalhaltung).
Nicht selten finden sich auch heute noch tiefe Male des Wundliegen an Steiß, Hüften und Hinterkopf - heute ein regelrechter Pflegefehler - , Gelenkversteifungen und Kontrakturen - eine Folge unzureichender Aktivierung und Mobilisation - , Unterernährung und Auszehrung als Folge von Muskelschwund und unzureichender Kalorienzufuhr, sowie unangenehme Speichel-, Schleim- und Geruchsabsonderungen - als Folge unzureichender Schutzreflexe, mangelhafter Körperpflege und Hygiene bei gleichzeitig erhöher Infektanfälligkeit und Keimbesiedelung.
Diese häufig zu beobachtenden extremen körperlichen Entstellungen und Verkrüppelungen sind kein natürlicher Bestandteil des Krankheitsbildes, sondern ein Ausdruck sekundärer Schädigungen in Folge pflegerischer, therapeutischer und sozialer Vernachlässigung:
Die erstarrte und deformierte Körperlichkeit von Wachkoma-Patienten ist für mich eine sichtbare Antwort auf erlittene Verletzungen, Trennungen und Vernachlässigungen. Sie ist ein Zeichen der Verletztheit, die einen anderen Menschen plötzlich überkommen und wie "Eingefroren" hinterlassen hat. Er ist regungslos gefangen wie in einer Taucherglocke: der Blick durch das Fenster nach draußen ist möglich, der Körper selbst ist von bleierner Schwere umgeben und nur mit größter Kraftanstrengung in Bewegung zu bringen.
Allein durch Verkehrsunfälle und Schädel-Hirntraumen fallen in Deutschland pro Jahr etwa 40.000 Menschen in ein Koma, welches länger als eine Woche anhält. Bei 50% dauert das Koma drei bis vier Wochen. 3000 davon bleiben im sogenannten apallischen Syndrom oder Wachkoma stecken und verharren sechs Monate oder mehr in dieser Lebensform. In diesem Zustand können Menschen im Wachkoma bis an ihr Lebensende verharren.
Wenn man noch die anderen Ursachen wie Reanimations- und Schockzustände, Ertrinkungstraumen, Sauerstoffmangel, schwere Durchblutungsstörungen, Entzündungen des Gehirns hinzuzählt, dürften etwa 200 bis 300 Menschen pro Tag ein Koma erleiden. Genaue Zahlen darüber gibt es nicht. Wenn man die Angaben einer Befragung in norddeutschen Pflegeheimen, die 1994 von zwei Diplomandinnen des Studiengangs Behindertenpädagogik der Bremer Universität durchgeführt wurde, hochrechnet, kommt man zu dem Ergebnis, daß bundesweit zwischen 10 und 12.000 Menschen im Wachkoma leben, in Pflegeheimen oder in häuslich-familiärer Umgebung (Redecker & Sonntag, 1995).
Ein apallisches Syndrom oder Wachkoma kann Monate und Jahre andauern. Von etwa 100 Menschen im Wachkoma, die ich persönlich kennengelernt habe, betrug der längste Verlauf bis zum Wiedererwachen 13 Jahre, und zwar bei einer jungen Frau, die sich heute mit einer technischen Kommunikationshilfe verständigen kann. Wenn auch die Chance, aus dem Koma zu erwachen, ein Jahr nach dem schädigenden Ereignis statistisch deutlich geringer wird und nach 5 Jahren gegen Null geht, wurde in der Literatur immer wieder über Langzeitverläufe im Einzelfall mit spätem Erwachen noch nach 18 und 36 Jahren berichtet. Diese Einzelfälle sind es, die die Entscheidung so schwer machen, die Hoffnung aufzugeben (Andrews et al., 1993, Childs & Merger, 1996).
Inhaltsverzeichnis
Stellen Sie sich vor, sie fahren auf einer Landstraße. Plötzlich kommt ihnen ein fremdes Fahrzeug frontal entgegen. Sie versuchen auszuweichen und merken, daß ein Zusammenstoß unausweichlich ist. Angst steigt auf, sie beginnen zu schreien und klammern sich verzweifelt ans Lenkrad. Für manche Menschen in dieser Situation beginnt jetzt ein psychischer Ausnahmezustand, in der das gesamte Leben innerhalb von Millisekunden wie im Zeitraffer vor dem inneren Auge zurückgespult wird. Für andere bleibt die Zeit stehen: "Mir war, als ob mir das Herz stehen bleibt". Gleichzeitig engt sich die Wahrnehmung röhrenförmig ein, das bedrohliche Gegenüber wird ausgeblendet, eine "perceptional defense", Herzschlag und Atmung beschleunigen sich, die Muskeln werden angespannt, ein panischer Schrei ertönt und das Gehirn wird mit Endorphinen überflutet. Letzteres ist eine Gnade der Natur: körpereigene Opiate betäuben den Schmerz und hellen die Stimmung auf.
Durch den Unfall (einen Schlaganfall, einen Herzinfarkt, einen Narkosezwischenfall mit Reanimation und Sauerstoffmangelschädigung des Gehirns) wird ein Mensch plötzlich aus seine persönlichen und sozialen Bezüge herausgerissen. Er wird zwar vom Rettungsdienst geborgen und ins Krankenhaus eingeliefert. Auf der Intensivstation aber hängt er an den "Nabelschnüren" des intensivmedizinischen Fortschritts. Er befindet sich in einer total fremden Umgebung, abgekoppelt von vertrauten Wahrnehmungen und Erfahrungen. Die Trennung des Kontakts zum sozialen Selbst führt zur Isolation. Das Körperselbstbild ist zerfallen, die Körperidentität tiefgreifend erschüttert. Ein solches Trauma stellt eine Attacke auf Leib und Leben dar, ein schweres schockartiges Erlebnis, auf das mit einer tiefgreifenden gesamtkörperlichen Hemmung, einem "Totstellreflex" oder einer "Katastrophenreaktion" geantwortet wird. Ein solches Trauma hinterläßt (unter dem Bild einer posttraumatic stress disorder) tiefgreifende Erinnerungsspuren im individuellen Körpergedächtnis, in der biographischen Lebenslinie und Identitätsgestalt: nichts wird sein wie es vorher einmal war.
Nahtoderfahrungen:
Es gibt nur wenige Selbsterfahrungsberichte und Beobachtungen darüber, was Menschen im Koma wahrnehmen und erleben. Sie enthalten glaubwürdige Schilderungen mit Nahtoderfahrungen, die neben fließenden Steady-States, Seen, helle Lichter und Tunnelphänomene, bizarre Selbstwahrnehmungen und paradoxe Erlebnisse aufweisen, als würden sie sich selbst von der Decke her betrachten (van Dam, 1993; Moody, 1977). Solche Außer-dem-Körper-sein Erlebnisse werden übrigens auch nach tiefer Narkose berichtet, sind also nur insofern "Hirngespinste", als sie auf die große Fähigkeit unseres Gehirns zur bewahrenden Selbstkonstruktion und Identitätssicherung verweisen, selbst wenn dies nur auf der Grundlage höchst reduzierter Wahrnehmungen (aus den Eingeweiden und der Tiefensensibilität des Körpers) geschieht. Dies ist eine elementare Informationskonstruktion auf der Basis von vegetativer und propriorezeptiver Selbstzeit. Das Gehirn kann, auch wenn nur Bruchstücke dieser Grunderfahrungen verfügbar sind, das Ganze selbstorganisatorisch konstruieren.
Eine Patientin berichtete mir von ihren Schwierigkeiten beim Aufwachen aus dem Koma nach einer schweren Kopfoperation: sie schwebte auf einer hellen, wunderschönen Wolke, leicht und schwerelos - und schmerzfrei. Mit jedem Atemzug, den sie wieder selbst machte, wurde sie schwerer und sackte sie tiefer. Sie hörte von weitem schon das Rufen der Ärzte. Sie versuchte, keine Luft zu holen, weil sie nicht zurückwollte. Doch mit jedem neuen Atemzug kam sie den Stimmen, der Schwere und den Schmerzen näher. Kaum wurde sie wach, war alles laut und sie hatte rasende Kopfschmerzen!
Eine weitere wahre Begegebenheit sei angefügt zum Phänomen Wahrnehmung in Narkose: Ein äußerst fettleibiger Patient mußte notfallmäßig nachts wegen einer Querschnittslähmung operiert werden. Während der Operation machten sich verschiedene Ärzte lauthals über den "Schweinebauch" lustig. Die Operation dauerte einige Stunden. Unmittelbar nach dem Erwachen aus der Narkose beklagte sich der Patient bei den Umstehenden bitterlich, daß er kein "Schweinebauch" sei. Er fühlte sich tief gekränkt und war kaum zu beruhigen. Kaum, daß ein Arzt sein Zimmer betrat, beklagte er sich heftig über die Verletzung seines Selbstwertgefühls. Erst nach längeren Gesprächen und Entschuldigungen konnte er einigermaßen beruhigt werden. Es ist bekannt, daß herabsetzende Äußerungen und negative Prognosen am Krankenbett von Koma-Patienten den Genesungsverlauf belasten und unbewußt verhaltenswirksam bleiben können.
Der Medizinpsychologe Hannich, der lange Jahre auf einer Intensivstation in Münster mit Bewußtlosen gearbeitet hat, berichtete von einem 50jährigen Patienten, der nach einem Schädel-Hirntrauma bewußtlos war und beatmet wurde (Hannich, 1993; Hannich & Dierkes, 1996). Dieser Patient berichtete später von einer Wahrnehmung im Koma: Er schilderte eine mittelalterliche Schlachtfeldszene. Alles was sich noch bewegte, wurde von marodierenden Rittern erstochen. Er stellte sich wie tot. (Alle Handlungen des Pflegepersonals fühlte er als bedrohlich und gegen sich gerichtet, weshalb er sich auf sein Innerstes zurückzog und regunglos erstarrte). Eines Tages erreichte ihn eine schöne helle Stimme. Als die Stimme ein zweites Mal kam, öffente er die Augen und erblickte eine wunderschöne Frau im weißen Gewande (die Musiktherapeutin), und nach und nach gelang es ihm, sich aus seiner Abgeschiedenheit zu lösen.
Menschen im Wachkoma leben in anderen Räumen: in den Wahrnehmungsräumen einer Art "Körperhintergrundempfinden" und in den gleichsam unendlichen raumlosen Zeiträumen einer bewußtseinsfernen "ozeanischen" Existenz, in den unendlich langsamen Wogen und seismischer Rhythmen, einer schwebenden Kapsel gleich, ohne Anfang und Ende, im "Niemandsland" zwischen Leben und Tod.
Menschen im Wachkoma sind leidenschaftslose Betrachter einer leeren Bühne am Boden eines Ozeans. Die Last der gesamen Schwerkraft macht Atmung und Glieder schwer, machen ihre Körper grenzenlos und beinahe vergessen, wenn nicht immer wieder einschießende spastische Schmerzen sie an ihre Existenz erinnern liessen.
Nur selten gelangt der Klang von Musik oder menschlicher Stimmen in die lautlos-dröhnende Tiefe, nur selten fällt ein Lichtstrahl in die dunkle Einöde. Sehen wie durch trübes, dichtes Wasser. Hören wie durch dicke, verzerrte Polster. Vertraute Stimmen und warmes Licht werden lauter und heller beim Aufsteigen an die Oberfläche, doch bleibt der äußere Klang verwaschen und der Blick trübe gleich einer Eisdecke von unten oder einer Milchglasscheibe. Hörbar in diesen Augenblicken des "auftauchenden Bewußtseins" und "inselförmigen Erwachens" ist das Rasseln der Atmung, das Pochen des Herzschlags und das Glucksen von Darm und Magen. Und nur manchmal tauchen aus dem Nebel der Umgebung schemenhaft Gestalten und Gesichter auf. Alle Wahrnehmungen und Bewegungen vollziehen sich im Schneckentempo: gedehntes Sein und Werden in Zeitlupe oder die Entdeckung der Langsamkeit.
Der Schriftsteller Stanislav Lem hat in seinem Science-fiction Roman "Solaris" (1992) eine eindrucksvolle Szene vom Erleben des Aufstiegs aus den Untiefen des Ozeans gleich einer "Reanimation" mit Worten gemalt:
"In Verhältnissen, die sich eigentlich nicht ausdrücken lassen, in Räumen ohne Himmel, Erde, Fußböden, Decken oder Wände verweilte ich, wie eingeschrumpft oder eingekerkert in einer Substanz, die mir äußerlich fremd war, so, als wäre mir der ganze Körper hineingewachsen, oder eher, als wäre ich er selbst und ohne Körper... Rings um mich wartete etwas auf Genehmigung, auf mein Einverständnis... Ich wartete... daß diese Empfindung der Ungewißheit, der Schwebe, des Augenblicks hervorgerufen wurde durch jene auf keine andere Weise spürbare... alle Räumlichkeiten ... erfüllende Präsenz.
Aus dem rosigen Nebel, der mich umgab, tauchte die erste Berührung hervor, und ich, unbeweglich wie ein Klotz, irgendwo tief drinnen feststeckend in dem, was mich gleichsam einsperrte, konnte weder zurückweichen, noch mich rühren, und das andere untersuchte meinen Kerker durch blinde und zugleich sehende Berührungen, und schon war das gleichsam eine Hand, die mich schuf; bis dahin hatte ich nicht einmal das Augenlicht gehabt, und nun sah ich;
Unter Fingern, die tastend mein Gesicht entlangwanderten, tauchten aus dem Nichts meine Lippen, meine Wangen hervor, und in dem Grad, wie sich diese in unendlich kleine Bruchteile zerlegte Berührung ausweitete, hatte ich schon Gesicht und atmenden Oberkörper, alles ins Dasein gerufen durch diesen - symmetrischen - Schöpfungsakt: denn auch ich im geschaffen werden, schuf meinerseits, und es erschien ein Gesicht, wie ich es nie gesehen hatte, fremd, bekannt, ich suchte ihm in die Augen zu schauen, aber das konnte ich nicht..., weil es hier keine Regungen gab, und nur in einer Art inbrünstigem Schweigen entdeckten wir einander und wurden, welchselweise, und ich war schon ich in voller Lebendigkeit... ... dann breitete ich mich nach allen Richtungen auf einmal aus und schwoll an... über alles Wachsein hinaus...
Beim Aufwachen hatte ich das paradoxe Gefühl, daß das Wachdasein, das echte Wachdasein eben jenes vorige gewesen sei - und was ich nach Öffnen der Augen sah, das sei nur ein vertrockneter Schatten davon" (1992, S. 207ff.)
Das plastische Bild dieser "Rekreation", welches Lem hier entwirft, läßt sich mit vielen Erkenntnissen aus der pränatalen Psychologie und aus Nahtoderlebnissen vereinbaren, auch mit neuen Ergebnissen der Forschung zur Wahrnehmung als Prozess der Selbstorganisation und Selbstkonstruktion des Gehirns wie auch zur dialogischen Körperarbeit in der Frührehabilitation von Koma-Patienten (Zieger, 1996b).
Mein Konzept vom Koma geht davon aus, daß Koma als Lebensform am Rande des Todes eine Möglichkeit zur Zurücknahme auf das autonome Körperselbst darstellt, dem Kernbereich unser selbst, der im Unterschied zum Kernselbst des Feten und Neugeborenen sich allerdings dadurch unterscheidet, daß er bei uns über eine indviduelle Biographie und mehr Lebenserfahrung verfügt. Die pränatale Pychologie hat zu Tage gebracht, daß Säuglinge keine passiven Wesen, sondern kompetene kleine Menschen sind, die vorgeburtlich die tagesrhythmischen Aktvititäten ihre Mütter bis hin zu emotionalen Wortbedeutungen kognitiv unterscheiden lernen (Dornes, 1992) und bis circa ein Jahr nach der Geburt ihre Träume an die Lebensryhthmen und Seelenzustände ihrer Mütter synchronisieren (Gruen, 1993). Zu diesem Zeitpunkt ist die Großhirnrinde noch nicht ausgereift. Und wir wissen heute, daß unsere Träume nicht aus dem Kopfhirn, sondern aus dem Bauchhirn kommen, vermittelt durch die Neurohormone des Verdauungstraktes, die Botenstoffe des Vegetativums. Erwachsene Menschen scheinen in bestimmten Belastungs- und Krisensituation bestimmte fetale Angstzustände zu reaktivieren (v. Lüpke, 1997)
Generell scheint die Fetalzeit als ein Modell für spätere Rückzugsformen wie im Koma oder Wachkoma dienen zu können. Dafür sprechen unter anderm auch die Ergebnisse der Psychotraumatologie, wonach die Fetalzeit im Fruchtwasser als Schwimmen und Schweben in fließenden Seen rückerlebt wird, während der Geburtsvorgang im Nahtoderleben von Sterbenden und Reanimationsopfern als Tunnelphänomen, an dessen Ende ein helles Licht steht, erinnert wird.
Ein drittes Bild:
Die amerkanische Psychotherapeutin Virginia Johnson (1980), die Unfallpatienten mit psychischen Folgeproblemen mit Hypnose behandelt, hat beschrieben, wie mit Hilfe eines Coma-Imagery das Erleben in der Situation des Komas wieder vorstellbar wurde. Manche Patienten hatten mit Rückerinnerung an das traumatische Ereignis bizarre Vorstellungen (Abb. 2) von der eigenen Körpergestalt mit unscharfen Grenzen und torsohaften Verstümmelungen.

Abb.2: "Coma-Imagery"
Andere visualisierten typische Tunnelphänomene und fließende Seen. Wieder andere nahmen im Moment der Rückerinnerung an das traumatische Ereignis bestimmte charakteristische Körperhaltungen ein, die Rückschlüsse auf die Art der Gewalteinwirkung zuließen: verzweifelte Abwehr mit vorgestreckten Armen, schutzsuchendes Zusammenziehen mit über den Kopf gehaltenen Armen und nach vorn zusammengekrümmten Körper sowie ergebungsvolle Ohnmacht mit offenen und schutzloser Körperhaltung.
Die posttraumatische Amnesie ist offenbar nur relativ; die Wahrnehmungen des Selbst unter den Bedingungen eines traumatisch zerfallenden, sich einengenden oder grenzenlos ausweitenden Bewußtseins werden affektiv-implizit gespeichert und können als eine unbewußte Erinnerungsspur lebenslang latent verhaltenswirksam bleiben. Unter entsprechend geschützen therapeutischen Bedingungen können sie wieder bewußt gemacht, vom Körperselbstbild affektiv neu besetzt und zum Aufbau einer neuen Identität reintegriert werden.
Koma hat Schutzfunktion und ermöglicht es einem Menschen, ganz bei sich selbst zu sein. Koma ist eine Möglichkeit zur Rückbesinnung unser selbst, auf archaische, pränatale und frühkindliche Vorstufen unserer Existenz. Koma ist mit Nahtoderlebnissen und alternativen, traumartigen Bewußtseinszuständen verbunden, aber auch mit dem Erleben einer zweiten Geburt und Wiederkehr ins wachbewußte Leben, ein Erleben von Überwindung und Bereinigung innerer oder äußerer kränkender Lebensumstände, eine schwere Lebenskrise - gleichsam eine Katharsis?
Inhaltsverzeichnis
Was können wir Außenstehende tun, um Menschen im Koma und Wachkoma so wahrzunehmen, daß ihnen und uns ein humanes Zusammenleben ermöglicht werden kann? - Die gemeinsame humane und soziale Perspektive.
Prinzipiell sind folgende menschenmögliche Umgangsformen zu unterscheiden (vgl. Zieger, 1998a):
Liegenlassen und Verwahren auf Krankenhausstationen, im Heim oder auch zu Hause. Oft wurden die Patienten vorher als "therapieresistent" oder "rehaunfähig" eingestuft. In der öffentlichen Diskussion um Sterbehilfe wird ihnen oft Lebensrecht und Menschenwürde abgesprochen: sie gelten als "Unpersonen" oder "Ballastexistenzen". Das eigene Gefühl der Unfähigkeit zu helfen wird als "grauenvoller Zustand" auf das Krankheitbild projiziert, so, als sei es eine Eigenschaft dieser Menschen und in Form eines falschen Mitleids abgespalten. Dieses Mitleid kann für die Betroffenen tödlich ausgehen. Diese Form der "stillen", indirekten oder passiven "Euthanasie" ist sehr weit verbreitet.
Behandlungsabbruch und Nahrungsentzug zwecks Beendigung eines "sinnlosen" Lebens und zur Vermeidung unnötigen Leidens, aber auch aus rationalen Erwägungen wie computerberechnete Prognosen oder ganz einfach: Kosten. Diese Form der aktiven "Euthanasie" ist in Deutschland verboten, wird aber in der Schweiz, in Holland sowie in Teilen von Australien und den USA bereits praktiziert.
Verwertung "Nichteinwilligungsfähiger" zu Forschungszwecken, d.h. daß auch Bewußtlose unter bestimmten Voraussetzungen dazu verpflichtetet sind, sich für bestimmte Experimente, wie zum Beispiel pharmakologische Studien oder Gewebeentnahmen zur Verfügung stellen müssen. Man geht davon aus, daß im Jahr 2000 jeder zweite chirurgische Eingriff eine Transplantation oder Gewebsentnahme sein wird. Diese Umgangsform ist Bestandteil der bereits vom Europarat verabschiedeten "Bioethik-Konvention" und steht derzeit an zur Diskussion im Deutschen Bundestag.
Aktive Förderung und Frührehabilitation einschließlich aktivierende Behandlungspflege unter Einbezug der Angehörigen und soziale Reintegration. Hierzu verfügt Deutschland inzwischen über etwa 10jährige Erfahrungen mit einem integrierten Versorgungssystem, welches zwar noch viele Lücken und Widersprüche aufweist, im Vergleich zu den europäischen Nachbarn jedoch durchaus als vorbildlich gelten kann. Man weiß aber, daß 57% aller als "apallisch" eingestuften Patienten keine Chance zur Frührehabilitation bekommen.
Der Mensch ist ein soziales Wesen, keine Monade und schon gar kein einschlossenes Ego, das ab und zu ein Fenster oder ein Tür öffnet, sondern ein sich selbst erfahrendes, sich selbst erlebendes und selbstaktualisierendes Wesen, das auf Kontakte, Selbterfahrung und Bestätigung angewiesen ist. Das Werden personaler Körperidentität geschieht im Dialog des Körperselbst unter der Wirkung tatkräftiger, zärtlicher Hände anderer Menschen im Geist der Nächstenliebe und der Einheit des Menschen in der Menschheit. Auch wenn im spastisch erstarrten Körper alle seelischen Regungen eingefroren zu sein scheinen, finden sich auf der Ebene kleiner vegetativer Zeichen und stimmungsvoller Selbstaktualisierungen alle Elemente zum Aufbau eines tonisch-empathischen Dialogs als die Grundlage von Förderung und Rehabilitation. Ein wirkliches Verständnis vom Leben dieser Menschen benötigt ein neues Gefühl für ihre Verletzlichkeit und ein neuropsychologisch fundiertes Wissen, damit der bloß bewertende Blick sich zu einer wahrnehmbaren empathischen Berührung und dialogischen, gewissenhaften und wahrhaftigen Wahrnehmung wandelt.
1. Eine 40jährige Frau war nach einer akuten Hirnblutung bewußtlos, konnte aber bereits spontan atmen. Als der Narkosearzt und ich an ihr Bett traten und uns unterhielten, veränderte sich plötzlich ihr Zustand: nach kurzem Innehalten der Atmung kam es zu einer Zunahme der Herz- und Atemfrequenz sowie der Pupillenweite. Danach setzten Augenpendelbewegungen, Kau- und Schmatzbewegungen sowie schließlich auch Beuge-Streck-Synergismen ein. Nach etwa 30 Sekunden erschöpfte sich die Aktivität und ging auf das Ausgangsniveau zurück.
Derartige Aktivierungen können als sog. Exzitation oder "Belebungskomplex" auch beim traumatischen Mittelhirnsysndrom sowie ganz flüchtig auch beim Aufwachen aus der Narkose beobachtet werden. Die einzelnen Funktionskomponenten sind als Fragmente eines ehemals einheitlichen Verhaltensmusters zu verstehen, die sich unter dem Einfluß attraktiver Randbedingungen zu neuen Formen der Selbstaktualisierung koppeln. Im dialogischen Kontext sind diese Lebensäußerungen als Versuche zur Kontaktaufnahme zu verstehen.
2. Eiko, 17 Jahre alt, erlitt im Sommer 1995 ein schweres gedecktes Schädel-Hirntrauma, als er nachts auf einer Landstraße von hinten von einem PKW angefahren wurde. Das Computertomogramm zeigte fleckige Einblutungen im Marklager und im Stammhirnbereich. Der Patient lag im tiefen Koma. Die Messung ereigniskorrelierter vegetativer Potentiale zeigte zunächst streng gleichsinnig korrelierte Veränderungen von Herzfrequenz und Muskeltonus auf unspezifische sensorische und danach dialogische Reizangebote. Nach dem Abschied der Eltern konnte eine anhaltende Anhebung des Aktivitätsniveaus auf beiden Kanälen beobachtet werden, wobei es in zeitlicher Korrelation zu verschiedenen Umgebungsereignissen wiederholt zu peakartigen EMG-Veränderungen kam. Als am Schluß ein Nachbarpatient abgesaugt wurde - eine geräuschintensive und schmerzhafte Prozedur - kam es zu einem deutlichen Anstieg des Muskeltonus bei Eico, obwohl er nicht abgesaugt wurde. Dieser letzte Befund spricht möglicherweise für eine einfache sympathische Lernleistung im Koma. (Abb. 3 EMgraph.doc) Eico lag über zwei Wochen im Koma. Er bekam von seinen Eltern viele liebevolle Anregungen. Er war einige Monate in einer Rehaklinik, in der sein Vater bei ihm gewohnt hat. Wenige Wochen, nachdem Eico sich erholt hatte, verstarb sein Vater akut an einer bösartigen Erkrankung.
3.Eine 27jährige Frau überlebte ein schweres Schädel-Hirntrauma im tiefen Koma. Bereits am vierten Tag nach dem Unfall traten bei Ansprache durch die Mutter: "Zwinker, Silke, zwinker, bitte zeig' mir, daß Du mich hörst!" in der mimischen Stirnmuskulatur (EMG2) (und gering auch im SCR-Kanal) wiederholt (für den Außenstehenden unsichtbare) kleine tonische Potentialanstiege in enger zeitlicher Korrelation zu den dialogischen Stimuli auf. Der EMG2-Kanal leitet Aktivierungen in der mimischen Stirnmuskulatur und der SCR-Kanal die Hautwiderstandsreaktion ab; beide Kanäle werden als psychophysiologisches Maß sympathischer, emotionaler Antwortreaktion angesehen. Ab dem 20. Tag zeigte die Patientin auf Aufforderung wiederholt dreimaliges Augenschließen, obwohl sie nach der Komaskala noch im mitteltiefen Koma war. Mit Hilfe des Augencodes konnte ein erster Ja/Nein-Verständigungscode etabliert werden. Man konnte die Patientin nun nach ihren Bedürfnissen fragen. Die Patientin erwachte nach etwa fünf Wochen aus dem Koma. Sie blieb körperlich schwerstbehindert, wurde aber geistig wach und kann minutenlang sprechen. Heute lebt sie zu Hause. Sie kann sich an bestimmte Ereignisse vor und nach dem Unfall wieder erinnern. Wenn sie müde ist, fällt sie auf den einfachen Augen-Code zurück.
4.Anläßlich einer Konsiliaruntersuchung bei einer jungen Frau in einem Dauerkoma konnte ich nach intensiver Körperarbeit mit Bestreichen ihres Gesichts mit der eigenen, von mir geführten Hand plötzlich ein wiederholtes Blinzeln entdecken, das ich dann im Sinne eines Ja/Nein-Codes auszubauen versuchte. Dreimal Zukneifen bedeutete: Ja. Offen lassen: Nein. Als ich mich verabschiedete und die Patientin intensiv fragte: "Darf ich morgen wiederkommen?" drückte sie - für alle Umstehenden deutlich wahrzunehmen- ganz langsam beide Augen dreimal fest zu.
5.Ein 17jähriges Mädchen, das nach einem schweren Schädel-Hirntrauma von einer Rehaklinik wegen eines apallischen Syndroms für rehabilitationsunfähig erklärt und der Mutter buchstäblich vor die Haustür gelegt wurde, entwickelte nach einem Jahr häuslich-familiärer Pflege und Therapie ein Handzeichen: mitten im Schwung eines intensiven Körperdialogs in Form schaukelnd-stereotyper Mitbewegungen ihres spastisch erstarrten Körpers, der lediglich den rechten Arm etwas frei gab, jauchzte sie plötzlich laut auf. Als ich sie danach fragte, ob ihr diese Bewegungen Spaß machten, hob sie die rechte Hand ein ganz klein wenig an. Von Stund an war dieses Zeichen ein JA - und ist es auch heute noch, allerdings kann sie inzwischen Briefe auf einem Computer schreiben.
6.Das vorletzte Beispiel handelt von einem etwa 56-jährigen Kapitän, der als Muschelfischer gearbeitet hatte. Er hatte sich vor längerer Zeit ein Schädel-Hirntrauma zugezogen und galt seit Jahren als "apallisch". Als eines Tages ein befreundeter Kapitän ihm in der Sprache des Morse-Alphabets auf die Hand klopfte: "Na, kommst Du mit ein Bier trinken", klopfte der langsam zurück: "Endlich fragt mich das mal einer, ich habe schon lange drauf gewartet".
7.Das letzte Beispiel schließlich handelt von Anke, einer jungen Frau, die 1984, im Alter von 19 Jahren, ein schweres gedecktes Schädel-Hirntrauma erlitt und dreieinhalb Jahre im Koma lag. Nach einer Odyssee durch 9 Kliniken wurde schließlich entdeckt, daß sie alles wahrnahm und sich über einen ABC-Code verständigen konnte: wenn man ihr langsam das ABC vorspricht, kann sie mit einer bedächtigen Kopfbewegungn den gewünschten Buchstaben anwählen. Seit 1989 lebt sie bei ihren Eltern zu Hause. Ich kenne sie seit 1991. Sie ist geistig völlig wach, jedoch vollkommen blind und körperlich schwerstbehindert (vgl. Zieger, 1996c).
Diese Beispiele verdeutlichen, daß Menschen im Verlauf der Rückkehr aus dem Koma sich zunehmend selbstaktualisieren und zwar mit kleinen vegetativen Zeichen und tonischen Regungen über einfache Zuwende- und Abwendebewegungen bis hin zu eindeutigen Ebenen der körpersprachlichen Expression und des Aufbaus eines Verständigungscodes. Dahinter offenbart sich eine Entwicklungslogik vom verborgenen, äußerlich nicht erschließbaren Verhalten, zum offenen, äußerlich beobachtbaren und erschließbaren Verhalten (Zieger & Hildebrandt, 1997, Zieger et al., 1998). Entscheidend ist, daß diese Menschen eine Chance erhalten, sich unter mitmenschlicher Zuwendung und therapeutischer Intervention selbst darzustellen und mit der Umwelt zu verbinden (Zieger, 1998b)
Ein junger Mann, der in den Alpen verschüttet und dann reanimiert wurde, lag in Innsbruck auf der Intensivstation. Er wurde nach etwa fünf Monaten als apallisch eingestuft und kam ins Schwerkankenzimmer. Dort lag er mit drei weiteren Leidensgenossen in einer Reihe nebeneinander. Der Vater beobachtete, daß sein Sohn, der als letzter in der Reihe lag, sich immer dann schon aufbäumte und hustete, wenn der erste Patient in der Reihe abgesaugt wurde, was bekanntlich ein schmerzhafter Vorgang ist. Es geht noch weiter: in einer englischen Studie ließen sich bei Koma-Patienten einfache Lernleistungen im Sinne eines sogenanntes operanten Konditionierens nachweisen. Die Patienten lernten, ein Tuch vom Gesicht zu wischen, also eine archaische, unwillkürliche reflexhafte Tätigkeit im Sinne eines frühen Lernvorganges an eine neue Umweltbedingung zu koppeln.
Untersuchungen einer renommierten Klinik in London haben ergeben, daß auch heute noch bis zu 40% der als "apallisch" eingewiesenen Patienten falsch diagnostiziert werden (Andrews et al., 1996). Eine so hohe Rate an Fehldiagnosen gibt es sonst in der Medizin nicht. Die Ärzte und Psychologen fanden heraus, daß die fälschlicherweise für "apallisch" gehaltenen Patienten über einfache Kompetenzen zur Kontaktaufnahme verfügten, wenn man ihnen durch entsprechend strukturierte Untersuchungsmethoden und äußere Hilfen überhaupt Möglichkeit dazu gab. Die Kompetenzen von Menschen im Koma und Wachkoma werden allgemein unterschätzt: sie müssen aktiv gesucht und angesprochen werden.
Diese Ergebnisse stimmen gut mit meinen eigenen Erfahrungen überein. Zu den üblichen Fehldiagnosen gehören medizinische Krankheitsbilder wie das Locked-in-Syndrom, bei dem die Patienten alles wahrnehmen, sich aber infolge einer querschnittsförmigen Unterbrechung der motorischen Bahnen in Höhe des Hirnstamms überhaupt nicht äußern können, mit Ausnahme vertikaler Augenbewegungen. Dazu gehört der sogenannte akinetische Mutismus, ein Zustand völliger Antriebs-, Bewegungs- und Sprachlosigkeit, obwohl die Hirnregionen, die Wahrnehmungen vermitteln, intakt sind. Jedoch kommt aufgrund umschriebener Schädigungen in frontolimbischen Hirnzonen kein geordnetes Verhalten zustande. Seit dem eindrucksvollen Erlebnisbericht "Schmetterling und Taucherglocke" wissen wir jetzt annähernd, welche Empfindungen und seelische Qualen die Betroffenen dabei durchmachen (Bauby, 1997).
Durch neue Behandlungsmethoden wie Komastimulation und Frührehabilitation können heute 9 von 10 Koma-Patienten vor dem gefürchteten Dauerkoma, dem "persistent vegetative state" bewahrt werden, wenn mit ihnen von Anfang an konsequent ein Verständigungscode aufgebaut wird und zwar mittels Augenschluß, Händedruck oder Benutzung eines Buzzers (Zieger, 1997). Ein Buzzer ist ein kleiner Pieper, dessen Ton durch Knopfdruck ausgelöst werden kann. Wenn man diesen Buzzer handgerecht formt, die Patienten in eine aufrechte Lage bringt und sie auffordert, auf bedürfnisnahe Fragen wie "Haben Sie Hunger" oder "Möchtest Du wieder ins Bett" mit JA (= einmal) oder NEIN (= zweimal) den Knopf mit dem Daumen herabzudrücken, kann man - nach einer gewissen Übungszeit von Tagen oder Wochen - von vielen eine Antwort erhalten. Jedesmal zu meiner größten Verwunderung und Freude. Wer einmal Zeuge einer solchen Begebenheit war, dürfte nicht nur tief betroffen sein, sondern diesen Ton sein Leben lang nicht mehr vergessen! Wer aus den Koma erwacht ist und dennoch nicht in Worten zu sprechen vermag, kann mit seinen Augen, mit Gesten und dem Computer (PC) sprechen (Abb. 4).

Abb.4: Aus dem Koma erwacht. Winfried Pietzsch spricht mit seinen Augen, mit Gesten und dem Computer. (Foto: Karin Powser)
Dennoch bleiben viele Betroffene, bei allen Fortschritten, körperlich meist schwerstbehindert. Etwa 90% werden kognitiv so weit wach, aufmerksam und kooperativ, daß durch den Aufbau von Verständigungscodes und die Benutzung einer technischen Kommunikationshilfe ein zwischenmenschlicher Dialog möglich wird. Ein Drittel kann durch frühe und intensive Behandlungsmaßnahmen nach Hause zurückkehren oder in Einrichtungen versorgt werden. Ein weiteres Drittel kann durch frühe Hilfen und adäquate Rehabilitationsmaßnahmen wieder in Schule oder Beruf zurückkehren. Ich halte dies für einen großen medizinischen Fortschritt.
Mich bewegt, was diese Menschen durchmachen müssen. Und mich überrascht immer wieder, wie Menschen im Koma und Wachkoma, obwohl sie doch "bewußtlos" sind, ihre Empfindungen und Bedürfnisse äußern und sich selbst aktualiseren können, wenn für sie eine einfühlsame, strukturierte Umgebung geschaffen wird, in die es sich hinein zuentwickeln lohnt, weil sie emotional attraktiv und mit individuell bedeutsamen Reizangeboten angereichert ist.
Um ein Koma nicht nur als einen Mangel, sondern auch als menschliche Kompetenz und kreative Leistung zu begreifen, sind interdisziplinäre Wahrnehmungen und Dialoge notwendig. Erst mit Hilfe eines solchen interdisziplinären Dialogs kann es gelingen, das reduzierte defektmedizinische Negativurteil durch positive Gegenbesetzungen zu überwinden, wissenschaftlich wahrnehmbar und gesellschaftlich kommunikabel zu machen. Das interdisziplinäre Neuverständnis kann dann als Basis für einen entwicklungsfördernden, dialogischen Umgang mit Menschen im Koma und Wachkoma dienen.
Die belastende Situation für die Angehörigen, die ihre Kranken nicht aufgeben, ist oft bedrückend. Von einem normalen Umgang mit Schwerst-Hirngeschädigten kann immer noch keine Rede sein. Wie aus Untersuchungen der Europäischen Verkehrsunfallopferhilfe 1993 und 1995 bekannt wurde, fühlen sich nahezu 90% der betroffenen Familien alleingelassen und sozial ausgeschlossen. Ebensoviele sind existentiell am Rande und finanziell ruiniert.
Meiner Erfahrung nach müssen sie - besonders in der Anfangsphase - vier klassische Kränkungen über sich ergehen lassen:
-
Da ist zuerst die schreckliche Nachricht vom Unfall oder der schweren Krankheit. Diese Informationen sind im wahrsten Sinne des Wortes schockierend.
-
Als zweites müssen die Angehörigen erleben, daß die behandelnden Ärzte bereits nach wenigen Tagen oder Wochen jede Hoffnung aufgeben: "Lassen Sie ihn doch sterben, er würde sowieso nur schwerstbehindert nach Hause kommen" und "Ihre Tochter wird sowieso nicht wieder" oder "Ihr Mann ist doch sowieso nur eine lebende Leiche" oder auch "Es lohnt sich ja doch nicht, ihr Zustand ist nicht mehr lebenswert" oder sogar (Originalzitat): "Werfen Sie ihr Kind doch lieber auf den Mist"!
-
Wenn die Angehörigen seelisch stark bleiben und trotz pessimistischen ärztlichen Prognose die Hoffnung nicht aufgeben, werden sie gedrängt, so schnell wie möglich einen Frührehaplatz oder Pflegeplatz zu suchen (obwohl dies nicht ihre Aufgabe, sondern Aufgabe der Ärzte und des Sozialdienstes im Krankenhaus ist).
-
Wenn sich dann die Angehörigen dagegen wehren, müssen sie die schmerzliche Erfahrung machen, daß in der Frührehabilitation kein Platz frei ist - wenn es eine solche Einrichtung überhaupt in der Nähe gibt. Wenn die Angehörigen dann entnervt ihr krankes Familienmitglied doch lieber nach Hause holen, bevor sie es in ein Pflegeheim "abschieben", müssen sie häufig erleben, daß Hausärzte sich überfordert fühlen, daß die Krankenkasse keine Kosten für die ambulante Therapie übernehmen will, und daß selbst die besten Freunde sich zurückziehen. Die Familien erschöpfen sich in der alltäglichen Pflege und werden mit ihren Problemen allein gelassen.
Das bewundernswerte und schon beinahe an Selbstaufgabe grenzende Durchhaltevermögen dieser Menschen hat also einige Schattenseiten. Viele klagen, ihre Kranken nicht aufgeben zu wollen, in dieser Situation aber kein glückliches Leben führen zu können. Nicht selten entwickeln pflegende Angehörige das Gefühl, ein sinnloses Leben führen zu müssen und ein erfüllteres Leben zu verpassen. Verbitterung, Wut, Haß- und Ekelgefühle, tätliche Übergriffe bis hin zum Wunsch nach aktiver Sterbehilfe können die Folge sein - eine große seelische Not! Damit stellt sich aber wieder nur verstärkt die Frage nach dem Sinn eines Lebens im Koma und Wachkoma sowie nach seiner Bedeutung für das menschliche Zusammenleben.
Die Versorgung eines Koma- oder Wachkoma-Patienten kostet nach dem Konzept der aktivierenden Behandlungspflege in Deutschland monatlich etwa 10.000 DM. Viele müssen mit dem Höchstsatz nach der Härtefallregelung der Pflegeversicherung auskommen, d.h. mit etwa 3.800 DM maximal. Da aber schon ein Platz in einem Pflegeheim monatlich bis zu 6000 DM kostet, entscheidet sich die Überlebensfrage nicht allein am Stand unserer Wahrnehmungen oder unseres Wissens und Gewissens, sondern vor allem an ökonomischen Fragen.
Es wäre in diesem Zusammenhang fast zynisch zu sagen, daß die Zeit alle Wunden heilt. Aber die Zeit und das Geld, die in unserer Kultur für das Leben im Koma und Wachkoma ausgegeben werden, sind die Maßstäbe für die Humanität unserer Gesellschaft. Es gibt ein Modell zur Mischfinanzierung nach dem Prinzip der auf alle Schultern verteilten finanziellen Lasten. Dies halte ich für einen gangbaren Weg, nur wird er kaum wahrgenommen. Wir stoßen - wie so oft - an die Grenzen der Wahrnehmung.
Anke, die wir vorhin schon mit ihrem ABC kennengelernt haben, wurde 1995 von Markus Hallaschka, einem Studenten des Studiengangs Behindertenpädagogik der Bremer Universität im Rahmen seiner Diplomarbeit interviewt. Hören Sie, was Anke 11 Jahre nach dem Unfall und 7,5 Jahre nach dem Wiedererwachen aus dem Wachkoma über ihr Leben sagt (vgl. Hallaschka, 1995):
Frage: Was denkst Du, warum Du aus dem Koma erwacht bist?
Antwort: Weil ich Hilfe von meinen Eltern bekommen habe.
Frage: Was denkst Du, wenn Du Dein Leben vor und nach dem Koma vergleichst?
Antwort: Ich möchte niemals wieder zurück. Ich denke, daß ich mehr sehen kann wie ich heute lebe, intensiver. Wegen meiner Blindheit habe ich lernen müssen, mit meinem Herzen zu sehen.
Frage: Was hältst Du von Personen wie Peter Singer und seiner Bioethik?
Antwort: Er sollte sich selber als Versuchskaninchen zur Verfügung stellen.
Frage: Wünscht Du Dir manchmal, daß Du niemals aus dem Koma erwacht wärst? Hätte man Dich von der Beatmung abnehmen sollen?
Antwort: Nein, man sollte das Leben erhalten so lange wie möglich.
Frage: Hältst Du Dein Leben für unwert?
Antwort: Ich bin glücklich. Ich halte mein Leben nicht für unwert. Ich habe Eltern und Freunde. Warum sollte ich unglücklich sein?
Frage: Welchen Rat würdest Du anderen Menschen geben, die unter der gleichen Situation leiden wie Du und verzweifeln?
Antwort: Ich kann nicht für andere entscheiden, was für sie gut ist.
Frage: Würdest Du es akzeptieren, wenn sie nicht mehr länger leben wollten?
Antwort: Ich würde sie fragen, warum sie nicht mehr länger leben möchten.
ANA Committee on Ethical Affairs. Persistent vegetative state: Report of the American Neurological Association Committee on Ethical Affairs. Ann. Neurol. 33 (1993) 386-390
Andrews, K.: Recovery of patients after four months or more in the persistent vegetative state. British Medical Journal 306 (1993) 1597-1600
Andrews, K., Murphy, L., Munday, R., Littlewood, C.: Misdiagnosis of the vegetative state: Retrospective study in a rehabilitation unit. British Medical Journal 313 (1996) 6, 13-16
Bauby, J.-D.: Schmetterling und Taucherglocke. Zsolnay: Wien 1997
Bodenheimer, A.R.: Versuch über die Elemente der Beziehung. Basel, Stuttgart: Rasch 1967
Buber, M.: Das dialogische Prinzip. Darmstadt: Lambert Schneider 1984
Brody, B.A.: Der vegetaible Patient und die Ethik in der Medizin. In: Sass, H.-M. (Hrsg.): Medizin und Ethik. Stuttgart: Reclam 1989, S. 296-310
Childs, N.L., Merger, W.N.: Brief report: Late improvement in consciousness after posttraumatic vegetative state. N. Engl. J. Med. 334 (1996) 24-25
van Dam, W.C.: Tote sterben nicht. Erfahrungsbericht zwischen Leben und Tod. Augsburg: Weltbild 1993
Hallaschka, M.: Leben im Koma - Koma aus der Sicht eines ganzheitlichen Menschenbildes. Diplomarbeit, Studiengang Behindertenpädagogik, Universität Bremen 1995
Hannich, H.-J.: Bewußtlosigkeit und Körpersprache. Überlegungen zu einem Handlungsdialog in der Therapie komatöser Patienten. Prax. Psychother. Psychosom. 38 (4) (1993) 219-226
Hannich, H.-J., Dierkes, B.: Ist Erleben im Koma möglich? Intensivpflege 4 (1996) 4-7
Holfelder, H.H.: Koma und Sterben aus theologischer und beziehungsethischer Sicht. Hamburger Ärzteblatt 51 (1997) 6, 262-264
Johnson, V.: Experimental Recall of Coma Imagery. In: Shorr, J.E., Sobel, G.E., Robin, P., Conella, J.A.: Imagery. Its Many Dimensions and Applications. New York, London: Plenum Press 1980, pp. 357-374
Kraepelin, E.: Psychiatrie. Ein Lehrbuch für Studierende und Ärzte. 6. Aufl. Bd. 2. Leipzig: Barth 1899
Kretschmer, E.: Das apallische Syndrom. Zschr. ges. Neurol. Psychiatr. 169 (1940) 576-579
Kolb, S., Seithe, H. (Hrsg.): Medizin und Gewissen. 50 Jahre nach dem Nürnberger Ärzteprozeß (Kongreßdokumentation). Frankfurt am Main: Mabuse-Verlag 1998
Lem, S.: Solaris. 8. Aufl. München: DTV 1992
Lifton, M., Markusen, E.: Die Psychologie des Völkermordes. Stuttgart: Klett-Cotta 1992
von Lüpke, H.: persönliche Mitteilung 1997
Mindell, A.: Schlüssel zum Erwachen. Sterbeerlebnisse und Beistand im Koma. Olten: Walter 1989
Moody, R.: Leben nach dem Tod. Die Erforschung einer unerklärlichen Erfahrung. Reinbek: Rowohlt 1977
Müller, K.E.: Der Krüppel. Ethnologica passionis humanae. München: C.H. Beck 1996
Redecker, C., Sonntag, A.: Ergebnisse einer Umfrage zur Lebenssituation von Menschen im apallischen Syndrom in Norddeutschland. Mitteilungen der Luria-Gesellschaft 2/1994 und 1/1995, S. 32-44
Sangmeister, S. (Hrsg.): Logopädie im Akutkrankenhaus. Tätigkeitsbereiche, Weiterqualifikation, Interdisziplinäre Beiträge. Tübingen: Schrötter 1993
Tavalaro, J (mit Tayson, R.): Bis auf den Grund des Ozeans. Freiburg: Herder 1989
v. Weizsäcker, V.: Euthanasie und Menschenversuche. Psyche 1 (1947) 101f.
Zieger, A.: Zur medizinischen, sozialen und ethischen Lage von Menschen im Wachkoma. In: Nordelbische Kirche (Hrsg.): Tötung auf Verlangen? Das Beispiel der Wachkoma-Patienten. Hamburg: Eigenverlag (Reader) 1996a
Körperpsychotherapeutische Aspekte beim Dialogaufbau mit schwersthirngeschädigten Menschen im Koma. Vortrag zur Jahrestagung der Deutschen Gesellschaft für Neurotraumatologie und Klinische Neuropsychologie (DGNKN) in München, am 23. März 1996b
Zieger, A.: "Wofür leben wir überhaupt?" Erinnerungsarbeit mit Ankes Körperselbst - eine Geschichte traumatischer antidialogischer Bedingungen. In: Jantzen, W., Lanwer-Koppelin, W. (Hrsg.): Diagnostik als Rehistorisierung. Methodologie und Praxis einer verstehenden Diagnostik am Beispiel schwer behinderter Menschen. Berlin: Edition Marhold 1996, S. 237-280 (c)
Zieger; A.: Statement für die Diskussion zu einem Interdisziplinären Expertengespräch: "Patienten im Wachkoma. Recht auf Leben und Rehabilitation", Humboldt-Universität Berlin, am 20.11.1997
Zieger, A.: Ethische Brennpunkte in der Behandlung Schwerst-Hirngeschädigter.Vortrag NeuroRehaTage '98 in Wetzlar, am 9. Mai1998a Neue Forschungsergebnisse und Überlegungen im Umgang mit Wachkoma-Patienten. Die Rehabilitation 37 (1998) 4, 1-9 (b)
Zieger, A., Hildebrandt, H.: Neuropsychologische Frührehabilitation während der intensivmedizinischen Versorgung. In: Gauggel S., Kerkhoff, H. (Hrsg.): Fallbuch der klinischen Neuropsychologie. Göttingen: Hogrefe 1997, S. 267-289
Zieger, A., Hildebrandt, H., Engel, A., Kleen, K., Bußmann, B.: Interventionsbegleitendes Monitoring mit Hilfe ereigniskorrelierter autonomer und elektrokortikaler Potentiale während Koma-Stimulation nach schwerem Schädel-Hirntrauma. Neurol. Rehabil. 4 (1998) 5, 9 (Abstract)
Dieser Beitrag ist das überarbeitete Vortragsmanuskript zur Veranstaltungsreihe "Wahrnehmung" des KITOkollegs Bremen-Vegesack in Kooperation mit der Wissenschaftsredaktion von Radio Bremen 2, am 20.11.1997.

Dr. med. Andreas Zieger, geb. 1949; Studium der Humanmedizin in Heidelberg und Frankfurt am Main. Arzt für Neurochirurgie, Rehabilitationswesen; Lehrbeauftragter für Klinische Neuropsychologie und Rehabilitation an der Universität Oldenburg. Stellvertretender Vorsitzender der Luria-Gesellschaft e.V. Klinischer Leiter eines interdisziplinären Forschungsprojekts zur "Koma-Stimulation". Seit 1997 Ärztlicher Leiter der Station für Schwerst-Schädel-Hirngeschädigte (Frührehabilitation) am Ev. Krankenhaus Oldenburg.
Diverse Buch- und Zeitschriftenveröffentlichungen, u.a.: Neurophysiologische und neuropsychologische Grundlagen des menschlichen Gehirns (1984), Neuropädagogik (1991), Dialogaufbau mit Menschen im Koma (1993), Neuropsychologische Frührehabilitation (1997), Ethische Brennpunkte in der Behandlung Schwerst-Hirngeschädigter (1998), Neue Forschungsergebnisse und Überlegungen im Umgang mit Wachkoma-Patienten (1998).
Privat:
Ziegelhofstraße 57
D-26121 Oldenburg
Tel. 0049/441/882751
Quelle:
Andreas Zieger: Grenzbereiche der Wahrnehmung - Über die ungewöhnliche Lebensform von Menschen im Koma und Wachkoma
Erschienen in: Behinderte in Familie, Schule und Gesellschaft Nr. 6/98; Reha Druck Graz
bidok - Volltextbibliothek: Wiederveröffentlichung im Internet
Stand: 07.06.2005
