Informationen und Hinweise für Angehörige von Schädel-Hirn-Verletzten und Menschen im Koma und apallischen Syndrom
3. aktualisierte Auflage, Oldenburg: Eigenverlag 1997
Inhaltsverzeichnis
- I Zum Geleit
- II Allgemeine Hinweise
- III Spezielle Informationen
- IV Womit Sie konkret helfen können
- V Wichtige Regeln und weitere Möglichkeiten zur Kontaktaufnahme
- VI Ziele und Perspektiven
- VII Empfohlene Literatur und Informationsquellen
- VIII Verzeichnis von Informationsstellen und Hilfsorganisationen
Diese Informationsschrift soll in allererster Linie eine Hilfe sein für Angehörige, zu verstehen, was ein Koma ist und in welcher Situation sich die Familienangehörigen befinden. Außerdem sollen Hinweise gegeben werden, wie Sie während Ihrer Besuche bei Ihren Angehörigen die Pflege und Therapie, in der Klinik, im Pflegeheim oder zu Hause durch Anregungen und Dialogangebote möglichst sinnvoll ergänzen und unterstützen können. Auch im Koma und apallischen Syndrom sind Menschen durch ihre lebendigen Körper und Sinne mit der umgebenden Natur und anderen Menschen verbunden. Die Erkrankung zwingt sie jedoch zu einem Leben in tiefster Abgeschiedenheit an der Grenze zum Tod. Menschliches Leben, Wachstum und Bewußtseinsentwicklung geschehen durch Bindung und Beziehung zu anderen Menschen. Auch nach einer schweren Hirnschädigung können sich Menschen wieder entwickeln, wenn sie die Möglichkeit erhalten, im gemeinsamen Tätigsein mit anderen Menschen die Wirkungen ihrer selbst zu spüren und ihrem Leben einen neuen Sinn zu geben. Darin liegt zugleich eine Bedeutung für unser eigenes Leben, indem wir nämlich das Leben und die Entwicklung anderer Menschen anregen und fördern. Auch wenn sich unsere Mitmenschen unter extremen Bedingungen und in schwierigsten Lebensverhältnissen befinden, sollten wir sie nicht aufgeben, sondern ihnen nahe verbunden bleiben und einen menschenwürdigen Umgang mit ihnen pflegen. Die zwischenmenschliche Kommunikation und die sozialen Zeichen der Hoffnung sind für den Überlebenswillen der Betroffen und für den Erfolg der Behandlung und Rehabilitation von großer Bedeutung. Die nachfolgenden Hinweise und Informationen wollen Ihnen dabei helfen. Beachten Sie aber bitte stets, daß sie kein Patentrezept sein können, sondern lediglich ein Angebot zum Dialog!
Oldenburg, im Januar 1994 - Andreas Zieger
Die Broschüre erfreut sich großer Beliebtheit und Nachfrage, so daß jetzt eine weitere, leicht korrigierte Auflage erscheint.
Oldenburg, im April 1995 - Andreas Zieger
Wegen der großen Nachfrage erscheint eine dritte, aktualisierte Auflage.
Oldenburg, im März 1997 - Andreas Zieger
1. Wenn Sie Ihren Angehörigen in der Klinik, auf der Intensivstation, im Pflegeheim oder in häuslicher Umgebung besuchen und sich ihm nähern, bleiben Sie bitte stets gewahr, daß Ihr Angehöriger ein Mensch ist, der, solange er lebt, empfindsam ist gegen über alledem, was mit ihm gemacht wird und was andere über ihn reden mögen.
2. Gestalten Sie Ihren Umgang mit Ihrem Angehörigen so, daß Sie sich versichern, ihn nicht geschmerzt, verletzt oder gar gekränkt zu haben, das heißt
-
seien Sie möglichst einfühlsam, behutsam und liebevoll. Dies fördert das notwendige Vertrauen.
-
Vermeiden Sie ein Kneifen, Necken oder unangenehmes Stimulieren.
-
Machen Sie keine herablassenden Bemerkungen am Krankenbett; versuchen Sie auch zu vermeiden, daß andere dies tun.
-
Versuchen Sie, Ihren Angehörigen nicht mit Ihren Sorgen und Angstgefühlen zu belasten. Sprechen Sie statt dessen vorher mit anderen Menschen, Schwestern oder Ärzten, die bereit sind, Sie anzuhören und zu entlasten, bevor Sie einen Besuch machen. Versuchen Sie, gefaßt und optimistisch zu wirken, indem Sie in jeder Situation die positiven Momente hervorheben und beachten.
-
Begegnen Sie Ihrem Angehörigen mit warmen, positiven Gefühlen auch dann, wenn Sie sich nicht sicher sind, oder daran zweifeln, daß sie gespürt werden.
-
Versuchen Sie, Ihrem Angehörigen positive Gefühle entgegen zubringen, indem Sie sich anregend, förderlich und nicht resignativ verhalten.
-
Versuchen Sie, mit Ihrem Angehörigen wieder in einen engen, liebevollen Kontakt zu kommen und ihm dabei Angebote zum Dialog zu machen.
3. Bringen Sie viel innere Kraft und vor allem viel Zeit mit.
Inhaltsverzeichnis
Koma ist eine ungewöhnlich tiefe Betäubung oder ein tiefer Schlaf, der entweder durch eine schwere Krankheit oder als Folge einer schweren Schädel-Hirnverletzung auftritt.
Medizinisch wird Koma mit "Bewußtlosigkeit" gleichgesetzt. Eine Bewußtlosigkeit ist nach moderner Auffassung nicht einfach ein organischer Ausfall von Bewußtseinsfunktionen, sondern stets auch eine seelische Antwort auf die Gewalteinwirkung.
Koma ist kein passiver Zustand, sondern eine aktive, bis auf tiefste Bewußtseinsebenen zurückgenommene Lebenstätigkeit.
Koma hat Schutzfunktion und ermöglicht es den Betroffenen, ganz bei sich selbst zu sein.
Koma in diesem Sinne ist eine extreme, höchst empfindsame, verletzliche und damit auch schutzbedürftige Lebensform am Rande zum Tode.
Koma ist damit aber zugleich nicht einfach nur Ausdruck einer Krankheit, also "pathologisch", sondern zugleich möglicher Ausgangspunkt einer neuen Lebensentwicklung, also eine sinnvolle Lebensform.
Im Koma drücken sich also destruktive und produktive Momente und Dimensionen eines Menschen mit einer stets einzigartigen Lebensgeschichte aus. Dies ist unbedingt zu berücksichtigen.
In der Regel wird die Tiefe des Komas an der Reaktion auf Reizangebote und Stimulationen abgelesen.
Die drei wichtigsten Komastufen sind:
1. Keine Reaktion: Der Patient scheint in einem tiefen Schlaf zu liegen und vollkommen unempfänglich für jede Art von Stimulation zu sein, wie z. B. Schmerz, Berührung, Geschmack, Geräusch oder Gegenstände, die ihm gezeigt werden.
2. Allgemeine Reaktionen: Der Patient reagiert gelegentlich auf all gemeine Stimulationen, jedoch nicht immer auf die gleiche Art und Weise. Er kann auf Körperbewegungen reagieren, Gedankenmuster oder Sprachgebrauch verändern. Die Reaktionen können außer dem sehr langsam sein.
3. Lokalisierte Reaktionen: Der Patient reagiert auf spezifische Stimulationen, aber nicht immer auf die gleiche Art. Die Reaktionen erfolgen direkt auf die Stimulation, wie z. B. Drehen des Kopfes auf Geräusch oder Ansprache, Verfolgen eines Objektes oder eines an deren Gesichts mit den Augen, Bewegen von Körperteilen auf Stimulation, auf das Objekt zu oder weg davon.
Der Patient kann auf einfache Befehle, wie z. B. "Streck' deinen Arm, hebe die Hand, schließe die Augen", inkonsequent reagieren. Ist die Stimulation vorüber, kann er ruhig liegen.
Der Patient kann merken, daß er intubiert ist oder einen Katheter hat, und versuchen, daran zu ziehen. Außerdem kann er sich Zwängen anderer Art widersetzen.
In seiner ursprünglichen Bedeutung wird unter einem apallischen Syndrom ein Erlöschen des Selbstbewußtseins und der Kontaktfähigkeit im Gefolge einer schweren Schädel-Hirnverletzung oder eines Sauerstoffmangels am Gehirn verstanden. Meist wird auch von einem sogenannten Wach-Koma gesprochen: der Patient liegt mit offenen Augen da und weist auch einen Schlaf-Wach-Rhythmus auf, ist jedoch aus eigener Kraft zu keinerlei Kontaktaufnahme mit seiner Umwelt fähig, obwohl manchmal bereits vegetative und emotionale Reaktionen erfolgen. Im entwickelten Stadium besteht zwar eine stabile Atmung, die Beweglichkeit ist aber infolge einer allgemeinen Muskeltonuserhöhung (Spastik) weitgehend eingeschränkt. Nicht selten wird die Erkrankung daher auch als "vegetativer Zustand" bezeichnet. Mit dieser Bezeichnung wird nahegelegt, die Lebensform dieser Kranken als "primitiv", "pflanzliches Leben" oder - wie im Nationalsozialismus geschehen und heute leider immer noch vorkommend - als "sinnlose Hülle" oder "lebensunwert" zu bewerten. Dies ist jedoch inhuman und unethisch. Menschen im Wachkoma brauchen keine Sterbehilfe; sie sind weder Sterbenskranke noch "Hirntote"; sie brauchen Lebenshilfe!
Klinische, psychologische und wissenschaftliche Untersuchungen der letzten Jahre weisen jedoch eindeutig darauf hin, daß das apallische Syndrom kein defektiver Endzustand, sondern - häufiger als früher angenommen - als ein Zwischenstadium bei der Entwicklung neuen Lebens aus dem Koma, als sogenanntes Durchgangssyndrom in Erscheinung treten kann. Ferner wurde festgestellt, daß sich bei frühzeitiger, intensiver Zuwendung und Kommunikation nicht selten die schweren Formen eines apallischen Syndroms vermeiden lassen oder seine Zeichen nur in flüchtiger Form auftreten. Schließlich wurde nachgewiesen, daß Menschen im apallischen Syndrom offenbar nicht nur sensorische Stimulationen und menschliche Stimmen wahrnehmen, sondern auch auf einfache Weise Reaktionen erlernen können. So ist z.B. in größeren englischen und amerikanischen Studien nachgewiesen worden, daß über 50 % der Kranken durch eine frühe multisensorische Stimulation später wieder sozial reintegriert werden können. Vor allem in familiärer und häuslicher Umgebung können selbst noch nach Jahren nicht selten erstaunliche Entwicklungsfortschritte gemacht werden, wodurch die Betroffenen selbständiger und pflegeunabhängiger werden und die Angehörigen entlastet sind. Außerdem gibt es inzwischen gute Erfahrungen damit, daß die Kranken manchmal zwar schwerbehindert bleiben, aber mit familiärer Unterstützung und Computerhilfe zur Kommunikation und selbständigen sprachlichen Verständigung befähigt werden können.
Von daher kann mit aller Vorsicht gesagt werden, daß das gefürchtete "Steckenbleiben" im apallischen Syndrom eigentlich mehr als Folge fehlender sensorischer Anregung, Kommunikation und Teilhabe am sozialen Dialog angesehen werden muß und weniger als alleiniges Resultat einer Hirnschädigung.
Nach der Primärversorgung am Unfallort und im Krankenhaus werden die Verletzten auf der Intensivstation weiterbetreut. Hier kommt es vor allem darauf an, daß die sogenannten Vitalfunktionen wie Atmung, Herz-Kreislauf, Blutdruck, Einfuhr und Ausscheidung in einem stabilen Gleichgewicht gehalten sowie Streß und Schmerzen vom Patienten ferngehalten werden. Diese sogenannte Schockphase dauert in der Regel einige Tage. In dieser Zeit werden die Kranken oft medikamentös tief sediert und meist auch kontrolliert beatmet. Während dieser Zeit, die einer tiefen Narkose gleicht, können die Vitalfunktionen überwacht und Veränderungen sofort erkannt werden. Vorrangiges Ziel ist die Versorgung des Gehirns mit ausreichend Sauerstoff und Nährstoffen, damit die Schädigung nicht noch größer wird.
Kritisch muß jedoch gesehen werden, daß die Intensivstation eine sehr künstliche Situation darstellt, in der die Kranken oft über längere Zeiträume hinweg ohne jeglichen menschlichen Kontakt in einer für sie völlig fremden Umgebung isoliert und abgeschieden daliegen. In zahlreichen Untersuchungen zur psychologischen Situation Bewußtloser auf der Intensivstation wurde eindeutig nachgewiesen, daß trotz Koma und Narkose diese Situation passiv, angstvoll und höchst bedrohlich erlebt werden kann. Im Sinne des obengenannten Komaverständnisses ist dies verständlich, weil auch ein Mensch im Koma (unbewußt) wahrnimmt, sich orientieren muß und empfindsam für Ereignisse seiner näheren Umgebung ist. So ist zum Beispiel bekannt, daß hämmernde Schritte, laute Geräusche und die Alarme der Monitore sowie selbst auch notwendige und gutgemeinte Handlungen am Krankenbett von den Kranken als auf sich selbst bezogen wahrgenommen und als Bedrohung ihrer selbst empfunden werden können. Es gibt viele Berichte, wonach vor allem bei Kindern ein Komazustand dadurch aufrechterhalten und verlängert werden kann, weil sie die fremde und oft menschenleere Umgebung angstvoll erleben und sich zurückziehen (sog. "Dornröschen-Schlafsyndrom").
Es kann niemals sicher vorhergesagt werden, ob, wieviel und wie ein Patient im Koma und apallischen Syndrom wahrnimmt, was er erlebt und wie er empfindet, auch wenn er nicht reagiert und sich nicht zu äußern scheint. Aus den Schilderungen zur psychologischen Situation der Kranken auf der Intensivstation wurde bereits deutlich, daß die Anwesenheit und Nähe vertrauter Menschen besonders wichtig ist.
Nicht selten sind es gerade die Angehörigen, die bei ihren Kranken zuerst Veränderungen bemerken, wie z. B. angedeutete Bewegungen, im Gesichtsausdruck, bei Atmung oder Herzschlag, bei der Hautfarbe, beim Augenöffnen oder der Art des Blicks. Nicht selten scheinen diese frühen Beobachtungen von sogenannten kleinen Zeichen und primitiven Reaktionen im Widerspruch zu den Wahrnehmungen des Betreuungspersonals, der Schwestern und Ärzte zu stehen. Manche Angehörige haben, um ihre Beobachtungen zu beweisen, daher eine Videokamera mitgenommen und die Reaktionen gefilmt. Nicht selten sind es auch die Angehörigen, die wiederum zuerst bemerken, daß sich die Art und Intensität der Reaktionen in Abhängigkeit von Art und Intensität der äußeren Ereignisse, Stimulationen und Kommunikationsangebote ändern. So wurde zum Beispiel beobachtet, daß bei einem Patienten die Herzfrequenz immer dann anstieg, wenn seine Freundin das Krankenzimmer betrat, ohne ihn berührt oder angesprochen zu haben. Ein anderer Patient wurde durch das beharrliche Akkordeonspiel seiner Tochter "geweckt". Wiederum andere Kranke lassen sich nur von einem bestimmten Familienmitglied oder ihrer Lieblingskrankenschwester Essen eingeben, wobei sie zudem hochindividuell ganz bestimmte Geschmacke oder Speisen bevorzugen. Die Reihe derartiger Beispiele ließe sich weiter fortsetzen.
Alle diese Beobachtungen weisen jedoch darauf hin, daß Menschen im Koma und apallischen Syndrom offenbar früher als bisher angenommen versuchen, mit ihrer Umwelt in Kontakt zu kommen, indem sie auf die ihnen einzig mögliche und spezifische Weise tätig werden oder antworten. Es ist das Ziel, an die Äußerungen und Formen der Selbstaktualisierungen anzuknüpfen und einen verläßlichen Verständigungs-Code aufzubauen, z.B. über Atem, Seufzer, Blinzeln, Handzeichen u.a. Regungen.
Durch Ihre Anwesenheit, Nähe und Zuwendung können Sie zu Ihren Kranken die lebensnotwendige Verbindung und Kommunikation aufnehmen und zu entwickeln helfen. Sie schaffen damit nicht nur das notwendige Vertrauen, sondern geben zugleich basale Orientierungen über Raum und Zeit. Das Wichtigste aber dürfte sein, daß Sie Ihre Angehörigen die Wirkungen ihrer selbst spüren lassen, wodurch sich ein elementares Selbstbewußtsein wieder aufbauen läßt (Abb. 1).
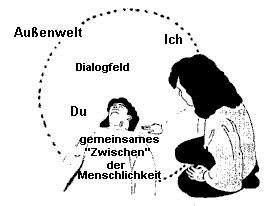
Abb. 1: Der Mensch wird am Du zum Ich (Martin Buber)
Inhaltsverzeichnis
Positive Anregungen sind Stimulierungen aller Sinnesbereiche: Geruch, Berührung, Gehör, Gesicht und Geschmack.
In der Frühphase sind darüber hinaus Stimulationen von seiten der Tiefensensibilität, des Gleichgewichts, des Lage- und Bewegungssinns (Kinästhesie; Körperselbstsinn) entscheidend für die Selbstwahrnehmung des Patienten. Äußerst wünschenswert, aber in der Realität nur schwer zu verwirklichen, wäre eine frühzeitige Bade- und Wassertherapie, weil durch das Schwimmen im Wasser "automatische" Bewegungsmuster angeregt werden, die einen positiven Einfluß auf alle anderen Funktionsbereich haben. Eine einfache frühe Stimulation ist die handgestützte Atemhilfe, die Sie jedoch erst lernen müssen.
Mit dem Hautsinn erfährt der Kranke seine Körpergrenzen. Das Gehör knüpft an die Tiefensensibilität und den Vibrationssinn des Körpers an und ist der erste ansprechbare Fernsinn. Über das Gehör kommen Stimme und Stimmung zum Kranken. Dies sind nur einige Beispiele. Durch eine Sinnesstimulation gibt man also dem anderen einen Anreiz zur Wahrnehmung, emotionalen Bewertung und Reaktion. Positive Stimulationen sind Anreize, die den Patienten animieren, Reaktionen zu zeigen, seinen Lebenswillen zu äußern und sich selbst zu aktualisieren.
Wird eine Reaktion beobachtet und verstanden, kann ein wechselseitiger Prozeß von Anregung und Antwort in Gang kommen, wobei Stimulationen und Reaktionen immer differenzierter werden und sich in der gemeinsamen Tätigkeit immer mehr Aktivitäten entwickeln können.
Beim Dialogaufbau kommt es darauf an, eine vertrauensvolle Beziehung auf der Grundlage einer sinnvollen Kommunikation zum Kranken herzustellen. Beim Dialogaufbau wird auf Elemente der "basalen" Stimulation und sensorischen Anregungen zurückgegriffen. Im Unter- schied zur basalen oder sensorischen Anregung und Stimulation wird aber beim Dialogaufbau entsprechend der Gesamtsituation versucht, Angebote und Antworten wechselseitig abzustimmen, zu differenzieren, zu verstärken oder individuell zu variieren und zu modulieren.
Während eine basale, sensorische Stimulation von jeder beliebigen Person durchgeführt werden kann, ist für den Dialogaufbau die Mitarbeit von Angehörigen, also von Ihnen selbst, unverzichtbar. Wichtig ist zu verstehen, daß der Dialogaufbau kein einfacher Reiz-Reaktions-Zyklus ist, sondern eine liebevolle, sich ständig verändernde zwischenmenschliche Situation, an deren Entwicklung beide Partner beteiligt sind. Man könnte diesen Vorgang am besten in Form einer nach oben offenen Entwicklungsspirale sichtbar machen, wobei die Richtung der Entwicklung aus dem Zusammenwirken beider Partner im Sinne von Vorschlag und Gegenvorschlag hervorgeht (Abb. 2).
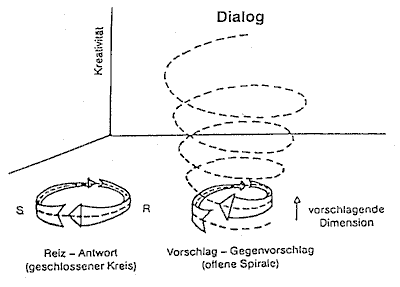
Abb. 2: Entwicklungsspirale beim Dialogaufbau (aus: Milani Comparetti)
Wie können Sie konkret vorgehen?
Der erste Schritt ist die Hinwendung zum Kranken: Sie fahren bewußt ins Krankenhaus oder ins Pflegeheim und betreten das Krankenzimmer. Sie haben sich vorher ein inneres Bild von Ihrem Angehörigen gemacht. Sie machen sich wahrscheinlich große Sorgen. Sie wollen helfen und etwas verändern. Und verständlicherweise haben Sie auch etwas Angst.
Als zweiter Schritt folgen Annäherung und Begrüßung. Sie nehmen Blickkontakt auf, gehen auf den Kranken zu und begrüßen ihn freundlich, indem Sie zum Beispiel sagen: "Ich freue mich, daß ich Dich besuchen kann. Ich habe viel Zeit für Dich mitgebracht und möchte Dir nahe sein. Könntest du mir bitte ein Zeichen geben, daß Du mich spürst?" Dabei streicheln Sie Stirn oder Wange oder streichen Sie mit der Hand über die Haare. Sie können aber auch richtig die Hand geben.
Im dritten Schritt sollten Sie zunächst innehalten, sich genauer orientieren und die Situation auf sich wirken lassen. Damit können Sie sich in die Situation einfühlen und genau beobachten, ob und welche Antwort Sie eventuell erhalten. Sie lassen die Wirkung des ganzen Raumes, der Geräusche, der Lichter und der ganzen Gestalt Ihres Gegenüber auf sich wirken und achten auf Ihre inneren Gefühle. Überwiegen Angst, Ekel oder gar das Bedürfnis, sich zurückzuziehen? Oder können Sie den fremden Anblick aushalten und sich auf die neue Situation einlassen? Vielleicht bekommen Sie auch das Bedürfnis, sich Ihrem Angehörigen zu nähern und auf sich aufmerksam zu machen. Möchten Sie Kontakt mit ihm aufnehmen?
Erst wenn Sie Ihre eigenen Gefühle wahrgenommen haben und sich zum Aushalten und Bleiben entschieden haben, sollten Sie sich ganz auf die Situation einlassen und sich auf Ihr Gegenüber konzentrieren.
Hören Sie auf den Rhythmus der Atmung, der Geräusche und Töne. Sehen Sie sich alles genau an und beobachten Sie Ihr Gegenüber. Achten Sie auf jedes Moment, jedes kleine Zeichen, jede Regung und jede Veränderung am Körper, im Gesicht, an den Augen. Schauen Sie auf den Monitor, auf dem Herzfrequenz und Blutdruck fortlaufend registriert werden. Eine Veränderung kann möglicherweise bereits eine Antwort sein und ein Zeichen dafür, daß Ihr Gegenüber Sie registriert hat und mit Ihnen Kontakt aufgenommen hat.
Gerade in der Anfangszeit kann tagelang jede Reaktion ausbleiben. Sie sind unsicher und bekommen Zweifel. Aber Sie sollten warten und Ihre Angebote zur Kontaktaufnahme geduldig wiederholen. Dazu benötigen Sie viel seelische Kraft. Es gibt aber wohl keinen anderen Weg.
Woran können Sie ablesen, ob überhaupt eine Dialogbereitschaft besteht und ob eine Kommunikation erwünscht ist oder nicht?
Wenn Sie ans Bett treten, wissen Sie in der Regel nicht, ob Ihr Angehöriger einen Dialog wünscht oder ob er sich gestört fühlt, ob er Kraft genug hat oder sich erschöpft fühlt. Sie benötigen dafür also Hinweise, um nicht verunsichert zu sein. Nach den bisherigen Erfahrungen sind hierzu die "kleinen" Zeichen, angedeutete Bewegungen und "primitive" Regungen hilfreich.
Zum Verständnis der "Körpersprache" haben sich folgende Angaben bewährt:
Zeichen für "Sich Öffnen" (Dialogbereitschaft):
-
tiefes Einatmen
-
leichte, aber eindeutige Zunahme der Herzfrequenz
-
leichtes Zittern, Beben oder Anspannen
-
leichtes körperliches Entspannen
-
entspannter Gesichtsausdruck und entspannte Mimik
-
leichtes Öffnen von Mund oder Augen
-
Angedeutete Kopfwendung zu Ihrer Seite, oder auch ein leichtes Anheben der Schulter, von Arm und Hand
Zeichen für "Sich Verschließen" (Erschöpfung oder Beendigen des Dialogs):
-
zunehmende unruhige, unregelmäßige oder hektische Atmung
-
schneller, hoher Anstieg der Herzfrequenz
-
profuses Schwitzen, überschießendes Erröten
-
deutliches Anspannen der Muskulatur bis zur Verkrampfung
-
Verschließen von Mund und Augen
-
Abwenden der Augen und Kopfdrehung zur anderen Seite
-
grimmiger Gesichtsausdruck, Zubeißen, Stirnfalten
Diese Beispiele stammen aus ersten Erfahrungen zum frühen Dialogaufbau mit Menschen im Koma und apallischen Syndrom. Bitte achten Sie darauf, daß bei Ihren Angehörigen auch andere Zeichen auftreten können als Sie vielleicht erwartet haben. Diese müssen genauso beachtet und bewertet werden.
Wichtig ist, daß Sie auch auf sich selbst achten und immer wieder danach fragen, ob Sie selbst nicht auch kleine Zeichen von positiver Gestimmtheit und Kontaktbedürfnis, oder aber von Erschöpfung, Angst und Bedürfnis, sich zurückzuziehen, geben.
Wenn Sie eine Antwort wahrnehmen, können Sie Ihre Anregung, die Ihrem Empfinden nach diese Antwort hervorgelockt hat, behutsam wiederholen. Wenn sich die Antwort wiederholt, können Sie das eine Zeitlang fortsetzen, bis Sie oder Ihr Gegenüber es nicht mehr möchten. Sie können dann einen anderen Vorschlag machen, z. B. in Form einer Anregung auf einem anderen Sinneskanal oder auch in Form einer kleinen Pause. Verwenden Sie frühe Formen der Kommunikation, knüpfen Sie an vertraute Wahrnehmungen und gemeinsame Erlebnisse an, die für Ihr Gegenüber bedeutsam sind.
Lassen Sie sich Zeit, beobachten Sie genau und versuchen Sie, die Verbindung möglichst lange aufrechtzuerhalten. Dabei sollten Sie alles, was Sie tun oder als nächstes zu tun gedenken, mit ruhiger Stimme in einfachen Worten vorab benennen und kommentieren. Es kann sein, daß auf diese Weise schon recht früh ein dialogisches Wechselspiel von Angebot und Antwort, Geben und Nehmen, Wahrgeben und Wahrnehmen in Gang kommt, solange beide das wollen. Sie sind sozusagen in einem gemeinsamen körpernahen Dialogfeld, an dessen Gestaltung beide Partner, wenn auch mit unterschiedlichen Mitteln, unterschiedlicher Intensität und Ausdauer, beitragen.
Wenn Sie merken, daß Ihr Gegenüber ermüdet oder nicht mehr antwortet, sollten Sie dies unbedingt wahrnehmen und respektieren. Nach ein, zwei erfolglosen Angeboten sollten Sie sich dann jedoch zurücknehmen.
Im fünften Schritt folgt das Abschiednehmen. Eine liebevolle Umarmung, zärtliches Streicheln oder auch ein kräftiger Abschiedskuß kann dies bedeuten. Sie sollten unbedingt sagen, daß sie wiederkommen möchten. Es muß Ihnen aber bewußt sein, daß Sie dieses Versprechen unbedingt einhalten müssen, weil sonst das mühsam aufgebaute Vertrauen erlöschen könnte.
Mit der Wiederkehr am nächsten Tag können Sie dann auf gleiche Weise in Dialog kommen.
Eine Übersicht über den ganzen Vorgang des In-Dialog-Kommens gibt die nachfolgende Abbildung 3:
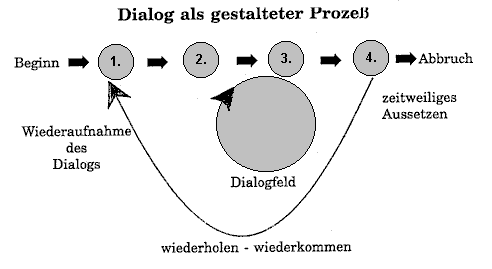
Abb. 3 Übersicht zum Prozeß des In-Dialog-Kommens
Inhaltsverzeichnis
Für eine erfolgreiche Kontaktaufnahme mittels sensorischer Stimulation und Dialogaufbau haben sich folgende Regeln bewährt:
-
Kurze Übungsphasen von anfangs 5 bis 10 Minuten Dauer während eines Besuchs, später auch 15 bis 30 Minuten.
-
Anfangs Übungsphasen zu möglichst gleichen Zeiten, später auch häufiger und zu unterschiedlichen Tageszeiten.
-
Organisierte, d.h. vorüberlegte Übungsphasen mit Ansprechen von ein bis zwei Sinneskanälen.
-
Stimulation und Ansprache aller Sinne in der Reihenfolge Geruch, Geschmack, Berührung, Gehör und schließlich auch Sehen. Geschmackliche Anregungen und Anregungen für Tiefensensibilität, Gleichgewicht und Lagesinn sollten grundsätzlich nur im Beisein oder unter Mithilfe des Fachpersonals erfolgen.
-
Sprechen Sie natürlich und gehen Sie davon aus, daß Ihr Angehöriger Sie hört, Ihre Stimmung empfindet und Sie vielleicht sogar versteht.
-
Gezielte Angebote und Antworten machen, d. h. vorher überlegen und einfühlen. Wenn ein Dialog in Gang kommt, dürfen Sie Ihrem Verstand, Ihrer Intuition und Ihrer Phantasie für weitere Einfälle vertrauen.
-
Wenn Sie nicht mehr weiterwissen, halten Sie inne und warten Sie ein wenig ab, was geschieht.
-
Versuchen Sie sich vorher klarzumachen, welche Antwort Sie erwarten oder sich wünschen.
-
Geben Sie Anweisungen einfach, kurz und wiederholt. Bewilligen Sie stets eine bestimmte Zeit, um zu antworten.
Vorsicht ist geboten bei plötzlichen oder ungewohnten Veränderungen. Gegebenenfalls müssen Sie das Personal hinzuziehen.
Vermeiden Sie Schmerzen, Druck, abrupte Veränderungen und laute Schreie. Ihre Anregungen und Angeboten sollten attraktiv, freundlich, intensiv und eindringlich sein.
Die entscheidende Frage muß für Sie immer sein: Wie kann ICH dem anderen ein möglichst liebevolles und mitmenschliches DU sein?
Methoden:
-
Halten Sie einen Geruchsstoff nicht länger als 15 Sekunden unter die Nase des Patienten.
-
Variieren Sie Wohlgerüche, aber nur drei bis fünf verschiedene pro Tag.
-
Benutzen Sie das Parfüm der Familie oder zum Beispiel das Rasierwasser.
-
Benutzen Sie starke und deutlich verschiedene Gerüche.
-
Benutzen Sie selber immer das gleiche Parfüm.
-
Sprechen Sie über Dinge, die mit einem Geruch in Verbindung gebracht werden können.
Achte auf:
-
Drehen des Kopfes zu einem Geruch hin oder davon weg
-
Gesichtsausdruck
-
Schiebt der Patient Gegenstände, die riechen, weg?
-
Verbale Antworten oder Geräusche
Arten:
-
Parfüm - Vanille - Kaffee
-
Essig - Knoblauch - Senf
-
Lebensmittel - Gewürze
-
Die Nase kann fünfzig Gerüche riechen und unterscheiden, benutzen Sie deshalb so viele angenehme, wie Sie irgend finden können, oder wie Sie sich erinnern, daß Ihr Angehöriger sie mochte.
Achtung:
-
Einatmen von Puder
-
Halten Sie dem Patienten den Geruch nicht zu lange unter die Nase.
-
Vermeiden Sie widerwärtige Geruchsstoffe und Ekelreaktionen
Methoden:
-
Sagen Sie dem Patienten immer, was Sie berühren, mit was und welchen Körperteil Sie berühren.
-
Berühren Sie Arm, Hände, Gesicht und Brust.
-
Atmen Sie mit, indem Sie Ihre Hände auf den Brustkorb legen.
-
Variieren Sie Dauer und Intensität der Berührung.
Achte auf:
-
Anspannungen und Bewegungen
-
Gesichtsausdruck
-
Antworten durch Stimme oder Töne
-
In frühen Phasen können auch zuerst lediglich vegetative "Bewegungen" und kleine Zeichen auftreten wie Veränderung der Atmung, der Herzfrequenz, der Hautfarbe usw.
Arten:
-
Gewebe, weiche Baumwolle, Stoffe, rauhe Wolle, harte Schwämme, nasse Stoffstücke, warmes oder kaltes Wasser
-
Gegenstände aus dem Familienleben: Lebensmittel, Pinsel, Ball, Schlüssel
-
Haarbürsten
-
lackierte Fingernägel
-
Halten Sie die Hände, streicheln Sie das Gesicht, die Arme, die Schultern; die Brust, den Bauch.
-
Betasten und bestreichen Sie gemeinsam mit einer Hand Ihres Patienten sein Gesicht und benennen Sie alle Körperteile, die Sie mit ihm zusammen berühren: Nase, Mund, Stirn, Wange, Augenbraue, Ohren, Haare usw.;
-
Sie können dann das gleiche auch umgekehrt tun, indem Sie mit ihm zusammen Ihr eigenes Gesicht betasten und ihm dabei genau sagen, was Sie tun und wo Sie sich gerade befinden.
Achtung:
-
Die Haut ist gewöhnlich sehr empfindlich. Schauen Sie nach Rötungen, Schrammen, Hautreizungen und benachrichtigen Sie unverzüglich das Pflegepersonal, wenn Sie irgendeine Auffälligkeit entdecken. Vor allem muß ein Wundliegen Ihres Angehörigen unbedingt vermieden werden.
Methoden:
-
Sprechen Sie immer mit Ihrem Angehörigen.
-
Sagen Sie, wer Sie sind, welches Datum, welche Jahreszeit, welcher Ort, welche Tageszeit.
-
Erzählen Sie Neuigkeiten aus der Familie, über die Stadt, die Gegend, die ganze Welt.
-
Lesen Sie kurze Geschichten, Briefe oder Gedichte vor, die Ihr Angehöriger immer mochte.
-
Nehmen Sie Familienstimmen auf Kassette auf und spielen Sie sie während des Tages mehrmals für kurze Zeit ab.
-
Spielen Sie Musikkassetten, die der Angehörige gerne hörte und leicht erkennen kann.
-
Produzieren Sie Geräusche durch eine Klingel, klatschen oder schnippen Sie mit den Fingern und
-
machen Sie auf sich aufmerksam.
Achte auf:
-
Drehen des Kopfes zum Geräusch hin oder weg davon
-
Körper- und Augenbewegungen (Blinzeln) oder
-
Mimik
-
Verbale Antworten oder Töne
Achtung:
-
Die Geräusche müssen kurz und intensiv sein, um eine direkte Reaktion zu bekommen.
-
Machen Sie die Geräusche nicht lauter, als Sie sie selbst für Ihre Ohren machen würden.
-
Wenn Sie einen Kopfhörer benutzen, stellen Sie die Lautstärke erst an Ihren Ohren ein, bevor Sie den Kopfhörer Ihrem Angehörigen aufsetzen.
-
Stecken Sie den Kopfhörer nicht ins Ohr, sondern bleiben Sie im äußeren Ohrbereich.
-
Kopfverletzte sind kopfempfindlich und können sich nicht wehren.
-
Achten Sie immer genau auf die Reaktionen Ihres Angehörigen.
Methoden:
-
Stehen Sie immer so, daß der Patient Sie gut sehen kann.
-
Benutzen Sie große, farbige Gegenstände und vermeiden Sie die Farbe Rot (Warnfarbe!).
-
Bewegen Sie Objekte von einer Seite zur anderen und sagen Sie dem Patienten, wo Sie sie hinbewegen.
-
Hängen Sie Postkarten, Bilder, Poster im Blickfeld Ihres Angehörigen auf.
-
Versuchen Sie, farbliche und visuelle Anreize strukturiert zu geben, d. h. am gleichen Ort und stete Wiederkehr der Objekte.
Achte auf:
-
Öffnen und Schließen der Augen
-
Der Gesichtsausdruck
-
Die Konzentration auf ein Objekt
-
Blickt der Angehörige Ihnen in die Augen? Fixiert er mit den Augen einen Gegenstand?
-
Verfolgt der Patient mit den Augen Objekte, die Sie vor seinem Gesicht bei geöffneten Augen bewegen?
-
Antworten durch Stimme und Töne auf visuelle Reize
Arten:
-
Gegenstände aus dem Familienleben, Blumen, Schlüssel, Spielzeug
-
Fotos der Familienangehörigen, der Freunde, Fotos von Ihnen oder auch Urlaubsbilder
-
Hängen Sie ein Mobile auf.
-
Benutzen Sie einen Spiegel, in den Sie Ihren Angehörigen hineinschauen lassen.
-
In fortgeschrittenen Stadien können Sie Ihren Angehörigen täglich eine kurze Fernsehschau sehen lassen.
-
Vergessen Sie nicht, daß die Wiedererkennung Ihres eigenen, vertrauten Gesichtes für Ihren Angehörigen äußerst wichtig sein kann. Scheuen Sie sich nicht, sich hübsch zu machen und auch das Gesicht Ihres Angehörigen, wenn Sie ihn in den Spiegel schauen lassen.
Achtung:
-
Bewegen Sie die Gegenstände nicht zu schnell, sonst kann sich Ihr Angehöriger nicht auf das Bild oder den Gegenstand konzentrieren.
-
Beobachten Sie, ob er sich besser auf einen Gegenstand auf der einen Seite oder auf der anderen Seite konzentrieren kann, oder ob er lieber in Ihr Gesicht schaut.
-
Denken Sie an einzelne Stimulationen, um eine direkte Reaktion zu erhalten. "Überdekorieren" Sie das Bett nicht.
Geschmackliche Anregungen sollten Sie prinzipiell nur unter Anleitung oder im Beisein des Pflegepersonals oder anderer Therapeuten geben.
Es kann von außerordentlicher Bedeutung sein, wenn Sie sich dazu an einen bestimmten Geschmack oder eine Lieblingsspeise erinnern und Pflegepersonal und Therapeuten darauf hinweisen.
Methode:
-
Benutzen Sie möglichst alltagsnormale Gegenstände wie Trinkbecher, Löffel oder Gabel.
-
Benutzen sie eine »Babyflasche« nur in Ausnahme- fällen, solange lediglich die Saugreaktion auftritt und keinerlei Mundöffnen erreicht werden kann. Bevor Sie die Flasche reichen, machen Sie immer zuerst mehrere Versuche, um mit einem leichten Druck auf Kinn, Unterlippe und Zunge ein Mundöffnen zu erreichen.
Achtung:
-
Vermeiden Sie bitte stets, Speisen oder geschmackliche Anregungen zu geben, von denen Sie wissen, daß Ihr Angehöriger sie nicht mochte, weil Sie sonst aversive Reaktionen, die das Vertrauen stören, provozieren können.
-
Vermeiden Sie schmerzhafte Berührungen am Zahnfleisch, an den Zähnen, an Mundschleimhaut oder Zunge, weil Sie dann ein Mundschließen oder gar Zubeißen provozieren können.
-
Beachten Sie bitte dringend, daß die Möglichkeit besteht, daß Ihr Angehöriger sich verschluckt oder gar erstickt, wenn Sie ihm unkontrolliert Dinge in den Mund stecken.
Diese Anregungen dürfen nur im Beisein oder unter Anleitung des Pflegepersonals und/oder Therapeuten durchgeführt werden.
Methode:
-
Mit dem körperlichen Aufrichten und Bewegen Ihres Angehörigen werden der Gleichgewichts-, Lage-, Halte- und Bewegungssinn (Körperselbstsinn) angeregt.
-
Besonders geeignet sind Bäder und Wassertherapie, weil damit "automatische" frühe Bewegungsmuster aktiviert werden.
-
Mit dem Bewegen des ganzen Körpers oder einzelner Körperteile im Schwerkraftfeld werden tiefe Erinnerungsspuren in Raum und Zeit und die "Körpermelodie" angeregt.
-
Kündigen Sie jede Veränderung vorher verbal an.
-
Stützen Sie den Körper, Kopf und Rumpf mit Hilfe von zwei bis drei Personen mit Ihren Händen ab.
Achte auf:
-
Erfahrungsgemäß führt ein frühes Aufrichten zu einer kräftigen "Weckreaktion", die sogar zum kurzfristigen Augenöffnen führen kann.
-
Lassen Sie anfangs immer den Blutdruck messen und achten Sie auf die Herzfrequenz am Monitor.
-
Führen Sie alle Anregungen stufenweise durch mit Einlegen von kleinen Pausen.
Vermeide:
-
Erschöpfungszeichen wie Schweißausbrüche, Blaßwerden sowie Zittern und Unruhe.
Legen Sie ein Büchlein mit Fotos und Untertexten für das Krankenhauspersonal und andere Besucher an, damit sie es benutzen können und sich ein Bild aus dem Leben vor dem Unfall Ihres Angehörigen machen können.
Legen Sie eine Art Gästebuch an, in das sich jeder Besucher einschreiben und seine Beobachtungen eintragen kann, damit Sie wissen, wer da war, wie lange, was er getan und welche Beobachtungen er gemacht hat.
-
Geben Sie keine weichen Handtücher, Bälle oder Gegenstände in die Hand, weil es die Spastik verstärken kann.
-
Wenn Sie Angebote machen, verlangen und erwarten Sie keine Antwort. Der Fortschritt ist manchmal nur sehr langsam. Werden Sie niemals ungeduldig oder gar zornig.
-
Bringen Sie viel Zeit für sich und Ihren Angehörigen und Ihren gemeinsamen Kontakt mit.
-
Vergessen Sie niemals, daß Ihr Angehöriger ein Erwachsener ist und kein kleines Kind.
-
Beachten Sie bitte dringend, daß die Möglichkeit besteht, daß Ihr Angehöriger sich verschluckt oder gar erstickt, wenn Sie ihm unkontrolliert Dinge in den Mund stecken.
-
Vergessen Sie bitte niemals, Pflegepersonal oder Therapeuten zu befragen. Scheuen Sie sich nicht, ihnen Ihre eigenen Beobachtungen mitzuteilen. Denken Sie bitte daran, daß Pflegepersonen und Therapeuten oft sehr beschäftigt sind, in der Regel zu wenig Zeit haben und auch mal einen schlechten Tag haben können, wie jeder von uns.
Wichtigstes Ziel und wichtigste Perspektive ist die soziale Reintegration Ihres Angehörigen, d.h. seine Wiedereingliederung in eine für ihn vertraute, menschenwürdige und soziale Umgebung, beispielsweise in die häusliche Umgebung und Familie, Nachbarschaft und Gemeinde. In der Regel sind zusätzliche pflegerische und therapeutische ambulante Hilfen und soziale Hilfsdienste notwendig, am besten in Verbindung mit einer Sozialstation, einer Tagesklinik oder in Form des sogenannten Kleeblattmodells. Manchmal wird sich eine Unterbringung in einer Pflegeeinrichtung nicht vermeiden lassen. Nicht selten läßt sich nach Rücksprache mit der Krankenkasse, gegebenenfalls erst nach einem ärztlichen Gutachten, auch bei dieser Unterbringungsform eine zusätzliche therapeutische Hilfe nach rehabilitativen Grundsätzen einrichten.
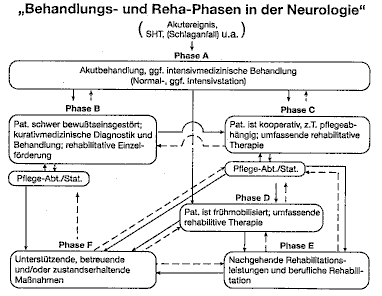
Abb. 4 Durchgängige Versorgungs- und Rehabilitationskette (Phasen-Modell)
Je nach Verlaufsentwicklung der Erkrankung bestehen in unserer Gesellschaft unterschiedliche Möglichkeiten in der Versorgungs- und Rehabilitationskette (Abb. 4).
In der Regel ist nach der Behandlung auf der Intensivstation eine Weiterbehandlung in einer Abteilung für Frührehabilitation notwendig. Eine direkte Verlegung von der Intensivstation auf eine Pflegestation des Krankenhauses, in ein Pflegeheim oder gar nach Hause läßt sich auch heute noch wegen bestehender Mängel im Versorgungsnetz im Einzelfall leider nicht immer vermeiden. Nach der Frührehabilitation erfolgt in der Regel eine spezielle neurologische Rehabilitation als sogenannte Anschlußheilbehandlung oder neurologische Langzeitrehabilitation in einem speziellen Rehabilitationszentrum. Dort wird - oft nach mehrmonatigem Aufenthalt - über weitere Leistungen der medizinischen und beruflichen Rehabilitation entschieden. Eine genaue Auskunft erhalten Sie von den behandelnden Ärzten und/oder vom jeweiligen Sozialdienst des Rehabilitationszentrums. Berufsgenossenschaftlich Versicherte erhalten außerdem frühzeitige Informationen und Hilfen von seiten des sogenannten Berufshelfers, der in der Regel von Anfang an den Kranken und seine Angehörigen persönlich betreut.
Viele Kranke bedürfen jedoch auch nach ihrer Entlassung aus der Klinik zu Hause, im Pflegeheim oder in der Werkstatt für Behinderte eine weitergehende ambulante rehabilitative Betreuung und Förderung über einen längeren Zeitraum hinweg, entweder vor Ort, in einer Tagesklinik oder als Wiederholungsmaßnahme in einer Rehabilitationsklinik. Dies muß jedoch im Einzelfall gesondert entschieden, begründet und beantragt werden.
Auch wenn es heute vielerorts an geeigneten ambulanten Nachsorgeeinrichtungen wie Tagesklinik oder Praxis für ambulante Rehabilitation fehlt, ist aber doch zu bedenken, daß sich viele Betroffene auch noch nach Jahren in der vertrauten häuslichen Umgebung und familiären Atmosphäre noch besser erholen und auch weiterentwickeln können. Gegebenenfalls ist auch dann noch ein Wiederaufbautraining in einer Rehaeinrichtung zu veranlassen. Die entsprechenden individuellen Rehapotentiale lassen sich durch ambulante oder stationäre Fördergutachten nach vorheriger Bewilligung der Kostenübernahme durch den Medizinischen Dienst der Krankenkassen (MDK) feststellen (sog. Phase F-Patienten).
Affolter, Felice, Bischofsberger, W.: Wenn die Organisation des zentralen Nervensystems zerfällt - und es an gespürter Information mangelt. Villingen-Schwenningen: Neckar-Verlag 1993 (ISBN 3-7883-0275-5)
Bienstein, Ch., Fröhlich, A.: Basale Stimulation in der Pflege. Pflegerische Möglichkeiten zur Förderung von wahrnehmungs-beeinträchtigten Menschen. Düsseldorf: Verlag selbstbestimmtes Leben 1991, (ISBN 3-910095-10-0)
Bienstein, Ch., Fröhlich, A. (Hrsg.): Bewußtlos. Eine Herausforderung für Angehörige, Pflegende und Ärzte. Düsseldorf: Verlag selbstbestimmtes Leben 1994
Blakeley, Mary K.: Weckt mich, wenn es vorbei ist (Bericht über eine neuntägige Komaerfahrung) Bergisch Gladbach: Bastei-Lübbe Verlag 1991
Bloemertz, C.B.: Wieviel kostet dein Schmerz? Was der Verletzte über das Schmerzensgeld wissen muß. Berlin; New York: de Gruyter 1971 (ISBN 3-11-003935-4)
Corbin, Juliet, Strauss, A.: Weiterleben lernen. Chronisch Kranke in der Familie. München, Zürich: Piper 1993 (original: Unending work arid care. San Francisco: Jossey-Bass Publ. 1988)
Drechsel, A.: Doch die Liebe hört nie auf. Wolfsburg: Verlag edition philon 1994 (ISBN 3-9803609-3-8)
Freeman, E.A. (Ed.): The Catastrophe of Coma. A way back. New York: Sheridan Medical Books 1989
Gronwall, Dorothy, Wrightson, Ph., Waden, P.: Schädel-Hirn-Verletzungen. Krankheitsbilder - Ursachen - Behandlung. Heidelberg, Berlin, Oxford: Spektrum der Wissenschaften 1993. (Das Buch wurde ursprünglich 1990 für Angehörige von Schädel-Hirnverletzten in Neuseeland geschrieben. Es hat eine große Verbreitung gefunden und liegt jetzt in deutscher Sprache vor)
Hauf, D.: Ein schwerer Unfall - wie kann es weitergehen ? Medizinische Information für Eltern (Teil 1 und Teil 2). Elternbrief. Heft 9 und 10 (1987)
Hauf, D.: Überlegungen zur Behandlung von Kindern und Jugendlichen mit apallischem Syndrom - aus der Sicht des Arztes. Behinderte Heft 6 (1991) 39-46. (Beide Arbeiten von Dr. Hauf sind als Sonderdruck erschienen in: Mitteilungsblatt der Initiative "Schädel-Hirnpatienten in Not e.V.": Zusammenfassung von medizinischen, therapeutischen und pflegerischen Informationen über das Wachkoma (Apallisches Durchgangssyndrom) und Schädelhirntrauma (SHT). Wissen kann die Angst nehmen!, Anfang 1992, 1. Vorsitzender Arnim Nentwig, MdL, Bayreuther Str. 33, 92224 Amberg, Tel. 09621/64800)
Häusler, Sepp: Hirnverletzt, ein Schicksal ohne Ende ? Das apallische Syndrom - Erfahrungsbericht und Ratgeber. München-Deisenhofen: Dustri Verlag Dr. Karl Feistle 1991 (ISBN 3-87185-196-5)
Huthmacher, R.A.: Die Angehörigen schwerst- und lebensbedrohlich Kranker sowie sterbender Erwachsene. Würzburg: Königshausen & Neumann 1991 (ISBN 3-88479-578-3)
Jugendwerk der Deutschen Shell (Hrsg.): Das unfallgeschädigte Kind und seine Eltern. Ein Symposiumsbericht: Hamburg 1980 (ISBN 3-922 245-08-0)
KuratoriumZNS (Hrsg.): Hirnverletzung und Hirnerkrankung. Notwendigkeit und Bedeutung der Frührehabilitation. Bonn: Eigenverlag 1991, Rochusstr. 24, 53123 Bonn
KuratoriumZNS (Hrsg.): Das schwere Schädel-Hirn-Trauma. Ein kurzer Ratgeber für Angehörige. Bonn: Eigenverlag 1994
Mindell, A.: Schlüssel zum Erwachen. Sterbeerlebnisse und Beistand im Koma. Ollen und Freiburg: Walter 1989
Montagu, A.: Körperkontakt. Die Bedeutung der Haut für die Entwicklung des Menschen. Stuttgart: Klett-Cotta 1989
Müller, H.: Koma. Klagenfurt: Heyn 1988 (ISBN 3 85366 544 6)
Oidtmann, A.: Unfall und dann? Düsseldorf: Verlag Mehr Wissen 1984 (ISBN 3-88686-011-6)
Rost, K.L., Bastion, T., Bonhoeffer, K. (Hrsg.): Thema: Behinderte. Wege zu einer sozial verpflichteten Medizin. Stuttgart: S. Hirzel Wissenschaftliche Verlagsgesellschaft 1991
Ruppert, Ellen: Klaus - Das Leben nach dem Unfall. Eine Mutter berichtet. Hamburg, Hoffmann & Campe 1989
Schneider, Ursula u.a.: Warum hat mir das niemand vorher gesagt? Erfahrungen jugendlicher Patienten mit Hirnverletzungen - Ein Ratgeber. Dortmund: borgmann publishing GmbH 1993 (ISBN 3-86145-055-0)
Schwörer, C.: Der apallische Patient. Aktivierende Pflege und therapeutische Hilfe im Langzeitbereich. 3. Auflg. Stuttgart: Fischer 1996 (ISBN 3-437-00519-7)
Siegel, K.-E.: Wir durften nicht aufgeben. Ein Vater schildert die letzten Monate der Schwangerschaft seiner "hirntoten" Frau und die Geburt seines Sohnes. Gütersloh: Hans Mohn Verlag 1993
Stein, Anne-Dore (Hrsg.): Lebensqualität statt Qualitätskontrolle menschlichen Lebens. Berlin: Marhold 1990
Theunissen, G.: Vom Wert "unwerten" Lebens. Wird der Euthanasiegedanke zunehmend hoffähig? Beschäftigungstherapie und Rehabilitation 31 (1992) 5, 424-429
Wiegand, R.: Rehabilitation von Patienten mit schweren Hirnverletzungen. Information für Angehörige. Stuttgart: Fischer 1993. (ISBN 3-437-00715-7)
Wiesenhütter, E.: Blick nach drüben. Selbsterfahrungen im Sterben. 5. Aufl. Gütersloh: G. Mohn Verlag 1991 (l. Auflg. 1976)
Zieger, A.: Dem Menschen im Koma begegnen. Frühe Dialoge mit Hirnverletzten. Soziale Medizin (Schweiz) 19(2) (1992) 6-10
Zieger, A.: Dialogaufbau in der Frührehabilitation. Erfahrungen mit komatösen Schädel-Hirn-Verletzten. Beschäftigungstherapie und Rehabilitation 31(4) (1992) 326-334
Zieger, A.: Dialogaufbau in der Frühphase der Rehabilitation mit Patienten im Koma auf der Intensivstation. Die Schwester/Der Pfleger 62(6) (1993) 480-488
Zieger, A.: Dialogaufbau in der Frührehabilitation mit Komapatienten auf der Intensivstation. In: Handbuch der Intensivpflege. Neander/Meyer/Friesacher (Hrsg.). Kap. IV - 2.4, Seite 1-24; Landsberg: ecomed- Verlag 1993 (ISBN 3-609-71240-6)
BunddeutscherHirnbeschädigter (BDH) Landesverband Bayern, Luisenstraße 45/I, 80333 München, Tel. 089/52 19 69
BundesarbeitsgemeinschaftHilfefürBehinderte e.V., Kirchfeldstraße 149, 40215 Düsseldorf, Tel. 0211/31 00 60
BundesselbsthilfeverbandSchlaganfallbetroffenerundgleichartigBehinderter (BSB) e.V., Altessener Straße 392, 45329 Essen, Tel. 0291/35 00 21
Ceres - Verein zur Hilfe für Cerebralgeschädigte, Steinlachallee 14, 72072 Tübingen, Tel. 07071/713 32
Dignitas - Deutsche Interessengemeinschaft für Verkehrsunfallopfer e.V. Angelika Oidtmann, Friedlandstr. 6, 41747 Viersen, Tel. 02162/ 35 23 12
GemeinnützigeGesellschaftzurmedizinisch-therapeutischenRehabilitationundPflege Schädelhirnverletzter in Baden-Württemberg n.b.H.i.G. Postfach 400 665, 70407 Stuttgart, Tel. 0711/826 45 77
InteressengemeinschaftFrührehabilitationfürHirnverletzte e.V., Guttenbergstr. 16, 96151 Breitbrunn, Tel. 09536/491
Kuratorium »Rehabilitation erworbener Hirnschäden« Verband der bayerischen Bezirke, Knöbelstraße 10, 80538 München, Tel. 089/21 23 89 13
KuratoriumZNS für Unfallverletzte und Schäden des Zentralnervensystems, Rochusstr. 24, 53123 Bonn, Tel. 0028/63 11 53
Mutabor e.V. Ambulante Intensiv-Förderung für Menschen mit erworbenen Hirnschäden, Ickstattstraße 7, 80469 München, Tel. 089/202 22 11
Kiss Kontakt- und Informationsstelle für Selbsthilfegruppen, Gaußstr. 21, 22765 Hamburg, Tel. 040/39 57 67
PatientenimWachkoma e.V., Geschäftsstelle, am Heshahn 4, 51702 Bergneustadt. Tel. Notruf 02261/94 94 44
Selbsthilfeverband »Schädel-Hirnpatienten in Not e.V.« und »Apalliker in Not e.V.«, Bayreuther Straße 33, 92224 Amberg, Tel. 09621/636 66, Notruftelefon für Angehörige: 09621/648 00
Letztgenannte Hilfsorganisation ist inzwischen zum größten bundes-deutschen Selbsthilfeverband für Schädel-Hirnverletzte herangewachsen. Durch eine Mitgliedschaft und ein Abonnement der Zeitschrift »Not« können Sie weitere, sehr nützliche Informationen über regionale Kontaktstellen und ein Mitgliederverzeichnis aller Betroffenen und ihrer Familien erhalten.
Stiftung Pfennigparade e.V. Nachklinische Übergangsrehabilitation für Schwerhirnverletzte, Barlachstraße 24-28, 80804 München, Tel. 089/30 61 61
|
Kontaktadresse: |
Dr. med. Andreas Zieger |
|
privat: |
Ziegelhofstr. 57, 26121 Oldenburg, Te1.0441/882751 |
|
dienstlich: |
Evangelisches Krankenhaus Oldenburg Station für Schwerst-Schädel-Hirngeschädigte (Frührehabilitation) Neurochirurgische Klinik Steinweg 13 - 17, 26122 Oldenburg, Tel: 0441/236-1 |
Quelle:
Andreas Zieger: Informationen und Hinweise für Angehörige von Schädel-Hirn-Verletzten und Menschen im Koma und apallischen Syndrom, 3., aktualisierte Auflage, Oldenburg: Eigenverlag 1997
bidok - Volltextbibliothek: Erstveröffentlichung im Internet
Stand: 09.01.2006
