Die Notwendigkeit eines integrativen, biopsychosozialen Modells und dessen Bedeutung für die Pädagogik
Masterarbeit: Zur Erlangung des akademischen Grades eines „Master of Arts“; bei Ao. Univ.-Prof. i. R. Volker Schönwiese; Fakultät für Bildungswissenschaft der Leopold-Franzens-Universität Innsbruck am Institut für Erziehungswissenschaft.
Inhaltsverzeichnis
- Danksagung
- 1. Einleitung
- Teil I
- 2. Zur Geschichte der ADHSAufmerksamkeitsdefizit-/Hyperaktivitätssyndrom
- 3. Diagnostik: ICD-10International Classification of Diseases und DSM-VDiagnostic and Statistical Manual of Mental Disorders im Vergleich
- 4. Prävalenz
- Teil II
- 5. Ursachenmodelle
- 6. Die Notwendigkeit der Annahme eines integrativen, biopsychosozialen Ursachenmodells
- Teil III
- 7. Der Begriff der Normalität und die Inflation psychiatrischer Diagnosen
- 8. Die Rolle der Pharmaindustrie
- 9. Die Bedeutung der ADHSAufmerksamkeitsdefizit-/Hyperaktivitätssyndrom-Diagnose
- Teil IV
- 10. Die pädagogische Bedeutung von ADHSAufmerksamkeitsdefizit-/Hyperaktivitätssyndrom
- 11. ADHSAufmerksamkeitsdefizit-/Hyperaktivitätssyndrom-Prävention in der Pädagogik?
- Teil V
- 12. Zusammenfassung & Ausblick
- 13. Literatur
- Eidesstattliche Erklärung
Abbildungsverzeichnis
An dieser Stelle möchte ich mich bei all jenen bedanken, die durch ihre fachliche und persönliche Unterstützung zum Anfertigen und Gelingen meiner Masterarbeit beigetragen haben.
Dieser Dank gilt zunächst Herrn Ao Univ.-Prof. i.R. Dr. Schönwiese für die unkomplizierte, kompetente Betreuung meiner Masterarbeit. Der angedachte Freiraum, sowie die hilfreichen Anregungen, ermöglichten es mir diese wissenschaftliche Arbeit mit sehr viel Freude zu erstellen.
Ein besonderer Dank gilt zudem vor allem meinen Eltern. Ich danke Euch für jegliche Unterstützung, die ich nicht nur während meiner Universitätszeit erfahren durfte. Ihr habt immer an mich geglaubt und mich in all meinen Entscheidungen unterstützt.
Zudem bin ich meinem Freund Rudi sehr dankbar für die Ablenkungen und Aufmunterungen, wenn ich mit dieser Arbeit nicht mehr so vorangekommen bin, wie ich mir das vorgestellt habe. Danke, dass Du meine Motivationstiefs mit viel Liebe und Mühe ausgebügelt hast.
Diese Danksagung wäre nicht komplett ohne ein Dankeschön an alle genialen Freunde, die ich im Laufe des Studiums kennengelernt habe. Der Austausch mit Euch hat mir viele wertvolle Inputs für meine Masterarbeit geliefert. Ich danke vor allem Euch, Lisa und Claudia, ohne Eure Unterstützung und nun jahrelange Freundschaft wäre all das, was nun hinter mir liegt, nur halb so gut machbar gewesen. Unsere stundenlangen Kaffeegespräche, die ich zwischendurch immer wieder gebraucht habe, haben mich nicht selten vor einer größeren Verzweiflung bewahrt. Danke auch an meine liebe Freundin Judith und meine Schwester Simone, die mir eine wertvolle Stütze waren, und auf die ich mich immer verlassen kann.
„Jeder zehnte Junge in Deutschland ist krank. Zu wild und zu laut. Er testet ständig Grenzen. Er kann in der Schule nicht stillsitzen, ist ungeduldig, kann sich nicht konzentrieren, er wird wütend und aggressiv. Er stört. Er provoziert, obwohl er es nicht will, er fühlt sich missverstanden. Er bekommt schlechte Noten. Er ist schwierig und anstrengend für Eltern und Lehrer, so schwierig, dass er irgendwann beim Kinderarzt sitzt und die Diagnose bekommt: ADHS, das Aufmerksamkeitsdefizit-/Hyperaktivitätssyndrom. Dann ist der Junge nicht mehr schwierig, sondern krank.“ (Hoffmann & Schmelcher 2012, o.S.)
Nahezu jeder Bericht, der sich mit der Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung, kurz ADHS, auseinandersetzt, beginnt mit der Einleitung: ADHS ist derzeit die am häufigsten diagnostizierte Störung im Kindes- und Jugendalter. (vgl. Becker 2014, S. 13; Döpfner, Frölich & Lehmkuhl 2013, S. 1; Steinhausen, Rothenberger & Döpfner 2010, S. 9) Gekennzeichnet durch die Symptom-Trias von Hyperaktivität, verminderter Aufmerksamkeit und beeinträchtigter Impulskontrolle scheint sich ADHS zu einem Massenphänomen entwickelt zu haben. (vgl. Schlack 2004, S. 2) Variierende Prävalenzraten zwischen 3,4% und 17,8% (vgl. Steinhausen 2010b, S. 31) suggerieren jedoch keineswegs eine klare Abgrenzung zu anderen Störungsbildern bzw. zur Normalität, weshalb davon ausgegangen werden kann, dass die ADHS-Diagnostik durchaus manchmal zu kurz greift und die Komplexität des Syndroms verkürzt dargestellt wird.
Sowohl in wissenschaftlichen Fachkreisen, als auch in der Öffentlichkeit, wird ADHS oft emotional und kontrovers diskutiert. Angeheizt durch den kontinuierlichen Anstieg der Diagnosen und der damit verbundenen Zunahme an Verordnungen von Methylphenidat, einem Psychostimulans, bildeten sich zwei gegensätzliche wissenschaftliche Positionen heraus, die sich scheinbar unvereinbar gegenüber stehen, wenn es um ätiologische Erklärungsversuche geht. Während Medizinerinnen bzw. Mediziner und Psychiaterinnen bzw. Psychiater größtenteils einen medizinisch-biologischen Ansatz vertreten, wonach ein hirnorganischer Defekt als Ursache von ADHS angenommen wird, gehen Vertreterinnen und Vertreter einer psychosozialen Perspektive davon aus, dass ADHS auf die Bedingungen in der Gesellschaft bzw. auf frühe Interaktionserfahrungen mit der Umwelt zurückgeführt werden können. (vgl. Staufenberg 2011, S. 19-20) Eine Mischform, die Anteile beider Positionen integriert, existiert bislang nicht. (vgl. Becker 2014, S. 18) Ein biopsychosoziales Modell, das familiäre, soziale, psychische und ökonomische Aspekte neben genetischen Eigenschaften als gleichwertige Einflussfaktoren auf die Entwicklung des Kindes versteht, findet kaum Beachtung. Einseitige Informationen und gesellschaftliche Strukturen haben unter anderem dazu geführt, dass ganzheitliche Ansätze in Hinblick auf die Diagnose ADHS übersehen oder nur marginal aufgegriffen werden. Medizinisch-biologische Perspektiven dominieren derzeit ätiologische Erklärungs- und Behandlungsversuche, während psychosoziale Ursachen häufig nur am Rande berücksichtigt werden. Ein rein biologischer Ansatz übersieht jedoch die Komplexität der menschlichen Entwicklung im Kontext sozialer Prozesse. Daher soll im Rahmen dieser Arbeit die Problematik eines rein biologistischen Erklärungsmodells aufgezeigt und der Versuch unternommen werden, beide scheinbar gegensätzliche Perspektiven in ein biopsychosoziales Modell zu integrieren.
Durch die Dominanz der biologischen Perspektive steigen Verordnungen von Methylphenidat (Ritalin) kontinuierlich an. Nebenwirkungen der Psychopharmakotherapie werden meist jedoch kaum hinterfragt und alternative Behandlungsmöglichkeiten außer Acht gelassen. Aufgrund der Tatsache, dass davon ausgegangen wird, dass psychosoziale Faktoren im Gegensatz zu genetischen Aspekten keine bedeutsame Rolle bei der Entstehung eines ADHS spielen, verschließt sich der Pädagogik von vornherein ein Handlungsspielraum, der einen verständnisvollen Umgang mit sogenannten ADHS-Kindern ermöglichen könnte.
Die derzeitige Dominanz des biologischen Erklärungsansatzes spiegelt sich auch in der Literatur wider – es gibt nur wenige Beiträge außerhalb der Medizin und der Psychiatrie, beispielsweise aus pädagogischer Perspektive. Die Pädagogik scheint in der Wissenschaftsgeschichte von ADHS bislang kaum eine Rolle gespielt zu haben. (vgl. Sauerbrey & Winkler 2011, S. 15) Auch von Seiten der Erziehungswissenschaft erschienen und erscheinen aktuell kaum Beiträge zur ADHS-Debatte, was insofern erstaunlich ist, da diese Störung immer auch zu Probleme in der pädagogischen Praxis, v.a. in den Schulen, führt. Sauerbrey und Winkler (2011) beschreiben die Erziehungswissenschaft als Disziplin, die sich in Hinblick auf die ADHS-Kontroverse recht „abwartend“ verhalte und für die ADHS einen „relativ unklaren Sachverhalt“ darstelle. (vgl. ebd., S. 11) Allgemeinpädagogische Auseinandersetzungen mit dieser Thematik fehlen weitgehend, was auch die Recherche in verschiedensten Literaturdatenbanken bestätigt. Klinisch-psychologische Handbücher, sowie Ratgeber für Eltern und Lehrerinnen bzw. Lehrer sind in einer Überzahl vorhanden, wohingegen man über rein erziehungswissenschaftliche Beiträge sehr leicht den Überblick behält. Einigende ermutigende Beiträge existieren jedoch im Fachbereich der psychoanalytischen Pädagogik. „Insgesamt ist die erziehungswissenschaftliche Diskussion stark durch psychoanalytische Perspektiven geprägt und viele Autoren, die zu solchen Sammelwerken beitragen, die auch pädagogische Fragen aufgreifen, haben einen professionellen Hintergrund als psychoanalytisch oder tiefenpsychologisch orientierte Psychotherapeuten.“ (Becker 2014, S. 14) Becker (2014) führt an, dass „[…] ein erziehungswissenschaftlicher Zugang nicht nur mehr Licht ins Dunkel jener pädagogischen Konstellationen bringen [sollte], in denen schwieriges kindliches Verhalten zum Ausgangspunkt für den ADHS-Verdacht wird, sondern darüber hinaus auch nachhaltigen Einfluss auf die gängige Diagnose- und Interventionspraxis nehmen [sollte].“ (Becker 2014, S. 15)
Da eine umfassende theoretische Darstellung und kritische Auseinandersetzung der Diagnose ADHS aus erziehungswissenschaftlicher Perspektive, sowie daraus resultierende Implikationen für die Pädagogik weitgehend fehlen, soll folgende Frage im Rahmen dieser Arbeit beantwortet werden:
Kann es der Erziehungswissenschaft und der handlungspädagogischen Praxis gelingen ihrer Außenseiterposition im Rahmen der ADHS-Debatte zu entkommen und einen wirksamen Beitrag zum Umgang mit ADHS-diagnostizierten Kindern zu leisten, und wie könnte eine eigenständige erziehungswissenschaftliche Perspektive auf ADHS aussehen?
Im Rahmen dieser Masterarbeit soll in Teil I ein umfangreicher theoretischer Blick auf die Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung unter besonderer Berücksichtigung der Diagnosekriterien dargeboten werden.
In Teil II wird anschließend der Versuch unternommen, der dominanten medizinisch-biologischen Perspektive eine ganzheitliche psychoanalytisch-psychosoziale Perspektive, die auch eine bindungstheoretische Komponente umfasst, gegenüberzustellen. Dabei beabsichtige ich insbesondere mögliche psychosoziale Ursachen von ADHS aufzugreifen, da diese zu einem bestimmten Grad in pädagogischen Settings positiv beeinflusst werden können. Die ausführliche Diskussion dieser beiden wissenschaftlichen Gegenpositionen soll schließlich in den Versuch einer Integration beider Perspektiven in ein biopsychosoziales Modell der ADHS münden.
In Teil III erfolgt eine Auseinandersetzung mit dem Begriff der Normalität. Die Definition der Norm entscheidet darüber, was als anormal bzw. krank zu gelten hat. Insofern soll hier auch der Zusammenhang der Normalitätsdefinition mit der Inflation psychiatrischer Diagnosen aufgezeigt werden. Auch die in diesem Kontext nicht unbedeutende Rolle der Pharmaindustrie wird thematisiert.
Im Anschluss gehe ich auf die Bedeutung der Diagnose ADHS für das Kind und dessen Eltern ein. Welche Folgeerscheinungen sind an eine ADHS-Diagnose geknüpft? Neben allgemeinen psychischen und sozialen Folgen wird vor allem die Stigmatisierung von Kindern mit ADHS thematisiert, da auch diese in bisherigen Beiträgen kaum Beachtung gefunden hat.
Den abschließenden Kernpunkt dieser Arbeit bildet in Teil IV der Versuch einer pädagogischen Perspektive auf ADHS. Folgende Fragen sollen dabei beantwortet werden:
-
-Warum können eine ausschließlich biologistische Sichtweise und ein damit verbundenes medizinisches Krankheitsmodell der ADHS aus der Sicht einer ganzheitlichen Pädagogik nicht ausreichen?
-
-Warum hat die Pädagogik, als auch die Erziehungswissenschaft im Rahmen der Debatte um ADHS bislang keine entscheidende Rolle eingenommen bzw. einnehmen können?
-
-Wie kann ADHS als sinnvolles und funktionales Verhalten verstanden werden?
-
-Existieren für die Pädagogik Möglichkeiten zur Prävention von ADHS?
In der Literatur zur Wissenschaftsgeschichte der ADHS finden sich viele psychiatrische Autorinnen und Autoren, die ähnliche oder aber auch identische Symptome beschreiben, wie sie in den heutigen Klassifikationssystemen zur ADHS-Diagnose existieren. Zudem beginnt in fast allen medizinhistorischen Darstellungen zur ADHS der Abriss mit 1844, mit der Nennung der Geschichte vom „Zappelphilipp“ des Nervenarztes Heinrich Hoffmann. Der Medizinhistoriker Eduard Seidler weist in seinem Artikel „Von der Unart zur Krankheit“ (2004) jedoch darauf hin, dass Hoffmann zum Zeitpunkt, als die Geschichte entstand, weder ein Nervenarzt war – Hoffmann war als Allgemeinarzt tätig – noch wollte er ein kindliches Störungsbild darstellen. (vgl. Seidler 2004, S. 239) Außerdem stammt die Fassung des „Zappelphilipps“, die wir heute kennen, aus dem Jahre 1859 und wurde von Hoffmann im Vergleich zur Ursprungsfassung in einigen Szenen umgestaltet. Die Gründe für diese Umgestaltung sind unklar, weshalb in weiterer Folge auch sehr viel in die Geschichte hinein interpretiert worden ist. Eine ADHS in dieser Geschichte erkennen zu wollen, scheint etwas weit gegriffen zu sein, wenn man sich auf die konkrete Darstellung der Geschichte konzentriert, ein offener „ […] Konflikt zwischen dem Vater und seinem einzigen Sohn, dessen Verhalten bei Tisch eine Unart ist, die sich in einer bürgerlichen Familie des 19. Jahrhunderts nicht gehörte.“ (Seidler 2004, S. 240) Ein Krankheitsbild im engeren Sinne wurde von Hoffmann 1844 also nicht beschrieben, dennoch hat sich in der heutigen Gesellschaft der Begriff des „Zappelphilipp-Syndroms“ als Synonym für ADHS weitgehend durchgesetzt. Doch wann und wodurch setzte die Pathologisierung des unruhigen Kindes ein?
Bereits 1845 schrieb der Berliner Psychiater Wilhelm Griesinger unruhigen Kindern mit fehlender Aufmerksamkeit eine „nervöse Konstitution“ zu. Demgegenüber erachtete Heinrich Neumann 1859 eine vorschnelle Entwicklung des Kindes als Grund für nervöse Unruhe. In den darauffolgenden Jahren wurden immer wieder neue Beschreibungen für die Merkmale des „unruhigen Kindes“ gefunden. (vgl. Seidler 2004, S. 240) Die ersten eindeutig wissenschaftlich-medizinischen Beschreibungen, die der aktuellen Charakterisierung der Störung sehr ähnlich sind, finden sich um 1900 bei Frederick Still. Obwohl er die kindliche Unruhe auf einen biologisch begründbaren „moral defect“ zurückführte, ging er davon aus, dass jene Kinder trotz mangelnder Fähigkeit zur Aufmerksamkeit hinsichtlich ihrer Intelligenz keine Minderungen aufweisen. Im Jahr 1926 entwarf der Kinderpsychiater August Homburger ein komplettes Erscheinungsbild der Hyperaktivitätsstörung, die der heutigen Klassifikation durch das ICD-10 sehr ähnlich ist. (vgl. Heinemann & Hopf 2006, S. 9) Obwohl keinerlei Beweise für eine biologische Determination der Hyperaktivitätsstörung vorlagen, wurde diese nahezu einheitlich als Hirnschädigung betrachtet. Bezeichnungen wie „organische Getriebenheit“ oder „minimale Hirnschädigung“ unterstreichen diese Annahmen einer biologischen Ursache und sind wahrscheinlich am besten unter Berücksichtigung des damals verbreiteten sozialen Darwinismus zu verstehen. (vgl. Rothenberger & Neumärker 2010, S. 13; Seidler 2004, S. 240; Staufenberg 2011, S. 49) Hinzu kam der Aspekt, dass es 1937 erstmals gelang Stimulanzien für die erfolgreiche Behandlung von hyperaktiven Kindern einzusetzen. Obwohl nicht erklärt werden konnte, warum gerade Stimulanzien bei hyperaktiven Kindern beruhigend wirken, konnte diese Tatsache trotzdem überzeugend dargestellt werden. Auch die Entwicklung von Methylphenidat in den 40er Jahren, welches seit den 60er Jahren als Ritalin vermarktet wird und bis heute das Standardmedikament zur Behandlung von ADHS darstellt, schien das Vorliegen einer hirnorganischen Ursache einmal mehr zu unterstreichen. (vgl. Seidler 2004, S. 242)
Erst gegen Ende der 1950er Jahre wurde die Annahme der hirnorganischen Schädigung erstmals in Frage gestellt und die Bezeichnung von „minimaler Hirnschädigung“ in „Minimale Cerebrale Dysfunktion“ geändert. Zudem entstanden einige andere Hypothesen zur Erklärung der Ursachen einer Hyperaktivitätsstörung. Vor allem in psychoanalytischen Kreisen kam die Idee auf, Erziehungsdefizite als Ursache für die Symptome der Hyperaktivitätsstörung anzusehen, obwohl auch hier keinerlei empirische Beweise vorgelegt werden konnten. Zudem dehnte sich die wissenschaftliche Diskussion auf andere Disziplinen aus. Je nach Fachrichtung und Standort wurden im Kind genetisch angelegte Eigenschaften, unangemessene Anforderungen an das Kind durch die Umwelt und die Aktualisierung früherer Beziehungserfahrungen als Ursache postuliert. (vgl. ebd., S. 241) Die Debatten bezüglich der Ursachen verliefen somit entlang von Vererbung und Konstitution vs. Erziehung und Umwelt. (vgl. Staufenberg 2011, S. 49) Anfang der 1960er Jahre wurde von Bauer (1986) eine engagierte Debatte gegen das verbreitete Konzept der „Minimalen Cerebralen Dysfunktion“ geführt, in der er unter anderem Folgendes bemängelte:
-
das Fehlen eines exakt umschriebenen Krankheitsbildes,
-
die unzureichende Klärung der Ursachen und der Pathogenese,
-
das Fehlen einer klaren Beschreibung von verschiedenen Funktionsschwächen und Verhaltensstörungen,
-
die unzureichende Fassbarkeit und Beurteilungsmöglichkeit des Phänomens aufgrund der Vielschichtigkeit, Heterogenität und Undifferenziertheit, und
-
die fehlende Repräsentanz der Vielfältigkeit und der verschiedenen Ausprägungen und Abstufungen. (vgl. Bauer 1986, S.11-12)
Diese von Bauer (1986) vorgebrachten Einwände sind auch heute noch keineswegs geklärt und werden größtenteils von Kritikerinnen und Kritikern der biologistischen Perspektive eingebracht (vgl. Kapitel 5.1.3.).
Ende der 1960er Jahren wurde allgemein davon ausgegangen, „[…] dass die hyperkinetische Störung zwar eine Hirndysfunktion reflektiere, sich aber in einer gewissen Variationsbreite von Symptomen zu erkennen gäbe, wobei die allgemeine motorische Unruhe das vorherrschende Merkmal sei.“ (Rothenberger & Neumärker 2010, S. 13) Während sich in Nordamerika langsam die Sichtweise der Hyperaktivitätsstörung als Phänomen, welches nicht zwangsweise mit sichtbaren hirnorganischen Schädigungen einhergehen muss, durchsetzte, behielt man in Europa eine enger gefasste Sichtweise bei. Sowohl in Europa als auch in Nordamerika fokussierten sich Untersuchungen auf das Symptom der Hyperaktivität. Dies änderte sich erst durch die Einführung des DSM III-R, der dritten, revidierten Fassung des Diagnostic and Statistical Manual of Mental Disorders (=DSM), in dem Probleme bei der Aufmerksamkeit in den Diagnosekriterienkatalog mit aufgenommen wurden. (vgl. Seidler 2004, S. 242) Während 1980 im DSM-III zum ersten Mal explizit von einer Aufmerksamkeitsdefizitstörung mit oder ohne Hyperaktivität gesprochen wurde, legte das ICD-9 (=International Classification of Diseases, neunte Fassung) ab 1975 mit dem Hyperkinetischen Syndrom des Kindesalters dasselbe Störungsbild fest. (vgl. Staufenberg 2011, S. 47) Durch die Kriterien in diesen Manualen wurde das unkonzentrierte und unruhige Kind „[…] diagnostisch eingrenzbar und therapeutisch fassbar.“ (Seidler 2004, S. 242) Auch Forschungskriterien wurden separat neben den standardisierten Diagnosekriterien festgelegt. Aufgrund der Tatsache, dass eine Hyperaktivitätsstörung für das Kind psychosozialen Beeinträchtigungen vor allem im sozialen und schulischen Bereich bedeutet, ging man im Laufe der Zeit dazu über neben der medikamentösen Behandlung auch multimodale, ergänzende Therapieverfahren zur Behandlung der ADHS durch verschiedenstes Fachpersonal einzusetzen. (vgl. Rothenberger & Neumärker 2010, S. 14)
Der besondere Fokus auf der motorischen Unruhe und der fehlenden Aufmerksamkeit von Kindern führte in den 1990er Jahren dazu, dass die hyperkinetische Störung zu der kinderpsychiatrischen Störung mit der meisten Forschungsliteratur wurde. Der Schwerpunkt der unzähligen Studien lag insbesondere auf der Genetik und den neurobiologischen Grundlagen. Auch Studien zur Wirksamkeit der Pharmakotherapie entstanden. (vgl. ebd., S. 14-15) Im Jahre 2001 wurde ADHS dann erstmals im Deutschen Ärzteblatt erwähnt.
In den mehr als hundert Jahren Wissenschaftsgeschichte zur ADHS lassen sich verschiedenste Einflüsse erkennen, wobei die medizinisch-biologische Perspektive in der Forschungsliteratur bis heute deutlich dominiert. Dabei umreißt ADHS ein Phänomen, das im Schnittpunkt verschiedenster Disziplinen – Medizin, Psychologie, Pädagogik, Soziologie und Politik – steht. Das Potential, das in den verschiedenen Betrachtungsweisen und den mit ihnen verbundenen kontroversen Diskussionen liegt, sollen in Teil II dieser Arbeit aufgezeigt und verdeutlicht werden. Zuvor soll ADHS nach den aktuellen Fassungen der Diagnosemanuale DSM-V und ICD-10 definitorisch abgesteckt und die Problematik der Grenzziehung zwischen Krankheitsbild und Normalität thematisiert werden.
Inhaltsverzeichnis
Obwohl die Hyperaktivität, Impulsivität und Probleme mit der Aufmerksamkeit die Kernmerkmale einer ADHS bilden, stellen sie keine Krankheitseinheit dar. Dennoch werden diese Symptome in der Medizin als nosologische Einheit, als psychiatrisches Syndrom, betrachtet und behandelt.
Um die Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung bzw. die Hyperkinetische Störung diagnostisch einordnen zu können, stehen Fachärztinnen und Fachärzten zwei Diagnosemanuale zur Verfügung. Einerseits existiert aktuell das ICD-10, welches von der World Health Organization (WHO) herausgegeben wurde und das von einer Hyperkinetischen Störung (HKS) spricht, und andererseits das DSM-V, das von der American Psychiatric Association (APA) veröffentlicht wurde und Kriterien für eine Aufmerksamkeitsstörung mit oder ohne Hyperaktivität (AD(H)S) festlegt. Während der Begriff ADHS stark an vorhandene Verhaltensmerkmale anknüpft, impliziert die Begrifflichkeit der HKS eine neurologische Bewegungsstörung. (vgl. Steinhausen 2010a, S. 17)
Aufgrund des höheren Verbreitungsgrades des DSM hat sich im öffentlichen deutschen Sprachgebrauch das Kürzel ADHS durchgesetzt, obwohl es ADHS als formale Diagnose in Österreich und Deutschland nicht gibt. Das kassenärztliche Abrechnungssystem basiert auf den diagnostischen Kriterien des ICD-10, weshalb Kindern im deutschsprachigen Raum eine Hyperkinetische Störung diagnostiziert wird. Demnach gibt es keine Aufmerksamkeitsstörung ohne Hyperaktivität, was dazu führt, dass Aufmerksamkeitsprobleme durchaus auch als Hinweis auf andere psychische Beeinträchtigungen gewertet werden. (vgl. Becker 2014, S. 31)
Aufgrund der Tatsache, dass keine objektiven testpsychologischen Verfahren vorliegen, um eine klare ADHS- oder HKS-Diagnose stellen zu können, ist die Operationalisierung der Symptome, wie sie in den Klassifikationssystemen erfolgt, notwendig. Neben den Auskünften der Eltern, Selbstbeurteilungsskalen, sowie Konzentrations- und Intelligenztests für Kinder und körperlichen Untersuchungen, bildet vor allem das Urteil der zuständigen Fachärztin oder des Facharztes über die geschilderten Verhaltensauffälligkeiten einen Kernaspekt der Diagnosestellung. (vgl. Staufenberg 2011, S. 38) Unter Berücksichtigung der in den Klassifikationssystemen festgelegten Kriterien, sowie der Kriterien bezüglich des Ausmaßes, der Intensität und der Dauer der Symptome, obliegt es den Fachärztinnen und Fachärzten zwischen Kindern mit und ohne ADHS zu unterscheiden. „Das bedeutet, dass in den Klassifikationssystemen diverse Kriterien für jenes Verhalten angegeben werden, das die Grenzziehung zwischen einem ‚normal‘ unaufmerksamen, aktiven und impulsiven und einem ‚pathologisch‘ unaufmerksamen, aktiven und impulsiven Kind ermöglichen soll.“ (Becker 2014, S. 31) Diese Form der Diagnostik der ADHS wirft praktische und theoretische Fragen auf, die zu anhaltenden Debatten in verschiedenen Disziplinen führen. Aufgrund der Zunahme gestellter Diagnosen und der damit ansteigenden Verordnung von Methylphenidat sind Einflüsse auf die Einstellungen und in weiterer Folge auch auf die Handlungsprinzipien in der pädagogischen Praxis zu erwarten. Insofern ist davon auszugehen, dass Kontroversen bezüglich der Diagnosestellung von ADHS sowohl von erziehungswissenschaftlicher, als auch von handlungspädagogischer Relevanz sind. Dies soll im Rahmen dieser Arbeit aufgezeigt werden.
Bevor Gemeinsamkeiten und Unterschiede der beiden Diagnosesysteme bezüglich der Klassifikation von ADHS bzw. HKS erläutert und diskutiert werden, folgen in den kommenden zwei Abschnitten die festgelegten Diagnosekriterien durch das ICD-10 und das DSM-V.
Sogenannte Hyperkinetische Störungen finden sich im international am weitesten verbreiteten Klassifikationssystem ICD-10 (=International Classification of Diseases, zehnte Fassung) der WHO unter dem Code F90. Charakterisiert wird das Störungsbild der HKS durch ihren frühen Beginn, die Kombination der Störungen in der Aufmerksamkeit, Aktivität und Impulskontrolle, und das Auftreten dieser Verhaltensweisen in allen Situationen über einen längeren Zeitraum hinweg. Diagnosen einer einfachen Aktivitäts- und Aufmerksamkeitsstörung (F90.0), einer hyperkinetischen Störung des Sozialverhaltens (F90.1), andere hyperkinetische Störungen (F90.8), sowie eine nicht näher bezeichnete hyperkinetische Störung (F90.9) sind möglich. F90.0 wird diagnostiziert, wenn die Kriterien für eine Hyperkinetische Störung im Allgemeinen erfüllt sind, die Kriterien für eine Störung des Sozialverhaltens jedoch nicht. Werden aber auch die Kriterien für eine Störung des Sozialverhaltens erfüllt, wird F90.1 diagnostiziert. Die Restkategorie F90.9 wird vom diagnostizierenden Fachpersonal gewählt, wenn die allgemeinen Kriterien für eine Hyperkinetische Störung erfüllt werden, jedoch keine Differenzierung zwischen F90.0 und F90.1 möglich ist. Das ICD-10 unterscheidet zudem zwischen Forschungskriterien und klinischen Kriterien. Für die klinischen Kriterien steht keine Tabelle zur Verfügung, alle Symptome sind in Fließtextform dargestellt und konzentrieren sich auf ausgeprägte Formen der Hyperaktivität, Impulsivität und der Aufmerksamkeitsstörung. Aufgrund der Übersichtlichkeit werden in Tabelle 1 die Forschungskriterien für eine KHS angeführt, welche sich großteils mit den diagnostischen Leitlinien decken.
Das Symptom der Unaufmerksamkeit betreffend, müssen für eine Diagnosestellung mindestens sechs der neun Symptome vorhanden sein. Zudem müssen sich beim Kind hinsichtlich der Überaktivität drei von vier und hinsichtlich der Impulsivität nur eines der vier aufgelisteten Symptome zeigen.
|
G1. |
Unaufmerksamkeit: Mindestens sechs Monate lang mindestens sechs der folgenden Symptome von Unaufmerksamkeit in einem mit dem Entwicklungsstand des Kindes nicht zu vereinbarenden und unangemessenen Ausmaß. Die Kinder:
|
|---|---|
|
G2. |
Überaktivität: Mindestens sechs Monate lang mindestens drei der folgenden Symptome von Überaktivität in einem mit dem Entwicklungsstand des Kindes nicht zu vereinbarenden und unangemessenen Ausmaß. Die Kinder:
|
|
G3. |
Impulsivität: Mindestens sechs Monate lang mindestens eines der folgenden Symptome von Impulsivität in einem mit dem Entwicklungsstand des Kindes nicht zu vereinbarenden und unangemessenen Ausmaß. Die Kinder:
|
|
G4. |
Beginn der Störung vor dem siebten Lebensjahr |
|
G5. |
Situationsunabhängigkeit: Die Kriterien sollten in mehr als einer Situation erfüllt sein z. B. sollte die Kombination von Unaufmerksamkeit und Überaktivität sowohl zuhause als auch in der Schule bestehen oder in der Schule und an einem anderen Ort, wo die Kinder beobachtet werden können z. B. in der Klinik. (Der Nachweis situationsübergreifender Symptome erfordert normalerweise Informationen aus mehr als einer Quelle. Elternberichte über das Verhalten im Klassenraum sind z. B. meist unzureichend.) |
|
G6. |
Die Symptome von G1. – G3. verursachen deutliches Leiden oder Beeinträchtigung der sozialen, schulischen oder beruflichen Funktionsfähigkeit |
|
G7. |
Die Störung erfüllt nicht die Kriterien für eine tiefgreifende Entwicklungsstörung (F84), eine manische Episode (F30), eine depressive Episode (F32) oder eine Angststörung (F41). |
Das US-amerikanische Diagnosemanual DSM (=Diagnostic and Statistical Manual) der American Psychiatric Association (APA) legt seit der dritten Revision von 1980 den Fokus auf das Symptom des Aufmerksamkeitsdefizits, während im ICD-10 die Hyperaktivität als Kardinalsymptom gilt. Im DSM-III-R von 1987 wurde auch die Hyperaktivität als Leitsymptom mit aufgenommen. Seit diesem Zeitpunkt wird von der Diagnose der Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung gesprochen. Der APA zufolge konnten Studien belegen, dass die Aufmerksamkeitsdefizitstörung (ADS) auch ohne Hyperaktivität auftreten kann, weshalb sie nach dem DSM eine eigenständige kinderpsychiatrische Diagnose bildet. Von Seiten der WHO werden diese Studien jedoch als mangelhaft angesehen, weshalb es im ICD-10 keine Aufmerksamkeitsstörung ohne Hyperaktivität gibt. Beim sogenannten ADS wird die mangelnde Aufmerksamkeit als isoliertes Kernsymptom betrachtet. (vgl. Steinhausen 2010a, S. 21) Im DSM-IV von 1994 wurde eine Aufteilung in mehrere Subtypen vorgenommen. Damit wurde die Unterscheidung eines vorwiegend unaufmerksamen (A.1), eines vorwiegend hyperaktiv-impulsiven (A.2) und eines kombinierten Typus möglich. Wenn alle Kernsymptome wie im ICD-10 auftreten, wird ein gemischter Subtypus der Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung diagnostiziert. Zeigt das Kind deutlich mehr Beeinträchtigungen in Hinblick auf die Aufmerksamkeit, jedoch wenig hyperaktives Verhalten, wird vom vorherrschend unaufmerksamen Subtypus gesprochen. Ist die Symptomatik des Aufmerksamkeitsdefizits eher unauffällig, die Hyperaktivität und Impulsivität jedoch sehr stark ausgeprägt, spricht man vom vorherrschend hyperaktiv-impulsiven Subtypus. (vgl. Döpfner, Frölich & Lehmkuhl 2013, S. 2-3) Dieser kombinierte Typus der Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung im DSM-IV entspricht daher der einfachen Aktivitäts- und Aufmerksamkeitsstörung im ICD-10. Während sich die WHO im ICD-10 gegen eine Untergliederung in verschieden Subtypen entschieden hat, was in einer Stellungnahme der Bundesärztekammer (2005) mit der unzureichenden „prädiktiven Validierung dieser Störungsbilder“ (Bundesärztekammer 2005, S. 6) begründet wird, betrachtet die APA eine Aufmerksamkeitsstörung ohne Hyperaktivität also durchaus weiterhin als eigenständiges Störungsbild.
Die letzte Revision des DSM fand 2013 statt. Seither liegt die fünfte Fassung des DSM vor. Die Untergliederung in die drei Subtypen, sowie die Diagnosekriterien wurden aus dem DSM-IV übernommen. Im Vergleich zur Vorgängerversion, wurde die Altersgrenze, vor der die Störung zum ersten Mal auftreten muss, jedoch vom siebten auf das zwölfte Lebensjahr angehoben. (vgl. APA 2013, o.S.) Neu ist im DSM-V zudem die Einordnung von ADHS als „Neurodevelopmental Disorder“. Zuvor wurde sie mit der Störung des Sozialverhaltens in eine eigene Kategorie zusammengefasst. Des Weiteren galt bislang eine Autismus-Spektrum-Störung als Ausschlusskriterium für eine ADHS-Diagnose. Dieses Ausschlusskriterium wurde im Rahmen der fünften Revision herausgenommen. Zudem wurde für betroffene Menschen ab 17 Jahren die Anzahl der notwendigen Symptome für das Aufmerksamkeitsdefizit und Hyperaktivität/Impulsivität je von sechs auf fünf notwendige Symptome reduziert. Außerdem wird hervorgehoben, dass die Situationsunabhängigkeit stärker berücksichtigt, sowie mehrere Informationsquellen zur Diagnosestellung herangezogen werden sollen. (vgl. Rossi 2015, o.S.) Die 18 Kernsymptome wurden aus dem DSM-IV übernommen, mit Beispielen unterlegt und sind in Tabelle 2 angeführt.
|
Diagnosekriterien |
|---|
|
A. Entweder Punkt (1) oder Punkt (2) müssen zutreffen: |
|
A.1 Sechs (oder mehr) der folgenden Symptome von Unaufmerksamkeit sind während der letzten sechs Monate beständig in einem mit dem Entwicklungsstand des Kindes nicht zu vereinbarenden und unangemessenen Ausmaß vorhanden gewesen: |
|
Unaufmerksamkeit
|
|
A.2 Sechs (oder mehr) der folgenden Symptome der Hyperaktivität und Impulsivität sind während der letzten sechs Monate beständig in einem mit dem Entwicklungsstand des Kindes nicht zu vereinbarenden und unangemessenen Ausmaß vorhanden gewesen. |
|
Hyperaktivität
Impulisivität
|
In beiden Klassifikationssystemen gelten folglich sowohl für die ADHS als auch für die HKS motorische Unruhe, Impulsivität und Unaufmerksamkeit als Leitsymptome und auch die Beschreibungen der Symptome decken sich größtenteils. Außerdem legen beide Diagnosemanuale weitgehend übereinstimmend fest,
-
dass durch die Störung mindestens zwei Lebensbereiche beeinträchtigt sind,
-
dass die Symptome schon mindestens seit sechs Monaten bestehen,
-
dass deutliche Beeinträchtigungen in schulischen und sozialen Funktionsbereichen vorhanden sein müssen,
-
dass die Möglichkeit zur Aufmerksamkeit und Ausdauer im Verhältnis zum Alter und der Intelligenz des Kindes sehr stark eingeschränkt, sowie die Hyperaktivität im Vergleich zu anderen Kindern extrem ausgeprägt ist (vgl. Staufenberg 2011, S. 37-38), und,
-
dass die Symptome nicht auf eine andere seelische Erkrankung zurückgeführt werden können. (vgl. Steinhausen 2010a, S. 22)
Die Klassifikationssysteme unterscheiden sich jedoch deutlich in der Bestimmung der Kombination, sowie in der Anzahl der Kriterien, die vorliegen müssen, um eine Diagnose stellen zu können. Einen der wesentlichsten Unterschiede bildet der Stellenwert der Unaufmerksamkeit. Wie bereits beschrieben, ist im DSM-V ist eine Aufmerksamkeitsstörung mit oder ohne Hyperaktivität möglich, das heißt, die verschiedenen Dimensionen – Hyperaktivität, Impulsivität und Unaufmerksamkeit – können aufgrund der oben erwähnten Subtypen eine eigenständige als auch eine zusammengehörige Störung bilden. (vgl. Staufenberg 2011, S. 38) Somit müssen nach dem DSM-V nicht aus allen Bereichen eine bestimmte Anzahl an Kriterien erfüllt werden, was die Diagnose einer reinen Aufmerksamkeitsstörung ermöglicht. Nach Staufenberg (2011) werden die Konsequenzen, die aus der Aufmerksamkeitsstörung als eigenständige Diagnose resultieren, unterschätzt. Da ADS eine „Träumerchenvariante“ der ADHS beschreibt, betrifft diese Diagnose vor allem Mädchen, unter anderem, weil Mädchen seltener Hyperaktivität und Impulsivität zeigen oder aber auch, weil derartige Symptome bei Mädchen eher toleriert werden. Daher werden von manchen Autorinnen und Autoren geschlechtsspezifische Diagnosekriterien gefordert. (vgl. Staufenberg 2011, S. 39)
Im Vergleich zum DSM-V müssen für die Diagnose einer Einfachen Aktivitäts- und Aufmerksamkeitsstörung (F90.0) nach dem ICD-10 sowohl Störungen in der Aufmerksamkeit, der Impulskontrolle als auch der Aktivität vorliegen. Erfüllt das Kind zusätzlich die notwendigen Kriterien für eine Störung des Sozialverhaltens, wird eine Hyperkinetische Störung des Sozialverhaltens (F90.1) diagnostiziert. Das ICD-10 erfasst folglich eine enger definierte und schwerer ausgeprägte Gruppe als das DSM-V. (vgl. Steinhausen 2010a, S. 24) Dies wirkt sich entsprechend auf die in Studien aufgezeigten Prävalenzraten aus, welche in Kapitel 4 näher beleuchtet werden.
Ein weiterer wesentlicher Unterschied liegt in der Möglichkeit der Kombinationsdiagnosen nach dem ICD-10, während das DSM-V vorschreibt Mehrfachdiagnosen zu stellen. Werden die einzelnen Kriterien nicht ganz erfüllt, gibt es sowohl im ICD-10 als auch im DSM-V eine zusätzliche Kategorie der nicht näher bezeichneten hyperkinetischen Störung bzw. Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung.
Dadurch, dass im DSM-V das Alter, vor dem die Störung auftreten muss, vom 7. Lebensjahr auf das 12. Lebensjahr angehoben wurde, besteht ein weiterer Unterschied mittlerweile auch in Hinblick auf das Alter bei der Erstmanifestation. Im Vergleich zum DSM-V legt das ICD-10 das 7. Lebensjahr fest, dass heißt, um eine HKS diagnostizieren zu können, müssen die Symptome bereits vor dem 7. Lebensjahr des Kindes aufgetreten sein.
Trotz der Operationalisierung der Leitkriterien in beiden Klassifikationssystemen bestehen zum Teil bemerkenswerte Interpretationsspielräume, die die Kernsymptome der zu diagnostizierenden Kinder betreffen. Insbesondere Angaben zu Verhaltensweisen, die nach Angaben der Manuale „oft“ auftreten, oder eine „signifikante Beeinträchtigung“ für das Kind bedeuten. Letztendlich umfassen die Kriterien, sowohl im DSM-V als auch im ICD-10, Merkmale, die fast jedes Kind im Schulalter aufweist. Aufgrund dessen obliegt die Sicherung einer Diagnose der Expertise der behandelnden Fachärztinnen bzw. Fachärzte und Klinischen Psychologinnen bzw. Psychologen. (vgl. ebd.)
Angesichts der oben erwähnten Ausschlusskriterien, die sich auf die Abgrenzung von ADHS von anderen Störungen beziehen, kann geschlussfolgert werden, dass die Symptome Impulsivität, Hyperaktivität und Aufmerksamkeitsprobleme als sehr unspezifisch für eine bestimmte Störung anzusehen sind. Eine hohe Komorbiditätsrate und Abgrenzungsprobleme zu verschiedensten Differenzialdiagnosen, wie Oppositionelle Störungen des Sozialverhaltens, Angststörungen, Lernstörungen, oder Teilleistungsschwächen, sind daher zu erwarten, weil Symptome der ADHS auch im Rahmen dieser Störungen auftreten können. Durch ein rein deskriptives Vorgehen kann daher keine Diagnose bzw. Differenzialdiagnose gestellt werden. (vgl. Staufenberg 2011, S. 40) Dieser Aspekt verweist neben den unterschiedlich ausfallenden Prävalenzangaben auf die Schwierigkeit einer Diagnosestellung.
Da es kein Diagnoseverfahren gibt, welches die von vielen angenommene biologische Ursache erhebt, erfolgt die Diagnostik, wie bereits oben erwähnt, größtenteils anhand der Expertise der konsultierten Fachärztinnen und Fachärzte oder Klinischen Psychologinnen und Psychologen. (vgl. ebd.) Je nachdem auf welches ätiologische Modell das Fachpersonal zurückgreift, erhält ADHS eine andere Bewertung und Bedeutung, die sich sowohl auf das Kind, auf dessen Eltern und sein Umfeld auswirkt. Im Rahmen der psychodynamisch-orientierten Diagnostik „[…] werden die zu beobachtenden Symptome eher als Ausdruck einer Regulationsstörung aufgrund emotionaler Probleme mit einhergehender Schwächung der Ichfunktionen und der Mentalisierungsfähigkeit aufgefasst“ und „z.B. nach traumatischen Erfahrungen, nach depressiven und abgewehrten Gefühlen geforscht. […] eine ADHS [würde hier] nur als zusätzliche, deskriptive Symptomdiagnose verwendet werden.“ (ebd., S. 40-41) Bei der organisch-orientierten Diagnostik, die vom Großteil der Fachärztinnen und Fachärzte angewandt wird, „[…] dürfte dem ADHS-Modell folgend eher eine organisch bedingte Verursachung vermutet und ADHS als eigenständiges Krankheitsbild diagnostiziert werden.“ (ebd., S. 41)
Welchen Glaubenssätzen diese nahezu gegensätzlichen ätiologischen Modelle folgen und inwieweit sie sich voneinander unterscheiden, soll in Teil II dieser Arbeit aufgezeigt werden.
Die Problematik der Grenzziehung umfasst jedoch nicht nur den Bereich der Differentialdiagnosen, also die Abgrenzung einer ADHS von anderen Störungen, sondern auch die Grenzziehung zwischen einer ADHS und im Normalbereich liegender Aktivität, Impulsivität und Unaufmerksamkeit. Nach Döpfner, Frölich und Lehmkuhl (2013) ist es vor allem bei jüngeren Kindern schwierig eine Grenze zwischen hyperaktivem Verhalten und einem altersgemäßen Bewegungsdrang zu ziehen. Aus diesen Gründen soll ihrer Ansicht nach „[…] die Bestimmung von Grenzwerten für die Definition von Auffälligkeiten […] immer fragwürdig bleiben.“ (Döpfner, Frölich & Lehmkuhl 2013, S. 6) Psychische Störungen erlauben es im Allgemeinen nicht durch bestimmte Nachweismethoden Normabweichungen aufzudecken, wie es bei somatischen Erkrankungen der Fall ist. Insofern wird in Hinblick auf psychische Erkrankungen zwischen einem kategorialen und einem dimensionalen Verständnis der Krankheit unterschieden. Während kategoriale Systeme klare Abgrenzungen durch vorhandene Symptome und deren Ausprägung erlauben, wird die Unterscheidung von gesunden und kranken Kindern in dimensionalen Systemen überwiegend an den individuell vorhandenen Bewältigungsmöglichkeiten festgemacht. Die in den Kapiteln 3.1. und 3.2. vorgestellten Klassifikationssysteme folgen dem kategorialen Ansatz, da sie Symptome festlegen, die es ermöglichen sollen zwischen gesunden und kranken Menschen zu unterscheiden. In Hinblick auf die ADHS enthält sowohl das DSM-V als auch das ICD-10 aber auch dimensionale Kriterien. Dadurch, dass sich diese Kriterien nicht objektiv bestimmen lassen, entscheiden Diagnostikerinnen und Diagnostiker auf Basis ihres Fachwissens, ob eine Diagnose gestellt wird oder nicht. (vgl. Becker 2014, S. 16-17) Wenn Kinder „häufig scheinbar nicht hören, was ihnen gesagt wird“ oder „oft den Erklärungen nicht folgen können“, was im ICD-10 als Symptom der Unaufmerksamkeit gewertet wird (vgl. Tabelle 1), sind dies zwar kategoriale Beschreibungen, in denen aber auch dimensionale Anteile zu finden sind. Verhaltensweisen, die sich beim Kind „häufig“ oder „oft“ bemerkbar machen, sind dimensionale Aspekte, die es der Beurteilerin oder dem Beurteiler ermöglichen darüber zu entscheiden, was unter diese Häufigkeitsangaben fällt und was nicht. Da es kein objektives Maß gibt, das festlegt, ob die Symptome „in einem mit dem Entwicklungsstand des Kindes nicht zu vereinbarenden und unangemessenen Ausmaß“ auftreten oder das Kind in seiner Funktionsfähigkeit „deutliches Leiden oder Beeinträchtigung“ erfährt, sind kategoriale Diagnosemanuale immer auch dimensional zu betrachten. Über das Ausmaß, die Norm und die Bedeutung von Häufigkeitsangaben wie „häufig“ oder „oft“ entscheiden damit letztendlich Expertinnen und Experten, weshalb das klinische Gespräch im Rahmen der ADHS-Diagnostik als zentraler Baustein zu werten ist. Eine vertiefte Auseinandersetzung mit der Konstruktion von Normalität im Zusammenhang mit ADHS erfolgt in Kapitel 7 dieser Arbeit.
Verschiedensten Autorinnen und Autoren zufolge gilt ADHS als die häufigste Störung im Kindes- und Jugendalter. (Döpfner, Frölich & Lehmkuhl 2013, S. 1; Staufenberg 2011, S. 12; Steinhausen, Rothenberger & Döpfner 2010, S. 9) Nach der aktuellsten Metaanalyse von Polanczyk, De Lima, Horta, Biederman und Rohde (2007), kann weltweit bei Kindern und Jugendlichen eine durchschnittliche Prävalenzrate von 5,3 % angenommen werden, wobei eine männlichen Dominanz in klinischen Stichproben klar vorherrscht. Das Verhältnis wird mit 3-9:1 angegeben. (vgl. Heinemann & Hopf 2006, S. 9) Die veröffentlichten Prävalenzraten unterliegen jedoch teils großen Schwankungen. Je nach dem welches Manual zur Diagnosestellung verwendet wird, welche Untersuchungsmethoden zum Einsatz kommen und welche Personen – Eltern, Diagnostikerinnen und Diagnostiker, Lehrerinnen und Lehrer, Kinder – befragt werden, variiert die Prävalenz zwischen 0,4 % und 17,8 %. (vgl. Becker 2014, S. 35) Das heißt, es besteht durchaus die Möglichkeit, dass einem Kind nach den Kriterien des DSM-V eine ADHS diagnostiziert wird, wohingegen ihm bei einer Diagnosestellung anhand des ICD-10 nicht zwangsläufig auch eine HKS diagnostiziert werden würde. Diese Tatsache verweist auf die Schwierigkeit der Abgrenzung der ADHS von anderen Begleitstörungen und vor allem auf die Problematik der Abgrenzung der ADHS von „normalem“ Verhalten. Zudem stimmt es nachdenklich, wenn Prävalenzangaben auf Basis von Urteilen der Eltern deutlich höher ausfallen, als auf Basis der Bewertung von Erzieherinnen und Erziehern in Kindergärten. (vgl. Döpfner, Frölich & Lehmkuhl 2013, S. 5) Obwohl die Unterschiede hinsichtlich der Prävalenz im Vergleich der Aussagen der Eltern und den Aussagen der Erzieherinnen und Erzieher sowohl nach den Kriterien des DSM als auch nach den Kriterien des ICD bestehen bleiben, fallen sie bei einer Beurteilung anhand der Kriterien des ICD-10 signifikant geringer aus. Daher kann davon ausgegangen werden, dass insbesondere die Bezugnahme auf die Klassifikationsmanuale als verantwortlich für die Schwankungen in Hinblick auf die Prävalenzrate zu betrachten sind. Parens und Johnston (2009) gehen von einer drei bis vier Mal höheren Prävalenzrate aus, sofern die Diagnostik anhand des DSM-IV im Vergleich zum ICD-10 erfolgt. Da die neueste Revision des DSM erst 2013 erfolgte, liegen noch keine Vergleichswerte zwischen DSM-V und ICD-10 vor. Aufgrund der in Kapitel 3.2. genannten diagnostischen Erweiterungen im DSM-V, ist jedoch von einem erneuten Anstieg der Prävalenzraten insbesondere bei Mädchen, durch die Möglichkeit einer eigenständigen Diagnose einer Aufmerksamkeitsstörung ohne Hyperaktivität, auszugehen.
Für Österreich liegen dem ADHS-Bericht des Bundesministeriums (2013) zufolge noch keine umfangreicheren epidemiologischen Untersuchungen zur ADHS bzw. HKS vor. Ergebnisse der Kinder- und Jugendgesundheitssurvey (KiGGS) von Schlack, Hölling, Kurth und Huss (2007) in Deutschland berichten von einer Prävalenz von 4,8%, was sich mit der oben genannten internationalen Prävalenzrate von 5,3% nahezu deckt. Die häufigsten Diagnosen werden im Schulalter zwischen 6 und 13 Jahren gestellt. Bei Vorschulkindern und Jugendlichen wird von geringeren Prävalenzraten ausgegangen. Nach Steinhausen (2010b) sind die Zahlen mit zunehmendem Alter rückläufig. Die Lebenszeitprävalenzen ärztlich diagnostizierter ADHS in Abhängigkeit vom Alter und dem Geschlecht werden in Tabelle 3 angeführt.
|
3-6 Jahre |
7-10 J. |
11-13 J. |
14-17 J. |
Gesamt |
|
|---|---|---|---|---|---|
|
Jungen |
2,4 % |
8,7 % |
11,3 % |
9,4 % |
7,9 % |
|
Mädchen |
0,6 % |
1,9 % |
3,0 % |
1,8 % |
1,8 % |
Neben diesen Unterschieden wurde in der KiGGS auch aufgezeigt, dass ADHS deutlich häufiger in Familien mit niedrigem sozioökonomischen Status diagnostiziert wird, während sich in Familien mit Migrationshintergrund signifikant seltener eine ADHS bemerkbar macht. Dies sei hier jedoch nur aus Gründen der Vollständigkeit erwähnt, weitere Ausführungen dazu würden den Rahmen dieser Arbeit sprengen.
Seit den 1990er Jahren ist ein starker Anstieg an ADHS-Diagnosen, und damit verbunden, ein Anstieg an Verordnungen von Methylphenidat zu verzeichnen. Gründe, die hierfür genannt werden, sind vielfältig und reichen von einer verbesserten Diagnostik bzw. verbesserten Aufmerksamkeit gegen über dieser Störung bis hin zu einer tatsächlichen Zunahme der Prävalenz, das Aufweichen diagnostischer Standards, oder eine Unterdiagnostizierung bzw. Unterversorgung der Störung. (vgl. Banaschewski & Rothenberger 2010, S. 289; Staufenberg 2011, S. 13)
Im Jahre 2012 berichtete die Bundesärztekammer davon, dass die Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung in Deutschland zu häufig gestellt wird. Der Anstieg wird jedoch nicht als alleinige Folge der Zunahme dieser Störung oder einer verbesserten Diagnostik betrachtet, sondern als Folge einer leichtfertigen Diagnosestellung. Im Rahmen einer Studie an der Universitäten Bochum und Basel wurden 1000 Kinder- und Jugendpsychotherapeutinnen bzw. –therapeuten und Psychiaterinnen bzw. Psychiater angeschrieben und je vier Fallvignetten für Jungen und Mädchen vorgelegt, bei denen jeweils nur ein Junge und ein Mädchen die Diagnosekriterien erfüllten. 16,7 Prozent der Kinder, die die Kriterien nicht erfüllten, erhielten dennoch die Diagnose ADHS. Jungen wurden doppelt so oft fehldiagnostiziert wie Mädchen, wobei männliche Therapeuten und Psychiater signifikant häufiger eine ADHS diagnostizierten. (vgl. Bundesärztekammer 2012)
Inhaltsverzeichnis
Die Debatte um die Diagnose ADHS im Allgemeinen und insbesondere um ihre Ursächlichkeit hat sich nach Riedesser (2006) mittlerweile zu einer der größten Kontroversen in der Geschichte der Kinder- und Jugendpsychiatrie entwickelt. Die Spaltung vollzieht sich jedoch nicht ausschließlich zwischen den verschiedenen Disziplinen, die sich aufgrund ihrer fachlichen Expertise mit ADHS auseinandersetzen, sondern führt mitten durch den Fachbereich der Kinder- und Jugendpsychiatrie. Insbesondere die Auseinandersetzung mit der Ätiologie des Störungsbildes bzw. die Ursachendiskussion scheint das Fachpersonal zu spalten. Grob können zwei extrem unterschiedliche Positionen gegenüber gestellt werden, die Dammasch (2009) als „biologisch-psychiatrische Sicht“ und „psychoanalytisch-psychosoziale Sicht“ beschreibt. Diese zwei Begriffe erlauben es die zwei Hauptpositionen in der Debatte über ADHS idealtypisch voneinander abzugrenzen. In den nachfolgenden Kapiteln sollen diese beiden Positionen gegenüber gestellt werden, um bestehende Unterschiede hinsichtlich des Symptomverständnisses und der Ätiologie sichtbar zu machen. Für die Pädagogik ist dies insofern von Bedeutung, da ihr Handlungsspielraum von der favorisierten Sichtweise abhängig ist. Während ihr im medizinisch-biologischen Modell nur marginal bzw. keine Bedeutung beigemessen wird, tun sich bei der Berücksichtigung eines psychoanalytisch-psychosozialen Modells Schnittstellen auf, an die die Pädagogik anknüpfen kann. Da die medizinisch-biologische Sichtweise den Diskurs um ADHS dominiert (vgl. Haubl 2007, S. 173), wird diese Perspektive zuerst dargestellt. Im Anschluss folgt die Diskussion des psychoanalytisch-psychosozialen Ansatzes. Die Darstellung dieser beiden Positionen soll anschließend in den Versuch münden ADHS in einem integrativen biopsychosozialen Modell darzustellen.
Die medizinisch-biologische Perspektive basiert auf einem medizinischen Krankheitsmodell, welches von einer erkennbaren Ursache für jede Krankheit ausgeht. Eine Ursache führt zu einer bestimmten Schädigung, die sich in äußeren Symptomen bemerkbar macht. Fachärztinnen und Fachärzte orientieren sich an diesen Symptomen, um auf Basis dieser eine Diagnose zu erstellen, sowie Therapieempfehlungen auszusprechen. Insofern beruht das medizinische Erklärungsmodell auf der Annahme eines Ursache-Wirkungs-Schemas. (vgl. Mattner 2006, S. 53) Obwohl dieses Modell aus verschiedensten Perspektiven und Gründen kritisch zu betrachten ist und veraltet scheint, gilt es nach wie vor als vorherrschender Erklärungsansatz im Rahmen der ADHS-Debatte. (vgl. Haubl 2007, S. 173)
Vertreter der medizinisch-biologischen Perspektive gehen davon aus, dass es sich bei ADHS um eine prädisponierte Störung handelt, die eindeutig diagnostiziert werden kann. Dabei wird das Ausmaß der auftretenden Symptome, welche in den oben beschriebenen Diagnosemanualen festgelegt sind, als Zeichen für das Vorliegen einer Erkrankung gewertet. Hinsichtlich der Symptome gebe es zwar „[…] einen fließenden Übergang zu Normvarianten“, es sei jedoch davon auszugehen, dass ADHS „davon durch die Zahl und Schwere der Symptome und die damit einhergehende deutliche Beeinträchtigung abgegrenzt werden [kann].“ (Döpfner, Banaschewski, Rösler & Skrodzki 2012, S. 2)
Innerhalb der medizinisch-biologischen Perspektive wird von einer neurobiologischen Grundlage von ADHS ausgegangen und ADHS mit dem Verweis auf genetische Ursachen diskutiert. Diese Sichtweise hat sich in der breiten Öffentlichkeit und auch im wissenschaftlichen Diskurs durchgesetzt und scheint sich auch derzeit noch weitgehend zu halten. Sowohl in Filmbeiträgen für die interessierte Masse, wie „ADHS-Krankheit oder Konstrukt“ (Hübner, 2013) oder „Leben mit ADHS. Zappelphilipp oder Traumsuse“ (Dammertz & Müller, 2008) als auch in der Wissenschaft dominiert ein medizinisch-biologisches Erklärungsmodell den Blick auf ADHS. Fachbeiträge auf Tagungen oder wissenschaftliche Untersuchungen beschäftigen sich überwiegend mit der genetischen Verursachung von ADHS, während andere Ursachefaktoren weitgehend ausgeklammert bleiben. Insbesondere biochemische Prozesse werden in Zusammenhang mit der ADHS-Symptomatik fokussiert. „Chemische Botenstoffe, auch Neurotransmitter genannt, sind für viele Funktionen im Gehirn zuständig, auch u.a. für die Aufmerksamkeit, die Impulskontrolle und die motorische Aktivität.“ (Brandau & Kaschnitz 2013, S. 36) Geraten diese Systeme in ein Ungleichgewicht, kann dies der medizinisch-biologischen Perspektive nach ein Auslöser für ADHS sein. „Ein Ungleichgewicht der Neurotransmittersysteme und mangelhafte Verwertung von Dopamin besonders im Bereich der Stirnregion legen ADHS als stoffwechselbedingte Störung mit starken genetischen Anteilen nahe.“ (ebd., S. 40)
Döpfner (2001) schreibt dazu: „Hauptursache sind genetische Belastungen, die Veränderungen des Neurotransmitterstoffwechsels (vor allem Dopamin-Stoffwechsel) im Gehirn auslösen. Diese Erkenntnis kann mittlerweile als weitgehend gesichert gelten.“ (S. 25) Was genau jedoch unter „genetischen Belastung“ verstanden wird, wird von Döpfner (2001) und auch von anderen Autorinnen und Autoren nicht weiter aufgegriffen. Dadurch, dass genetische Belastungen im Zusammenhang mit Störungen im Neurotransmittersystem genannt werden, wird diesem ein Ursache-Wirkungs-Modell zugrunde gelegt. Eine sogenannte „genetische Belastung“ ist damit verantwortlich für eine Hirnstoffwechselstörung, die wiederum als ursächlich für ADHS angesehen wird. Becker (2007) verweist in kritischer Auseinandersetzung mit solchen Kausalitätszuschreibungen darauf, dass eine genetische Disposition für etwas zu haben, nicht zwangsläufig bedeutet, „[…] dass eine Erkrankung oder ein Merkmal in jedem Fall ausgeprägt wird.“ (S. 191)
Im medizinisch-biologischen Modell von ADHS spielen Umweltbedingungen als Ursache somit keine Rolle. Diese Tatsache führt in weiterer Folge dazu, dass der Pädagogik als Disziplin bzw. pädagogischem Handeln bei einer ADHS keine entscheidende Position beigemessen wird. „Folgt man dieser Auffassung, so gewinnt pädagogisches Handeln im Kontext der ADHS erst dann an Einfluss, wenn es um die Kompensation sich abzeichnender Verhaltensauffälligkeiten geht.“ (Becker 2007, S. 191) Dies sei hier nur kurz erwähnt. Wo und inwieweit die Pädagogik unter Berücksichtigung eines multifaktoriellen, integrativen und biopsychosozialen Ursachenmodells eingreifen kann, soll in Teil IV dieser Arbeit aufgezeigt und diskutiert werden.
In den vergangenen Jahren wurden viele neurobiologische Untersuchungen durchgeführt und veröffentlicht, die einen Zusammenhang von Neurotransmittern, sowie anderen neurobiologischen Faktoren – beispielsweise eine Dysfunktion frontocorticaler und striataler Regelsysteme – und ADHS belegen. (vgl. Hüther 2004, S. 74) Zudem verweisen Döpfner, Frölich und Lehmkuhl (2013) auf zahlreiche Zwillings- und Adoptionsstudien, die die These der genetischen Verursachung von ADHS untermauern. Unter Bezugnahme auf diese Studien gehen sie von 60 bis 90 Prozent genetischer Bedingtheit von ADHS aus. (vgl. Döpfner, Frölich & Lehmkuhl 2013, S. 10) Schimmelmann, Friedel, Christiansen, Dempfle, Hinney und Hebebrand (2006) schätzen die Heritabilität für ADHS auf 60 bis 80 Prozent. Ist das Kind von ADHS betroffen, war oder ist es zu 55 Prozent auch ein Elternteil. Auch seine Geschwister weisen häufiger eine ADHS-Symptomatik auf als Geschwister von gesunden Kindern. (vgl. Schimmelmann et al. 2006, S. 426) In Zwillingsstudien wurde gezeigt, dass ein eineiiger Zwilling zu 50 bis 80 Prozent eine ADHS entwickelt, wenn der andere Zwilling von ADHS betroffen ist. Bei zweieiigen Zwillingen wurde die Konkordanzrate mit 30 bis 40 Prozent angegeben. In Adoptionsstudien zeigte sich bei Adoptiveltern genauso selten eine ADHS, wie vergleichsweise bei Eltern ohne ADHS-Kinder. (vgl. Wender 2002, S. 40)
In der biologischen Diskussion wird der Botenstoff (=Neurotransmitter) Dopamin in Zusammenhang mit der Ätiologie von ADHS genannt. Der Dopamin-Mangel-Hypothese zufolge „[…] besteht bei den ADHS-Patienten eine deutliche Zunahme der Dichte von Dopamin-Transportern. Es wird vermutet, dass aufgrund der erhöhten Anzahl von Dopamintransportern das ausgeschüttete Dopamin rascher in die Präsynapsen zurücktransportiert wird und extrazellulär weniger Dopamin zur Verfügung steht.“ (Heinemann & Hopf 2006, S. 14) Dieser Hypothese nach verfügen Kinder mit ADHS aufgrund genetischer Vorbelastung über zu wenig Dopamin, was zu Problemen im Bereich der Aufmerksamkeit und der Selbstkontrolle führt. (vgl. Wender 2002, S. 38) Durch den Mangel an Dopamin gelingt die Übertragung im synaptischen Spalt anhand der Neurotransmitter bei ADHS-Kindern nicht so gut wie bei anderen Kindern. (vgl. Brandau & Kaschnitz 2013, S. 40)
Dopamin wird in der Neurobiologie mit motorischer Aktivität, Neugierverhalten, Aufmerksamkeit, sowie Belohnung und Motivation in Zusammenhang gestellt. Aus diesen Annahmen wird geschlussfolgert, dass ein Mangel an Dopamin – folglich eine Hirnstoffwechselstörung – ursächlich für die Symptome einer ADHS ist. Eine tiefergreifende Auseinandersetzung mit der Funktionsweise von Dopamintransportern und -rezeptoren, sowie mit der synaptischen Signalübertragung kann im Rahmen dieser Arbeit nicht erfolgen, daher wird auf Lehrbücher der Neurobiologie verwiesen.
Argumentationen der Vertreterinnen und Vertreter der medizinisch-biologischen Perspektive zufolge, setzen Medikamente zur Behandlung von ADHS genau an dem postulierten Dopamin-Mangel an und greifen „[…] indem er [der Wirkstoff] durch Blockade der Transporter die Wiederaufnahme hemmt und so das Dopamin länger wirken kann.“ (Banaschewski et al. 2004, S. 143)
Um die medikamentöse Behandlung von ADHS mit Stimulanzien oder Amphetaminen zu rechtfertigen, wird häufig auf die Dopamin-Mangel-Hypothese zurückgegriffen und im Umkehrschluss die Wirksamkeit von Methylphenidat als Beleg für die Dopamin-Mangel-Hypothese angeführt. (vgl. Becker 2007, S. 193) Die gängige Behandlungspraxis mit Psychostimulanzien weist darauf hin, dass eine genetisch-biologische Ursache in der Medizin und Psychiatrie weitgehend anerkannt bzw. akzeptiert wird. Dadurch, dass ADHS als Hirnstoffwechselstörung verstanden wird, gilt eine medikamentöse Behandlung als indiziert, an die manchmal auch eine Verhaltenstherapie gekoppelt wird. (vgl. Wender 2002, S. 61-62) Da die Behandlung mit Methylphenidat die gängigste Methode darstellt, soll die im nachfolgenden Kapitel thematisiert und diskutiert werden.
In Österreich sind Präparate mit Methylphenidat und Atomoxetin zur Behandlung von ADHS bzw. HKS für Kinder ab sechs Jahren zugelassen. Marktführend sind Arzneimittel mit Methylphenidat, allen voran steht Ritalin. Weitere Psychostimulanzien und Amphetamine zur Behandlung von ADHS werden in Österreich unter den Produktnamen Concerta, Equasym Retard, Medikinet, Medikinet retard und Strattera vermarktet. (vgl. Bundesministerium für Gesundheit 2013, S. 25-26) Da dem Bundesministerium für Gesundheit (2013) zufolge keine ausreichenden Zahlen für Österreich in Hinblick auf Medikamenten-Verordnungen für ADHS vorliegen, beziehen sich die nachfolgend genannten Zahlen auf Deutschland.
In einem Bericht der deutschen Bundesärztekammer (2013) wird offengelegt, dass in Deutschland mehr als ein Prozent aller Kinder und Jugendlichen mit Methylphenidat behandelt werden. Am häufigsten betroffen sind Kinder im Alter zwischen neun und elf Jahren. Obwohl Methylphenidat bereits 1954 zugelassen wurde, kam es erst in den 1990er Jahren zu einem vermehrten Anstieg an Verordnungen. Damit wurde dieses Medikament im Jahr 2009 insgesamt 184 Mal häufiger verschrieben als 1989. Ausgaben für Medikamente zur Behandlung von ADHS haben sich im Zeitraum von 1993 bis 2003 verneunfacht. (vgl. Bundesärztekammer 2013) Weltweit stieg die Anwendung von Methylphenidat von 2012 auf 2013 um 66 Prozent an. Vermutet wird unter anderem ein Mangel an genauen Verschreibungsrichtlinien. (vgl. Bundesärztekammer 2015)
In Hinblick auf das Alter zeigt sich ein deutlicher Anstieg ab dem Alter von sechs Jahren, wobei Methylphenidat viermal häufiger an Jungen als an Mädchen verschrieben wird. (vgl. Bundesärztekammer 2012; Bundesärztekammer 2013) Im Jahr 2013 wurden in Deutschland 1803 kg Methylphenidat vermarktet. Nun ist in Deutschland zum ersten Mal eine Stagnation bzw. ein leichter Rückgang zu verzeichnen. (vgl. Bundesärztekammer 2015) Dies könnte auf die neuen Arzneimittelrichtlinien von 2010 zurückzuführen sein. Der Gemeinsame Bundesausschuss von Ärztinnen bzw. Ärzten, Kliniken und Kassen hatte aufgrund der möglichen Nebenwirkungen, welche später noch aufgegriffen werden sollen, die Verordnung der Mittel gegen ADHS eingeschränkt. Seither dürfen nur noch Fachärztinnen und Fachärzte der Kindermedizin, Psychiatrie oder Neurologie ADHS-spezifische Medikamente verordnen. (vgl. Bundesärztekammer 2015) Für Österreich wurde noch keine Verordnung dafür erlassen. Dem ADHS-Bericht des Bundesministeriums für Gesundheit (2013) zufolge, wurden im Jahre 2010 Medikamente zur Behandlung von ADHS häufiger von Allgemeinmedizinerinnen bzw. Allgemeinmedizinern als von spezifischen Fachärztinnen bzw. Fachärzten verordnet. (vgl. Bundesministerium für Gesundheit 2013, S. 23-24)
Die oben erwähnten Zahlen, sowie die gängige Behandlungspraxis von ADHS mithilfe von Methylphenidat verweisen auf die größtenteils vorherrschende Akzeptanz einer biologischen Ursache von ADHS in der Medizin und der Psychiatrie. Die Annahme von ADHS als Hirnstoffwechselstörung legitimiert eine medikamentöse Behandlung. Psychostimulanzien, wie Ritalin, erhöhen angeblich die Dopaminfreisetzung im Gehirn. Ritalin erzielt eine Verbesserung der Kernsymptomatik von ADHS. Daher ist mangelndes Dopamin bzw. eine unzureichende Freisetzung davon verantwortlich für die Verhaltensweisen von ADHS-Kindern? Zumindest ist dies die Annahme, die schon seit den 1950er Jahren den Blick auf die Ursächlichkeit von ADHS dominiert. (vgl. Hüther 2011, S. 4) Aus der Wirkung der Medikamente wird eine neurobiologische Ursache abgeleitet. Hüther (2011) berichtet jedoch davon, dass es trotz aller Anstrengungen in der Forschung bis zum heutigen Zeitpunkt nicht gelungen sei, den Dopamin-Mangel, der aus der Wirksamkeit von Psychostimulanzien abgeleitet wird, zu belegen. (vgl. ebd., S. 5)
Auch Angaben in der Literatur zufolge (Banaschewski & Rothenberger 2010, S. 290; Wender 2002, S. 60) gilt eine Behandlung mit Ritalin oder ähnlichen Präparaten als Mittel der ersten Wahl. Additive Maßnahmen werden daher oft nicht angeboten. Ein Lehrbuch, welches der Stimulantientherapie kritisch gegenüber steht, existiert meinen Recherchen nach nicht. Nach Wender (2002) sei die Arbeit von Psychologinnen bzw. Psychologen oder Erzieherinnen bzw. Erziehern zwar unterstützend, die volle Verantwortung in der Behandlung könnten diese jedoch nicht übernehmen. (vgl. Wender, S. 60) Diese weitverbreitete Annahme wird in der Theorie bemerkenswerterweise jedoch nicht vom österreichischen Bundesministerium für Gesundheit geteilt: „Für den Großteil hyperkinetischer Kinder ist eine nicht-medikamentöse Intervention die Methode der ersten Wahl.“ (Bundesministerium für Gesundheit 2013, S. 16) Eine medikamentöse Behandlung wird „bei einer stark ausgeprägten AD(H)S-Symptomatik, welche die schulische Leistungsfähigkeit oder die Freizeitaktivitäten des Kindes oder Jugendlichen oder das Zusammenleben in der Schule, in der Familie oder mit Freunden erheblich beeinträchtigt“ empfohlen und „wenn im Rahmen einer Verhaltenstherapie die AD(H)S-Symptomatik sich nicht hinreichend verbessern lässt und beeinträchtigende AD(H)S-Symptome weiterhin bestehen.“ (Bundesministerium für Gesundheit 2013, S. 16) Dies kann insofern als widersprüchlich betrachtet werden, da eine richtig diagnostizierte ADHS immer mit Beeinträchtigungen in der Schule und der Familie verbunden ist und dem Bundesministerium für Gesundheit (2013) zufolge, daher eine medikamentöse Behandlung indiziert wäre.
Die Pharmakotherapie wird oft auch im Rahmen einer multimodalen Therapie durchgeführt. Die Behandlung mit Stimulanzien wird dabei mit einer Verhaltenstherapie oder kognitiven Trainings kombiniert. Döpfner, Frölich und Lehmkuhl (2013) weisen darauf hin, dass diese Kombination gleich wirksam bzw. geringfügig effektiver als die reine Pharmakotherapie sei. (vgl. Döpfer, Frölich & Lehmkuhl 2013, S. 34-35) Da die medikamentöse Behandlung mit Ritalin zudem mit deutlich geringeren Kosten verbunden ist als vergleichsweise eine Verhaltenstherapie (vgl. Heinemann & Hopf 2006, S. 145), findet sich hier für Verfechterinnen und Verfechter der Pharmakotherapie ein weiteres Argument für den Einsatz und die Verordnung von Methylphenidat zur Behandlung von Kindern und Jugendlichen mit ADHS.
Banaschewski und Rothenberger (2010) berichten davon, dass die Behandlung mit Stimulanzien in der Öffentlichkeit und der medizinischen Praxis nach wie vor umstritten sei, obwohl Bradley schon 1937 deren Wirksamkeit belegen konnte. Beim Sichten der Literatur stieß ich auf unzählige Artikel und Berichte, die eine Behandlung mit Methylphenidat als Mittel der Wahl konstatieren. Gegenpositionen befinden sich klar in der Minderheit. Auch in pädagogischen Zeitschriften dominieren biologisch-medizinische Modelle, die aus der Medizin ohne deutliche kritische Auseinandersetzung rezipiert wurden. (vgl. Becker 2007, S. 197) So zeigt sich über die verschiedensten Fachrichtungen hinweg, dass die biologische Perspektive und die damit verbundene medikamentöse Behandlung größtenteils akzeptiert bzw. angenommen werden.
Banaschewski und Rothenberger (2010), welche im Einleitungssatz ihres Beitrags von einer kontroversen Haltung gegenüber medikamentöser Behandlung sprechen, führen eine Reihe klinischer Studien an, welche die medikamentöse Behandlung als „[…] wirksamste Behandlung von Kindern und Jugendlichen mit einer ADHS“ belegen. (vgl. Banaschewski & Rothenberger 2010, S. 289) „Die Wirksamkeit von Stimulanzien zur Therapie von Kindern und Jugendlichen mit einer ADHS wurde in mehr als 160 kontrollierten Studien an insgesamt mehr als 5000 Schulkindern belegt.“ (ebd., S. 290) Die Kinder sprechen unterschiedlich auf verschiedene Präparate an, wobei davon ausgegangen wird, dass Methylphenidat oder Dexamphetamin bei 85 Prozent der Betroffenen wirken. Die stärksten Effekte der Wirksamkeit zeigten sich hinsichtlich der Aufmerksamkeit, der Impulsivität und im Sozialverhalten im Klassenzimmer. Ritalin ist demnach in der Lage die Kernsymptomatik einer Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung wirkungsvoll zu verbessern und Kindern die soziale Integration zu erleichtern. (vgl. ebd., S. 290-291) „Die Kinder sind ruhiger und zappeln weniger, ihre Aufmerksamkeitsleistung verbessert sich, sie sind weniger stur und umgänglicher. Sie reagieren unter Medikamenteneinfluss besser auf Wünsche und Bedürfnisse anderer. Zusätzlich wird hervorgehoben, dass die Kinder durch die Behandlung mit MHP [Methylphenidat] leichter erziehbar sind.“ (Hebesberger 2012, S. 45) Diese Kurzzeiteffekte werden von Döpfner, Frölich und Lehmkuhl (2013) schematisch zusammengefasst und sind in Tabelle 4 dargestellt. Was unter den Häufigkeitsangaben „häufig“ und „manchmal“ verstanden wird, wird von den Autoren nicht näher definiert.
|
Verminderung der hyperkinetischen Störung (häufig) |
|
|---|---|
|
Verminderung der oppositionellen und aggressiven Symptomatik (manchmal) |
|
|
Verbesserung der Beziehungen (manchmal) |
|
|
Verbesserung der schulischen Leistungen (manchmal) |
|
Um diese Ziele zu erreichen wird die Dosierung der Stimulanzien individuell bestimmt, nachdem eine umfangreiche Anamnese und körperliche Untersuchung des Kindes durchgeführt wurde. (vgl. Banaschewski & Rothenberger 2010, S. 299) Diese in Tabelle 4 zusammengefassten, positiven Effekte können jedoch nur so lange aufrechterhalten werden, solange das Kind mit Methylphenidat behandelt wird. Wird das Medikament abgesetzt, wird das Kind die Kernsymptome wieder zeigen, da mit Methylphenidat keine langfristige Veränderung erzielt werden kann. (vgl. Wender 2002, S. 69)
Methylphenidat-Präparate mit retardierter Freisetzung, wie Ritalin, wurden entwickelt, damit das damit behandelte Kind über den gesamten Tag verteilt von der Wirksamkeit profitieren kann. (vgl. Döpfner, Frölich & Lehmkuhl 2013, S. 28-29) Diese Medikamente sind ab dem Alter von sechs Jahren zugelassen. Damit behandelt werden dennoch oft auch jüngere Kinder, obwohl keinerlei Studien über mögliche Langzeiteffekte vorliegen. (vgl. Banaschewski & Rothenberger 2010, S. 298) Auch Nebenwirkungen werden verharmlost und oft davon gesprochen, dass Stimulanzien meist sehr gut verträglich seien. (vgl. Banaschewski & Rothenberger 2010, S. 295; Döpfner, Frölich & Lehmkuhl 2013, S. 33) Jedoch stellt sich die Frage, ab wann von einer guten Verträglichkeit gesprochen werden kann. In der MTA-Studie (1999) wiesen 11% der Kinder „stärkere“ und 3% der Kinder „starke“ Nebenwirkungen auf. Diese umfassen zumeist Appetitminderungen, Schlafstörungen, Bauch- und Kopfschmerzen, Puls- und Blutdrucksteigerungen, Tic-Störungen, depressive Verstimmungen, Übelkeit. (vgl. Banaschewski &Rothenberger 2010, S. 295; Döpfner, Frölich & Lehmkuhl 2013, S. 33) Die ersten Langzeitstudien weisen auf Beeinträchtigungen der Körpergröße, sowie des Körpergewichts hin. „In den ersten drei Jahren beträgt die durchschnittliche Wachstumsverzögerung etwa einen Zentimeter pro Jahr. […] Die initialen Effekte auf das Längenwachstum scheinen sich jedoch mit der Zeit zu vermindern und frühere Studien zeigen, dass die Endgröße nicht beeinflusst wird.“ (Döpfner, Frölich & Lehmkuhl 2013, S. 33) Auch Banaschewski und Rothenberger (2010) verharmlosen diese Nebenwirkung, indem sie davon sprechen, dass das Längenwachstum nicht „klinisch bedeutsam“ beeinträchtigt wird. (vgl. Baneschewski & Rothenberger 2013, S. 296)
Psychische Nebenwirkungen finden sich weder im Beipackzettel der Arzneimittel, noch in der medizinisch-biologisch orientierten Literatur. Stattdessen heben Vertreterinnen und Vertreter der medizinisch-biologischen Perspektive den Nutzen einer Pharmakotherapie hervor und gehen davon aus, dass der psychische Nutzen einer solchen Therapie die Nebenwirkungen überwiegt. (vgl. Wender 2002, S. 73)
Die Auseinandersetzung mit Ritalin bzw. Methylphenidat erfolgte hier in zusammengefasster und stark gekürzter Weise.
Obwohl die medizinisch-biologische Perspektive derzeit dominiert, finden sich auch Kritikerinnen und Kritiker dieser Perspektive – insbesondere aus anderen Fachbereichen. Im nachfolgenden Abschnitt sollen Kritikpunkte am biologistischen Verständnis von ADHS aufgezeigt und in die psychoanalytisch-psychosoziale Perspektive auf ADHS übergeleitet werden.
Tagtäglich nehmen weltweit ca. zehn Millionen Kinder ihre Dosis an Ritalin zu sich. (vgl. Hermann, 2012) Die Hemmschwelle gegenüber dem Einsatz von Psychostimulanzien zur Behandlung von verhaltensauffälligen Kindern und Jugendlichen scheint gesunken sein. (vgl. Amft 2006, S. 72) Provozierend könnte man danach fragen, ob es mittlerweile zur Normalität und Selbstverständlichkeit geworden ist, Kinder mit psychotropen Substanzen zu behandeln? Die gängige Behandlungspraxis beruft sich auf die biologische Ursächlichkeit der AHDS, und in weiterer Folge auf den, bei Kindern mit ADHS angeblich vorherrschenden, Dopaminmangel. Die vermeintlich biologische Beschaffenheit besitzt eine legitimatorische Funktion in Hinblick auf die Medikation mit Ritalin und ähnlichen Präparaten. (vgl. ebd., S. 70) „Mit der Zuschreibung einer biologischen Andersartigkeit werden das Recht und/oder die Notwendigkeit zu einer Andersbehandlung des Menschen begründet.“ (ebd.) Die Unaufmerksamkeit des Kindes, seine Impulsivität und Hyperaktivität wird im Rahmen des medizinisch-biologischen Erklärungsmodells als Hirnstoffwechselstörung dargestellt, welche die Indikation von Psychopharmaka nahe legt. „Damit ergibt sich folgende Trias: Biologisierung des Verhaltens, Pathologisierung des Kindes und Legitimierung eines auf die Veränderung der angeblich gestörten Organfunktion abzielenden therapeutischen Vorgehens.“ (ebd., S. 71) Diese Sichtweise führt folglich dazu, dass im Kind kaum mehr gesehen wird als die Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung. Alternative Theorien zur Entwicklung des Kindes werden damit, wenn überhaupt, nur marginal berücksichtigt und die übliche Vorgehensweise bei der Diagnosestellung übersieht wichtige Teile der psychischen, mentalen und körperlichen Existenz des Kindes. (vgl. Streeck-Fischer 2006, S. 80)
Des Weiteren wird häufig kritisiert, dass durch die Diagnosestellung kindliches Verhalten, welches viele verschiedene Ursachen haben kann, etikettiert und zu einem Sammelbecken kindlicher Verhaltensauffälligkeiten wird. „ADS ist eine Sammelkategorie, vergleichbar mit einer großen Kiste, welche die Aufschrift ‚unaufmerksames Kind‘ trägt und in die allen hineingeworfen wird, ganz unabhängig davon, ob es sich um eine Hirnstoffwechselstörung oder um das erziehungsschwierige Verhalten eines gesunden Kindes handelt.“ (Amft 2006, S. 74) Zudem sieht Amft (2006) im biologischen Erklärungsmodell eine wissenschaftliche Legitimation der veränderten Praxis im Umgang mit ungewünschtem kindlichem Verhalten. Dies suggeriert in weiterer Folge, dass der Normalzustand eines ADHS-Kindes durch die Verabreichung von Psychostimulanzien hergestellt werden kann. Der Verzicht auf eine Behandlung mit Methylphenidat würde dieser Logik nach bedeuten, den Kindern die Normalität zu verweigern. „Damit wird als Normalzustand dieser Kinder der Zustand unter Drogeneinfluss definiert, während der natürliche Zustand – ohne Psychodroge – als unnormal angesehen wird.“ (Amft 2006, S. 72) Haubl (2007) spricht in diesem Zusammenhang von der Medizinalisierung und Medikalisierung sozialer und gesellschaftlicher Probleme.
Obwohl sich in der Medizin selbst mittlerweile ein Paradigmenwechsel weg vom organpathologischen Modell hin zu einem biopsychosozialen Modell vollzogen hat, hat sich diese Annahme merkwürdigerweise nicht auf den Umgang mit ADHS übertragen. Widerspruch dazu gibt es von Seiten der Kinderpsychiatrie kaum. Nach Amft (2006) stellt dies insofern einen wissenschaftlichen Rückschritt dar, weil nur eine mögliche Ursache – die Genetik – anerkannt wird. Die Herstellung einer solchen monokausalen Ursache-Wirkungs-Kette übersieht nicht nur die Dynamik, in der sich die Entwicklung des kindlichen Gehirns vollzieht (vgl. Hüther 2004, S. 75), sondern beruft sich auf ein „reduktionistisches Verständnis menschlicher Wahrnehmungsvorgänge“ (Mattner 2006, S. 57) und beschränkt des Weiteren auch die Handlungsmöglichkeiten im Umgang mit ADHS-diagnostizierten Kindern.
Eine weitere Problematik am medizinisch-biologischen Ansatz bildet die Tatsache, dass psychosozialen Einflussfaktoren im medizinisch-biologischen Modell kaum Bedeutung beigemessen wird. „Auffällig an diesen neurobiologischen Konzeptionen bleibt bis heute, dass innerhalb der diagnostischen Blickreduzierung dieser Konzeptionen die oftmals als problematisch erkannten psychosozialen Lebenshintergründe von betroffenen Kindern als mögliche primäre Verursachungen der Verhaltensprobleme weitestgehend bewusst ausgeblendet bleiben.“ (Mattner 2006, S. 55) Dadurch bleibt die Möglichkeit der Prävention außerhalb des Blickfeldes. Berufsfeldern aus der Disziplin der Pädagogik wird dadurch kaum Bedeutung beigemessen, obwohl Verhaltensprobleme besonders stark in pädagogischen Institutionen in Erscheinung treten. (vgl. Becker 2007, S. 187)
Kritikerinnen und Kritiker der Psychostimulanzien-Therapie bemängeln zudem das Fehlen von Studien zu Effekten einer Langzeitbehandlung. Es besteht Unklarheit darüber, wie sich die Verabreichung von Methylphenidat und ähnlichen chemischen Substanzen auf die Ausreifung des kindlichen Gehirns und vor allem des dopaminergen Systems auswirken. (vgl. Hüther 2004, S. 81) Insofern führt der Bezug auf das medizinische Krankheitsmodell auch dazu, dass vielfältige Nebenwirkungen, wie in Kapitel 5.1.2. aufgezeigt, bagatellisiert und hingenommen werden.
Hinsichtlich der Studien, die zur Belegung der medizinisch-biologischen Perspektive durchgeführt werden, gilt anzumerken, dass es Forscherinnen und Forschern trotz intensiver Bemühungen und dem Einsatz verschiedenster Techniken bislang nicht gelungen ist, eine primär genetische Ursache nachzuweisen. Von Lüpke (2002) geht davon aus, dass aus den aktuellen biochemischen Befunden nicht auf eine reine genetische Bedingtheit der ADHS geschlossen werden kann, weil sich die Gehirnentwicklung von Anfang an in Interaktion mit der Umwelt vollzieht. Er lehnt die Annahme von neuronalen Korrelaten der ADHS nicht im Allgemeinen ab, sondern nur deren Interpretation als genetisch bedingt. (vgl. von Lüpke 2002, S. 45) Diese Ansicht entspricht einem typischen kritischen Deutungsmuster, wenn von Lüpke von einer „Tabuisierung psychodynamischer Zusammenhänge“ (ebd.) spricht und von Pädagoginnen bzw. Pädagogen und Therapeutinnen oder Therapeuten Hilfestellungen einfordert. Bevor jedoch nun zu dieser alternativen Sichtweise, der psychoanalytisch-psychosozialen Perspektive übergegangen wird, möchte ich nachfolgend kurz weitere kritische Bemerkungen zur ADHS aus neurobiologischer, psychoanalytischer und ethischer Perspektive – zusammengetragen von Traxl (2013) – aufzeigen.
Aus neurobiologischer Sicht wurden in jüngster Zeit mehrere Stimmen laut, die dazu aufrufen, die kindliche Entwicklung innerhalb seines sozialen Kontextes zu sehen. Es wird angenommen, dass die Entwicklung des Gehirns im dialogischen Zusammenspiel mit der Umwelt erfolgt, weshalb ein Wechsel von der Kausalitätshypothese zu einer Abhängigkeitshypothese als sinnvoll erachtet wird. „Die neurobiologische Ausstattung des Menschen entfaltet sich also, kurz gefasst, im Rahmen sozialer Erfahrungen, vor allem von Beziehungsgeschichten. Selbst die Annahme, Gene würden Grundeigenschaften des Organismus unveränderlich festlegen, hat sich inzwischen als unhaltbar erwiesen. Auch die Aktivierung von Genen hängt von Umwelteinflüssen ab, zwischenmenschliche Erfahrungen können sich bis in die Genregulation hinein auswirken.“ (Ahrbeck 2009, S. 376) Dieser Argumentationslinie folgend, würden sich Störungen der Aufmerksamkeit, der Impulskontrolle und der Aktivität im Rahmen von Beziehungserfahrungen entwickeln und sich neurobiologisch auswirken. Zudem wird von Traxl (2013) angeführt, dass eine medikamentöse Behandlung zwar meist zu einer Verbesserung der Verhaltensauffälligkeiten führe, jedoch ohne die Beteiligung des eigenen Willens des Kindes. Den Kindern bleibt damit eine wichtige Lernerfahrungen vorenthalten. „Wenn die Fähigkeiten seine Impulse zu kontrollieren, Affekte zu regulieren und die Aufmerksamkeit zu fokussieren durch die Einnahme einer Medikation erreicht werden (und nicht durch Eigenleistung), belässt man die Kinder in Abhängigkeit dieses Mittels und beraubt es bedeutender Selbstwirksamkeits-Erfahrungen, die für den Aufbau von Persönlichkeit und Selbstwert enorm wichtig sind.“ (Traxl 2013, S. 5)
Kritikerinnen und Kritiker von psychoanalytischer Seite bemängeln vor allem die fehlende Berücksichtigung der Individualität der Problematik durch die standardisierte Behandlung mit Psychopharmaka und anderen Trainingsprogrammen. Die individuelle Situation des Kindes, seine Psychodynamik und die Umweltbedingungen bleiben unberücksichtigt. Insofern wird von psychoanalytischer und systemischer Seite vor allem die gefährdete Individuationsentwicklung von mit ADHS-diagnostizierten Kindern als problematisch angesehen. Im Gegensatz zu Vertreterinnen und Vertretern der medizinisch-biologischen Perspektive, werden Verhaltensauffälligkeiten, die sich bei ADHS-Kindern zeigen, als sinnvolles, funktionales Verhalten verstanden und psychosozialen Faktoren größere Bedeutung bei der Entstehung von ADHS beigemessen. (vgl. Heinemann & Hopf 2006, S. 17-18) Da sich die folgenden Abschnitte dieser Arbeit näher mit der psychoanalytischen Perspektive beschäftigen, werden weitere Kritikpunkte hier nicht angeführt.
Aus ethischer Perspektive werden vor allem die steigende Tendenz von Stimulanzien-Verordnungen und der schmale Grat zwischen einer Behandlung und sogenanntem Enhancement kritisiert. Einer Stellungnahme der Nationalen Ethikkommission (NEK) Bern zufolge, wird es allmählich gesellschaftlich akzeptabel seine Leistungsfähigkeit durch die Einnahme bestimmter Pharmaka zu erhöhen (= Enhancement). Da sich die Motivation der Eltern an gesellschaftlichen Erfordernissen orientiert und diese nachvollziehbarer Weise das Beste für ihr Kind wollen, ist die Versuchung groß auch gesunden Kindern Psychopharmaka zu verabreichen. „Entsprechend groß ist der Anreiz für Eltern, solche Mittel einzusetzen, um Aufmerksamkeit und Konzentration des Kindes zu fördern und es damit konkurrenzfähiger zu machen. Eine derartige ‚Optimierung‘ der kindlichen Fähigkeiten geschieht ohne Zeitaufwand und auch unbemerkt, so dass sich die Eltern kritischen Bemerkungen nicht stellen müssen.“ (NEK/Bern 2011, S. 7)
Ein weiterer Aspekt der von Seiten der NEK angeführt wird, ist die Schwierigkeit der Abgrenzung zwischen noch normalen Verhaltensweisen und jenen, die als krankhaft gelten. Des Weiteren antizipiert die NEK eine Verschiebung der Standards in Hinblick auf die Verhaltensweisen eines Kindes, die als sozial verträglich oder als anormal und krankhaft eingeschätzt werden. „Der Konformitätsdruck, unter dem Kinder von Seiten der Eltern und Bildungseinrichtungen stehen, erzwingt einen Standard an Normalität, der die Toleranz gegenüber Kindlichkeit abnehmen lässt. Auch könnte sich die Vielfalt von Temperamenten und Lebensweisen reduzieren und damit letztlich das Recht des Kindes auf einen offenen Lebensweg gefährdet werden. Die NEK-CNE plädiert dafür, die Lebensverhältnisse den Interessen und Bedürfnissen der Kinder anzupassen. Denn die Qualitäten der Kindheit, die nicht Aspekte des gesellschaftlichen Wettbewerbs und der Leistungsfähigkeit betreffen, sondern das Spielen, die Freundschaft und die erfolgsentlastete Musse (sic!) ausmachen, könnten anderenfalls an Wertschätzung verlieren – und damit auch die Kindheit selbst.“ (ebd., S. 8)
Im den nachfolgenden Abschnitten soll nun dem Mainstream-Ansatz eine alternative Perspektive gegenüber gestellt werden, die einige der eben genannten Kritikpunkte aufgreift. Aus psychoanalytisch-psychosozialer und bindungstheoretischer Perspektive sollen die Ätiologie und das Symptomverständnis, sowie die psychoanalytische Diskussion von ADHS dargestellt werden. Damit möchte ich aufzeigen, dass es neben dem allgemeingültigen Erklärungsmodell der Medizin auch alternative Möglichkeiten gibt, sich mit ADHS auseinanderzusetzen.
Trotz der immer noch vorherrschenden Dominanz des biologischen Erklärungsmodells in den wissenschaftlichen Disziplinen als auch in der breiten Öffentlichkeit, hat sich in den vergangenen Jahren auch die psychoanalytische Position vermehrt mit der Thematik ADHS auseinandergesetzt. Viele Jahre schien es jedoch so, als ob die Psychoanalyse das Störungsbild ADHS vernachlässigte oder sich nicht zuständig dafür fühlte. Diese Ausgrenzung der Psychoanalyse wurde viel zu lange akzeptiert und es wurde selten hinterfragt, was sich hinter dem Deckmantel von ADHS verbirgt. Psychoanalytische Verfahren wurden und werden auch heute noch oft als kontraindiziert hinsichtlich der ADHS dargestellt und stattdessen eine Behandlung mit Methylphenidat, manchmal mit zusätzlicher Verhaltenstherapie, empfohlen. (vgl. Häußler 2002, S. 456) Diese Betrachtungsweise entspricht jedoch nicht den Erfahrungswerten vieler Psychoanalytikerinnen und Psychoanalytiker, welche in unzähligen Falldarstellungen vom Verschwinden der Symptomatik im Laufe einer psychoanalytischen Behandlung berichten können. (vgl. Stork, Hüttl & Thaler 2001, S. 94)
In der Geschichte der psychoanalytischen Theoriebildung zurückgehend, finden wir Erklärungsmodelle für hyperaktives Verhalten in den Anfängen des 20. Jahrhunderts bei Klein, Mahler, Winnicott, Bick und Spitz. Trotz der Existenz dieser psychoanalytischen Erkenntnisse basiert die Erforschung der Hyperaktivität in der Psychiatrie noch heute hauptsächlich auf neurobiologischen und biochemischen Vorstellungen. Anfang der 1990er Jahre bezogen Psychoanalytikerinnen und Psychoanalytiker erstmals öffentlich Stellung zu der vorherrschenden einseitigen Betrachtungsweise von ADHS. Sie distanzierten sich von der symptomzentrierten Behandlungsweise und wiesen auf den individuellen Sinn und die psychischen Ursprünge von Spannungszuständen hin. Obwohl seit den 1990er Jahren einige Beiträge von psychoanalytischer Seite publiziert wurden, erscheinen sie nahezu unbedeutend im Vergleich zur Masse der biologisch-orientierten Publikationen. Günter (2014) beschreibt die aktuelle Situation der Kinderpsychoanalyse als schwierig. Das Hinterfragen der diagnostischen Validität ihrerseits hat eher dazu geführt, dass Psychoanalytikerinnen und Psychoanalytikern häufig unterstellt wurde, die Existenz von ADHS im Allgemeinen zu leugnen. Eine solche kritische Position gegenüber der Diagnostik von ADHS, wie sie von der Psychoanalyse vertreten wird, beschreibt Günter (2014) als unpassend in Zeiten, in denen der Wunsch nach einer klaren Diagnose und einfachen Behandlungskonzepten in der Öffentlichkeit vorzuherrschen scheint. (vgl. Günter 2014, S. 45)
Obwohl sich die psychoanalytische Perspektive bislang nicht durchsetzen und angemessen etablieren konnte, scheint sie für die Erklärung und das Verständnis von Symptomen, die als ADHS zusammengefasst werden, eine fundierte Ausgangslage zu bieten. Die individuelle Auseinandersetzung mit dem Kind als Individuum, seiner Lebensgeschichte und seinen Besonderheiten, ermöglicht einen heterogenen Blick und vermeidet die Reduzierung des Kindes auf seine auffällige Symptomatik. „To summarize, on the level of conflict organization, attention deficit hyperactivity disorder appears from the perspective of psychoanalysis as a phenomenon which can have different roots. Probably the symptoms should be regarded less as a specific disorder entity, precisely defined even in conflict dynamic terms, and more as the final confluence of a limited range of reactions to different impairments.“ (Günter 2014, S. 48)
Die Hyperaktivität als kindliches Verhalten stellt ein vertrautes Phänomen für die Psychoanalyse dar - „allerdings nicht als spezifisches Krankheitsbild, sondern vergleichbar dem Symptom Fieber als eine unspezifische, individuelle Bewältigungsstrategie bei ganz unterschiedlichen psychopathologischen Entwicklungen.“ (Molitor 2004, S. 10) Vertreterinnen und Vertreter einer psychoanalytischen Perspektive gehen davon aus, dass es sich bei ADHS um ein klassifikatorisches Konstrukt handelt und keine Krankheit im engeren Sinne darstellt. „Aus psychoanalytischer Sicht erstreckt sich das Interesse bei der symptommäßig sehr inhomogenen Gruppe einerseits auf die Art (und gegebenenfalls die Genese) der Ich- und der Funktions-Beeinträchtigungen, andererseits auf die hinter der Symptomatik liegenden Persönlichkeitsstrukturen und die Qualität der zwischenmenschlichen Beziehungen, und zwar der internalisierten intrapsychischen als auch der externen interpersonalen, d.h. dieser innerhalb der Familie und im (Vor-) Schulbereich.“ (Bürgin & Steck 2007, S. 313) Dabei steht jeweils die individuelle Psychodynamik, die dem Symptom bzw. den Symptomen zugrunde liegt, im Zentrum. „Subjektive und intersubjektive Faktoren, die in einer rein medizinisch oder behavioristisch orientierten Sichtweise zu kurz kommen, stehen seit Beginn der psychoanalytischen Theorieentwicklung in deren Fokus.“ (Traxl 2014, S. 105) Ziel der Psychoanalyse ist es daher, Symptome als Ausdruck von tiefergreifenden emotionalen Problemen zu verstehen, welche mit der psychischen Strukturierung verknüpft sind. Diese intrapsychische Ebene ist mit Erfahrungen mit frühen Objekten verflochten, wobei auch die biologische Konstitution im psychoanalytischen Verständnis als gegebene Größe mitgedacht wird. (vgl. Staufenberg 2007, S. 89)
Aus psychoanalytischer Sicht ist folglich nicht das Erscheinungsbild entscheidend, sondern das Erkennen und Verstehen der Ursachen spezifischer Verhaltensweisen auf psychischer, somatischer und sozialer Ebene. Im Vergleich zur psychiatrischen Diagnostik orientieren sich Psychoanalytikerinnen und Psychoanalytiker nicht an symptomatischen Außenphänomenen, sondern an der inneren Konflikt- und Erlebniswelt von Kindern, deren Eltern und ihrer wechselseitigen Beziehung. (vgl. Stork, Hüttl & Thaler, S. 94) Es wird angenommen, dass sich die komplexen Verhaltensmuster, die eine ADHS kennzeichnen, aufgrund verschiedenster individueller, biographischer und psychodynamischer Erlebnisse entwickeln. „Prenatal factors, social conditions of the childhood environment, problematic or even traumatic experiences within early relationships, and mismatch of temperament between the primary caregiver and the baby are all seen as influential, although genetic and biological factors (like temperament) also play an important role.“ (Leuzinger-Bohleber 2010, S. 333)
Kernaspekt von psychoanalytischen Konzeptionen – es existieren mehrere psychoanalytische Perspektiven mit unterschiedlichen Schwerpunkten – bildet folglich die Annahme, dass sowohl bewusste als auch unbewusste Faktoren für die Komplexität der kindlichen Verhaltensweisen verantwortlich sind. Zudem wird in der psychoanalytischen Fachliteratur betont, dass Probleme mit der Aufmerksamkeit, Hyperaktivität und Impulsivität zwar Symptome darstellen, aber keine eigenständige Krankheit an sich, da die Grenzen zwischen „normaler“ und „krankhafter“ Hyperaktivität und Aufmerksamkeitsproblematik fließend verlaufen. Auch mit ADHS diagnostizierte Kinder können sich aufmerksam bestimmten Dingen zuwenden, sofern diese ihr Interesse erwecken. (vgl. Leuzinger-Bohleber 2006, S. 27) Psychoanalytische Zugangsweisen werden somit nicht über den Versuch Symptome, wie Hyperaktivität und Aufmerksamkeitsdefizit, objektiv messen und evaluieren zu wollen, gekennzeichnet, sondern über den „[…] Versuch, die unterschiedlichen Persönlichkeitsstrukturen zu verstehen, die diesen Symptomen zugrunde liegen, sowie die Dynamik emotionaler Beziehungen in den Familien und Bildungsinstitutionen zu begreifen, die eventuell ADHS mit auslösen.“ (ebd., S. 27) Da sogenannte ADHS-Kinder stark unterschiedliche Strukturniveaus und verschiedenste Objektbeziehungen aufweisen, gehen Vertreterinnen und Vertreter einer psychoanalytischen Perspektive davon aus, dass nie von einer monokausalen Ätiologie gesprochen werden kann. Eine familiäre Häufung von ADHS kann zwar beobachtet werden, daraus allein kann jedoch nicht auf eine genetische Disposition geschlossen werden.
Die Psychoanalyse nimmt daher kein allgemeingültiges monokausales Modell für die Symptomatik der ADHS an. „The analyst cannot reject or confirm, for example, that evidence points to neurological and genetic factors as the greatest contributors to this disorder that ‚ADHD cannot and does not arise from purely social factors‘.“ (Salomonsson 2011, S. 89) Insofern sind die nachfolgenden Darstellungen nicht als allgemeingültige Erklärungen zu verstehen. Weder psychologischen, noch biologischen Forschungsgruppen ist es bisher gelungen eine spezifische Ursache für die Symptomatik von ADHS klar zu belegen. Dieser Aspekt spricht für die Annahme eines ganzheitlichen biopsychosozialen Modells, welches sich in Hinblick auf ADHS bislang nicht etablieren konnte. Der Versuch einer biopsychosozialen Darstellung soll im Rahmen dieser Arbeit anschließend in Kapitel 6 erfolgen.
Im Allgemeinen ist festzuhalten, dass sich die Psychoanalyse zu einer pluralistischen Theorie und Praxis, mit verschiedensten theoretischen Ansätzen und unterschiedlichen Schwerpunkten entwickelt hat. Um nicht der Beliebigkeit zu unterliegen, werde ich im nachfolgenden Kapitel in groben Zügen den Horizont abstecken, indem ich in dieser Arbeit die klassischen psychoanalytische Konzeptionen psychischer Entwicklung und der ihr inhärenten psychopathologischen Entwicklung verstehe. Skizziert werden soll die Psychoanalyse als Sozialisationstheorie, das heißt die Genese des Subjekts in Abhängigkeit von bedeutungsvollen Objekten. Das einzelne Subjekt handelt in diesen Objektbeziehung im Rahmen seiner Möglichkeiten, welche auch von seiner biologisch vererbten Anlage abhängen. Daraus ergibt sich in undurchsichtiger Art und Weise die individuelle Subjektivität, auf die sich die psychoanalytische Theorie und Praxis konzentriert.
Die aktuelle psychoanalytische Diskussion zur Psychodynamik von sogenannten ADHS-Kindern bezieht sich auf klassische Konzepte der psychoanalytischen Entwicklungslehre, welche nun nachfolgend dargestellt werden sollen, um die psychoanalytische Diskussion von ADHS theoretisch einzuordnen. Dabei wird davon ausgegangen, dass die Pluralität dieser Konzepte eine große Chance bietet, komplexe Phänomene, wie frühe Objektbeziehungen und mögliche Auswirkungen auf ADHS, zu betrachten. Trotz aller Differenzen teilen die heutigen psychoanalytischen Schulen die Auffassung, „[…] dass die Entwicklung stabiler psychischer Strukturen auf genügend gute, empathische frühe Objektbeziehungen angewiesen sind, die eine gut funktionierende Regulierung von Triebimpulsen und Affekten, den Aufbau sicherer innerer Grenzen zwischen den Selbst- und Objektrepräsentanzen sowie die Entwicklung der Mentalisierungsfähigkeit ermöglichen.“ (Leuzinger-Bohleber 2006, S. 33) Negative Erfahrungen im Familiensystem, wie Trennungen, anhaltende Konflikte, Traumata oder oft auch kaum sichtbare Dynamiken im Familiensystem, werden häufig bei Kindern mit ADHS gefunden. (vgl. Traxl 2014, S. 105) In der jüngsten Fachliteratur wird neben der feinfühligen Mutter, auch die Relevanz der Vaterrolle – im Sinne der frühen Triangulierung – betont.
ADHS und psychoanalytische Objektbeziehungstheorien
Grob abgesteckt können unter Objektbeziehungstheorien all jene Theorien zusammengefasst werden, die sich mit der Beziehung zwischen äußeren, realen Personen und den inneren Imagines der Beziehungen zu ihnen, sowie mit der Bedeutung dieser Beziehungen für das psychische Funktionieren beschäftigen. (vgl. Leuzinger-Bohleber 2009, S. 80) Das heißt, Autorinnen und Autoren der psychoanalytischen Objektbeziehungstheorie stellen die Internalisierung von frühen kindlichen Beziehungen, die das Ausbilden der psychischer Struktur und der Persönlichkeitsmerkmale mit beeinflussen, ins Zentrum ihrer Überlegungen. Nach Fonagy und Target (2006) teilen alle Objektbeziehungstheorien folgende Grundannahmen, die relevant für das Verständnis von ADHS sind:
-
Schwere Pathologien entstehen präödipal, das heißt, in den ersten drei Lebensjahren.
-
Die Muster von Objektbeziehungen differenzieren sich im Laufe der Zeit und werden immer komplexer.
-
Die Stufen dieser Entwicklung werden kulturübergreifend als Reifungssequenz begriffen, die durch pathologische individuelle Erfahrungen beeinträchtigt werden kann.
-
Die Muster von frühen Objektbeziehungen wiederholen sich und werden im Laufe des Lebens gefestigt.
-
Störungen in den Objektbeziehungen führen zu pathologischen Entwicklungen. (vgl. Fonagy & Target 2006, S. 155)
Wichtige Beziehungen in frühester Kindheit werden als zentral für die Persönlichkeitsentwicklung betrachtet. Da jedes Kind unterschiedlich viele Objektbeziehungen hat, kann nie von einer monokausalen Ätiologie von ADHS ausgegangen werden. Die psychoanalytische Objektbeziehungstheorie betont dabei, „[…] dass das äußere Objekt – durch Empathie in den Zustand des hilflosen Säuglings – dazu beitragen muss, dass die Spitzenaffekte immer wieder ‚zuverlässig‘ und voraussehbar gelindert werden können und daher ein Urvertrauen in ein gutes Objekt vermitteln.“ (Leuzinger-Bohleber 2006, S. 29) Unter Spitzenaffekte werden intensive affektive Zustände verstanden, welche die Reizverarbeitungskapazität des Säuglings überfordern. Nach Stern (1995) benötigt das Kind sichere kontinuierliche Erfahrungen, die ihm zeigen, dass seine Affekte und Impulse von seiner Bezugsperson aufgenommen und richtig interpretiert werden. Ansonsten kann das Kind kein tragendes Identitäts- und Selbstgefühl konstruieren. Dieser Aspekt könnte möglicherweise ein Grund für die Entwicklung eines „falschen Selbst“ sein, welches von psychoanalytisch-orientierten Fachpersonen bei ADHS-Kindern oft beobachtet wird. (vgl. Dammasch 2006, S. 203) Die Hauptsymptome einer ADHS – Aufmerksamkeitsprobleme, Impulsivität und Hyperaktivität – können der Objektbeziehungstheorie zufolge als Abwehrreaktionen von frühen traumatischen Erfahrungen verstanden werden „Such experiences might be loss of the object, inconstancy in the experience of relations with objects, severe deprivation or other mal-developments in early dyadic relationships.“ (Günter 2014, S. 46)
Trotz der vielen Differenzen gehen alle psychoanalytischen Schulen davon aus, dass „genügend gute, empathische frühe Objektbeziehungen“ (Leuzinger-Bohleber 2006, S. 33) die Voraussetzung für adäquate Regulationsfähigkeiten von Impulsen und Affekten und für die Entwicklung der Mentalisierungsfähigkeit bilden. In der jüngeren Fachliteratur wird dabei immer häufiger auf die Bedeutung des Vaters verwiesen. Dies soll im Rahmen dieser Arbeit zu einem späteren Zeitpunkt noch vertieft aufgegriffen werden. Die Relevanz der frühen Vaterbeziehung im Sinne der Triangulierung scheint auch bei der Entstehung von ADHS eine Rolle zu spielen. (vgl. Leuzinger-Bohleber 2006, S. 33)
Holding und Containing
Eng verknüpft mit der psychoanalytischen Objektbeziehungstheorie der Independent British School, beschäftige sich Winnicott (1994) mit der Entwicklung vom „wahren Selbst“ verglichen mit dem „falschen Selbst“ und dem intermediären Raum. Diese Arbeiten sind in der psychoanalytischen Diskussion von ADHS sehr präsent, da Winnicott auf dem Hintergrund seiner umfassenden Erfahrung als Kinderarzt und Psychoanalytiker entscheidende Konzepte für die psychoanalytische Entwicklungslehre konzipierte. Er betrachtet den Säugling als abhängig von einer „fördernden Umwelt“, die er als „good-enough-mother“ versteht. (vgl. Winnicott 1994, S. 312) Jene Umwelt, die eine gute Entwicklung des Säuglings ermöglicht, muss folglich nicht perfekt sein, sondern „nur“ ausreichend gut. Auch Spiegelungsprozesse müssen nicht perfekt ablaufen. Aufgrund dieser Annahmen stellt er die frühen Interaktionserfahrungen des Säuglings ins Zentrum seiner Reflexionen. Winnicott (1994) hebt die strukturbildende Bedeutung der Objektbeziehung – das intersubjektive Geschehen zwischen Mutter und Kind – hervor. Eine „holding environment“ spielt dabei ebenso eine Rolle, wie die „Fähigkeit allein zu sein“. Nach den Ansichten Winnicotts (1994) ist es für den Säugling von größter Bedeutung, dass seine Mutter die von ihm gesendeten Gesten aufnimmt. Nicht einfühlsame Reaktionen wirken sich einschränkend und verzerrend auf die Entwicklung des Säuglings aus – es entsteht daraus ein „falsches Selbst“, welches oft bei Kindern mit ADHS zu beobachten ist. In der psychoanalytischen Diskussion von ADHS werden diese Überlegungen häufig aufgegriffen und einbezogen, da sie beschreiben, wie Voraussetzungen für die Entwicklung der Selbstregulationsfähigkeit kausal gestört bzw. beeinträchtigt werden können. (vgl. Staufenberg 2011, S.89)
Auch das Konzept des Containments nach Bion (1990) wird für die psychoanalytische Bedeutung von ADHS häufig diskutiert. „Es beschreibt die frühen Struktur bildenden Mechanismen, die der Säugling entwickelt, indem er unerträglich Angstgefühle in die Mutter projiziert und von ihr in veränderter, nun erträglicher Weise zurückerhält und dadurch die Fähigkeit entwickelt, sich selbst als stabil und aktiv in der Bewältigung zunächst unerträglicher Ängste zu erleben.“ (Staufenberg 2011, S. 89) Das heißt, die Mutter fungiert als „Container“, als Behälter für die projizierte Angst des Säuglings. Diese Angst wird von der Mutter aufgenommen, also „contained“. Die Fähigkeit der Mutter solche angsterregenden Gefühle aufzunehmen wird von Bion als „Reverie“ bezeichnet. (vgl. Bion 1990, S. 84) Dieser Zustand ist Ausdruck der Liebe, die die Mutter befähigt alle kindlichen Projektionen aufzunehmen, diese zu verdauen und in erträglicher Form an das Kind zurückzugeben. Insofern erfüllt die Mutter eine „Alpha-Funktion“, da sie Beta-Elemente – die unerträgliche Zustände für den Säugling verursachen – aufnimmt und durch die Verdauung in Alpha-Elemente verwandelt. Nur als solche können diese vom Kind ertragen, gedacht und gefühlt werden. Zudem unterstützt die Alpha-Funktion der Mutter die Frustrationstoleranz des Kindes und seine Fähigkeit Realität wahrzunehmen. (vgl. Staufenberg 2011, S. 89)
Aus psychoanalytischen Studien ist bekannt, dass in der Ätiologie von ADHS die Fähigkeit der primären Bezugsperson kindliche Affektstürme anzunehmen und diese zu containen, eine besondere Rolle spielen. „So waren nachgewiesenermaßen bei ADHS-Kindern die komplexen frühen Interaktionen zwischen Mutter und Kind oft durch Unter- oder Überstimulation sowie durch intrusives oder vernachlässigendes mütterliches Verhalten gekennzeichnet. Oft scheinen die Babys keine andere Wahl zu haben, als ihre Mütter durch hyperaktives und überstimuliertes Verhalten zu den notwendigsten Pflegeleistungen zu motivieren, ein Verhalten, das später vermutlich generalisiert wird.“ (Leuzinger-Bohleber 2006, S. 28)
Obwohl von psychoanalytischen Autorinnen und Autoren verschiedene Begrifflichkeiten verwendet werden, geht es bei der Diskussion von ADHS immer um eine sehr frühe Störung in den Beziehungen mit wichtigen Bezugspersonen, welche nicht ausreichend symbolisiert werden konnten und sich daher in motorischer Abwehr oder Aufmerksamkeitsproblemen äußern. Bedrohlich wirkende, nicht verfügbare oder intrusive Objekte führen der Objektbeziehungstheorie zufolge zu instabilen inneren Objektbeziehungsrepräsentanzen. Eine unzureichende „holding function“ bzw. „containing function“ oder eine ungenügende Transformation von Beta-Elementen in Alpha-Elemente, führt dazu, dass das Kind möglicherweise nur eine geringe Mentalisierungsfähigkeit entwickeln kann und in weiterer Folge beispielsweise auf motorische Hyperaktivität zurückgreift, um sich zu regulieren. (vgl. ebd.)
Es besteht aus psychoanalytischer Seite weitgehend Einigkeit darüber, dass es sich bei ADHS um eine nicht richtig funktionierende Affektverarbeitung und -regulierung handelt. In der Terminologie Bions (1990) gesprochen bedeutet dies, dass sich bei ADHS-Kindern Gedanken sofort in Impulse verwandeln und diese wiederum in motorischer Unruhe auswirken, da sie selbst nicht in der Lage sind Beta-Elemente in Alpha-Elemente zu transformieren.
ADHS und frühe Störungen bzw. Trauma
Wie bereits erwähnt, nimmt die Bedeutung der frühkindlichen Entwicklung eine entscheidende Rolle in der psychoanalytischen Diskussion zur Ätiologie von ADHS ein. Es wird davon ausgegangen, dass sehr früh bestimmte Faktoren wirksam werden, welche zur Genese von Hyperaktivität und Unaufmerksamkeit beitragen können. Dabei wird insbesondere der frühen Traumatisierung eine große Rolle zugeschrieben. (vgl. Bürgin & Steck 2007, S. 314) Symptome von Traumatisierungen sind den Symptomen der ADHS sehr ähnlich. Zudem gehen psychoanalytische Autorinnen und Autoren davon aus, dass aufgrund früher Störungen zu wenig gute Ich-Funktionen und Selbstregulationsfähigkeiten ausgebildet werden konnten. „Hyperaktivität und Impulsivität verweisen in ihrem expansiven Charakter darauf, dass die Entwicklung der internalisierenden Mechanismen, die Entwicklung der Ichfunktionen mit ihrer Fähigkeit zur Selbstregulation nicht hinreichend, nicht ‚gut genug‘ gelungen sind.“ (Staufenberg 2011, S. 84) Aufgrund dessen, bleibt das Kind auf Ausdrucksmöglichkeiten angewiesen, die sehr körpernah, impulsiv und expansiv sind. Durch die Überforderung der psychischen Verarbeitungsfähigkeit des Kindes, ausgelöst durch Traumatisierung oder anderen Überforderungen, muss das Kind auf frühe körperliche Mechanismen zurückgreifen, um sich selbst zu regulieren. (vgl. ebd.) Der Charakter der Symptome einer ADHS und ihr entwicklungspsychologischer Entstehungszusammenhang sind folglich ausschlaggebend dafür, dass sich Psychoanalytikerinnen und Psychoanalytiker auf die frühe psychische Entwicklung, und insbesondere auf frühe Objektbeziehungen konzentrieren, die in unterschiedlichen Objektbeziehungstheorien aufgegriffen werden.
Auch Häußler und Hopf (2004) gehen davon aus, dass die Ursachen für hyperkinetische Verhaltensweisen und Aufmerksamkeitsprobleme in sehr frühen traumatischen Erfahrungen zu finden sind. (vgl. Häußler & Hopf 2004, S. 27) Auch eine Wechselwirkung zwischen neurologischen und psychischen Faktoren kann angenommen werden. Das Trauma, als nicht integrierbares Ereignis, bedroht folglich die psychische Funktionsweise und die Lebendigkeit des Kindes. Im Mentalisierungskonzept wird dabei von der Entwicklung eines „falschen Selbst“ gesprochen. (vgl. Staufenberg 2011, S. 142) Aggressiv-impulsive Verhaltensweisen sprechen daher nicht ausschließlich für eine ADHS, sondern können auch als Bewältigungsstrategie für frühe traumatische Erfahrungen verstanden werden, wobei bei traumatisierten Kindern die zentrale Komponente der Aufmerksamkeitsstörung nicht vorrangig ist. (vgl. Du Bois 2007, S. 304) Traumatisierte Kinder müssen sich häufig mit Erinnerungen auseinandersetzen, die von Überwältigungen und Ängstigungen geprägt sind. „Die betroffenen Kinder versuchen ihre Erinnerungstätigkeit durch ihre Umtriebe zu betäuben oder ihr Erleben in andere Richtungen zu lenken oder ihre gefährlichen Assoziationen durch überstürztes Handeln zu unterlaufen.“ (ebd., S. 305) Das hyperaktive Verhalten kann insofern als Antwort auf bedrohliche Umwelterfahrungen verstanden werden. „Die körperliche Bewegung hat hier einerseits die Funktion, das Weiterleben durch die körperliche Aktivierung der Vitalitätseffekte zu sichern, und andererseits wird in der permanenten Vorwärtsbewegung die Angst vor der regressiven Wiederholung des traumatischen Verlusterlebnisses im Zaum gehalten.“ (Dammasch 2004, S. 308)
Auch Pozzi (2001) berichtet davon, dass Kinder mit ADHS ähnliche neuronale Reaktionen aufweisen, wie Kinder nach einer Traumatisierung. Sie betrachtet Hyperaktivität als Schutzfaktor und Abwehr von erinnerten und phantasierten Gefahren. (vgl. Pozzi 2001, S. 525-526) Pozzis Position kann mit der Argumentation Winnicotts (1994) untermauert werden. Auch er geht davon aus, dass sehr frühe Faktoren bei der Entstehung von ADHS eine entscheidende Rolle spielen. „Bei belastenden und bedrohlichen frühen Erfahrungen haben das hyperkinetische Syndrom und die Aufmerksamkeitsstörung dann die Funktion eines Abwehrverhaltens.“ (Häußler & Hopf 2004, S. 28) Der Versuch Gefühle von Traurigkeit und Hilflosigkeit abzuwehren, kann seinen Ausdruck in hyperaktivem Verhalten finden. (vgl. Bürgin & Steck 2007, S. 314) In der Terminologie der Objektbeziehungstheorie wird dabei von einem gescheiterten Containment gesprochen. Die Spannungen des Kindes sind möglicherweise nicht adäquat aufgegriffen und gespiegelt worden.
Motorik als körperliches Äquivalent der Psyche
Einen weiteren Referenzpunkt in der psychoanalytischen Diskussion zu ADHS bilden die Annahmen Freuds zur Motilität und den Ich-Funktionen. Nach Freud (1923) dient die Motilität dem Säugling als unkontrollierte Spannungsabfuhr und ist gleichsam Ausgangspunkt für verschiedene Überlegungen zur Hyperkinese bzw. ADHS. Freud (1923) betrachtet die Beherrschung der Motilität als wichtige Funktion des reifen Ichs. „Bewegung bleibt zentralen Ausdrucksmittel der eigenen Befindlichkeit des Kindes, aber auch ein wichtiges Kommunikationsmittel von Kindern für ihren Austausch mit Eltern und anderen Personen.“ (Bürgin & Steck 2007, S.315) Unterbrechungen der Beziehungskontinuität schlagen sich in regressiven psychomotorischen Beziehungsmustern, wie verstärkter motorischer Unruhe, nieder. Daher können Bewegungserscheinungen als Ausdruck der kindlichen Psyche verstanden werden. Bewegung gilt schon pränatal als zentrales Kommunikations- und Ausdrucksmittel und dient Kleinkindern zu Abfuhr von intrapsychischen Spannungen. „So liefert die Psychomotorik einen deutlichen Hinweis auf die innere Befindlichkeit, die Beziehungserfahrungen und die Affekte des Kindes.“ (Häußler & Hopf 2004, S. 30-31) Intrapsychische Zustände werden für die Umwelt anhand der Psychomotorik sichtbar, das heißt, der Körper spricht für die Seele, wenn das seelische Gleichgewicht durcheinander geraten ist. Gerspach (2001) betont dabei vor allem die Notwendigkeit von empathischen Interaktionserfahrungen, indem er diese mit dem Sauerstoff in der Luft vergleicht. Werden dem Kind unzureichende Beziehungs- und Interaktionsangebote, welche empathisch untermalt und affektregulierend sind, angeboten, kann es sich in seinem inneren Gleichgewicht bedroht fühlen und darauf mit erhöhter Hyperaktivität oder Konzentrationsstörungen reagieren. (vgl. Häußler & Hopf 2004, S. 32)
Das hyperkinetische Syndrom dient insofern als Überlebensstrategie und Rettungsversuch für ein lebendiges Ich-Gefühl. Das Fliehen in die Bewegung bzw. motorische Unruhe tritt insbesondere dann auf, wenn Affekte noch nicht verdaut werden können, und dient als Maske für den Konflikt, der hinter dem Verhalten liegt. Mit dieser Maske verwandelt sich der Konflikt in die Form einer hirnorganischen Störung, da der Konflikt verleugnet werden muss, um das familiäre Zusammenspiel nicht zu gefährden. Das ADHS-Kind übernimmt hier einen großen Auftrag – die Flucht in die Körpersprache der Motorik bietet dem Kind die Möglichkeit, „[…] ihren inneren Konflikten Ausdruck zu verleihen und dennoch gleichzeitig die Konflikthaftigkeit maskiert und verborgen zu halten.“ (ebd., S.35)
ADHS und Ich-Funktionen
Des Weiteren formulierte Freud das Konzept des Ichs, welches sich aus der inneren und äußeren Wahrnehmung aus dem Körper heraus entwickelt. Mit seiner Entwicklung übernimmt das Ich die Kontrolle über die Motilität und die Steuerung der Motorik. (vgl. Freud 1923, S. 253)
Mahler entwickelte dieses Konzept von Freud weiter, indem sie lautes, aggressives und grenzüberschreitendes Verhalten als der Angstabwehr dienend betrachtete. Kleins Arbeiten, die sich mit manischen Zuständen beschäftigen, ermöglichen es „[…] die Funktion der Hyperaktivität zur Angstabwehr auf einer etwas reiferen Ebene zu verstehen, auf der das Objekt bedeutungsvoll geworden ist und als getrennt erlebt kann und nun als unabhängig von der eigenen Kontrolle erfahren werden muss.“ (Staufenberg 2011, S. 88) Manische Zustände, die von Überaktivität gekennzeichnet sind, werden von Klein als Vermeidung der Ängste vor einem Objektverlust verstanden. Insofern geht es auch hier um frühe Abwehrmechanismen. Auch Dammasch (2004) beschreibt übermäßige Bewegung als Abwehr von einem wahrgenommenen Objektverlust. (vgl. Dammasch 2004, S. 260)
Aus Ich-psychologischer Sicht wurden Kindern mit ADHS zu wenige stabile Hilfs-Ich-Funktionen zur Verfügung gestellt. Um Verhalten zu regulieren, zu modulieren und kontrollieren, benötigen Kinder eine zuverlässige und kontinuierliche Unterstützung. „Eine basale Frustrationstoleranz für scheinbar unerträgliche Affekte und Impulse kann nur in einer vertrauensvollen Beziehung zu einem ‚bedeutungsvollen Anderen‘ entwickelt werden.“ (Leuzinger-Bohleber 2006, S. 29) Insofern gehen Ich-psychologische Autorinnen und Autoren davon aus, dass Kinder keine adäquate Affektregulation erlernen können, wenn ihnen nicht ausreichende Hilfestellungen geboten werden. Dieser Argumentation zufolge ist auch die Entwicklung der Aufmerksamkeit – eine Ich-Funktion – von den individuellen Regulationsfähigkeiten abhängig. (vgl. ebd., S. 29) Aufgrund dessen wird von den meisten psychoanalytischen Autorinnen und Autoren die Annahme geteilt, dass eine ausgeprägte Schwäche in der Selbst- und Affektregulation, welche sich auf die Steuerung der motorischen Aktivität auswirkt, bei einer Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung vorliegt.
Auch Gilmore (2000) betrachtet die Symptome der ADHS als Störung von grundlegenden Ich-Funktionen, welchen sie sowohl eine neurophysiologische als auch eine umweltabhängige Basis zuschreibt. „Nicht nur seien die Verhaltensregulationen, sondern auch die Regulationen physiologischer, sensorischer, aufmerksamkeitsbedingter oder motorischer Abläufe sowie die affektiven Prozesse beeinträchtigt.“ (Bürgin & Steck 2007, S. 314)
Mit diesen Prozessen verbunden ist auch die Entwicklung der Symbolisierungsfähigkeit – die Schaffung von inneren Bildern und Symbolen. Wenn nur wenige stabile Hilfs-Ich-Funktionen beim Kind bestehen, kann sich ein intermediärer Bereich, der als Voraussetzung für Symbolisierung und Kreativität gilt, nur ungenügend ausbilden. (vgl. Traxl 2014, S. 108)
ADHS und die Verstrickung in familiäre Konflikte
Kinder und Jugendliche mit einer Aufmerksamkeitsdefizit-/Hyperaktivitätsstörungen scheinen häufig in schwierigen familiären Konflikten und Dynamiken gefangen zu sein. Stork, Hüttl und Thaler (2001) sehen in der Symptomatik des Kindes den Kristallisationspunkt eines Familienkonflikts. „Die Konflikte haben die Besonderheit, daß (sic!) sie bereits in der Vergangenheit existieren und sich im Weiteren um dasjenige Kind konzentrieren, oder besser ausgedrückt kristallisieren, welches ein hyperkinetisches Verhalten entwickelt, und es als Dreh- und Angelpunkt dieser inneren Problematik erscheinen läßt (sic!).“ (Stork, Hüttl & Thaler 2001, S. 98) Dies impliziert, dass familiäre Konflikte nicht angesprochen oder bewusst gemacht werden dürfen. „Und weil psychische Auffälligkeiten des Kindes bei diesen Eltern so tief liegende Ängste auslösen, müssen diese Kinder ihre inneren Probleme körpersprachlich ausdrücken, um – eng verstrickt mit den Eltern – ihrem Auftrag, Konflikthaftigkeit im Verborgenen zu halten, entsprechen zu können.“ (Häußler & Hopf 2004, S. 31) Folge für das Kind ist eine Einengung bzw. Unterdrückung seiner Individuation. Da die Körpermotorik auch den Prozess der Individuation stützt, indem sie ein „hin-und-weg“-bewegen zur Bezugsperson ermöglicht, kann Hyperaktivität auch als Ausdruck von beeinträchtigter Individuation betrachtet werden. Kinder mit ADHS sind in den Köpfen ihrer Eltern weniger oft als eigenständige Persönlichkeiten mit spezifischen Besonderheiten repräsentiert, und dienen häufiger als Projektionsfläche für elterliche Wünsche. „Das Kind existiert in den Köpfen seiner Eltern vornehmlich als Objekt ihrer Projektionen und nicht als ein unabhängiges Wesen mit den zu ihm gehörigen Eigenheiten und Eigenartigkeiten.“ (Stork, Hüttl & Thaler 2001, S. 99)
Die Projektionen von Seiten der Eltern treten in Form von bestimmten Erwartungen und Forderungen auf und können auf das Kind einen unbewussten Zwang ausüben, der sein Denken, seine Neugierde und sein Lebensgefühl beeinflusst. Die Übereinstimmung des Kindes mit den elterlichen Wünschen führt einerseits zum Zustand der „Verklebung“, welcher von Idealisierung und dem Streben nach Harmonie gekennzeichnet ist. Andererseits führt die Beeinträchtigung oder oft auch Unterdrückung der Individuation zur Suche nach Befreiung in Aggressionen. (vgl. ebd., S. 108-109) „Das hyperkinetische Syndrom ist in seinem Hin und Her Ausdruck des Schwankens und Oszillierens zwischen narzisstischer Verbundenheit mit den Mutterbildern und einer Öffnung in Richtung auf eine eigene Identität und Individuation. Die Unruhe ist Ausdruck der Unentschlossenheit zwischen narzisstischer Selbstaufgabe und von vornherein vergeblich konzipierter Individuation.“ (Heinemann & Hopf 2006, S. 109) Auch Stork (1993) geht davon aus, dass die dadurch eingeengte Individuation in aggressiven Verhaltensweisen ihren Ausdruck findet. (vgl. Stork 1993, S. 210) „Diese Suche nach Befreiung und Aggression einerseits und die strengen Erwartungen und Forderungen elterlicher Projektionen andererseits, scheinen in einer oszillierenden Wechselwirkung zu stehen, die diese Symptomatik [der ADHS], im Sinne von Fortbewegungsimpulsen, entstehen läßt (sic!).“ (Häußler 2002, S. 460)
ADHS und Affektregulation
Frühe Störungen der Affektregulation, in verschiedensten und individuellen Kombinationen, stehen häufig in Zusammenhang mit Verhaltensweisen, die später nach dem DSM als Symptome von ADHS gewertet werden. Aus diesem Grund fordert Leuzinger-Bohleber (2010), dass Psychoanalytikerinnen und Psychoanalytiker, als Expertinnen und Experten in die öffentliche Diskussion, als auch zur Diagnosestellung und Behandlung von ADHS herangezogen werden sollen. (vgl. Leuzinger-Bohleber 2010, S. 334)
Eine mangelnde Entwicklung der Impuls- und Affektregulationsfähigkeit ist aus psychoanalytischer Sicht einer der wesentlichsten Faktoren bei der Entstehung von AHDS. Vor allem die empirische Säuglingsforschung trug dazu bei, dass sich Psychoanalytikerinnen und Psychoanalytiker verstärkt Prozessen der Affektregulierung zuwandten. Zahlreiche Untersuchungen belegten die Relevanz einer affektiven Bezugsperson, sowohl in der frühen Kindheit, als auch später. (vgl. Leuzinger-Bohleber 2009, S. 107) Primäre Schritte der Regulationsfähigkeit eines Säuglings bilden aus psychoanalytischer Sicht Mechanismen, die Bion als „Reverie“ mit gelingendem Containment oder Winnicott als gelingende Spiegelung von affektiven Zuständen durch die Bezugsperson bezeichnet. Eine vertrauensvolle Beziehung zur Bezugsperson, zu einem „bedeutungsvollen Anderen“ gilt als Voraussetzung für eine basale Frustrationstoleranz für scheinbar unerträgliche kindliche Affekte. (vgl. Leuzinger-Bohleber 2006, S. 29) „Fehlen die Fähigkeiten zum ‚attunement‘, containing und holding, sowie später zum social referencing, kann das Kind nicht durch Identifikation mit dem ‚genügend guten‘ Objekt sich mit diesen Fähigkeiten identifizieren und sukzessiv eine eigene innere Impuls- und Affektregulierung entwickeln.“ (Leuzinger-Bohleber 2009, S. 107) Mit ‚attunement‘ meint Stern (1992) die gegenseitige Abstimmung zwischen Mutter und Kind. „Es geht dabei um Handeln und Wahrnehmen, behandelt und wahrgenommen zu werden.“ (Von Lüpke 2008, S. 104) Wenn der Säugling von Affekten der Angst überwältigt wird, benötigt er die authentische Antwort eines Erwachsenen, der diese Affekte aufnimmt und anerkennt, sich jedoch nicht von diesen überwältigen lässt. Im Laufe der Entwicklung erhält der Säugling dadurch die Möglichkeit zunehmend Kontrolle über seine Affekte zu erlangen und diesen immer weniger ausgeliefert zu sein. (vgl. ebd.) Stern (1992) zeigte eindrucksvoll, wie Kinder auf Bezugspersonen reagieren, die emotional nicht verfügbar sind – mit hyperaktivem Verhalten. Er geht davon aus, dass die ständige emotionale Abwesenheit der Bezugsperson dazu führt, dass diesen Kindern zu wenig innere und äußere Spielräume zur Verfügung stehen, um ihre eigenen Gefühle als „auftauchendes Selbst“ erleben zu können. Wiederkehrende Erfahrungen von „Selbst-Wirkung“, „Selbst-Kohärenz“ und „Selbst-Affektivität“, welche notwendig für die Entwicklung eines stabilen Kernselbstgefühls sind, bleiben aus. Dies könnte einer der Gründe sein, warum bei ADHS-Kindern häufig ein „falsches Selbst“ beobachtet werden kann. (vgl. Leuzinger-Bohleber 2009, S. 108)
Eine gegenseitige Abstimmung zwischen Kind und Bezugspersonen gilt als entwicklungsfördernd und als wichtiger Beitrag zu einer sicheren Bindung. In Hinblick auf ADHS macht dieser Aspekt zur Wechselseitigkeit als regulierender Faktor deutlich, „[…] dass Hyperaktivität als Teilaspekt des Bedürfnisses nach Handlungsspielraum, kurze Aufmerksamkeitsspanne im Kontext der gegenseitigen Wahrnehmung und Impulsivität als Thema der Affektkontrolle gesehen werden kann.“ (Von Lüpke 2008, S. 105) Von Lüpke (2008) beschreibt ADHS folglich als Problem eines „entgleisten Dialogs“. Unter Bezug auf verschiedenste Studien beschreibt von Lüpke (2008) wie frühe Interaktionsformen mit der Entwicklung von ADHS zusammenhängen. Überstimulierendes und eindringendes Verhalten bei Interaktionen von Seiten der Bezugspersonen scheint in Zusammenhang mit der Entwicklung von ADHS zu stehen. Bemerkenswerterweise konnte Sroufe (1997) nur diesen Risikofaktor identifizieren. Schwangerschafts- und Geburtskomplikationen, Frühgeburten, Alkohol und Medikamente in der Schwangerschaft, welche in der biologisch orientierten Literatur als Risikofaktoren zu finden sind, spielten in dieser Studie keine ursächliche Rolle.
Da sich alle regulativen Fähigkeiten, wie die Aufmerksamkeit, im interpersonellen Austausch entwickeln, wird die enorme Aufgabe und Verantwortung der primären Bezugspersonen ersichtlich, da – wie wir aus neueren Ergebnissen der Hirnforschung wissen – die Entwicklungsbedingungen eines Kindes „[…] unmittelbare positive oder negative Einwirkung auf die Entwicklung der hochkomplexen Gehirnfunktionen und -strukturen“ (ebd., S. 313) haben und diese wiederum ihr Verhalten beeinflussen.
ADHS und Mentalisierungsfähigkeit
Das Konzept der Mentalisierung wurde erst in jüngster Zeit von Fonagy und seinen Kollegen als psychodynamisches Behandlungskonzept entwickelt. Dabei wird Mentalisierung definiert „[…] als die Fähigkeit, das eigene Verhalten und das Verhalten anderer Menschen durch Zuschreibung mentaler Zustände zu interpretieren, einem Verhalten Absichten, Wünsche, Motive und Ziele zu unterstellen und einen Zusammenhang zwischen äußerer Realität und diesen inneren Zuständen zu erkennen.“ (Staufenberg 2011, S. 92) Diese Verknüpfung von beobachteten Verhaltensweisen mit psychischen Vorgängen erfolgt bewusst oder vorbewusst, beinhaltet eine selbstreflexive als auch interpersonale Komponente. (vgl. Leuzinger-Bohleber 2009, S. 113-114) Mentalisierungsfähigkeit ist nicht biologisch determiniert, sondern bildet sich sukzessive in Interaktion mit wichtigen Bezugspersonen heraus. Dieser Aspekt lässt erahnen, dass Mentalisierungsfähigkeit und Bindungssicherheit in engem Zusammenhang bzw. in Wechselwirkung zueinander stehen. (Staufenberg 2011, S. 94) Im Verlauf der ersten Lebensjahre gewinnt das Kind im besten Fall Sicherheit darüber, dass wichtige Bezugspersonen immer wieder zu ihm zurückkehren. Dadurch entstehen innere Bilder und Symbole, welche notwendig für die Regulation von Trieben und Affekten sind. Daran anknüpfend, kann sich die Mentalisierungsfähigkeit entwickeln. Das Kind ist nun auch in der Lage über innere Zustände, welche als Symbole repräsentiert sind, nachzudenken. „Es entsteht schließlich die Fähigkeit, die eigenen psychischen Zustände und auch die der anderen wahrzunehmen und zu reflektieren und interpersonales Verhalten unter dem Blickwinkel psychischer Zustände zu begreifen.“ (Traxl 2014, S. 108-109)
ADHS und Triangulierungsfähigkeit
Triangulierung meint in der Psychoanalyse primär eine intrapsychische Fähigkeit, „[…] die sich im Erleben triadischer Konstellationen entwickelt.“ (Staufenberg 2011, S. 123) Im Allgemeinen wird davon ausgegangen, dass Kinder noch keine fest ausgebildete trianguläre Struktur aufweisen. Obwohl eine anfängliche „triadische Beziehungsfähigkeit“ angenommen wird, entwickelt sich diese erst im Laufe der Kindheit. Neben Mutter und Kind, bildet die dritte Person der Triade klassischerweise der Vater. Auch Mahler betonte die Rolle des Vaters, insbesondere für die Entwicklung von Ichfähigkeiten in der Autonomieentwicklung. Dabei ist die strukturelle Funktion des Vaters nicht notwendigerweise an die Anwesenheit des realen Vaters gebunden, sondern wird auch von der Mutter vertreten, wenn sie durch die Anerkennung des Vaters den Zugang zur väterlichen Welt ermöglicht. (vgl. ebd., S. 124) „Die Fähigkeit, sich in dem Beziehungsdreieck von Mutter - Vater - Kind in den unterschiedlichen Konstellationen aufgehoben zu fühlen und das temporäre Ausgeschlossensein in der konkreten Situation ertragen zu können, konfrontiert mit Ängsten vor Objektverlust, Objektabhängigkeit und grundsätzlichem Ausgeschlossensein.“ (ebd.) Um mit diesen Ängsten umgehen zu können, benötigt das Kind eine relativ sichere Triangulation. Damit das Kind den Entwicklungsschritt von der Dyade zur Triade bewältigen kann, muss es sich vorstellen können, wie die dritte Person auf die Zweiersituation blickt, in die es eingebunden ist. Das Kind muss also mentalisieren können, um ein psychisches Verständnis vom Anderen gewinnen zu können. (vgl. ebd., S. 95)
Wachsen Kinder in einer Familie auf, in der keine trianguläre Struktur gelebt wird – der Vater ist emotional oder physisch abwesend oder steht außerhalb einer verwickelten Mutter-Kind-Dyade – können beim Kind Symptome, die eine ADHS kennzeichnen, auftreten.
Auch Trennungen oder Verlusterfahrungen sind in der Lebensgeschichte von sogenannten ADHS-Kindern häufig anzutreffen. Hyperaktives Verhalten kann daher als Versuch gewertet werden, die psychische Leere aufzufüllen, die der Verlust einer geliebten Person hinterlässt. Hypermotorische Unruhe kann wie eine „Plombe“ für ein verlorenes Objekt wirken. (vgl. Bürgin & Steck 2007, S. 315) Fehlt ein angemessenes „Containment“ und „Holding“ durch bedeutungsvolle Personen, um die mit dem Verlust verbundenen Affekte ertragen zu können, kann die entstandene Leerstelle häufig nur mit hypermotorischer Unruhe abgedeckt werden. „So verwundert es nicht, dass der Anteil von Kindern allein erziehender Mütter oder von Kindern mit wenig präsenten Vätern gerade bei diesem Krankheitsbild deutlich erhöht ist, bedeutet doch der wenig präsente bzw. fehlende Vater, besonders für Jungen, eine Bedrohung, weil er mit dem Vater das männliche Identifikationsobjekt verliert […]“ (Häußler & Hopf 2004, S. 32) In der Symptomatik dieser Jungen findet sich häufig das von ihm Abgewehrte, wie die Verarbeitung von Verlusten oder gleichzeitig auch der Wunsch nach Individuation und Abgrenzung. All die Widersprüchlichkeiten, Ängste und Affekte, die damit einhergehen, werden durch hyperaktives Verhalten abgewehrt. Dadurch kann das Kind die Beziehung zu sich selbst wieder stabilisieren und aufrechterhalten. Nur schwer erträgliche Gefühle müssen daher gar nicht auftauchen. Da der Vater vor allem für den Jungen als wichtiges Identifikationsobjekt dient, fokussiert sich die psychoanalytische Literatur zur Triangulierung bei ADHS vor allem auf Jungen. Der Junge benötigt seinen Vater als positives, responsives, männliches Identifikationsobjekt, um seine Geschlechtsidentität zu stabilisieren und die Individuationsphase positiv zu durchleben. (vgl. Staufenberg 2011, S. 144; Traxl 2014, S. 108) Durch den fehlenden bzw. emotional abwesenden Vater kann die Triangulierung oft nicht ausreichend gut gelingen und das Kind fühlt sich hin- und hergerissen zwischen dem Wunsch mit der Mutter einerseits zu verschmelzen und andererseits sich abzugrenzen. „Ein Oszillieren zwischen Sehnsucht nach Harmonie und Verbundenheit einerseits, andererseits aber auch Schuldgefühle, Wut und Aggression, die sich gegen die Verbundenheit und Vereinnahmung richten, wird in motorische Unruhe – einem zappeligen Hin-und-Her, Auf-und-Ab oder Rauf-und-Runter manifest.“ (Häußler & Hopf 2004, S. 32) „The hyperactivity then expresses the insoluble conflict between a still binding early attachment to the mother and the wish to break away and become autonomous.” (Günter 2014, S. 47) Staufenberg (2011) berichtet davon, dass ADHS-Kinder in der psychoanalytischen Arbeit in Zweier-Situation oft ruhig und konzentriert sein können. Das heißt, es gelingt ihnen in der einfachen dyadischen Beziehung leichter, sich zu strukturieren und zu regulieren. „Ihre charakteristischen Probleme innerhalb der Gruppe der Gleichaltrigen verweisen auf die Schwierigkeit, sich selbst in der Position des Dritten, des potentiell und vorübergehend aus der realen Situation Ausgeschlossenen, wiederzufinden, ohne sie dadurch in unerträglicher Weise bedroht zu fühlen. Dafür bedarf es einer relativ stabilen‚ triadischen Kompetenz‘.“ (Staufenberg 2011, S. 124-125)
Neben diesen Aspekten, bieten diese psychoanalytischen Ausführungen zur Triangulation zudem eine Erklärungsmöglichkeit für die starken Geschlechterunterschiede hinsichtlich der Prävalenz.
ADHS und Neurobiologie
Aus psychoanalytischer Sicht sind die Ursachen von ADHS häufig in der allerfrühesten Entwicklungsphase des Kindes zu finden. Diese Sichtweise wird von der Neurobiologie, der Objektbeziehungstheorie, der Bindungstheorie und der Traumatheorie gestützt. So vermutet beispielsweise Tischler (2001) „[…] dass die neuronalen Bahnen von Kindern mit genuiner ADHS, d.h. pervasiver Hyperaktivität, als Reaktion auf bedrohliche oder traumatische Situationen entstanden sind.“ (Tischler 2001, S. 512) Und auch Hüther (2001), auf dessen Modell in Kapitel 6 vertieft eingegangen wird, versteht die neurobiologischen Veränderungen im Gehirn von ADHS-Kindern nicht als genetische Defizienz, sondern als „[…] sekundäre Anpassung an veränderte Nutzungsbedingungen.“ (Hüther 2001, S. 471) Er geht davon aus, dass bei Kindern mit ADHS verstärkt Dopamin freigesetzt wird, und nicht wie allgemein vertreten, ein Mangel an Dopamin. Dieser These zufolge sind ADHS-Kinder gerade dadurch so leicht stimulierbar, tendieren zu erhöhtem Antrieb, großer Unruhe und erleben oft fehlende Konzentrationsfähigkeit. Diese Verhaltensmerkmale führen in weiterer Folge häufig zu psychosozialen Konflikten, die die emotionale Verunsicherung und Instabilität des emotionalen Gleichgewichts weiter verstärken. Um dieses emotionale Gleichgewicht wieder zu aktivieren, werden nach Hüthers Theorie vermehrt bestimmte Transmitter und Hormone ausgeschüttet, welche sich in der ADHS-Symptomatik widerspiegeln. (vgl. Hüther 2001, S. 483)
ADHS und Geschlecht
Hinsichtlich der Prävalenz von ADHS fällt die starke Asymmetrie der Geschlechterverteilung auf. Mindestens vier Mal mehr Jungen sind laut Literatur von der Störung betroffen. Aus Sicht der Psychoanalyse ist dieses Geschlechterverhältnis kein Zufall. Mädchen und Jungen werden auf unterschiedliche Art und Weise auf Gefühlsprobleme vorbereitet. Während Jungen eher zu externalisierenden Verhaltensweisen („Acting-out“), wie Aggressivität, Hyperaktivität, sozial störendes und abweichendes Verhalten, tendieren, greifen Mädchen eher auf internalisierende Strategien, wie depressive oder neurotische Verarbeitungsformen, zurück. Diese Unterschiede sind bereits im Kindesalter bemerkbar und werden im Laufe der Adoleszenz noch ausgeprägter. Doch woher kommen diese Unterschiede im Umgang mit Konflikten? Die individuelle Konstitution und das Geschlecht des Kindes, sowie seine Reaktionen aktivieren bei den Eltern bestimmte Handlungsbereitschaften und Fantasien, welche Projektionen und Rollenzuschreibung nach sich ziehen. Während Mädchen beispielsweise mehr Körperkontakt bekommen, wird bei Knaben eher die Muskelaktivität gefördert. Aus solchen kleinen Unterschieden werden große, indem sie das geschlechtstypische Handeln der Eltern fördern. (vgl. Häußler & Hopf 2004, S. 36) Hinzu kommt die Tatsache, dass unter den derzeitigen gesellschaftlichen Bedingungen die Frau als Mutter die erste Bezugsperson für fast alle Kinder darstellt, während Väter oft abwesend oder emotional nicht verfügbar sind. Früheste Beziehungserfahrungen sind dadurch für Mädchen und Jungen schon unterschiedlich. Durch die geschlechtliche Gleichheit erleben Mütter ihre Töchter oft als ihnen ähnlich, während sie Söhne häufig als von sich getrennt erleben. (vgl. ebd., S. 38)
In einem weiteren psychoanalytischen Erklärungsversuch für das starke Ungleichgewicht wird davon ausgegangen, dass die Abwesenheit des Vaters vor allem für Jungen ein bedrohliches Erlebnis darstellt. „Er verliert das Identifikationsobjekt, welches ihn aber auch davor schützt, in die inzestuös bedrohliche Beziehung mit der Mutter zurückzufallen und seine Geschlechtsidentität zu verlieren.“ (ebd.) Fehlt der Vater als Triangulationsobjekt, schwankt der Junge zwischen den Wünschen mit der Mutter zu verkleben und andererseits sich abzugrenzen. Insofern kann die motorische Unruhe als Form der Aggressivierung verstanden werden, welche den Individuationskonflikt mit der Mutter ausdrückt. (vgl. ebd., S. 38-39) Da auch in Kindergärten und Grundschulen überwiegend Frauen beschäftigt sind, können sich die beschriebenen Geschlechterunterschiede weiter vergrößern.
Zusammenfassend kann festgehalten werden, dass viele psychoanalytische Autorinnen und Autoren unterschiedliche Erklärungsversuche aufgreifen. Trotz unterschiedlicher theoretischer Orientierung sind ihre Erklärungsversuche jedoch relativ ähnlich. Die meisten ADHS-Kinder scheinen eine schmerzliche frühe Erfahrung zu teilen. „Sie haben im Säuglingsalter entweder bedingt durch äußere Ereignisse und damit verbundene frühe Traumatisierungen (so z.B. im Zusammenhang mit Krieg und Verfolgung, Unfällen, Krankheiten, etc.) oder aber in ihren primären Objektbeziehungen nicht ausreichend die basale Erfahrung des Zusammenseins mit einem ‚genügend guten‘ Objekt gemacht, dass ihnen vermitteln konnte, zuverlässig ihre Spitzenaffekte lindern und milde, angenehme, positive Erfahrungen als die psychisch dominierenden vermitteln zu können. Dadurch wurde ihnen die Entwicklung sowohl der Trieb- und Affektregulation, eines stabilen, tragenden Kernselbstgefühls als auch sicherer Grenzen zwischen Objekt- und Selbstrepräsentanzen erschwert.“ (Leuzinger-Bohleber 2009, S. 167)
Aus all den oben genannten Aspekten, soll nun aber keineswegs der einfache Schluss gezogen werden, dass Eltern daran „Schuld“ sind, wenn bei ihrem Kind die Symptomatik einer ADHS auftritt. Es muss dem „[…] Vorwurf entgegengetreten werden, als seien Überlegungen zu psychodynamischen und psychosozialen Faktoren, die man anstellt, gleichbedeutend mit Schuldvorwürfen an die Adresse der Eltern oder Lehrer.“ (Gerspach 2002, S. 154) Vielmehr sollen diese Anführungen dazu dienen darauf hinzuweisen, dass es sich aus psychoanalytischer Perspektive um weitgehend unbewusste Konflikte handelt, die dem Bewusstsein aufgrund der Lebensgeschichte, äußeren Umständen und der damit verbundenen inneren Verarbeitung, nicht zugänglich sind und sich in Beziehungsdynamiken widerspiegeln. Die Darstellung von solchen psychoanalytischen Ansätzen soll dazu dienen ein mehrdimensionales Verständnis von ADHS zu fördern und sie als gleichwertig dem biologischen Ansatz gegenüber zu stellen.
Bislang sind psychoanalytische Studien, die sich mit ADHS beschäftigen, im Vergleich zu biologischen Forschungen relativ rar. Zudem zeichnen sich psychoanalytische Studien durch die Darstellung von klassischen qualitativen Einzelfallanalysen aus, während biologische Forschungsgruppen mit quantitativen Ergebnissen aus großen Stichproben triumphieren. Aus welcher Methodik aufschlussreichere Erkenntnisse gewonnen werden können, lässt sich kontrovers diskutieren, wenngleich die Integration beider Perspektiven in ein biopsychosoziales Modell weiterreichende Erklärungsversuche bieten könnte. Die derzeitige psychoanalytische und biologische Diskussion von ADHS ist jedoch nach wie vor durch Kontroversen hinsichtlich a) der Ätiologie der Symptome, b) der Betrachtung von ADHS als nosologische Einheit und c) der Therapiemöglichkeiten gekennzeichnet.
Die von Bowlby begründete Bindungstheorie, sowie aktuelle Ergebnisse der Bindungsforschung stellen einen weiteren Referenzpunkt der psychoanalytischen Perspektive auf ADHS dar und werden an dieser Stelle erwähnt, da viele Psychoanalytikerinnen und Psychoanalytiker vielfach auf Erklärungsversuche zurück greifen, welche in der frühen Eltern-Kind-Bindung verankert sind.
Die Bindungstheorie ist eine entwicklungspsychologische Theorie, welche in den 1960er Jahren vom Psychoanalytiker Bowlby konzipiert wurde. Heute stellt sie eine der am besten empirisch untersuchten Theorien zur emotionalen Entwicklung dar. Die Bindungstheorie konstatiert, dass Kleinkinder in den ersten Lebensjahren auf der Basis eines biologisch determinierten Verhaltenssystems eine starke Bindung zu einer Hauptbezugsperson entwickeln. (vgl. Bowlby 2006, S. 46) Diese ist dafür verantwortlich den Säugling zu schützen, ihm Sicherheit zu geben und ihm auf feinfühlige Art und Weise zu begegnen. In der Interaktion mit dem Kleinkind werden bei den Eltern auch Erinnerungen und Gefühle aus der eigenen Kindheit wachgerufen. Die damit verbundenen positiven und negativen Bilder und Emotionen können die Beziehung zum eigenen Kind durch Projektionen bereichern, oder aber behindern. Aus diesen Projektionen und der Feinfühligkeit und Zuverlässigkeit der Bezugsperson, entwickelt sich die Bindungsqualität der Eltern-Kind-Bindung. Sowohl Bowlby, als auch aktuelle Bindungsforscherinnen und –forscher gehen davon aus, dass der Bindungsstil, welcher sich im ersten Lebensjahr herausbildet, langfristige Auswirkungen auf die emotionale, kognitive und psychosoziale Entwicklung des Kindes hat.
Bowlby (2006) und Ainsworth (2009) haben vier Bindungsstile unterschieden, welche auch heute noch relevant sind: sicher gebunden, unsicher-vermeidend gebunden, unsicher-ambivalent gebunden und desorganisiert/desorientiert gebunden. Das Bindungsverhalten wird charakterisiert von verschiedensten inneren Arbeitsmodellen, welche in der Psychoanalyse als Repräsentanzen bezeichnet werden. Diese Repräsentanzen bzw. innere Arbeitsmodelle sind abhängig von den Erfahrungen, die der Säugling mit seinen Bezugspersonen macht. Nimmt die Bezugsperson die Bedürfnisse des Säuglings wahr und reagiert angemessen darauf, wird das Kind zu ihr sehr wahrscheinlich eine sichere Bindung entwickeln. Auch Fonagy und Target (2006) sehen sowohl die sichere Bindung als auch die Mentalisierungsfähigkeit als Ergebnis eines positiven Containments in der frühen Sozialisation. Reagiert die Bezugsperson immer wieder mit Zurückweisung auf die Bedürfnisse des Kindes, ist die Mutter- bzw. Vater-Kind-Bindung mit großer Wahrscheinlichkeit durch eine unsicher-vermeidende Bindungsqualität gekennzeichnet. Um sich vor Ablehnung zu schützen, zieht sich das Kind zurück und vermeidet Bindungsversuche. Möglicherweise identifiziert sich das Kind mit der Abwehrhaltung der Bezugsperson, was zur unsicheren Bindung führt. Eine unsicher-ambivalente Bindungsqualität entwickelt sich sehr wahrscheinlich dann, wenn Bindungsbedürfnisse manchmal feinfühlig und zuverlässig und manchmal mit Zurückweisung beantwortet werden. Den vierten Bindungstypus bildet die desorganisiert/desorientierte Bindung, welcher von widersprüchlichen Verhaltensweisen gekennzeichnet wird. (vgl. Brisch 2004, S.47-48)
Während das sicher gebundene Kind über Urvertrauen und Objektkonstanz verfügt, selbstsicher ist und die Welt von einer stabilen Basis aus explorieren kann, weisen Kinder, die einer der drei anderen Bindungsgruppen zugeordnet werden können, keine sicheren Verhaltensweisen auf. Ein unsicher gebundenes Kind gerät viel leichter in Angst und Erregung, die es alleine nicht regulieren kann. Sein Bindungssystem bleibt aktiv. Bei der unsicheren Bindung können zwei verschiedene Varianten unterschieden werden: unsicher-vermeidende und unsicher-ambivalente Kinder. Aus psychoanalytischer Sicht ist bei diesen Kindern der Mechanismus der Affektabspaltung aktiv, mit der die Kinder versuchen ihre Ängste selbst zu regulieren.
Insgesamt gilt, wenn das Bindungssystem ständig aktiv bleibt, wie es bei den unsicher-gebundenen Kindern geschieht, kann das Explorationssystem nicht richtig aktiviert werden, das heißt, die Kinder können beispielsweise nicht gut lernen. (vgl. Staufenberg 2011, S. 91) Zahlreiche Autorinnen und Autoren aus dem psychoanalytischen Feld haben das Konzept der Bindungstheorie, sowie die Bedeutung des Bindungsverhaltens für die Affekt- und Selbstwertregulation aufgegriffen und integriert.
Neuere bindungstheoretische Ansätze greifen auf Erkenntnisse der Kognitionswissenschaften, auf psychoanalytische Konzepte und systemische Perspektiven zurück. Auch reifungsabhängige Entwicklungsprozesse werden in die heutigen bindungstheoretischen Konzeptionen einbezogen. Damit werden auch affektive Prozesse und deren Einfluss auf Verhalten und kognitive Arbeitsprozesse in der Theorie berücksichtigt. (vgl. Sahhar, Milch & Stokowy 2012, S. 14)
Im Vergleich zur ursprünglichen Fassung der Bindungstheorie von Bowlby wurden verschiedene Prozesse weiter ausgearbeitet und vertieft. Eine der neuesten Weiterentwicklungen im Rahmen der Bindungstheorie ist das Dynamic-Maturational Model of Attachment and Adaption (DMM), das Dynamische Reifungsmodell der Bindung und Anpassung, von Patricia McKinsey Crittenden. Bindung wird im Rahmen dieses Modells als adaptiver Überlebensbeitrag eines Individuums verstanden. (vgl. ebd., S. 17) Neben dem Verständnis von Bindung als selbstprotektive, und damit für das Kind sinnvolle, Strategie, umfasst der Bindungsbegriff im DMM sowohl ein spezifisches Bindungsmuster, als auch ein Muster der Informationsverarbeitung. (vgl. Sahhar & Stokowy 2012, S. 289-292)
Grundlage der Bindungsstrategien sind affektive und kognitive Verarbeitungsprozesse von Informationen über Sicherheit und Gefahr, welche in der frühen Bindungsbeziehung gesammelt und neuronal gespeichert werden. (vgl. Letourneau & Tryphonopoulos 2012, S. 20) Die Affektregulation nimmt dabei einen zentralen Stellenwert im Rahmen der Bindungsbeziehung ein. Wie in Kapitel 5.2.1 erwähnt, kann die primäre Bezugsperson dem Kind ein Gefühl der Sicherheit vermitteln, wenn sie seine Gefühle contained und in markierter Form dem Kind spiegelt. Dadurch kann das Kind eine Vorstellung über seine psychischen Zustände und die Reaktionen von Erwachsenen entwickeln. Die wiederholten Erfahrungen mit der Bezugsperson werden zu Systemen zusammengefasst, welche Repräsentationen des Selbsterleben und des Anderen umfassen. Daraus bildet das Kind sinnvolle und selbstprotektive Bindungsstrategien, die dazu dienen ein größtmögliches Maß an Sicherheitserleben herzustellen.
Mit diesem Verständnis von Bindung als adaptive Strategie, verändert sich auch die Definition von pathologischen Bindungsmustern. Im DMM definiert Crittenden Bindungsstrategien nicht als pathologisch, sondern betrachtet sie als frühe Adaption an vorherrschende Entwicklungsbedingungen. Sie betrachtet Bindung als wichtiges Fundament für die Persönlichkeitsentwicklung, in dem das Erleben und Bewältigen von Gefahr zentral sind. Die entwickelten, selbstprotektiven Strategien sollen vor Gefahr schützen bzw. zur Bewältigung der Gefahr beitragen. (vgl. Rauh 2012, S. 45) Für die Entwicklung einer sicheren Bindungsstrategie ist es jedoch auch notwendig, dass das Kind neben fürsorglicher Zuwendung auch die Möglichkeit hat Situationen zu erleben, in dem es ihm gelingt durch sein Bindungsverhalten Hilfe zu sichern und dadurch verschiedene Gefahren und Herausforderungen zu bewältigen. (vgl. ebd., S. 50) Crittenden splittet in ihrem DMM die drei Grundbindungsmuster von Ainsworths in verschiedene Subkategorien auf, was dem komplexen menschlichen Verhalten und der Individualität eher gerecht wird als die strikte Gruppierung in drei oder vier Bindungsmuster. Alle Subkategorien zu thematisieren, würde den Rahmen dieser Arbeit sprengen, weshalb ich hier nur eine Kategorie – die präzwingende Bindungsstrategie – herausgreifen möchte, da sie für die ADHS-Thematik relevant zu sein scheint. Konnte ein Kind aufgrund intrusiven oder nicht vorhersehbaren Verhaltensweisen der Bezugsperson nicht lernen seine Affekte angemessen und zunehmend selbstständig zu regulieren, entwickelt es dem DMM zufolge eine präzwingende Bindungsstrategie. Das Kind ist damit auf Reaktionen der Bezugsperson angewiesen, da es sonst aufgrund der subjektiv erlebten Gefahr überflutet wird. Das Kind unterreguliert seinen Affekt und zeigt ihn auf problematische Weise, um sich eine Reaktion durch die Bezugsperson zu sichern. Diese adaptive Strategie kann im Verlauf der Entwicklung dann zu ADHS-typischen Verhaltensweisen führen. (vgl. Staufenberg 2011, S. 290)
An dieser Stelle möchte ich darauf hinweisen, dass die Betonung des Beziehungsaspekts für die Entstehung einer ADHS nicht mit einer Schuldzuweisung an Mütter einhergehen soll. Jedes Kind ist Bestandteil komplexer und vielfältiger Systeme, was eine linear-kausale Erklärung nahezu ausschließt. Da häufig die Mutter die erste Bezugsperson des Kindes darstellt, verwende ich im Rahmen dieser Arbeit den Begriff der „Mutter“ jedoch synonym zur „primären Bezugsperson“.
Bereits Bowlby (1973) beobachtete, dass Kinder, welche in ihrer Familie Ablehnung, Missbrauch oder Vernachlässigung durchlebten, an Konzentrationsproblemen und Ruhelosigkeit im Sinne motorischer Unruhe litten, und aufgrund ihrer aggressiven Verhaltensweisen als wenig umgänglich eingestuft wurden. Auch Du Bois (2007) betrachtet die Hyperaktivität als Bindungsstörung. „Unter dem Aspekt einer Bindungsstörung verharrt das hyperaktive Kind in einem nie befriedeten Kampf um die Aufmerksamkeit der Mutter und lebt seine Wut über deren Nicht-Erreichbarkeit aus.“ (Du Bois 2007, S. 302) Aus dieser Perspektive wird das hyperaktive Verhalten als Strategie des Kindes interpretiert, welches die Aufmerksamkeit seiner Mutter sucht, die im Kind als nicht verfügbar repräsentiert ist. Hyperaktivität kann damit beispielsweise dazu dienen, Mütter zu notwendigen Pflegeverhaltensweisen zu bewegen. Dieses Verhalten wird später vermutlich generalisiert. (vgl. Leuzinger-Bohleber 2006, S. 28) Da es keine andere Möglichkeit sieht die Aufmerksamkeit seiner Mutter zu erhalten, greift es auf hyperaktive Verhaltensweisen zurück. Insofern kann die hyperaktive Symptomatik in Zusammenhang mit misslungenen Kommunikationsversuchen zwischen Bezugsperson und Kind interpretiert werden. Nach dieser Theorie wäre es möglich, dass es der Bezugsperson nicht gelungen ist die Ausdrucksmotorik des Kindes adäquat zu erfassen. Manche Kinder verlangen ihren Eltern besondere Leistungen ab, beispielsweise nach ungeteilter Aufmerksamkeit, welche nicht von allen Eltern aufgebracht werden kann. „Schon frühzeitig sind Besonderheiten im Reizschutzverhalten und im Temperament des Säuglings anzuerkennen und mit den Fähigkeiten der Eltern zu vergleichen, sich diesem Temperament zu stellen, dieses zu verstehen, zu verkraften und auf gelungene Weise zu beantworten.“ (Du Bois 2007, S. 303) Es ist jedoch durchaus möglich, dass beide Seiten sich zu Kontaktversuchen anstrengen, welche dennoch ineffektiv bleiben und aneinander vorbei kommunizieren. Es existieren Hinweise, dass auch die Vitalität und das Temperament des Babys eine Rolle in der Ätiologie von ADHS spielen, insbesondere dann, wenn das Temperament des Babys nicht mit dem der Hauptbezugsperson übereinstimmt. So wird es beispielsweise als Risikofaktor gesehen, wenn eine ruhige Mutter auf ein sehr quirliges Baby trifft, da sich die Mutter wahrscheinlich nicht adäquat in die affektive Welt des Kindes einfühlen und dessen Affekte regulieren kann. (vgl. Leuzinger-Bohleber 2006, S. 28) Aufgrund der Tatsache, dass Temperament und Vitalität im Säuglings- und Kleinkindalter nur schwer eindeutig messbar sind, sind solche Zusammenhänge als kritisch zu betrachten.
Dennoch scheinen diese Merkmale, welche auf einen ambivalenten oder desorganisierten Bindungsstil hinweisen, mit den Verhaltensmerkmalen einer ADHS zu konvergieren. Mittlerweile gibt es einige Studien, welche den Zusammenhang zwischen Eltern-Kind-Bindung und ADHS-Symptomatik empirisch belegen können. „It has been illustrated in several clinical reports and case studies reporting insecure attachment among ADHD children and adolesents.“ (Roskam et al. 2014, S. 134) Roskam et al. (2014) untersuchten in ihrer Studie adoptierte Jugendliche, welche in ihrer frühesten Kindheit keine Bindungserfahrungen machen konnten. Die Forschungsgruppe ging davon aus, dass die Dauer der Bindungsdeprivation mit dem Level der ADHS-Symptomatik zusammenhängt und die Bindungstheorie einen wertvollen Beitrag zur Klärung der Ätiologie von ADHS leisten kann. Sie konnten zeigen, dass jene Kinder welche zum Zeitpunkt der Adoption älter waren eine deutlich stärke ADHS-Symptomatik im Jugendalter aufwiesen als jene, welche zu einem früheren Zeitpunkt adoptiert wurden. Insofern kann davon ausgegangen werden, dass Bindungsprozesse für die Entwicklung von Aufmerksamkeit und Selbstkontrolle eine bedeutende Rolle spielen. „Children with early attachment deprivation are therefore at risk of exhibiting behavioral problems later on, in particular ADHD symptoms.“ (ebd., S. 140) Das Fehlen einer Bindungsperson in den ersten Lebensmonaten und die dadurch nicht vorhandene Affektregulation und empathische Affektspiegelung durch die Bezugsperson werden daher im Zusammenhang mit schwachen Selbstregulationsfähigkeit und Aufmerksamkeitsproblemen, welche kennzeichnend für eine ADHS sind, betrachtet.
Brisch (2004) beschäftigte sich mit desorganisierten Bindungsmustern im Zusammenhang mit ADHS. Das Verhalten desorganisiert-gebundener Kinder wird durch widersprüchliche Verhaltensweisen gekennzeichnet. „Diese Verhaltensweisen haben Ähnlichkeiten etwa mit dem Verhalten von Vorschulkindern, bei denen an die Diagnose ‚Aufmerksamkeitsstörung und/oder Hyperaktivitätsstörung‘ (ADHD) gedacht wird.“ (Brisch 2004, S. 48) Solche Verhaltensweisen wären beispielsweise das In-Sich-Versinken oder die motorische Unruhe und impulsive Richtungswechsel. Nicht nur Kinder mit ADHS, sondern auch Kinder mit einer desorganisierten Bindung können neben motorischer Unruhe auch affektive Impulsdurchbrüche in bindungsrelevanten Situationen erleiden, wenn diese ihr Bindungssystem emotional belasten. „Es wird diskutiert, dass die Aktivierung von emotional sich widersprechenden, nicht zu einem einheitlichen Muster integrierbaren Bindungserfahrungen – etwa mit der Mutter – sich in den desorganisierten Bindungsverhaltensweisen des Kindes widerspiegeln und Ausdruck einer desorganisierten ‚inneren Arbeitsmodells‘ der Bindung zur spezifischen Bindungsperson sind.“ (Brisch 2004, S. 49)
Viele Studien weisen darauf hin, dass frühe Interaktionserfahrungen, Deprivationserfahrungen und traumatische Erlebnisse die Reifung von bestimmten Hirnregionen, vor allem von dopaminergen Systemen und Regulationskreisläufen, beeinflussen. (vgl. Hüther 2001, S. 480) Hüther (2004) hat dazu ein neues entwicklungspsychologisches Modell in Hinblick auf ADHS erstellt, welches in Kapitel 6 dieser Arbeit näher erläutert wird.
Im deutschsprachigen Raum hat sich vor allem Manfred Gerspach um ein alternatives Verständnis von ADHS bemüht und aus psychoanalytisch-pädagogischer Sicht Artikel, Beiträge und Bücher veröffentlicht. Gerspach (2001) geht primär davon aus, dass in die Sammelkategorie „ADHS“ vor allem jene Kinder fallen, „[…] bei denen Eltern und Lehrer über motorische Unruhe, Aufmerksamkeits- und Konzentrationsstörungen, ungezügelte Impulsivität, emotionale Labilität und fehlende Verhaltenssteuerung gemäß ihrer Erwartungen an das Benehmen in bestimmten Situationen klagen.“ (Gerspach 2001, S. 50) Gerade Lehrpersonen, sowie Erzieherinnen und Erzieher zeigen sich – belastet durch große Kindergruppen – häufig überfordert, wenn es um den Umgang mit motorisch aktiven Kindern geht. Die Diagnose ADHS bietet sich nicht in wenigen Fällen dazu an, dass Kind aus seiner Klasse herauszunehmen und in eine spezielle Gruppe für verhaltensauffällige Kinder aus zu sondieren. Obwohl es, wie in Kapitel 5.1.3. dargestellt, keinerlei Möglichkeiten einer exakten objektiven Klassifikation dieser Verhaltensstörung gibt, greift die allgemeine Diagnostik auf standardisierte Fragebögen und subjektive Einschätzungen zurück, welche jegliche Individualität des Kindes außer Acht lassen und defektorientiert vorgehen.
Die Unruhe von hyperaktiven Kindern im Klassenzimmer überträgt sich auf die ganze Gruppe. Pädagoginnen und Pädagogen können sich häufig nicht erklären, warum Kinder ihren Anweisungen nicht Folge leisten und damit gegen ihre eigenen Interessen handeln. Unserer menschlichen Veranlagung nach, beginnen wir nach Ursachen zu forschen, die „unsinnig“ erscheinendes Verhalten determinieren. Unabhängig welche Gründe zur Erklärung des Verhaltens herangezogen werden – ein schlechtes Milieu, ein schlechter Erziehungsstil, eine hirnorganische Schädigung – geht es nach Gerspach (2001) vor allem um eines – das eigene Nicht-Verstehen soll durch ‚irgendwelche Erklärungen‘ gemildert werden. (vgl. ebd., S. 51) Um ihre eigene Hilflosigkeit abzuwehren, wird oft auf medizinische Begriffe zurückgegriffen, anstatt eigene pädagogische Methoden und Kategorien zu entwickeln. Sowohl Eltern, als auch Pädagoginnen und Pädagogin werden von ihrer Verantwortung entlastet, wenn dem kindlichen Verhalten Krankheitscharakter beigemessen wird. Gerspach (2001) beschreibt ADHS als eine für Pädagoginnen und Pädagogen „sympathische“ Krankheit, da sie leicht diagnostizierbar ist und sich jegliche Symptome in den Pool von Verhaltensweisen einordnen lassen. Vergessen wird die anthropologische Grundregel, wonach jedem Verhalten ein individueller Sinn zugrunde liegt. Sammelbegriffe wie ADHS ermöglichen es jene Verhaltensweisen, welche von unseren Vorstellungen abweichen, einen Namen zu geben. „Ohne ihn genau lokalisieren noch herleiten zu können, unterstellen wir einen monokausalen Zusammenhang und verbleiben konsequent auf der ‚nüchternen‘ Ebene hirnorganischer Funktionsstörungen.“ (ebd., S. 52) Der subjektive Sinngehalt wird nicht erfragt. Gerspach (2001) geht davon aus, dass medizinische Konzepte gerne rezipiert werden, da sie komplexe Probleme auf kortikale Schädigungen reduzieren, damit verbundene Affekte ausschalten, verleugnend operieren und irritierende Erlebnisse eliminieren. (vgl. ebd., S. 53)
Gerspach (2001) versteht in seinen Beiträgen ADHS nicht als Krankheitsbild, sondern als eine Notsituation des Kindes, als ins Stocken geratener Prozess. Nur das sichtbare Verhalten zu beurteilen würde zu kurz greifen. Darunter liegende Prozesse und die Auseinandersetzung mit den inneren Repräsentanzen geben Aufschluss über das Verhalten des Kindes. Diese Annahme findet in der Literatur der vergangenen Jahre, welche sich mit ADHS beschäftigt, jedoch keine gebührende Beachtung und hat auch in die allgemeingängige Lehrmeinung noch keinen Einzug gefunden. Die derzeit vorherrschenden Postulate verkürzen die Komplexität der ADHS und sind von einem mechanistischen Menschenbild gekennzeichnet. Das Affektleben, sowie soziale Beziehungserfahrungen werden ausgeblendet. Dieses Verständnis und die damit einhergehenden Annahmen haben und werden auch in Zukunft nicht weitere Erkenntnisse hinsichtlich der ADHS-Thematik liefern. Insofern ermöglicht die Auseinandersetzung mit einer psychoanalytisch-pädagogischen Perspektive, wie Gerspach sie vertritt, eine Möglichkeit die Komplexität von ADHS aufzuschlüsseln und besser verständlich zu machen.
Der Mangel, welcher aus einer ungenügenden frühen Affektabstimmung – wie im Rahmen der theoretischen Grundkonzepte in Kapitel 5.1.2. erwähnt wurde – resultiert, kann sich nach Gerspach (2001) im Versuch der Kompensation durch vermehrte Bewegungen zeigen. „Man muß (sic!) sich bewegen können, um sich noch spüren zu dürfen. Vielfach bleibt eine Fixierung auf diese einzig möglich erscheinende Reaktion zurück.“ (ebd., S. 55-56) Diese Annahme stellt eine Gegenposition zur defizitorientierten, biologischen Perspektive dar. Auftretende Störungen der kindlichen Entwicklung werden als misslungene affektive Einigungsversuche mit der Bezugsperson verstanden, wobei das Scheitern von affektiven Abstimmungen als mögliche Ursache von hyperaktivem Verhalten verstanden wird. Mängel in der Affektabstimmung geschehen insbesondere dann, wenn primäre Bezugspersonen dieser Aufgabe nur unzureichend nachkommen.
Säuglinge verfügen über die angeborene Fähigkeit mit ihrer Umwelt in Interaktion zu treten. Dazu benötigen sie ein Gegenüber, welches Beziehungsangebote macht und auf jene des Kindes eingeht. In diesem frühen Dialog erfährt das Kind eine Regulation seiner Bedürfnisse und seiner Affekte. Je befriedigender dieser Austausch abläuft, umso vorteilhafter wirkt er sich auf die weitere Entwicklung des Kindes aus.
Bereits bei sehr kleinen Kindern kann beobachtet werden, dass sie automatisch mit erhöhter Aktivität auf Situationen reagieren, in denen sie sich unwohl fühlen. Falsch gespiegelte Affekte verstärken solche Zustände. „Die gespiegelten Affekte sind so gefährlich für den noch fragilen affektiven Kern seiner Persönlichkeit, daß (sic!) das Kind diese ‚vergifteten‘ Introjekte wieder loswerden möchte: Folglich reagiert es mit motorischer Abfuhr und erhöhter Aggression.“ (ebd., S. 59) Auffällige und hyperaktive Kinder haben aufgrund der falschen oder fehlenden emotionalen Versorgung häufig mit Selbstwertproblematiken zu kämpfen und Probleme sich in Gruppen sozial zu integrieren. Dadurch, dass das Kind emotional ebenso gut versorgt sein möchte wie die anderen, macht es sich oft durch wütendes Verhalten bemerkbar. (vgl. ebd., S. 57)
Auch die Projektion elterlicher Phantasien auf das Kind, wird von Gerspach (2001) aufgegriffen. Je nachdem welche Phantasie Eltern von ihrem Kind haben, wird diesem eine Botschaft übermittelt. Das Kind ist somit „Idee seiner Eltern“, was sich durch affektive Abstimmung auf dieses überträgt. Ein Kind kann kein kontinuierliches Sein entwickeln, wenn Störungen von seinen Bezugspersonen nicht beseitigt werden. „Um der Gefahr der inneren Zerstörung entgegenzuwirken, mutmaßt das Kind, daß (sic!) es jederzeit zu erhöhter körperlicher, also auch motorischer Aktivität fähig sein muß (sic!). Es ist in ständiger Alarmbereitschaft, Ruhephasen nähren in ihm die Angst, überrumpelt zu werden.“ (ebd., S. 62) Voraussetzung für ein kontinuierliches Sein, ist daher ein harmonisches Zusammenspiel zwischen dem Kind und der Mutter.
Damit ein harmonisches Zusammenspiel gelingen kann, muss die Mutter empathisch agieren und reagieren können. Die Fähigkeit zur Empathie ist notwendig, um Affekte des Kindes aufnehmen und adäquat abstimmen zu können. Fehlende Empathie kann das innere Gleichgewicht des Kindes bedrohen und bei diesem zu impulsiven Verhaltensweisen führen. Im Falle einer Verfestigung von solchen Erlebnissen, bleibt das Kind bei seinen archaischen Verhaltensmustern, welche in der ADHS zusammengefasst werden. (vgl. ebd., S. 64)
Die Hyperaktivität eines Kindes hat somit immer eine tiefergehende subjektive Bedeutung, die verstanden werden muss, um adäquat und gezielt damit umgehen zu lernen. Der psychoanalytisch-pädagogischen Perspektive zufolge, ist diese Bedeutung in der frühen Objektbeziehung, in der affektive Abstimmungen ablaufen, zu finden. „Wenn der affektive Austausch mit der Mutter oder Vater für das Kind auf Dauer nicht genügend befriedigend verläuft und es keine Kompensation dieses Risikofaktors durch eine ausgleichende Erfahrung mit anderen Bezugspersonen gibt, kommt es zu einer Störung seiner inneren Balance.“ (ebd., S. 64) Die motorische Unruhe des Kindes kann somit zwei Bedeutungen haben: einerseits kann sie als Versuch sich innerlich zu stabilisieren verstanden werden und andererseits nimmt sie einen beziehungsgerichteten Appellcharakter ein. Gerspach (2001) begreift die motorische Unruhe von hyperaktiven Kindern als Todesangst. „Diese Todesangst kennzeichnet meines Erachtens die hyperaktiven Kinder, liefert sie doch ein Motiv für den exzessiven motorischen Aufwand, der betrieben wird, um der aufkommenden, aber selbst nicht verstandenen Panik Herr zu werden.“ (ebd., S. 68)
Die Erfahrungen mit frühen Bezugspersonen werden später in anderen Beziehungen, beispielsweise zu Pädagoginnen und Pädagogen wiederholt. Die verinnerlichten Interaktionsmuster lassen das Kind glauben, dass auch die Pädagogin bzw. der Pädagoge nicht angemessen auf seine Bedürfnisse reagieren wird. Da diese Empfindungen für das Kind sehr schmerzlich sind, werden sie verdrängt und das ungelöste Problem in sehr vielen Affekten ausagiert. Dies erweist sich als anstrengend für alle Personen, die dem kindlichen Verhalten ausgesetzt sind, weshalb sie häufig äußere Ursachen zur Erklärung des anstrengenden Verhaltens suchen und „entseelte Verhaltenstrainingsprogramme“ empfehlen. (vgl. ebd., S.65)
Aus diesen Darstellungen Gerspachs (2001) geht wie oben erwähnt hervor, dass insbesondere affektive Erfahrungen mit frühen Bezugspersonen eine besondere Rolle bei der Entstehung innerer Unruhe spielen. Die frühe Erfahrung in der Interaktion mit der Bezugsperson nichts bewirkt zu haben „[…] nährt die Gewißheit (sic!), andere nur mit großem physischen und psychischen Aufwand dazu zu bringen, das zu tun, was man selber will.“ (Gerspach 2001, S.71) Gerspach (2001) verweist jedoch dezidiert auf die Tatsache, dass die Ursachenklärungen und das Verständnis von ADHS nicht so klar sind, wie sie scheinen. Fehlabstimmungen zwischen Mutter und Kind können genau so wenig operationalisiert, wie pauschale Lösungsvorschläge erstellt werden. Eine Mutter, die sich als Kind selbst nie emotional aufgehoben erleben durfte, kann ihrem Kind die notwendige Spiegelerfahrung oft nicht ermöglichen.
Jungen und Mädchen reagieren unterschiedlich auf sogenannte „mismatchs“ mit ihren Bezugspersonen. Während Jungen zumeist eine Hyperaktivitätsstörung aufweisen, reagieren Mädchen vermehrt mit depressiven Verstimmungen und einem niedrigen Selbstwertgefühl. Nach Gerspach (2001) dienen beide Verhaltensweisen dem Zweck subjektiv erlebten Gefahrensituationen entgegenzuwirken. (vgl. ebd., S. 73) Kinder mit ADHS scheinen die Welt als bedrohlich zu erleben, da sie sich aufgrund mangelnder Empathie keinen Zugang zum Symbolischen aneignen konnten. „Die Vorstellung von den Objekten ist von Mißtrauen (sic!), Wut, und Angst geprägt, die vom eigenen Selbst von Wertlosigkeit, Ohnmacht und der Überzeugung, auf die Objekte keinen Einfluß (sic!) haben.“ (ebd., S. 75) Dadurch können keine kompetenten Handlungsmuster aufgebaut werden. Hyperaktivität und Aggressionen bestimmen das Verhaltensrepertoire des Kindes. Sie ertragen keine Entspannung, aus Angst wehrlos einer erneuten Verletzung ausgesetzt werden zu können. Insofern nimmt die Reflexion einen zentralen Bestandteil der psychoanalytischen Pädagogik ein. Die Reflexion soll jedoch nicht zu direkten Deutungen führen, wie es in der Therapie der Fall ist, sondern vielmehr in reflektiertes pädagogisches Handeln und einer Reflexion der Gegenübertragung, um eine Lösung finden zu können. (vgl. Heinemann & Hopf 2006, S. 159) Das heißt, die pädagogische Arbeit ist gekennzeichnet von einem psychoanalytischen Verständnis der Konflikte und Inszenierungen. Durch pädagogische Reaktionen soll eine Lösung des Konfliktes erzielt werden. Dies kann beispielsweise über die Fokussierung des zugrundeliegenden Konfliktes geschehen, welcher sowohl von den Eltern aus auch vom Kind durchgearbeitet werden soll. (vgl. ebd., S. 165) Dies erfordert vom Kind eine hohe somato-psychosoziale Integrationsleistung. Damit dies dem Kind gelingen kann, muss jedoch auch von den helfenden Berufen die Integration verschiedener Aspekte des Störungsbildes gedanklich vollzogen werden. Erst dann kann es gelingen ganzheitliche Behandlungs- und Bewältigungswege denken und mittragen zu können. Häußler und Hopf (2004) plädieren daher an die Vertreterinnen und Vertreter der psychoanalytischen Perspektive auch andere Sichtweisen und Perspektiven zu akzeptieren, damit eine ganzheitliche Sichtweise entstehen kann, die unterschiedliche Zugänge akzeptiert ohne die jeweils anderen abzuwerten. Im Rahmen des nächsten Kapitels soll der Versuch unternommen werden ein integratives, biopsychosoziales Ursachmodell aufzuzeigen.
Hinsichtlich der Ätiologie von ADHS scheint es in der Öffentlichkeit und den Fachdisziplinen weitgehend einen Konsens zu geben: Kinder mit einem sogenannten ADHS leiden an einer genetisch bedingten Hirnschädigung, welche sich in einem Dopaminmangel äußert und entsprechend der medizinischen Denkweise mit Medikamenten behandelt werden kann. Bei den meisten beteiligten Fachleuten scheint Einigkeit darüber zu bestehen, dass ADHS letztendlich genetisch bzw. neurobiologisch bedingt ist. Und dieser Weg scheint erfolgsversprechend: „die Ärzte erleben sich als kompetent mit Hilfe eines schnell wirksamen Medikaments, die Eltern fühlen sich entlastet von Schuldgefühlen und Ausgrenzung, das Kind erfährt sich beachtet als krank und nicht böse und die Pharmaindustrie kann jährlich ihre Umsätze verdoppeln.“ (Molitor 2004, S. 8) Doch wie ist es möglich bei der Vielzahl von Verhaltensweisen, die in der Diagnose ADHS gesammelt werden, nach einer einzigen Ursache zu suchen? Niemand käme auf die Idee bei beispielsweise guter Konzentrationsfähigkeit nach einer einzigen Ursache zu suchen.
Bislang regt sich jedoch noch relativ wenig Widerstand gegen das monokausal-biologische Erklärungsmodell. Ziel dieser Arbeit war es daher der biologischen Perspektive eine alternative, psychoanalytische Sichtweise auf gleicher Ebene gegenüberzustellen, um ein breiteres Verständnis von ADHS zu ermöglichen. Die Vielfalt der dargestellten Einzelfallberichte aus psychoanalytischen Beiträgen (vgl. Herausgeberwerk von Bovensiepen, Hopf & Molitor, 2004) weist darauf hin, dass ein eindimensionales Verständnis von den Ursachen und der Behandlung von ADHS, welches von unzähligen Psychiaterinnen und Psychiatern und vor allem von Pharmafirmen interessengeleitet und offensiv vertreten wird, zu kurz greift. Dokumentierte Kasuistiken von psychoanalytisch arbeitendem Fachpersonal, welche die Einzigartigkeit und die individuelle Beziehungsgeschichte jedes Kindes aufgreifen, ermöglichen eine tiefere Ebene des Verstehens von verschiedensten Verhaltensweisen. Ohne sich auf standardisierte Kategorien und linear orientierten Behandlungsmethoden zu beziehen, erlaubt die Darstellung der Subjektivität in jeder Fallgeschichte eine neue spezifische Deutung.
Die Kontroversen hinsichtlich den Kriterien, der Ursächlichkeit und der „wissenschaftlichen Wahrheit“, welche sich quer durch die Fachdisziplinen ziehen, spiegeln die Differenzen im Welt- und Menschenbild der Kontrahenten wider. „Einer entsubjektivierten, quantitativ-empirischen Methodik der pharmakologisch-verhaltensmodifizerten Behandlung mit dem Ziel der Veränderung ,von außen‘ steht die das Subjekt ins Zentrum rückende, qualitative Methodik der kinderanalytischen Behandlung mit dem Ziel der Veränderung ‚von innen‘ gegenüber.“ (ebd., S. 9)
Bei kaum einem anderen Störungsbild stehen sich Helferinnen und Helfer, Wissenschaftlerinnen und Wissenschaftler und Praktikerinnen und Praktiker in so extremer Weise gegenüber, wie bei der Diskussion von ADHS, dem Krankheitsverständnis und deren Ursachen. ADHS spaltet – es gibt scheinbar kein „sowohl-als-auch“. „Dabei wurden Behauptungen in die Welt gesetzt, deren wissenschaftliche Nachweise zum Teil fehlen, die aber den Betroffenen (Kindern/Jugendlichen und deren Bezugspersonen) in ihrer Not gerade recht kommen und die Zeit-Qualität unserer schnelllebigen Spaß-Gesellschaft unterstützen, indem dem Drang nach raschem Beseitigen der Symptomatik durch die Behauptung, schnell und schmerzlos für Abhilfe sorgen zu können, entsprochen wird.“ (Häußler & Hopf 2004, S. 20) Ganzheitliche Ansätze bleiben im Hintergrund, verschiedenste Symptome zur ADHS werden zusammengefasst, ohne psychodynamische Aspekte einzubeziehen.
Es scheint bemerkenswert, dass in einer Zeit, in der sich in der Medizin, der Neurobiologie und der Psychiatrie weitgehend ein Paradigmenwechsel vom medizinischen Modell hin zum biopsychosozialen Modell vollzogen hat, in Hinblick auf ADHS noch immer ein monokausales medizinisches Modell vorherrscht und von vielen Fachpersonen unabdingbar vertreten und postuliert wird. Ihnen gegenüber treten in klarer Minderheit einige Psychoanalytikerinnen bzw. Psychoanalytiker, kritische Pädagoginnen bzw. Pädagogen und einige wenige Psychiaterinnen bzw. Psychiater.
Aus unklaren Gründen scheint es beiden Positionen nicht möglich einen gemeinsamen Nenner zu finden – obwohl sich beide Positionen nicht ausschließen. Dabei könnte gerade in der Integration beider Positionen zu einem integrativen biopsychosozialen Modell eine fruchtbare Grundlage für die Arbeit mit den betroffenen Kindern, deren Eltern und deren Umfeld entstehen. Warum sollte es für ADHS nur eine einzige Ursache geben, welche jegliche Individualität des Kindes ausklammert? Und müssen organische Abweichungen ursächlich für die „Störung“ sein? Wäre es nicht auch möglich, dass psychodynamische Faktoren biologische Prozesse mitbestimmen?
Der rein biologische Erklärungsversuch fußt auf einem alten, mechanistischen und reduktionistischen Wissenschaftsmythos. Das Zusammenspiel von genetischen, neurobiologischen, entwicklungspsychologischen und sozialen Faktoren ist bis heute weitgehend ungeklärt. Ergebnisse in der Forschungsliteratur verschiedener Fachdisziplinen stehen häufig nebeneinander ohne die jeweils anderen zu berücksichtigen. (vgl. Brandau & Kaschnitz 2013, S. 53-54) „So liegen augenscheinlich gut zusammenpassende Teile des ‚ADHS-Puzzles‘ oft weit voneinander entfernt […]“ (ebd., S. 53) Zudem wurden und werden psychosoziale Faktoren und die subjektive Lebenswelt der betroffenen Kinder kaum berücksichtigt, obwohl neuere Forschungen auf die Bedeutung dieser, als Auslöser für die Aktivierung von Genen im Rahmen der Genexpression, verweisen. Da monokausale Erklärungsversuche kaum in der Lage sind komplexe „Störungen“ wie ADHS zu erklären, kann davon ausgegangen werden, dass ADHS am besten im Rahmen eines systemischen biopsychosozialen Paradigmas erforscht wird, welches sowohl biologische, als auch psychische und soziale Faktoren als gleichwertig anerkennt.
Döpfner, Frölich und Lehmkuhl (2013) erstellten ein nach ihrer Ansicht biopsychosoziales Modell (siehe Abbildung 1) zur Entstehung von ADHS, welches ihren Angaben nach gesicherte Faktoren zur Ätiologie, Aufrechterhaltung und Verstärkung von ADHS integriert.
Obwohl in diesem Modell an letzter Stelle psychosoziale Faktoren als Ursachen angeführt werden, geben sie nachfolgend an, dass vor allem genetische Dispositionen, die in den neuronalen Stoffwechsel eingreifen und dort für Defizite sorgen, zur die Entstehung einer ADHS führen. Diese Störungen sind auf der neuroanatomischen, neurochemischen und neurophysiologischen Ebene nachweisbar. Die Defizite werden dann beispielsweise in Störungen von sensomotorischen oder motivationalen Faktoren ersichtlich und bewirken in weiterer Folge auf Verhaltensebene die typischen ADHS-Symptome. Diese Symptomatik führt laut diesem Modell dazu, dass Kinder in der Schule und in ihrem Umfeld auf negative Reaktionen stoßen, was zusätzliche Verhaltensauffälligkeiten begünstigt.
Abbildung 1. Biopsychosoziales Modell zur Entstehung von ADHS (Döpfner, Frölich & Lehmkuhl 2013, S. 17)
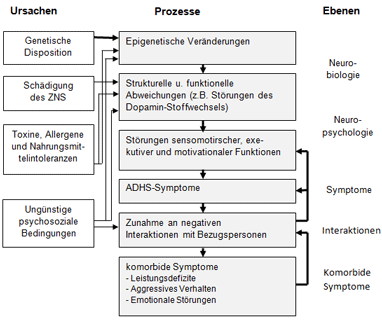
Psychosoziale Faktoren werden in diesem vermeintlich biopsychosozialen Modell zwar als Ursache angeführt, wenn auch an letzter Stelle. Die Autorinnen und Autoren geben in ihren Anmerkungen letztendlich jedoch an, dass genetische Faktoren hauptursächlich für die Entstehung einer ADHS sind und psychosoziale Faktoren im Sinne einer modulierenden Funktion diesen Zusammenhang nur positiv oder negativ beeinflussen können. „Insgesamt scheinen genetische Faktoren den Hauptanteil bei der Verursachung von ADHS auszumachen, während erworbene biologische Faktoren und psychosoziale Faktoren eher eine moderierende Rolle spielen.“ (Döpfner, Frölich & Lehmkuhl 2013, S. 18) Psychosoziale Probleme werden also eher als Folge und nicht als Ursache von ADHS betrachtet. Insofern ist dieses biopsychosozial dargestellte Modell kritisch zu hinterfragen, da es biologische, psychologische und soziale Faktoren nicht als gleichwertig berücksichtigt. Pädagogisches Handeln wird in diesem Modell an eine Randposition gedrängt und Eltern können nach erfolgter Diagnosestellung die Behandlungsvorschläge nur annehmen oder ablehnen. (vgl. Becker 2010, S. 285)
Aus diesem angeblich biopsychosozialen Modell werden Behandlungsempfehlungen abgeleitet, welche im Rahmen der Multimodalen Therapie Pharmakotherapie und verhaltenstherapeutische Maßnahmen umfassen. Sowohl die Behandlung mit Psychostimulantien, als auch verhaltenstherapeutische Interventionen werden im sogenannten Multimodalen Ansatz als Mittel der Wahl dargestellt. Beide Methoden sind jedoch „[…] prinzipiell antiindividuell ausgelegt und entsubjektivieren den Patienten durch standardisierte Zuschreibungen und Wirkmechanismen.“ (Dammasch 2006, S. 190)
Die Tatsache, dass in der ADHS-Diskussion keine genuin pädagogische Position erkennbar ist, könnte möglichweise daran liegen, dass Pädagoginnen und Pädagogen dem scheinbar integrativen und interdisziplinären Charakter von multimodalen Ansätzen und biopsychosozialen Modellen Glauben schenken. In solchen Modellen haben sie jedoch keine bzw. eine äußerst schwache Position. Im oben dargestellten „biopsychosozialen Modell“ von Döpfner, Fröhlich und Lehmkuhl (2013) wurde bei den Ursachen die genetische Disposition als erste angeführt. Ungünstige psychosoziale Bedingungen, beispielsweise in Schule oder Familie, werden ganz unten angeführt und zwar dort, wo eine „Zunahme an negativen Interaktionen mit Bezugspersonen“ stattfindet, welche dann wiederum neuropsychologische Prozesse moduliert. (vgl. Döpfner, Frölich & Lehmkuhl 2013, S. 17) Dieses Modell geht somit offensichtlich nicht über die Medizin und die Psychologie hinaus und bietet der Pädagogik keinerlei Handlungsspielraum. „So gesehen sollen die Biopsychosozialen Erklärungsmodelle Eltern entlasten, indem sie den Krankheitswert der Störung plausibilisieren und gleichzeitig die begrenzten Einflussmöglichkeiten pädagogischen Handelns auf die Ausprägung der Störung berücksichtigen.“ (Becker 2010, S. 285)
Die Reduzierung eines Kindes auf vier Buchstaben – ADHS – im biologischen Modell kann nicht als zielführend angesehen werden, da sie der individuellen Lebenswelt des Kindes keine Bedeutung beimisst. Dammasch (2007) berichtet zwar davon, dass die Biologisierung und Medikalisierung sozialer Probleme viele Eltern subjektiv zu entlasten scheint, insbesondere jedoch dazu verführt, den Blick alleine auf eine Hirnstoffwechselstörung zu lenken und problematische Beziehungserfahrungen des Kindes auszuklammern. „Mit der Diagnose ADHS wird das störende individuelle Verhalten eines Kindes und seiner Eltern zum Bestandteil eines gesellschaftlich anerkannten medizinischen Verstehungsmodells.“ (ebd.) Vertreterinnen und Vertreter einer psychoanalytischen Perspektive sind es im Gegensatz dazu gewohnt den Blick „[…] auf die jeweils einzigartigen, aus der individuellen Biografie heraus begründeten Ursachen psychischer Störungen zu richten.“ (Dammasch 2007)
Die Kontroverse zwischen biologischen Vertreterinnen bzw. Vertretern und psychoanalytisch-orientierten Fachpersonen entfachte sich vor allem durch die stark anwachsende Anwendung von Ritalin zur Behandlung von ADHS, was dazu führte, dass der Göttinger Neurobiologe Hüther im Jahre 2001 erstmals die Wirkung von Ritalin in Frage stellte. Hüther (2004) entwickelte zudem ein entwicklungsbiologisch und entwicklungspsychologisch begründetes Modell, in dem er den Mensch als biologisches, psychisches und soziales Wesen betrachtet und den Faktor Beziehung als wesentlich für die normale und pathologische Entwicklung definiert. Nach diesem Modell schlagen sich Beziehungserfahrungen in biochemischen und psychischen Prozessen nieder. Auch Befunde aus der Neurobiologie bestätigen diese Annahme. „Die Reifung des Gehirns ist demnach erfahrungsabhängig, Bindungsverhalten und Umweltfaktoren tragen zur Modifikation der Genexpression und Nervenzellfunktionen bei.“ (Schulze 2009, S. 25) Unter Berücksichtigung dieser neueren Befunde entwickelte Hüther (2004) ein Modell, um die Prozesse, welche zur Symptomatik der ADHS führen, darzustellen. Er bezog dazu erstmals den gegenwärtigen Forschungsstand der Neurobiologie, der Entwicklungsbiologie und der Entwicklungspsychologie ein und geht in seinem Modell davon aus, dass es Kinder gibt, die bereits als Neugeborene aufgeweckter, neugieriger und leichter stimulierbar sind als andere. Ob dies genetisch bedingt ist, intrauterin oder in der frühen postnatalen Entwicklung entstanden ist, bleibt offen. Wichtiger als das „Mitgebrachte“ ist, was das Kind daraus macht bzw. machen muss. Die Ausreifung des dopaminergen Systems, welches mit ADHS in Zusammenhang zu stehen scheint, hängt davon ab, wie häufig das System durch angebotene Reize stimuliert wird. Hier kann sich ein Teufelskreis für jene Kinder entwickeln, die generell aufgeweckt und leicht stimulierbar sind, da ihr dopaminerges System wesentlich häufiger aktiviert wird und sich dadurch weiter ausdehnt. „Gelingt es jetzt nicht, diesen Teufelskreis zu durchbrechen, so ist es nur noch eine Frage der Zeit, wann ein derartiges Kind durch seinen überstarken Antrieb, seine enorme innere Unruhe, seine ständige Suche nach neuen Stimuli, also durch seine Ablenkbarkeit und mangelnde Konzentrationsfähigkeit auffällig wird.“ (Hüther 2004, S. 82) Das Kind kann diesen starken Antrieb nicht kontrollieren, muss herum zappeln, anstatt sich zu konzentrieren. Dadurch gelangt das Kind in einen Teufelskreis. Jene Nervenverschaltungen, die zuständig sind für die Steuerung der ungerichteten Motorik, der selektiven Wahrnehmung und der ungezielten Aufmerksamkeit, werden immer besser und effektiver, da sie so häufig verwendet werden. Kommen dazu noch psychosoziale Konflikte, die im Kind Stress auslösen, werden vermehrt bestimmte Neurotransmitter ausgeschüttet, die dazu beitragen synaptische Verbindungen zu stabilisieren, welche versuchen das innere Gleichgewicht wiederherzustellen. Versucht das Kind beispielsweise durch Zappeln sein inneres Gleichgewicht wiederherzustellen, wird es zu einem immer „besseren“ Zappelphilipp.
Diese von Hüther (2004) entwickelte Modellvorstellung erscheint insofern als tragfähig, da sie den Mensch als biopsychosoziales Wesen begreift. Ob sich dieses Modell in Zukunft etabliert, hängt von Untersuchungsergebnissen und dem breiten Interesse an diesem Modell im Allgemeinen ab. Obwohl Hüther dieses Modell bereits 2001 entwickelte, scheint es irgendwo im Hintergrund der unzähligen Publikationen zu ADHS liegen geblieben zu sein, während biologisch orientierte Beiträge der Leserin bzw. dem Leser weiterhin einen kausalen Zusammenhang zwischen in bildgebenden Verfahren gefundenen neurobiologischen Veränderungen einerseits und der Symptomatik von ADHS andererseits suggerieren. Es wird der Eindruck erweckt, als seien die Ursachen bekannt und zudem die Vorstellung verbreitet, dass diese neurobiologischen Störungen pharmakologisch korrigiert werden können. (vgl. Hüther 2004, S. 72)
Das oben angeführte Modell von Hüther (2004) wäre in der Lage den Disput zwischen biologischen und psychosozialen Vertreterinnen und Vertretern zu entkräften. Die Diskussion bzw. Kontroverse zwischen Psychoanalytikerinnen und Psychoanalytikern und Medizinerinnen und Medizinern könnte vor allem durch die gegenseitige Akzeptanz und die Anerkennung der neueren Erkenntnisse aus der Hirnforschung – die davon berichten, dass frühe Umwelterfahrungen einen direkten entscheidenden Einfluss auf die Differenzierung des Gehirngewebes ausüben und auf die auch Hüther zurückgreift – bereichert werden. Diese Ergebnisse könnten als Brücke zwischen biologischer und psychosozialer Sichtweise dienen und die Annahme eines biopsychosozialen Modells fördern. Psychotherapeutinnen und Psychotherapeuten könnten lernen, dass es organisch-neurologische Engramme gibt, die das Verhalten steuern und durch Medikamente bzw. Psychostimulantien beeinflussbar sind. Biologisch orientierte medizinische und psychiatrische Fachpersonen könnten akzeptieren, dass die Reifung und Entwicklung des menschlichen Gehirns wesentlich durch frühe Beziehungserfahrungen beeinflusst wird. (vgl. Dammasch 2007) „So könnte dann ADHS als eine Krankheit verstanden werden, bei der es zu spezifischen hirnorganischen Neurotransmittern kommt, die wesentlich durch die frühen interaktiven Beziehungserfahrungen des Kindes mit seinen primären Bezugspersonen bestimmt werden.“ (ebd.) Dieser Ansatz begründet in weiterer Folge auch, wie Veränderungen bei ADHS durch neue Beziehungserfahrungen mit wechselseitigen Regulationen bewirkt werden können.
Wir wissen mittlerweile aus der Neurobiologie, dass Entwicklungsbedingungen die Hirnreifung beeinflussen. Sie haben eine unmittelbare positive oder negative Auswirkung auf hochkomplexe Strukturen im Gehirn, welche sich wiederum im Verhalten widerspiegeln. Die ADHS-Symptomatik kann daher als Fehlanpassung verstanden werden, welche durch eine Vielzahl an Variablen zustande kommt. Neben der genetischen Ausstattung und der pränatalen Geschichte, sind vor allem spezifische Beziehungsangebote zu berücksichtigen, welche aufeinander einwirken und sich wechselseitig beeinflussen. „So entstehen aus einer Summe von interagierenden Faktoren: z.B. genetischen und Umweltfaktoren, der persönlichen Geschichte, von Alter, Risiko-, Schutz- und Resilienzfaktoren.“ (Bürgin & Steck 2007, S. 312-313) Unter Berücksichtigung dieses Wechselspiels von komplexen Faktoren ist keine generalisierte Annahme hinsichtlich der Pathogenese von ADHS mehr möglich.
Des Weiteren bildet die Annahme eines biopsychosozialen Modells auch den Ansatzpunkt für Präventionsmöglichkeiten, welche in Kapitel 11 dieser Arbeit vertieft aufgegriffen werden sollen. Ein mechanisches Modell, welches versucht eine einfache Ursache-Wirkungs-Beziehung herzustellen und die Dynamik der Prozesse im Laufe der Gehirnreifung außer Acht lässt, schließt Präventionsmöglichkeiten automatisch aus, da angenommen wird, dass ein genetischer Defekt, der sich in einem Dopaminmangel widerspiegelt, für die ADHS verantwortlich ist. Berücksichtigt man jedoch zusätzlich Aspekte und Beiträge der Psychoanalyse und anderen psychosozialen Vertreterinnen und Vertretern, könnte in der Integration dieser Perspektiven eine Ausgangsbasis für ein neues Verständnis von ADHS entstehen. Erst durch die Annahme, dass psychosoziale Faktoren ebenso wie biologische Faktoren zur Entstehung von ADHS beitragen, ergibt sich ein Handlungsspielraum auch für die Pädagogik und eine wertvolle Basis für präventive Maßnahmen.
„Normal“ ist ein populäres, selbstverständliches und durchaus zugängliches Wort. Daher sollte es eigentlich leicht fallen Normalität zu definieren, doch „Lexika liefern keine befriedigende Definition, Philosophen streiten über ihre Bedeutung, Statistiker und Psychologen loten sie unermüdlich aus, bekommen sie aber nicht zu fassen, Soziologen bezweifeln ihre Universalität, Psychoanalytiker ihre Existenz; und Ärzte des Leibes und der Seele benagen sie eifrig von den Rändern her.“ (Frances 2013, S. 25) Es zeigt sich, dass Normalität ein frustrierend schwer fassbarer Begriff ist, der sich einer eindeutigen Definition entzieht. Frances (2013) geht davon aus, dass wir alle als anormal gelten, solange sich jemand findet, der tief genug bohrt. In seinem Buch „Normal – Gegen die Inflation psychiatrischer Diagnosen“ wagt er einen Versuch den Angriff gegen das Normale durch eine kritische Auseinandersetzung mit der Psychiatrie und den gängigen Kriterienkatalogen aufzuhalten. (vgl. ebd.) Zudem legt er Normalität als fragilen, unscharfen Begriff fest. (vgl. Frances 2013, S. 64)
Der Bereich des Normalen ist in den vergangenen Jahren stark geschrumpft. Vor allem die expandierende Psychiatrie setzte sich über die schwachen Grenzen des Normalen hinweg. Dabei geht Frances (2013) davon aus, dass psychiatrische Symptome in abgeschwächter Form immer in der normalen Bevölkerung vorhanden sind. (vgl. ebd., S. 136) Aufgrund der Tatsache, dass es keine biologischen Tests oder klare Definitionen gibt, um eine psychische Störung festzustellen und damit das Normale von der Störung abzugrenzen, liegt das Urteil darüber bei mehr oder weniger beeinflussbaren Diagnostikerinnen und Diagnostikern. Wenn die Häufigkeit stark ansteigt, wie es bei ADHS der Fall ist, „kann man darauf wetten, dass es eine neue Mode ist und dass viele, wenn nicht die meisten neu identifizierten ‚Patienten‘ in Wahrheit ‚ziemlich normal‘ sind. Sie wurden falsch etikettiert und werden höchstwahrscheinlich übertherapiert werden.“ (Frances 2013, S. 133) Auch psychologische Tests erlauben keine eindeutige Trennlinie zur Abgrenzung der Normalität. Die Festlegung eines sogenannten Cut-off-Wertes, der eine künstliche Trennlinie zwischen normal und anormal zieht, wird allein vom Kontext her begründet. (vgl. ebd., S. 36-37) „Die psychischen Störungen, die Eingang ins DSM fanden, verdanken ihren offiziellen Status keinem rationalen Ausschlussverfahren. Sie gelangten ins System, und sie sind geblieben – aus praktischer Notwendigkeit, Zufall, allmählicher Verwurzelung, Präzedenz und Trägheit; nicht weil sie einer Reihe von unabhängigen, abstrakten und universellen Definitionskriterien genügten.“ (Frances 2013, S. 43)
Seit Jahren kann beobachtet werden, dass psychiatrische Diagnosen leichter und schneller gestellt werden. Diese Inflation nahm ihren Ausgangspunkt jedoch nicht in der Psychiatrie selbst, sondern in der Allgemeinmedizin. Die Psychiatrie schloss sich diesem Trend an und begann Normalität mehr und mehr zurückzudrängen, was sie tendenziell zur Mangelware werden lässt. (vgl. ebd., S. 125-126) Diagnostische Etiketten aus der Psychiatrie sind zu elastisch geworden. Probleme, die früher als dem Leben zugehörig aufgefasst wurden, gelten heute als psychische Störungen, die behandelt werden müssen. Dabei kostet das maßlose Testen und Therapieren dem Gesundheitssystem nicht nur viel Geld, sondern macht die Menschen vor allem krank. (vgl. ebd., S. 129)
Frances (2013) geht davon aus, dass die Inflation vor allem durch das US-amerikanische Krankenversicherungswesen ausgelöst wurde. US-amerikanische Ärzte müssen eine anerkannte Diagnose stellen, um ihr Honorar zu bekommen. Diese Verordnung wurde erlassen, um nicht notwendige Arztbesuche zu vermeiden, führte jedoch andererseits dazu, dass Störungen bei Menschen diagnostiziert werden, die de facto nicht vorhanden sind. (vgl. ebd., S. 135) Auch die Tatsache, dass Diagnosen häufig von Hausärztinnen und Hausärzten und nicht von psychiatrischen Fachärztinnen und Fachärzten gestellt und Medikamente verordnet werden, kann als weiterer Grund für den gravierenden Anstieg an psychiatrischen Diagnosen und die exzessive Medikation, welche vor allem bei ADHS zu beobachten ist, betrachtet werden. (vgl. ebd., S. 160)
Jedes Jahr werden in den USA 300 Millionen Rezepte für Psychopharmaka ausgestellt. Psychotherapie als alternative Behandlungsform scheint ungeeignet für die industrielle Standardisierung von Produkt und Konsument. Für Psychiaterinnen und Psychiater in den USA zahlt es sich nicht aus Gespräche zu führen oder nach alternativen Möglichkeiten zu suchen. Eine Psychiaterin bzw. ein Psychiater, die oder der beispielsweise zusätzlich zur Medikation ein 50-minütiges Gespräch anbietet, verdient 41 Prozent weniger als eine Kollegin bzw. ein Kollege, der alle 15 Minuten neu Medikationspläne bespricht. (vgl. Frances 2013, S. 166)
Frances (2013) warnt ausdrücklich vor falschen Diagnosen bei „normalen“ Personen, der weiteren Aufblähung der psychiatrischen Inflation und der Begünstigung von unangebrachtem Medikamentenkonsum. Das „-V verschiebt die psychiatrische Diagnostik in die falsche Richtung, wird neue fiktive Epidemien erzeugen und fördert weiteren Medikamentenmissbrauch.“ (Frances 2013, S. 19) Definitionen, wie sie in Klassifikationsmanualen gegeben werden, zielen darauf ab, alle Menschen auf einen gemeinsamen Nenner zu reduzieren. Individuelle Unterschiede, die Persönlichkeit, sowie das soziale Umfeld werden nicht berücksichtigt. Zudem ist die angenommene Grenzlinie zwischen normal und krank nicht so klar, wie sie in den Diagnosemanualen dargestellt wird. (vgl. ebd., S. 52) Als damals die Kriterien für die ADHS im DSM-IV geändert wurden, prognostizierten Expertinnen und Experten eine Zunahme von 15 Prozent. Als im Jahre 1997 Pharmaunternehmen neue und teure Medikamente gegen ADHS herausbrachten und zudem die Bewilligung erhielten bei Eltern und Lehrpersonen direkt zu werben, begann die die Explosion. Es wurde begonnen ADHS als Diagnose zu verkaufen, und die Zahl der Fälle verdreifachte sich. (vgl. ebd., S. 55) Die Lockerung der Kriterien und das Recht direkt beim Verbraucher werben zu dürfen wurde von den Pharmafirmen ausgenutzt. Diese Tendenz sei nach Frances (2013) nicht vorhersehbar gewesen. (vgl. ebd., S. 120) Obwohl er selbst zu der Entstehung der vierten Fassung des DSM-IV einen zentralen Beitrag leistete, warnt Frances (2013) nun vor dem DSM-V, dessen deutsche Übersetzung seit dem Jahr 2014 existiert. Er geht davon aus, dass dieses Manual eine Reihe von Pseudoepidemien auslösen wird und die diagnostische Inflation der vergangenen Jahre zur Hyperinflation anschwellen lässt. „Das DSM-5 ist ein abschreckendes Beispiel für hochfliegenden Ehrgeiz, für Fehler bei der Durchführung und für Ausschluss der Öffentlichkeit.“ (Frances 2013, S. 245) Nach seinen Angaben sind für das DSM-IV sorgfältigste Untersuchungen durchgeführt worden, und es ist dennoch nicht gelungen das Ausbrechen von Epidemien, wie ADHS, vorherzusehen. Praxistests für das DSM-V wurden unter Ausschluss der Öffentlichkeit durchgeführt. Doch, wenn schon das sorgfältig entwickelte DSM-IV zu einem rapiden Anstieg der ADHS-Diagnosen geführt hat, was kommt nun mit der Veröffentlichung des DSM-V auf uns zu? Alleine die Ausdehnung des Alters bei der Erstmanifestation der Symptome wurde vom 7. Lebensjahr auf das 12. Lebensjahr angehoben. (vgl. ebd., S. 246) Frances (2013) sieht in der neuen Fassung das DSM ein sicheres Fundament für „bombensichere“ Modediagnosen. „Wir alle haben Symptome, die zum täglichen Leben gehören und die wir täglich bei unseren Mitmenschen antreffen können. Niemand besitzt eine Definition, die präzise genug ist, um Fehldiagnosen bei zahlreichen Personen zu verhindern, die heute als normal gelten.“ (ebd., S. 253) Es scheint so, als ob die Erarbeitung des DSM-V relativ unreflektiert erfolgte. Das diagnostische Überangebot wurde nicht berücksichtigt und unter Ehrgeiz der Mitarbeiterinnen und Mitarbeiter eine Basis für neue Modekrankheiten geschaffen. Die Journalistinnen Frenkel und Randerath (2015) konnten zudem aufdecken, dass 56 Prozent der DSM-Ausschussmitglieder Verbindungen zur Pharmaindustrie haben. (vgl. Frenkel & Randerath 2015, S. 170) Die Beeinflussung durch die Pharmaindustrie erfolgt dabei sehr subtil und Wissenschaftlerinnen und Wissenschaftler sind sich oft nicht im Klaren darüber, dass auch sie von der Pharmaindustrie gelenkt und gesteuert werden.
Frances geht davon aus, dass der Schaden, der durch das DSM-V entstehen wird, nur schwer wieder gut zu machen sein wird, denn „in einer vernünftigen Welt hätte das DSM-5 genau die entgegengesetzte Richtung eingeschlagen und sich bemüht, die diagnostische Inflation einzudämmen und Therapien auf Situationen zu beschränken, in denen sie wirklich notwendig sind.“ (ebd., S. 290) Insofern scheint es schwierig, der diagnostischen Inflation entgegenzuwirken. Die erneute Lockerung bietet vor allem der Pharmaindustrie breitere Umsatzmöglichkeiten, denn Psychopharmaka und Psychostimulantien für Kinder mit ADHS bieten ein enormes Marktpotential. Die Frage, welchen Beitrag vor allem die Pharmaindustrie zum Anstieg von ADHS leistet, soll im nachfolgenden Kapitel thematisiert werden.
Die Lockerung der Klassifikationskriterien schafft viele neue Patientinnen und Patienten. Während viele gesunde Menschen Medikamente mit potentiell gefährlichen Nebenwirkungen erhalten, profitieren Pharmafirmen von der Pathologisierung normaler Zustände. Gesunden Menschen wird eingeredet, sie seien wenigsten geringfügig krank, und die Zielgruppe der Pharmafirmen dadurch enorm erweitert. „Die Pathologisierung oder Krankheitserfindung ist die hohe Kunst, psychiatrische Krankheiten zu verkaufen, weil sie der effizienteste Absatzmarkt für lukrative Psychopharmaka sind.“ (Frances 2013, S. 58) Die Inflation psychiatrischer Diagnosen brachte der Pharmaindustrie enorme Gewinne ein. „[…] damit hatte sie nicht nur die Mittel, sondern auch ein starkes Motiv, um die diagnostische Blase zu einem sich immer weiter dehnenden Ballon aufzupumpen.“ (ebd., S. 125) Durch die Schaffung neuer Märkte, vor allem durch die Erweiterung der Behandlung von Kindern, einerseits, und die minimale Veränderung der Wirkungsdauer andererseits, gelang es den Pharmariesen in den vergangenen Jahren eine enorme Einkommenssteigerung zu erzielen.
Im Umgang mit den Verbraucherinnen und Verbrauchern werden Nutzen maßlos übertrieben und Risiken bagatellisiert. Die Pharmaforschung entspricht Frances zufolge oft nicht den wissenschaftlichen Standards. Die Daten werden streng überwacht, negative Ergebnisse nie veröffentlicht, während oft zufällig positive Ergebnisse aufgebauscht werden. (vgl. ebd., S. 143) Die Arzneimittelherstellung beeinflusst Entscheidungen von Ärztinnen bzw. Ärzten, Patientinnen bzw. Patienten, Fachzeitschriften, Wissenschaftlerinnen bzw. Wissenschaftler, Berufsverbände, Krankenkassen, Apotheken, Politikerinnen bzw. Politiker, etc. So werden beispielsweise Fortbildungsveranstaltung für Ärztinnen und Ärzte von Pharmavertreterinnen und –vertretern organisiert, sowie Berufsverbände, Fachzeitschriften und Konsumentenschutzgruppen von ihnen finanziert. (vgl. ebd., S. 146) Ärztinnen und Ärzte werden somit wissende und unwissende Komplizen der Pharmareferentinnen und –referenten. Symposien für psychiatrisches Fachpersonal, Vorträge in Krankenhäusern und medizinischen Fakultäten werden größtenteils von der Pharmaindustrie finanziert. (vgl. Frenkel & Randerath 2015, S. 90-94) Aber auch Eltern, die sich im Internet informieren möchten, entkommen dem Einfluss der Pharmariesen nicht. Leicht zugängliche Internetplattformen, auf welche man mit Hilfe der gängigen Suchdienste als erstes stößt, wie www.info-adhs.de, wird von einem Pharmaunternehmen betrieben, welches das Medikament Strattera zur Behandlung von ADHS entwickelte und ausschließlich auf biologische Ursachen verweist. (vgl. Becker 2010, S. 312)
Frances (2013) selbst war am indirekten Medikamentenmarketing beteiligt, was er mittlerweile als inakzeptabel betrachtet. (vgl. Frances 2013, S. 149) Obwohl sich fast alle Pharmariesen bislang Bußgelder und strafrechtliche Verfahren für illegale Verkaufspraktiken eingehandelt haben, regt sich kaum Widerstand gegen ihre Vorgehensweisen. Auch nicht, obwohl sich in der letzten Zeit ein neuer Trend bemerkbar macht. Da der Markt für Erwachsene gesättigt schien, dehnten Pharmafirmen ihre Zielgruppe aus. Somit scheint es kein Zufall zu sein, dass Kinder die jüngsten Opfer psychiatrischer Epidemien sind. „Und Kinder sind besonders dankbare Kunden – hol sie möglichst früh an Bord, und du hast sie ein Leben lang.“ (ebd., S. 149)
Als pensionierter Psychiater vertritt Frances (2013) eine klar biologische bzw. genetische Perspektive. Umweltbedingte Ursachen für ADHS und auch für Autismus hält er für unwahrscheinlich. Er verweist lediglich auf ein mögliches Ungleichgewicht zwischen den Anforderungen, die an das Kind herangetragen werden, und seinen altersbedingten Bewältigungsmöglichkeiten. Alternative ätiologische Faktoren, wie sie beispielsweise die psychoanalytisch-psychosoziale Perspektive liefert, finden auch in seinen Anführungen keinen Raum. Seine Einstellung zur ADHS-Diagnose verhält sich dennoch kritisch: „ADHS greift um sich wie ein Waldbrand. Früher beschränkte es sich auf einen kleinen Kreis von Kindern mit klar definierten Symptomen, die in sehr jungem Alter anfingen und die Betroffenen in vielen Situationen in charakteristische Schwierigkeiten brachten.“ (Frances 2013, S.206) Bis irgendwann jegliche Form der Störung im Unterricht pathologisiert und in weiterer Folge diagnostiziert wurde, sodass mittlerweile 10 Prozent der Schulkinder als ADHS-Kinder gelten. In jeder Klasse befinden sich mindestens zwei Kinder, deren Verhalten medikamentös behandelt wird. ADHS wird immer mehr zur alles erklärenden Diagnose, wenn es um Leistungsschwierigkeiten geht. Und dies nicht nur bei Kindern, sondern mittlerweile auch bei Erwachsenen. (vgl. ebd., S.207)
Auch die Medien berichten von enormen Häufigkeiten hinsichtlich psychischer Störungen – aktuell ist vor allem ADHS. Hier ruft Frances (2013) jedoch dazu auf, diesen Zahlen nicht zu glauben, da diese epidemiologischen Statistiken mit Methoden erstellt werden würden, die fehlerbehaftet seien und Übertreibungen begünstigten. Für solche Studien würden keine Kliniker beauftragt, sondern psychologische Laien, die allein die Anzahl der Symptome heranziehen würden, um ein Kind beispielsweise in die ADHS Gruppe einzuordnen. Die Folge daraus seien stark überzogene Zahlen. Frances widerspricht sich hier insofern, weil er an anderer Stelle beschreibt, dass Diagnosen aufgrund der Kriterien im DSM und aufgrund des Krankenversicherungswesens in den USA tatsächlich ansteigen. (vgl. ebd., S. 136) Die Pharmaindustrie nutzt diese nach Frances „falschen“ Ergebnisse für sich und auch Forschungszentren bevorzugen hohe Zahlen, da dies eine Investition in die weitere Erforschung einer bestimmten Diagnose und deren Ursachen legitimiert.
Nach Frances (2013) trugen vor allem sechs Faktoren zum Anstieg der ADHS-Diagnosen bei: „ein veränderter Wortlaut im DSM-IV; intensive Pharmawerbung in Arztpraxen und Direktwerbung beim allgemeinen Publikum; extensive Medienberichterstattung; Druck vonseiten gestresster Eltern und Lehrer, die ein Interesse daran haben, unruhige Kinder zu bändigen; besondere Förderung und Unterstützung bei vorliegender ADHS-Diagnose; und schließlich der verbreitete Missbrauch verschreibungspflichtiger Stimulantien zur Leistungsverbesserung am Arbeitsplatz und für mehr Freizeitspaß.“ (Frances 2013, S. 207) Dass die Prävalenz von ADHS tatsächlich zugenommen hat, sieht Frances als unwahrscheinlichsten Erklärungsfaktor an. Kinder haben sich nicht verändert, nur die Etikettierungen, die ihnen zugeschrieben werden. Daher geht Frances (2013) davon aus, dass Konzentrationsprobleme und Verhaltensauffälligkeiten, die früher als Charaktereigenschaften galten, heutzutage als psychische Störung eingestuft werden. Die groß angelegte Studie von Morrow (2012) untermauert diese Annahme von Frances. Jungen, die im Dezember zur Welt kamen, wiesen in dieser Studie ein um 30 Prozent höheres Risiko auf eine ADHS diagnostiziert zu bekommen, als gleichaltrige Jungen, die im Januar geboren wurden. Dadurch, dass der Stichtag für die Einschulung am 1. Januar lag, war die Wahrscheinlichkeit einer ADHS-Diagnose bei im Dezember geborenen Jungen – die die jüngsten Kinder in der Klasse waren und in ihrer Entwicklung noch weiter zurück lagen – am größten. Bei den Mädchen, die im Dezember geboren waren, war die Wahrscheinlichkeit einer ADHS-Diagnose um 70% höher als bei jenen, die im Januar zur Welt kamen. Die unreiferen Kinder wurden damit zu kranken Kindern gemacht, die mit Medikamenten behandelt werden sollten. (vgl. Morrow, 2012)
Beim Übergang vom DSM-III-R zum DSM-IV, an dessen Entstehung Frances maßgeblich beteiligt war, wurden nach Frances nur kleine Umformulierungen vorgenommen, um die Definition „frauenfreundlicher“ zu machen. Dennoch gingen Frances, der die Entwicklung des DSM-IV überwachte, und seine Mitarbeiterinnen und Mitarbeiter von einer Zunahme von „lediglich“ 15 Prozent aus. (vgl. Frances 2013, S. 208) Da es die Pharmaindustrie verstand ein geschicktes Marketing zu betreiben, verdreifachten sich die Zahlen. Noch in den 90er Jahren schien ADHS nur eine kleine verschlafene Ecke im Pharmareich zu sein. Tabletten waren als günstige Generika erhältlich und Werbung lohnte sich nicht. Wenige Jahre nach der Erscheinung des DSM-IV änderte sich die Situation jedoch rasant. Neue patentierte Medikamente zur Behandlung von ADHS kamen auf den Markt, den Pharmafirmen wurde das Recht zugestanden Direktwerbung am Verbraucher zu betreiben und die Inszenierung der kindlichen Störung in den Medien setzte ein. „ADHS sei extrem häufig, werde meist übersehen und sei der Grund, weshalb Johnny ein Verhaltensproblem habe und in der Schule nicht so gut lerne.“ (ebd., S. 208) Kinderärztinnen und -ärzte, Hausärztinnen- und -ärzte und Psychiaterinnen und Psychiater wurden von Pharmavertreten aufgesucht, um für die neue Pille zu werben. Obwohl die Medikation von korrekt diagnostizierten Kindern nach Frances als Segen bewertet werden kann, da die Lernleistung verbessert, Rastlosigkeit unterbunden und impulsive Ausbrüche gedämpft werden, stehen diesen Kindern jene gegenüber, die als falschpositive identifiziert wurden. Kindern, denen fälschlicherweise eine ADHS zugeschrieben wurde, werden unnötigen Therapien mit teils schädlichen Nebenwirkungen – Schlafstörungen, Appetitstörungen, Herzrhythmusstörungen, psychiatrische Symptome – ausgesetzt. (vgl. ebd., S. 209) Insofern ist es von enormer Wichtigkeit, dass Ärztinnen und Ärzte, die ADHS-Diagnosen stellen, aufgeklärt werden, dass es alternative Herangehensweisen an die Diagnosestellung gibt, als die von den Pharmavertreterinnen und -vertretern propagierten Methoden. Frances empfiehlt nur bei schwerer Symptomatik sofort eine Diagnose zu stellen und bei leichteren Formen die Entwicklung zu beobachten. Da die Symptome oft Stressreaktionen von Kindern auf die Anforderungen oder Umstände in der Familie, in der Schule oder unter Gleichaltrigen sind, klingen diese oft von selbst wieder ab. Bleiben Symptome bestehen, soll nach Frances auf eine Psychotherapie zurückgegriffen werden und erst im letzten Schritt eine medikamentöse Behandlung begonnen werden. (vgl. ebd., S. 210) Unglücklicherweise hat sich diese Sichtweise – sei es aus Gründen der Profitgier von Seiten der Pharmafirmen, den leichtfertigen Verschreibungspraxen mancher Ärztinnen und Ärzte oder aufgrund der Kostenfrage – nicht in der breiten Öffentlichkeit durchgesetzt. Und so scheinen unzählige Eltern, Lehrpersonen und medizinisches Fachpersonal derzeitige Entwicklungen nicht in Frage zu stellen. „Die Botschaft der Pharmaindustrie – Hals-über-Kopf-Diagnostik und gedankenlose Verschreibungen – beherrscht inzwischen alle Gespräche und macht aus vielen ganz normalen Kindern, denen nichts anderes fehlt, als dass sie für die gestellten Anforderungen noch zu jung sind, voreilig therapierte Psychopatienten.“ (Frances, S. 211)
Trotz seiner eigenen Beteiligung an der Entstehung des DSM-IV, reflektiert Frances dessen Entwicklung sehr kritisch. Obwohl er mit vielen Publikationen, Vorträgen und Auftritten versucht hat, auf die derzeitige Entwicklung der Diagnose ADHS aufmerksam zu machen und zum kritischen Hinterfragen anzuregen, blieb eine Etablierung dieser Perspektive bislang aus. Zu groß scheint der Einfluss der Pharmaindustrie zu sein.
Inhaltsverzeichnis
Hyperaktive Kinder gehören zu unserer Gesellschaft, wie es auch freudvolle, aufgeweckte, ruhige oder ängstliche Kinder tun. Der Unterschied zu diesen ist jedoch, dass Kinder mit ADHS unsere Ordnung eher herausfordern. „Sie stören in einer Art und Weise, die uns fordert, überfordert, uns verstört, der wir immer weniger gewachsen sind.“ (Passolt 2001, S. 9) Da der prozentuelle Anteil jener Kinder, die von der sogenannten ADHS betroffen sind, einen enormen Anstieg erfahren hat, drängt sich die Frage auf, ob Kinder heutzutage wirklich immer häufiger an Aufmerksamkeitsproblemen und motorischer Unruhe leiden, oder ob jemand davon profitiert, wenn Kinder in schwierigen Lebenslagen als „krank“ etikettiert, ihnen Psychostimulantien verabreicht und psychosoziale Faktoren als Gründe für bestehende Auffälligkeiten verdeckt werden. Nach Wenke (2006) bietet das Etikett der ADHS einerseits eine Möglichkeit dem Irritierenden einen Namen geben zu können – wie Dammasch (2006) schreibt „ADHS-endlich hat das Kind einen Namen“. (Dammasch 2006, S. 189) Die daran geknüpfte Hilflosigkeit kann zudem in der wissenschaftlichen Fundierung der ADHS-Forschung verborgen werden. Etikettierte Kinder können dann einfach bestimmten Behandlungen, Aussonderungen und Förderungen zugeordnet werden. Und auch das Geld, welches mit ADHS-Medikamenten verdient wird, kann beteiligte Menschen dazu verleiten, nicht so genau hinzusehen und sich von ihren eigenen Interessen leiten zu lassen. „Man hat es lieber ‚neurochemisch‘ als ‚seelisch‘, weil dann das Problem den Kindern zugeschrieben werden kann.“ (Wenke 2006, S. 8) Für Eltern hat eine Diagnose häufig eine entlastende Funktion, die den malignen Zirkel von aggressiven Verhaltensweisen zwischen Eltern und Kind durchbrechen kann. Doch welche Folgen bedeutet eine solche Diagnose für das Kind? Die Erleichterung für die Eltern, die nun endlich wissen, dass ihr Kind „krank“ ist, birgt für dieses die Gefahr der Stigmatisierung in sich. Betroffene Kinder, denen ADHS diagnostiziert wurde, reagieren unterschiedlich auf ihren Status. Die Reaktionen umfassen eine große Spannbreite und reichen von Schamgefühlen bis zum selbstbewussten Umgang mit ihrer Diagnose und der Medikation. (vgl. Staufenberg 2011, S. 15) In den nachfolgenden Abschnitten werden psychische und soziale Folgen einer ADHS aufgegriffen und insbesondere auf den noch recht unerforschten Sachverhalt der Stigmatisierung bei sogenannten ADHS-Kindern eingegangen.
Theoretische Beiträge und empirische Untersuchungen zu psychischen und sozialen Folgen der ADHS-Symptomatik, sowie ihrer Diagnose, nahmen und nehmen in der wissenschaftlichen Diskussion eine sehr marginale Rolle ein. Eigene Beiträge, die sich ausschließlich mit Folgeerscheinungen beschäftigen, scheinen bislang nicht zu existieren. Einige ADHS-Plattformen im Internet reißen Folgeerscheinungen kurz an, wobei die entstehenden Probleme im schulischen Kontext primär thematisiert werden. „Unter einer ADHS leiden in der Regel die Leistungen in der Schule und Ausbildung.“ (Banaschewski, 2015) Der Leistungsaspekt wird stark hervorgehoben und angeführt, dass ADHS-Kinder trotz normaler Intelligenz nicht in der Lage sind ihr Potential auszuschöpfen. (vgl. MEDICE, 2015) Obwohl Kinder mit ADHS den Gleichaltrigen hinsichtlich der Intelligenz keineswegs nachstehen, werden sie häufig in Sonderschulen oder andere Förderschulen abgeschoben.
Neben diesen Schwierigkeiten haben Kinder mit ADHS vor allem Probleme im sozialen Umfeld. Sie erleben in ihrem Umfeld meist viele konfliktreiche Beziehungen. „Die Konfliktbereitschaft des Kindes, sein impulsives Auftreten und seine mangelnde Anpassungsfähigkeit belasten sein Verhältnis [sowohl] zu anderen Kindern“ (Banaschewski, 2015), als auch zu seinen Eltern und seinen Geschwistern. Nach von Gontard (2014) ist bei 71 Prozent der ADHS-Kinder die Beziehung zu den Eltern belastet, da sich betroffene Kinder kaum an Anweisungen halten. Auch Familienaktivitäten können nur eingeschränkt ausgeübt werden. Von Gontard (2014) beschreibt vor allem die belastete Elternbeziehung, elterlichen Stress, funktionales elterliches Coping, Probleme mit Gleichaltrigen, Probleme mit Lehrpersonen, Suspendierung von Kindergarten oder Schule, Leistungsprobleme und Verletzungen als soziale Folgen der ADHS-Symptomatik. (vgl. von Gontard 2014, S. 23)
Neben Schwierigkeiten in der Elternbeziehung haben Kinder mit ADHS-Symptomatik häufig auch schlechtere Kontakte zu Gleichaltrigen, da sie sich nicht in die Gruppe integrieren und soziale Regeln respektieren können. Damit werden sie häufig zu Außenseitern. In Klassenräumen weichen sie oft auf die Rolle des Klassenclowns aus oder geraten in die Rolle des Sündenbocks. „Weil Kinder und Jugendliche mit ADHS von Gleichaltrigen oftmals als anstrengend empfunden werden, sind Freundschaften tendenziell seltener oder nicht von Dauer.“ (MEDICE, 2015) Die Probleme beziehen sich jedoch nicht nur auf Peers, sondern auch auf Lehrpersonen und Erzieherinnen bzw. Erzieher.
Aufgrund dieser schwierigen Beziehungen und dem Ausbleiben von Erfolgserlebnissen können diese Kinder oft kein positives Selbstwertgefühl und kein gutes Selbstvertrauen entwickeln. „Die Ablehnung der Mitmenschen kann zu psychischen Folgen in Form von mangelndem Selbstwertgefühl, sozialem Rückzug, Depressionen, Drogenproblemen bis hin zu erhöhter Selbstmordgefahr führen.“ (Banaschewski, 2015)
Tietgen (2015) verweist auf massive Beeinträchtigungen in allen Lebensbereichen und Lebensabschnitten. Und auch Eltern können vom sozialen Ausschluss bedroht werden. Da ADHS-Kinder die gewünschte Ordnung durcheinander bringen, werden Eltern oft zu Festen eingeladen, mit der Bitte ihre Kinder aber nicht mitzubringen.
Das Kind mit einer sogenannten ADHS steckt in einem malignen Zirkel fest. Von den Gleichaltrigen sozial isoliert und von vielen Erwachsenen als „Leistungsverweigerer“ abgelehnt, wird es auf seine negative ADHS-Rolle festgelegt und stigmatisiert. Im nachfolgenden Kapitel sollen die Begriffe des Stigmas und der Stigmatisierung geklärt werden, um im Anschluss auf die Stigmatisierung von ADHS-Kindern im Speziellen eingehen zu können.
Der Begriff „Stigma“ wurde von Goffman (1967) in die soziologische Diskussion eingeführt und bezeichnet eine Eigenschaft einer Person, „[…] die zutiefst diskreditierend ist.“ (Goffman 1967, S. 11) Ein Individuum „[…] besitzt ein Merkmal, das sich der Aufmerksamkeit aufdrängen und bewirken kann, dass wir uns bei der Begegnung […] von ihm abwenden. […] Es hat ein Stigma, das heißt, es ist in unerwünschter Weise anders, als wir es antizipiert hatten.“ (ebd., S. 13) Aus dieser Definition geht hervor, dass sich Stigmata nur in sozialen Relationen darstellen können. Hohmeier (1975) schlägt im Gegensatz zu Goffman vor, den Begriff „Stigma“ nicht für ein Merkmal selbst, „[…] sondern für die negative Definition des Merkmals bzw. dessen Zuschreibung zu verwenden. […] Ein Stigma ist danach der Sonderfall eines sozialen Vorurteils gegenüber bestimmten Personen, durch das diesen negative Eigenschaften zugeschrieben werden.“ (Hohmeier 1975, S. 2) Ebenso wie Vorurteile wirken Stigmata auf der Ebene der Einstellungen, wobei es noch nicht im tatsächlich gezeigtes Verhalten geht.
Der Begriff „Stigma“ muss getrennt vom Begriff der „Stigmatisierung“ definiert werden. „Stigmatisierung ist das Verhalten auf Grund eines zu eigen gemachten Stigmas. Stigmatisierungen knüpfen bei Merkmalen von Personen an.“ (Cloerkes 2000, S. 1) Ein verbales oder aber auch ein non-verbales Verhalten, das jemanden gegenüber aufgrund eines Stigmas gezeigt wird, kann damit als Stigmatisierung aufgefasst werden. Als stigmatisiert gelten dann all jene Personen, denen negative Merkmale zugeschrieben werden.
Unter gewissen Bedingungen kann wahrscheinlich jedes Merkmal zu einem Stigma werden, nur scheinen sich einige eher dafür anzubieten als andere. Meist knüpfen Stigmatisierungen bei sichtbaren oder unsichtbaren Eigenschaften einer Person an, die von der gesellschaftlichen Majorität abweichen und nicht dieselben Leistungen erbringen können, wie Kinder mit ADHS. Die Sichtbarkeit eines als negativ definierten Merkmals erleichtert die Stigmatisierung. Zur Stigmatisierung bei unsichtbaren Merkmalen kommt es meist aufgrund bestimmter Verdachtsmerkmale. Der Kontakt zu einer psychiatrischen Einrichtung oder einer anderen Kontrollinstanz repräsentiert beispielsweise ein solches Verdachtsmerkmal. (vgl. Hohmeier 1975, S. 3)
Charakteristisch für ein Stigma ist nicht nur die negative Definition eines vorhandenen Merkmals, sondern auch die Zuschreibung von weiteren negativen Eigenschaften und Unvollkommenheiten, die objektiv nicht mit dem tatsächlichen Merkmal in Verbindung stehen. Die Wahrnehmung eines als negativ definierten Merkmals führt folglich dazu, dass der Person weitere unvorteilhafte Eigenschaften zugeschrieben werden. „Diese Zuschreibung weiterer Eigenschaften kennzeichnen Stigmatisierungen als Generalisierungen, die sich auf die Gesamtperson in allen ihren sozialen Bezügen erstrecken.“ (ebd.) Ein Kind mit ADHS ist demnach nicht nur hyperaktiv und hat Aufmerksamkeitsprobleme, sondern ist auch nicht intelligent und im Sozialkontakt schwierig zu erreichen. Stigmatisierungen sind folglich soziale Vorurteile, gekennzeichnet von der Komplexität ihrer Inhalte. Dabei bestehen sie einerseits aus kognitiven Aussagen über Eigenschaften bestimmter Personen und enthalten zudem Bewertungen dieser Eigenschaften. Außerdem geben Stigmatisierungen implizit oder explizit an, wie man sich einer bestimmten Person gegenüber zu verhalten hat. (vgl. ebd.; Cloerkes 2009, S. 209)
Seit der Einführung des DSM-V im Jahre 2013 wird ADHS nicht mehr als Störung des Sozialverhaltens klassifiziert, sondern unter „Neurodevelopmental Disorders“ zusammengefasst. Auch das Kriterium für die Erstmanifestation wurde, wie bereits erwähnt, vom 7. Lebensjahr auf das 12. Lebensjahr angehoben und die Anzahl der notwendigen Symptome ab dem 17. Lebensjahr reduziert. Aufgrund dieser Veränderungen ist davon auszugehen, dass die Anzahl der betroffenen Kinder und die Medikalisierung kindlicher Verhaltensweisen weiterhin ansteigen werden. Mit der Pathologisierung und Etikettierung gehen nicht nur die oben bereits erwähnten Folgen einher, sondern auch die Stigmatisierung von betroffenen Kindern und deren Eltern wird begünstigt. Wiener et al. (2012) berichten von vier Gründen, warum insbesondere ADHS-Betroffene mit Stigmatisierungen konfrontiert werden. Erstens, ADHS ist keine unmittelbar sichtbare Störung, weshalb Gründe für die Verhaltensauffälligkeiten dem Gegenüber nicht erschließbar sind. Zweitens, gilt ADHS als „lebenslange Erkrankung“, was mit einer höheren Diskriminierungswahrscheinlichkeit zusammenhängt. Drittens, wird ADHS von den Medien häufig unter negativen Blickwinkel portraitiert. Und viertens, gehen Personen davon aus, dass Verhaltensweisen kontrolliert werden können. Stigmatisierungen geschehen seltener, wenn Verhaltensweisen als unkontrollierbar angenommen werden.
Generell vorherrschende Klischees zu psychischen Erkrankungen begünstigen dabei die Stigmatisierung von ADHS-Betroffenen zusätzlich. Laienvorstellungen zu psychischen Erkrankungen, wie „Dummheit“, „Kriminalität“, „Denkstörung“ oder „Unberechenbarkeit“ führen dazu, dass das Bild der Betroffenen als nicht „normal“ wahrgenommen wird. (vgl. Helperior ® Köln, 2015) Das heißt, Kinder, die von einer ADHS betroffen sind, haben nicht nur mit der Erkrankung selbst, sondern auch mit Unwissen, Ablehnung und Stigmatisierung zu kämpfen. „Individuals suffering from a mental illness may not only encounter challenges related to the specific symptomatology of the disorder. Emotional turmoil, including shame, may also ensue from the stigma that others have regarding the disorder.” (Bell, Long, Garvan & Bussing 2011, S. 184) Negative Erfahrungen machen betroffene Kinder vor allem in der Schule im Umgang mit anderen Kindern. Aber auch vielen Lehrkräften fehlt es an Wissen über ADHS. Damit erhalten Kinder nicht die Unterstützung, die sie bräuchten, um ihr Potential entfalten zu können und werden in vielen Fällen in Sonderschulen abgeschoben.
Auch Eltern von ADHS-Kindern werden oft von mit Unwissen und Vorurteilen konfrontiert. „The effects of stigma are not confined to the targeted individual, but may also impact the families and friends of the stigmatized individual who may in turn experience courtesy stigma resulting from an affiliation with the stigmatized person” (ebd.) Nach Angaben von Wiener et al. (2012) gibt es viele Personen, die angeben, Abstand von einem ADHS-Kind und dessen Eltern halten zu wollen – beispielsweise Eltern, die wollen, dass ihr Kind nicht mit einem ADHS-Kind spielt. „Unartig, schlecht erzogen, geistig behindert – so lauten die ablehnenden Urteile, die das Leid der betroffenen Familien noch vergrößern.“ (Ellwanger, 2015)
In weiterer Folge, kann das ganze Verhalten eines Kindes reduktionistisch mit dem Stigma ADHS begründet werden. „Auch besteht die Gefahr, dass bestimmte hervorstechende Charaktermerkmale nicht mehr als solche, sondern vielmehr als störungsbedingt ‚ADHS-typisch‘ wahrgenommen werden, was Identitätskonflikte auf Seite des Betroffenen implizieren kann.“ (Helperior ® Köln, 2015) Wird das ADHS-Kind mit stigmatisierenden Haltungen und Bestrafungen konfrontiert, verändert sich sein Selbstbild und sein Selbstwirksamkeitsgefühl. „Die geschmälerten Selbstwirksamkeitserwartungen äußern sich dann häufig in selbsterfüllenden Prophezeiungen (self-fulfilling-prophecies), bei denen das Selbstbild der Betroffenen durch die ständige Bewusstwerdung der eigenen Andersartigkeit nach und nach dem von anderen suggerierten Fremdbild zu entsprechen beginnt.“ (ebd.) Auch Frances (2013) spricht davon, dass Etiketten auch selbsterfüllende Prophezeiungen sein können. (vgl. Frances 2013, S. 169) Das heißt, die zugeschriebene Rolle wird übernommen, was dann zu weiteren Stigmatisierungen führt. Am Beispiel ADHS würde dies bedeuten, dass ein betroffenes Kind, dem die Rollen des „Klassenclowns“, „Zappelphilipps“ oder „schlechten Schülers“ zugeschrieben werden, diese Rollen internalisiert, wodurch das Verhalten des Kindes noch verstärkt und jenes mit weiteren Stigmatisierungen konfrontiert wird.
Ein Individuum, das mit Stigmatisierungen zu kämpfen hat, beginnt in der Regel Strategien zur Bewältigung zu entwickeln, um seine eigenen Identität aufrechtzuerhalten bzw. wieder herzustellen. Die Autoren der Internetseite ADHSpedia von Helperior ® (2015) führen vier Coping-Strategien an:
-
Korrektur des Stigmas: Stigmatisierte versuchen sich so gut wie möglich an die Normalität anzupassen. ADHS-Betroffene versuchen beispielsweise ihre Impulsivität bewusst zu unterdrücken. Dies gelingt meist jedoch nur sehr kurzzeitig.
-
Abspaltung des Stigmas: Es kommt zur Abspaltung des Stigmas, wenn betroffenen Personen sich nicht an das Stigma anpassen und ihre eigenen Normalität konstruieren. Sie versuchen beispielsweise nicht ihre ADHS-Symptome zu verstecken, sondern definieren sie für sich in normales Verhalten um. „Diese Strategie kann den Betroffenen die Akzeptanz der Mitmenschen verschaffen und diesen helfen, den Betroffenen zu verstehen.“ (ebd.)
-
Selbststigmatiserung/Identifikation mit dem Stigma: Sehen sich betroffene Menschen mit einem wenig verständnisvollen psychosozialen Umfeld konfrontiert, bleibt ihnen oft nur die Möglichkeit sich mit dem zugewiesenen Rollenbild zu arrangieren. Wie bereits erwähnt, werden Rollenbilder, beispielsweise die Rolle des Klassenclowns, übernommen und auch zur Schau gestellt, da dies für das Kind oft die einzige Möglichkeit darstellt soziale Anerkennung zu erfahren.
-
Sozialer Rückzug: ADHS ist für andere Menschen nicht sofort sichtbar. Betroffene Personen befürchten jedoch häufig auf abwertendes, stigmatisierendes Verhalten zu stoßen, sobald ihre Störung offensichtlich wird und ziehen sich deshalb zurück. „Diese Möglichkeit kann von den Betroffenen als große Gefahr wahrgenommen werden, sodass sie in sozialen Interaktionen durch die Angst, ihr Stigma könnte sichtbar werden, stets angespannt und in Alarmbereitschaft sind.“ (ebd.)
Da die soziale und emotionale Entwicklung bei Kindern stark beeinflussbar ist, ist davon auszugehen, dass insbesondere Kinder und Jugendliche an den Folgen von Stigmatisierungen leiden. Kinder haben noch keine gefestigte Identität, weshalb sie sich an Zuschreibungen von Familienmitgliedern und Freundinnen bzw. Freunden orientieren. Das Feedback, das sie von anderen Kindern und Erwachsenen erhalten, wird internalisiert und in das Selbst integriert. (vgl. Wiener et al. 2012, S. 234) Insofern ist davon auszugehen, dass mit ADHS-diagnostizierte Kinder vor allem auf die Coping-Strategie der Selbststigmatisierung bzw. Identifikation mit der Stigmatisierung zurückgreifen, was ihr Selbstvertrauen und Selbstbewusstsein nachhaltig schädigt. „Although the full impact of stigma on youth has yet to be explored, it appears that children readily internalize negative perceptions held by others about their disorders. For instance, stigma has been shown to result in feelings of isolation and hopelessness.” (Bell et al. 2011, S. 185)
Wiener et al. (2012) untersuchten erstmals die Situation von stigmatisierten Kindern und zeigten auf, dass ADHS-Kinder vor allem fürchten ihre Eltern, Peers und Lehrpersonen zu belasten, dass ADHS-Kinder sich aufgrund ihres Verhaltens anders behandelt fühlen, und, dass ihre Eltern aufgrund ihres Verhaltens beschämt sind. (vgl. Wiener et al. 2012, S. 233) Dieser Studie zufolge, fühlen sich ADHS-Kinder mehr aufgrund ihres Problemverhaltens stigmatisiert, als primär wegen ihrer Störung. Und zwar, weil sie aufgrund ihres nicht kompatiblen Verhaltens im Klassenzimmer mit den Erwartungen der Lehrpersonen, ständig ermahnt werden. „Teachers may, as a result, frequently remind these children to pay attention, stay seated, stop talking, get started on their work, and so forth.” (ebd., S. 234)
Bislang existieren nur einige wenige Untersuchungen, die sich mit der Situation von ADHS-Kindern auf sozialer und psychologischer Ebene auseinandersetzen. Mit der Ausnahme der Literatur, welche für dieses Kapitel verwendet wurde, konnte ich keine Beiträge finden, die sich mit der Stigmatisierung von ADHS-Kindern beschäftigen. Insofern sind weitere Forschungsbemühungen – vor allem von Seiten der Pädagogik – notwendig, die sich mit der Situation betroffener Kinder beschäftigen.
ADHS und Pädagogik: Kann die ADHS-Symptomatik als sinnvolles Verhalten begriffen werden? Und existieren Möglichkeiten zur Prävention?
Inhaltsverzeichnis
Nahezu jeder Beitrag, der sich mit ADHS beschäftigt, beginnt mit dem einleitenden Satz „Die Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung ist derzeit die häufigste Störung im Kindes- und Jugendalter“. Doch was kennzeichnet eine Störung bzw. eine Auffälligkeit überhaupt? Wie Sauerbrey und Winkler (2011) angeben, hat der Ausdruck „Störung“ einen verräterischen Beigeschmack, der im Umgang mit Menschen absichtsvoll herabsetzend wirkt und stark an technische Geräte erinnert. Wenn diese ausfallen oder nicht mehr so funktionieren wie geplant, müssen Ersatzteile organisiert oder die Maschine neu programmiert werden, damit sie keine Abweichung von den Normwerten mehr zeigt. In ähnlicher Weise verhält es sich bei Kindern und Jugendlichen, welche augenscheinlich eine Auffälligkeit oder Störung aufweisen. Aber „Wer ist eigentlich das Subjekt der Auffälligkeit, das Kind selbst oder die Beobachter, die weniger an der Eigentümlichkeit des Kindes interessiert sind, sonder mehr Normen (oder heute: Standards) gehorchen, die überhaupt erst zwischen Normalität und Auffälligkeit unterscheiden lassen?“ (Sauerbrey & Winkler 2011, S. 7-8) Aus pädagogischer Sicht scheint es im Allgemeinen fragwürdig von einer Störung zu sprechen, die im Kind verortet wird. Störungen werden immer von außen wahrgenommen. An dieser Stelle soll darauf hingewiesen werden, dass nicht angezweifelt wird, dass es pathologische Fälle von ADHS gibt – die Grenzen zur pathologischen Auffälligkeit sind jedoch fließend. (vgl. Sauerbrey 2011, S. 61) Interventionen, die Kindern verordnet werden, um ihre Aktivitäten zu kontrollieren und disziplinieren werden durch das Vorhandensein bestimmter Normen veranlasst. Ethische Aspekte werden hier nur marginal berücksichtigt. Das Nachdenken über ADHS endet meist in pharmakologischen und therapeutischen Ansätzen, die verdinglichend und objektivierend sind. „Man will sie [die Kinder] bearbeiten, eben als Störenfriede, vielleicht aber auch um ihrer selbst willen, damit sie in ihren Entwicklungs- und Bildungsprozessen zu sich selbst finden können […]“ (ebd., S. 8) Dieser „technische“ Blick auf ADHS verstellt Möglichkeiten eines alternativen Umgangs, wo insbesondere die Pädagogik einen Anknüpfungspunkt finden könnte. Es soll nicht bestritten werden, dass ADHS tatsächlich existiert. Der medizinische und therapeutische Umgang mit Kindern wurde jedoch längst auch in die wirtschaftende Industrie eingebaut, weshalb davon ausgegangen werden kann, dass ADHS in einem bestimmten Maße produziert wird. Und auch der Rückgang der Kinderzahlen, mit der eine steigende Aufmerksamkeit für das einzelne Kind einhergeht, kann in Zusammenhang mit den steigenden ADHS-Diagnosen betrachtet werden. Der zunehmende Trend Kinder als Investitions- und Optimierungsobjekte zu sehen, bietet normalisierenden Interventionen einen fruchtbaren Nährboden. (vgl. ebd., S. 9) „Der Kampf der Eltern für die möglichst erfolgreiche Zukunft des Nachwuchses freut die Wirtschaft. Um die Kinder und ihre psychische und auch körperliche Optimierung schart sich mittlerweile eine regelrechte Dienstleistungsentourage, die von Nachhilfe über Spiel-, Sprach- und Ergotherapie alles im Sortiment hat.“ (Frenkel & Randerath 2015, S. 42)
Trotz der vorhandenen wissenschaftlichen Forschung sind Entstehungsbedingungen von ADHS noch nicht eindeutig geklärt. Bislang war und ist ADHS ein psychiatrisch-medizinisches Konstrukt. Schwerpunkte der Forschung liegen auf der Genetik und der Hirnforschung, weshalb Publikationen zur ADHS überwiegend aus diesen wissenschaftlichen Disziplinen entstammen. Von psychologischer Seite entworfene Interventionsstrategien basieren auf naturwissenschaftlichen Grundlagen und die soziologische Forschung zu ADHS existiert im deutschsprachigen Raum nur am Rande. Die Position der Pädagogik und der Erziehungswissenschaft scheint im wissenschaftlichen Diskurs zu ADHS noch relativ unklar. „Der Stellenwert der Pädagogik im ADHS-Geschehen bleibt deshalb sowohl in theoretischer als auch in praktischer Hinsicht unbestimmt: Es scheint, als stünde die Pädagogik beim Thema ADHS einerseits im Zentrum und andererseits am Rande.“ (Becker 2010, S. 271) Becker (2007) analysierte verschiedenste pädagogische Zeitschriften hinsichtlich der Thematik der ADHS. „In pädagogischen Zeitschriften findet sich eine Vielzahl an Vorschlägen zum Umgang mit hyperaktiven und aufmerksamkeitsgestörten Kindern. Immer wieder wird dabei auf die Bedeutung eines geordneten Zeitablaufs, wiederkehrender Strukturen und Rituale, unmittelbare Belohnungen und Konsequenzen für unerwünschtes Verhalten hingewiesen.“ (Becker 2007, S. 197) Die Autorinnen und Autoren orientieren sich dabei meist an verhaltenstherapeutischen Interventionen. Neben der Rezeption verhaltenstherapeutischer Maßnahmen überwiegt in der ADHS-Diskussion in pädagogischen Zeitschriften die Auseinandersetzung mit biologischen Erklärungsmodellen, das heißt, die Diskussion folgt großteils dem Mainstream-Ansatz. (vgl. ebd.) Kaum eine Autorin oder ein Autor kommt ohne Verweis auf neurobiologische Erklärungsmodelle aus. „Interessant ist in diesem Zusammenhang, dass sich kein Autor für eine ausschließlich umweltbedingte Genese der ADHS ausspricht – auch biologie-kritische Autoren negieren den möglichen Einfluss genetischer Prädispositionen (auf die Hirnentwicklung) nicht.“ (ebd., S. 198) Ein Teil der Pädagoginnen und Pädagogen scheint folglich dem biologischen Modell zwar zu misstrauen, eine klare Zurückweisung dieser findet jedoch nur bei jenen statt, die ADHS als soziales Konstrukt auffassen und bei denen die Genetik-Umwelt-Diskussion dadurch erst gar nicht in den Blick gerät.
Becker (2007) berichtet davon, dass eine rein pädagogische Perspektive über alle analysierten Beiträge aus pädagogischen Zeitschriften nicht ausgemacht werden konnte. „Die Zurückweisung von ADHS erfolgt mit theoretischen Anleihen aus der Soziologie und Sozialpsychologie, die allerdings kaum expliziert werden. Die affirmative Position stützt sich auf den Grundlagendiskurs der Kinder- und Jugendpsychiatrie bzw. –Medizin, der als homogener wahrgenommen wird und dessen innere Kontroversen ausgeblendet werden. Die kritische Position steht diesem Grundlagendiskurs zwar skeptisch gegenüber, doch auch sie nutzt ihn als Vorlage zur Diskussion und orientiert sich an den gängigen Begrifflichkeiten.“ (ebd.)
Berücksichtigt man die einschlägigen Beschreibungen in der allgemeinen Literatur zu ADHS, werden zwei Funktionen offenbar, welche der Pädagogik zugeschrieben werden. Einerseits spielt die Schule eine wichtige Rolle bei der „Entdeckung“ von ADHS und andererseits wird pädagogisches Handeln als möglicher positiver oder negativer Einflussfaktor auf den Verlauf der Störung thematisiert. (vgl. Becker 2010, S. 273) Becker (2010) beschreibt die institutionalisierte Form der Pädagogik als Entdeckungsfunktion der Medizin, da es meist Lehrpersonen sind, die Eltern erstmals auf eine mögliche ADHS hinweisen, wenn sich Kinder in der Schule nicht „adäquat“ verhalten. Bemerkenswerterweise liegt jedoch eine hohe Diskrepanz zwischen der offiziellen Prävalenzrate und den Krankheitsschätzungen von Lehrpersonen, welche ungefähr 12,5 Prozent höher liegen, vor. (vgl. Haubl 2007, S. 171) „Lehrerinnen, Erzieherinnen und sogar Ärzte und Bekannte der Familie definieren etwas als Ausdruck einer ADHS, das in vielen Fällen keine ADHS ist, und sie tun das deshalb, weil die typischen ADHS-Symptome pädagogisch hoch anschlussfähig sind.“ (Becker 2010, S. 274) Wird der Verdacht auf eine ADHS geäußert, geschieht dies meist in unmittelbaren Zusammenhang mit schulischen Problemen. Da sich der Großteil der definierten Kriterien für eine ADHS auf schulische Kontexte bezieht, verwundert dieser Sachverhalt nicht. In allen beschriebenen Kriterien geht es darum, dass ein Kind entweder etwas tut, was es nicht tun sollte oder etwas nicht tut oder kann, was es eigentlich können sollte. Das heißt, die Klassifikation der ADHS ist unmittelbar auf die Pädagogik angewiesen – ohne Pädagogik gäbe es keine Klassifikation der ADHS. Die Kriterien sind nicht medizinisch-objektiv, sondern pädagogisch-normativ. (vgl. ebd., S. 275-277) Des Weiteren gilt anzumerken, dass Eltern dem Urteil der Pädagoginnen und Pädagogen tendenziell trauen und deren Einschätzungen nur selten hinterfragen, obwohl diese meist keinerlei tiefergehenden Wissen über ADHS besitzen. Die Tatsache, dass viele Lehrpersonen eine ADHS zu entdecken glauben, wo keine vorherrscht, muss insofern kritisch reflektiert werden, da „eine steigende Anzahl von Verdachtsfällen (auf Seite der Pädagogen) […] mit einer steigenden Anzahl von (Fehl-)Diagnosen (auf Seite der Ärzte) einher [geht], die wiederum zu einer verstärken (sic!) öffentlichen Wahrnehmung des Themas und dadurch zu einer stärkeren Sensibilisierung und potenziell zu mehr Verdachtsfällen führte.“ (ebd., S. 279) Lehrkräfte hätten die Wahl anstelle des ADHS-Verdachts den Eltern einfach ihre Beobachtungen zu schildern und mit ihnen und dem Kind gemeinsam eine Problemlösung zu versuchen. Viel häufiger ist es jedoch der Fall, dass Eltern zur Abklärung einer ADHS aufgefordert werden. (vgl. ebd., S. 281) Es gehört jedoch nicht zu den Aufgaben einer Lehrperson über mögliche psychische Erkrankungen zu spekulieren.
„Im pädagogischen Diskurs wurde und wird ADHS bis heute weitgehend als abweichendes Verhalten beschrieben. Streng genommen finden sich jedoch kaum unmittelbar erziehungswissenschaftliche Beiträge zum Thema ADHS, schon gar keine, die als klassisch allgemeinpädagogisch zu bezeichnen wären.“ (Sauerbrey & Winkler 2011, S. 10-11) Der Ansicht dieser Autoren zufolge reagierte die Erziehungswissenschaft bislang abwartend und bezog sich auf das biologische Modell und daraus abgeleitete psychologische Interventionsmöglichkeiten. Sauerbrey und Winkler (2011) verfolgten mit ihrem Buch „Pädagogische Anmerkungen zur Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung“ daher das Ziel zu zeigen, dass die Erziehungswissenschaft mit ihren interdisziplinären Zugängen zur Klärung des Sachverhaltes ADHS beitragen kann. Die Autoren maßen der Erziehungswissenschaft sogar die Rolle des Vermittlers zwischen den oben thematisierten scheinbar unvereinbaren Positionen an.
In der breiten Öffentlichkeit, sowie in den wissenschaftlichen Diskursen und der therapeutischen Praxis, fehlt bislang jedoch überwiegend ein reflexiver pädagogischer Grundgedanke. Und gerade weil ADHS nicht so eindeutig ist, wie uns Diagnosemanuale suggerieren, bietet sich hier insbesondere für die Pädagogik und die Erziehungswissenschaft Raum für eine kritische Auseinandersetzung. Richtet man einen Blick auf die Diagnosekriterien (vgl. Kapitel 3.1. und 3.2.) wird deutlich, dass der Großteil der genannten Kriterien in pädagogischen Settings und Institutionen offensichtlich werden. Die genannten Defizite werden einerseits dann bemerkt, wenn Kinder in Interaktion mit anderen Personen treten und andererseits, wenn Kinder mit bestimmten Leistungsanforderungen konfrontiert werden. Dies geschieht normalerweise mit dem Eintritt des Kindes in eine pädagogische Institution, wie Kindergarten oder Schule. Wie bereits erwähnt, sind es meist Lehrpersonen oder Kindergartenpädagoginnen bzw. –pädagogen, die erstmals auf die Störung aufmerksam werden und Eltern dazu raten, ihr Kind auf ADHS testen zu lassen oder eine Beratungsstelle aufzusuchen. (vgl. Becker 2007, S. 187) Doch nicht jedes Kind, das in der Schule unaufmerksam ist, muss „gestört“ sein. Über- oder Unterforderung können auch zur Entstehung des Symptoms Unaufmerksamkeit beitragen. „Hinter einer Aufmerksamkeitsdefizitsymptomatik können sich folglich auch Erziehungs- und Entwicklungsdefizite oder eine unangemessene Schulsituation verbergen.“ (Amft 2006, S. 74) Pegel (2003) sieht es als Aufgabe der Pädagogik dieser Psychiatrisierung und Medikalisierung kindlicher Auffälligkeit entgegen zu wirken, darauf zu reagieren und geeignete Strategien zu entwickeln, damit auch sogenannte ADHS-Kinder sinnvoll in den Unterricht einbezogen werden können. „Zuzusehen, wie aus dem Zappel-Philipp ein ADHSler wird und zu akzeptieren, dass die damit verbundenen Probleme externalisiert und in die Hände von Psychiatern gelegt werden, zeugt allein vom Defizit der Pädagogik selbst. Sie delegiert das, was zu ihrem genuinen Aufgabenfeld zählt, nämlich die Unterrichtung und Erziehung von Jugendlichen, an eine andere Berufsgruppe – die der Ärzte und Psychiater – und stellt sich durch die Diagnose einer Krankheit als unzuständig dar.“ (Pegel 2003, S. 51)
Die Diagnose ADHS, welche von einer Ärztin bzw. einem Arzt oder einer Psychiaterin bzw. einem Psychiater diagnostiziert wird, konfrontiert das betroffene Kind oder den Jugendlichen mit der dargestellten Tatsache, dass mit ihm „etwas nicht stimmt“. Das weitere Vorgehen ist dann in der Regel pharmakologisch oder therapeutisch. Nur selten werden primär pädagogische Lösungen und Interventionen für die Betroffene empfohlen oder in Anspruch genommen. (vgl. ebd., S. 15) Das heißt, das medizinische Paradigma herrscht nicht nur in der ADHS-Forschung vor, sondern auch in der Versorgung der betroffenen Kinder und Jugendlichen. Der pädagogische Diskurs bleibt im Hintergrund, obwohl ADHS in pädagogischen Handlungszusammenhängen auftritt. „Für Disziplin und Profession der Pädagogischen stellt die Debatte über die Medikation ein besonderes Problem dar, weil sie sich mit einem Deutungsmuster konfrontiert sieht, das kindliches Verhalten nach einem medizinischen Modell klassifiziert und behandelt und der Pädagogik häufig nur einen relativ geringen, reaktiven Einfluss darauf zubilligt.“ (Becker 2007, S. 186) Wie viele mit ADHS diagnostizierte Kinder eine Therapie machen, konnte aus verschiedensten Quellen nicht entnommen werden. Es wird jedoch davon ausgegangen, dass weltweit ca. 80 Millionen Kinder mit Psychostimulantien behandelt werden, in Deutschland sind es ca. 400000 Kinder. (vgl. Leuzinger-Bohleber 2006, S. 11) Von vielen Psychiaterinnen und Psychiatern wird dies als Fortschritt in der Therapie von ADHS gewertet, obwohl Fehlverordnungen sehr wahrscheinlich sind. Welches Signal den betroffenen Kindern mit der medikamentösen Behandlung gesendet wird, wird selten thematisiert. Sie haben keine Möglichkeit „[…] herauszufinden, wer sie wirklich sind. Sie erfahren nicht, dass sie um ihrer selbst willen geliebt werden. Mit allem, was zu ihnen gehört. ‚Was wird den Kindern mit der Pillengabe signalisiert? Du bist nur liebenswert, wenn du sie nimmst?‘“ (Frenkel & Randerath 2015, S. 78) All diese Komponenten und ihre Auswirkungen auf das weitere Leben der betroffenen Kinder sind bislang unklar und nicht erforscht.
Neben der pharmakologischen Therapie existiert eine Reihe weiterer therapeutischer Ansätze. Vor allem verhaltenstherapeutische Maßnahmen dominieren nicht medikamentöse Interventionen. Das heißt, neben dem medizinischen und psychiatrischen Fachpersonal, welches für die Diagnosestellung und medikamentöse Behandlung des ADHS-Kindes zuständig ist, wird die Therapie von verschiedenen Psychotherapeutinnen und –therapeuten übernommen. Pharmakotherapie und Psychotherapie sind zum unverzichtbaren Mittel sozialer Anpassung geworden. (vgl. Amft 2006, S. 89) Die Rolle der Pädagoginnen und Pädagogen bleibt auf eine passive Beobachter- und Überwachungsfunktion beschränkt. Spezifisch pädagogische Interventionen bei ADHS existieren bislang nicht, sondern beschränken sich auf eine Auswahl alltagstauglicher Methoden aus der Verhaltenstherapie. (vgl. Becker 2007, S. 188) Wie bereits in Kapitel 6 angeführt, reichen bislang erstellte, angeblich biopsychosoziale, Modelle nicht über die Medizin und die Psychologie hinaus, was den Handlungsspielraum der Pädagogik stark einschränkt. Ein ganzheitliches, integratives und interdisziplinäres biopsychosoziales Modell der ADHS ist notwendig, um auch der Pädagogik Handlungsspielräume und Handlungsmöglichkeiten zu gewähren. Andererseits führt Becker (2007) an, dass die Pädagogik selbst bislang kaum empirische Untersuchungen zur ADHS-Debatte beigesteuert habe und deshalb nicht in ADHS-Modellen berücksichtigt würde. Dies scheint insofern erstaunlich, da gerade bei dieser Diskussion der Gedanke der Perfektionierung des Menschen – auch mit Hilfe von Medikamenten – grundlegend ist und sich die Frage nach dem Wandel des Menschenbildes geradezu aufdrängt. (vgl. ebd., S. 199)
Erst durch die Not der Lehrpersonen an Schulen, entwickelten sich in letzter Zeit einige Hinweise für Lehrerinnen und Lehrer, welche Rahmenbedingungen dem ADHS-Kind das Lernen erleichtern können. Der Markt für Ratgeberliteratur, in der sich meist empirisch noch nicht bestätigte pauschale Hinweise finden lassen, hat aber auch an den besorgten Eltern gute Kundinnen und Kunden gefunden. Nach Sauerbrey und Winkler (2011) ist die Erziehungswissenschaft in der Erforschung pädagogisch notwendiger Rahmenbedingungen bislang aber kaum beteiligt, obwohl sie gerade hier einen wertvollen Beitrag leisten und möglicherweise auch ein alternatives Verständnis von ADHS fördern könnte.
Wie bereits erwähnt, entreißen dominierende biologische Erklärungsversuche, welche hauptsächlich auf die Genetik zurückgreifen, der Pädagogik jeglichen Handlungsspielraum. Wird davon ausgegangen, dass die ADHS durch eine Hirnstoffwechselstörung hervorgerufen wird, kann diese nur mit Medikamenten behandelt werden, die diese Störung im Gehirn ausgleichen. Alle anderen Interventionsmöglichkeiten werden durch diese Perspektive unterminiert. Des Weiteren birgt diese Annahme die Gefahr ADHS als Schicksal zu verstehen. „Eine biologisierte Sicht auf Verhaltensauffälligkeiten am Beispiel der ‚ADHS‘ hat Konsequenzen im Umgang mit unaufmerksamen, unruhigen und impulsiven Kindern. Unter dem Deckmantel des interdisziplinären wissenschaftlichen Dialogs laufen pädagogische Disziplinen Gefahr, lebendiges veränderbares Verhalten gegen eine Sicht einzutauschen, die ‚hyperkinetische‘ Kinder als Opfer eines erbgenetischen Schicksals betrachtet.“ (Olde 2010, S. 37) Eine solche verengte Sichtweise bringt einer Pädagogin bzw. einem Pädagogen nicht viel. Zugespitzt dargestellt, kann der Hinweis zur Erbgenetik von Erziehungsbeauftragten im schlimmsten Fall sogar als Entbindung der Verantwortung zur Erziehung und Bildung des Kindes aufgefasst werden.
Andererseits soll jedoch auch der Sachverhalt betrachtet werden, dass die Diagnose ADHS Zweifel und Schuldgefühle der Eltern vermindern kann. Dies ist ein Grund dafür, dass viele Eltern die Diagnosestellung als Entlastung empfinden, da, wie Dammasch (2006) schreibt, „das Kind nun endlich einen Namen [hat].“ (Dammasch 2006, S. 189) Auch an diesem Punkt könnte die Erziehungswissenschaft mit ihrem Nachdenken über die Auswirkungen von biologistischen Erklärungsmodellen auf die pädagogische Haltung von Eltern und Lehrpersonen anknüpfen und untersuchen wie sich dies konkret auswirkt. (vgl. Sauerbrey & Winkler 2011, S. 17) Außerdem kann sie dazu beitragen das Verhalten von Heranwachsenden angemessen einzuschätzen. Pädagogische und erziehungswissenschaftliche Einsichten, unter anderem bei der Entwicklung des Kriterienkatalogs, würden sich wahrscheinlich hilfreich auf das Wohlergehen von Kindern und Jugendlichen auswirken. (vgl. Sauerbrey 2011, S. 62)
Kinder mit ADHS versetzen ihre Umgebung in Aufruhr und lösen oft Unverständnis und Hilflosigkeit bei Eltern, Kindergartenpädagoginnen bzw. –pädagogen und Lehrpersonen in der Schule aus. Dies lässt im Umfeld häufig den Wunsch nach Sachlichkeit und Distanz entstehen, welcher großteils mit Hilfe der inhaltsleeren Buchstaben ADHS erfüllt wird – eine objektivierende, emotionslose und nüchterne Diagnose. (vgl. Neraal 2008, S. 19) Organpathologien werden nach wie vor größtenteils verwendet, um Abweichungen von sozial- und schulverträglichen Verhaltensweisen zu erklären. Psychosoziale Faktoren werden dabei meist ausgeklammert. Die dominierenden biologischen Erklärungsmodelle wurden zur Norm. Obwohl dieser Mainstream-Ansatz jegliche subjektorientierte Differenzierung unterminiert, wird dieser Sachverhalt nach Gerspach (2006) von der Pädagogik kaum reflektiert. „Subjektorientiert würde es aber darum gehen, Plausibilitätserklärungen für eine kindliche Unaufmerksamkeit zu finden, die selbst auf der Ebene ihrer deskriptiven Beschreibung kein einheitliches Bild vermittelt, sondern sehr deutlich den jeweiligen Toleranzrahmen des institutionellen Rahmens spiegelt.“ (Gerspach 2006, S. 92) Das heißt, ein Konzentrationsmangel kann beispielsweise alternativ als Kompromissbildung, inneres Strukturdefizit durch brüchige frühe Beziehungen oder auf eine Beeinträchtigung der Erlebnis- und Konfliktverarbeitung des Kindes verstanden werden – selten jedoch als singuläres Symptom.
Wir stehen heute vor der Schwierigkeit, dass Lehrpersonen und andere Fachvertreterinnen und –vertreter von einer Zunahme kindlicher Auffälligkeiten berichten, wobei es jedoch keinen Konsens über Ätiologie, Verlauf und Stellenwert des ADHS-Phänomens gibt. Für eine ganzheitliche Auseinandersetzung mit ADHS ist es daher notwendig, neben der biologischen Dimension, das Kind selbst, seine Persönlichkeit, sein Umfeld, sowie gesellschaftliche und institutionelle Faktoren zu berücksichtigen. Pädagogische Hilfestellungen, die nur auf die Anpassung kindlichen Verhaltens an die Norm abzielen, können nicht als Ziel pädagogischer Auseinandersetzung mit ADHS verstanden werden. Viel wichtiger ist es, sich dem Erleben des Kindes als Basis ihrer Handlungsweisen zuzuwenden. Schon unter „normalen“ Bedingungen sind Kinder mit belastenden Situationen konfrontiert, aus denen sie aktiv und eigenständig Lösungen finden müssen. Dazu benötigen sie jedoch ausreichende und angemessene Hilfestellungen und gute Bezugspersonen. (vgl. ebd., S. 92-93)
Nach Gerspach (2006) kann ADHS unter der Berücksichtigung des Kontexts Schule besser verstanden werden. Aufgrund ökonomischer Rahmenbedingungen und den damit zusammenhängenden veränderten Anforderungen, betreiben viele Eltern für ihre Kinder eine Karriereplanung, damit diese später im ökonomischen Wettbewerb bestehen können. (vgl. Gerspach 2006, S. 131) Kinder leisten diesen Bestrebungen jedoch nicht immer Folge. „Es kommt zu Störungen, die in vielen Fällen als eine Art Kompromissbildung zwischen dem Wunsch nach Verweigerung und der Angst vor Konsequenzen offener Rebellion zu lesen sind.“ (Gerspach 2006, S. 93) Störendes Verhalten von Kindern in der Schule führt einerseits zu Konfliktsituationen mit Lehrpersonen und andererseits auch zu Versagensängsten und Schuldgefühlen bei den Eltern. Die Hilflosigkeit führt Eltern, Lehrerinnen bzw. Lehrer und Medizinerinnen bzw. Mediziner mehr oder weniger unbewusst zusammen. Geteilte Normalitätserwartungen bilden eine Allianz.
Gerspach (2006) spricht von einer „erschwerten Begegnung mit Welt“ und skizziert Verhaltens- und Anpassungsprobleme auf Basis gesellschaftlicher Veränderungen. Abgesehen von einem sehr frühen Objektverlust, der die Entstehung einer ADHS begünstigen kann, gibt es jedoch auch viele Kinder mit „Normalbiographien“. Zusammenhänge zwischen ADHS und der familiären Situation, beispielweise Scheidungen, gelten als wahrscheinlich. Jedoch gibt es auch Kinder, die unter offenkundig, schwierigen Situation aufwachsen und dennoch keine ADHS entwickeln. Ungünstige Umstände scheinen zur Normalität moderner Kindheit geworden zu sein. Kindheit ist heute geprägt von vielen Einzel- und Wechselwirkungen, weshalb vor einer monokausalen Zuschreibung zum Phänomen ADHS gewarnt werden soll. (vgl. Gerspach 2006, S. 97) „Warum aber wehren sich viele mit unglaublichem affektiven Aufwand, mit Entrüstung und entwürdigenden Schuldzuweisungen gegenüber jenen, die differenziert an die Sache heranzugehen suchen, gegen die Wahrnehmung dieser Wechselwirkung?“ (Gerspach 2002, S. 135) Biologische, soziale und psychologische Faktoren stehen in einem ständigen Wechselspiel, das unmöglich nach einer Seite hin aufgelöst werden kann. Erst wenn wir eine multifaktorielle Ätiologie hinsichtlich der ADHS annehmen und berücksichtigen, wird offenkundig, dass sich nur in seltenen Fällen eine pathogene Ursache hinter dem Verhalten verbirgt. „Die biologische Abweichung ist sicherlich nicht die Hauptursache für aggressives oder unkonzentriertes Verhalten.“ (ebd., S. 138) Alle Anforderungen, die an das Kind gestellt werden, müssen berücksichtigt werden. „Die Konfliktfelder eines jeden Kindes der heutigen Zeit sind vielfältig, ganz zu schweigen von einem strukturell sich abzeichnenden gesellschaftlichen Hintergrund beschädigender Lebens- und Erziehungsverhältnisse.“ (Gerspach 2006, S. 103) Neraal (2004) spricht von den „unerhörten Botschaften“ hyperaktiver Kinder. Obwohl sie ständig die Aufmerksamkeit ihrer Umgebung beanspruchen, können sie sich dennoch nur schwer verständlich machen. „Die Fähigkeit, mit Worten auszudrücken, wie sie sich fühlen und welche Bedürfnisse sie haben, scheint bei diesen Kindern kaum entwickelt.“ (Neraal 2004, S. 108) Eltern, Lehrpersonen und Kindergartenpädagoginnen und –pädagogen tun sich daher meist schwer, das Verhalten des Kindes zu verstehen. „Bei dem Versuch die unruhigen Kinder zu zügeln und einzugrenzen, kommt es oft zu einem ‚Tanz auf der Verhaltensebene‘, bei dem es darum geht, wer sich als Opfer und wer sich als Täter fühlen muss, wer als Verlierer und wer als Sieger aus dem Machtkampf hervorgeht. In diesem ‚struggle for survival‘ verlieren die Beteiligten das Gefühl füreinander, es wird nur um das eigene psychische Überleben gerungen.“ (Neraal 2008, S. 23) „Hier geschieht etwas im pädagogischen, vor allem schulischen Alltag, das nicht sein darf. Folglich werden wir selbst unruhig, und diese Beunruhigung verlangt nach affektiver Abfuhr. In der Konsequenz sucht man lieber nach Gründen, die von außen einwirken und dieses unsinnige Verhalten hervorrufen, ohne dass das Kind etwas dafür kann.“ (Gerspach 2002, S. 155) Die Botschaften des Kindes, welche über das Verhalten ausgedrückt werden, bleiben demnach meist unverstanden. Und gerade weil die Botschaften über „störende“ Verhaltensweisen ausgedrückt werden, fällt es schwer, sich in das betroffene Kind einzufühlen. Im unverstandenen Kind nehmen die Spannungen dadurch weiter zu. Durch das Misslingen der Kontaktherstellung kommt es zu Frustrationen und Aggressionen. „Es entsteht ein Circulus vitiosus in der Interaktion zwischen dem Kind und den Erwachsenen. in der die Ohnmachtsgefühle auf beiden Seiten eskalieren. […] Eine Verständigung wird durch die negativen Affekte blockiert; sich im Kontakt näherzukommen, scheint nicht mehr möglich.“ (ebd., S. 27) Aufgrund der daraus resultierenden Hilflosigkeit wird dann oft vorschnell zu verhaltensregulierenden Maßnahmen – medikamentös und/oder verhaltenstherapeutisch – gegriffen, um eine Anpassung des Kindes zu erzielen.
Konstruktiver wäre es jedoch, wenn wir uns selbst einmal fragen, ob Symptome der ADHS, wenn auch in abgeschwächter Form, auch in unserem Alltag manchmal auftreten. Konzentrationsprobleme betreffen jede Person in bestimmten Situationen. „Wenn sich z. B. in der Familie alle große Sorgen um ein krankes Familienmitglied machen, gelingt es kaum, sich auf ein gutes Buch oder einen Film zu konzentrieren. Eher kommt es durch die besorgte Angespanntheit zu motorischen Entladungen in Form von Trommeln mit den Fingern, Wippen mit dem Bein, Auf- und Abgehen.“ (ebd., S. 25) Die Auseinandersetzung und Reflexion eigener Verhaltensweisen kann helfen sich besser in das Kind einzufühlen. Auch die Suche nach Antworten auf bestimmte Fragen kann sich als sinnvoll erweisen: Welche Ängste und Konflikte herrschen im Kind vor und führen zu Unaufmerksamkeit, während es beispielsweise schulische Aufgaben lösen soll? Woher kommen die inneren Spannungen, die im hyperaktiven Verhalten sichtbar und abreagiert werden? Und woher rührt die Impulsivität bei diesen Kindern? (vgl. Neraal 2004, S. 108)
Unter Berücksichtigung all dieser Aspekte ist vor allem die Pädagogik gefordert sich mit der Sinnhaftigkeit des gezeigten Verhaltens auseinanderzusetzen, auch wenn es zunächst schwierig scheint. Die Frage nach der Sinnhaftigkeit des Verhaltens ermöglicht uns zu verstehen, dass ein realer Grund hinter der Unruhe und/oder der Unaufmerksamkeit steckt und es sich nicht primär um eine Fehlschaltung im Gehirn handelt. Die Vorgehensweise ist subjektorientiert und betrachtet das Verhalten individuell. Das Kind hat etwas – das von Eltern und Pädagoginnen bzw. Pädagogen erst herausgefunden werden muss – noch nicht verdaut. Daher benötigt das Kind Beziehungspartnerinnen und -partner, die versuchen im Verhalten des Kindes sinnvolle und funktionale Aspekte herauszufiltern und daran anknüpfend ihm angemessene Hilfestellungen anzubieten. (vgl. Gerspach 2006, S. 108) „Die pädagogische Aufgabe liegt also vor allem darin, den wahren Motiven des Verhaltens auf die Spur zu kommen. Gelingt dies und kann der affektive Sinn einer Handlung wieder angeeignet werden – in dem Sinne, zu verstehen und im letzten annehmen zu können, dass man so oder so reagiert –, dann verändert sich die Situation und der eigentliche Antrieb dazu entfällt, weil man nun anders mit dem ungelösten Problem umzugehen lernt.“ (Gerspach 2002, S. 158) Zunächst kann der Versuch unternommen werden, nachzuvollziehen, wie sich die Ereigniskonstellation mit den Folgen der Verhaltensstörungen eingespielt hat. Warum handelt ein Kind so? Denn „Alles was ein Mensch tut, macht für ihn Sinn, sonst würde er es nicht tun.“ (Walthes 1997, S. 153) Wir müssen uns auf die subjektive Art der Wahrnehmung des Kindes einlassen, um zu verstehen, wie es die Welt erfährt. Ohne zu wissen, warum ein Kind auf eine bestimmte Art handelt, kann darauf auch nicht reagiert werden. Pädagoginnen und Pädagogen müssen dazu ihre neutral-distanzierte und objektive Position aufgeben und sich der Verwobenheit in den Dialog mit dem Kind bewusst werden, um diesen sinnvoll nutzen zu können. Es gilt sich der reduktionistischen biologistischen Sichtweise auf ADHS bewusst zu entziehen, da diese das Verhalten des Kindes als cerebral gesteuert, und nicht sinnvollen Mustern folgend, annimmt. Das Motiv für die Auffälligkeiten liegt eher im Kind und seinem Selbsterleben im sozialen Umfeld. „Wenn man verstehen möchte, warum sich ein Kind in einer bestimmten Weise verhält, dann gilt es vor allem, die hinter seinem manifesten Verhalten latent verborgenen Sinnzusammenhänge zu entschlüsseln, die es unbewusst kommuniziert.“ (Gerspach 2002, S. 161) Die Berücksichtigung der dialektischen Verbindung von Biologischem, Psychologischem und Sozialem macht es möglich die Selbstgestaltung des Kindes zu verstehen. (vgl. ebd., S. 143) Es wäre abwegig, eine gelungene oder misslungene Anpassung an schulische Anforderungen alleine an der Gehirnleistung festzumachen, ohne den sozialen Lebenshintergrund des Kindes zu berücksichtigen.
Neben dem Versuch das Kind und dessen hyperaktives und unkonzentriertes Verhalten zu verstehen, gilt es aber auch die Eltern in ihren Beziehungssignalen zu verstehen. Nur so ist eine effektive Bearbeitung der Symptomatik möglich. Eine offene Thematisierung kann zur psychischen Entlastung beitragen und mögliche Schuldgefühle von Seiten der Eltern linden. Des Weiteren ist es wichtig, unangenehme Regungen des Kindes aushalten zu lernen. „Das geht aber nur, wenn wir es selbst wagen, Schule anders zu begreifen, nicht als genormte Lernfabrik, sondern als ein Ort zum Leben, an dem es Spaß machen darf, sich die Welt und ihre Geheimnisse anzueignen.“ (ebd.) Nur auf dem Ziel zu beharren, dass das Kind den schulischen Anforderungen gerecht wird, kann nicht als zielführend erachtet werden. Das Kind wird damit weiterhin entseelten Trainingsprogrammen ausgesetzt, welche seine subjektive Situation nicht berücksichtigen.
Gerspach (2002) geht davon aus, dass problematische oder misslingende affektive Erfahrungen in frühen Objektbeziehungen eine entscheidende Rolle für die Entstehung einer ADHS spielen. Das Konzept des Containments, welches von Bion (1990) entwickelt und im Rahmen dieser Arbeit bereits erläutert wurde (vgl. Kapitel 5.4.2), kann sich für die pädagogische Arbeit mit ADHS-Kindern als nützlich erweisen. Das Kind benötigt eine „containende“ Person, welche ihm zur Verfügung steht und einen inneren Raum schafft, um noch nicht integrierbare Affekte und Empfindungen regulieren zu lernen. Verschiedene Gefühle können dadurch integriert werden und müssen nicht abgespalten werden. Hat das Kind jedoch keine Bezugsperson, welche die Containing-Funktion übernehmen kann, misslingt dieser Integrationsprozess. „Das Kind entledigt sich dann seiner schlimmen und unverdaulichen Affekte, indem es zappelig wird oder innerlich vor kognitiven Anforderungen flüchtet.“ (ebd., S. 168) Pädagoginnen und Pädagogen können hier die Container-Funktion übernehmen, welche bisher nicht ausreichend erfahren werden konnte. Indem Gefühlszustände des Kindes ausgehalten werden, ohne sie zu verurteilen und nach schnellen Lösungen zu suchen, und ihm seine Gefühlszustände gespiegelt werden, kann das Kind lernen seine Affekte in sein Selbst zu integrieren, anstatt diese über motorische Hyperaktivität oder Konzentrationsprobleme abzuspalten. Die Pädagogin bzw. der Pädagoge kann somit dem Kind als Entwicklungsobjekt zur Verfügung stehen. „Der Auftrag an den Pädagogen gipfelt also in der Aufforderung, der verschleierten Bedeutung des kindlichen Verhaltens nachzuspüren. Nur wenn sich diese Kinder emotional angerührt und verstanden fühlen, werden sie sich den schulischen Anforderungen zu öffnen wissen.“ (ebd., S. 172-173) Dafür müssen jedoch auch die strukturellen Bedingungen der Schule verändert werden. Gerspach (2002) plädiert an eine Pädagogik der Normalität, die sich Konzepte überlegt um Unterricht sowohl kind- als auch sachgerecht zu gestalten.
Die enormen Forschungsanstrengungen, die bislang unternommen wurden, um ADHS als neurobiologische Hirnstoffwechselstörung zu konzipieren, stehen in einem eklatanten Missverhältnis zu den bisherigen Bemühungen präventive Maßnahmen zu entwickeln. Geeignete präventive Interventionen, welche die Manifestation dieses Störungsbildes verhindern, müssen erst erarbeitet und in Hinblick auf ihre Effizienz überprüft werden. Als Grund für die mangelnde Auseinandersetzung mit der Prävention von ADHS kann das Verharren im klassischen alten Reparaturdenken, welches sowohl die Praxis als auch die Forschung in der Medizin dominiert, bestimmt werden. Solange ADHS monokausal als genetisch bedingte Stoffwechselstörung, welche sich auf der Verhaltensebene im Störungsbild der ADHS niederschlägt, betrachtet wird, erscheint jeglicher Versuch diese Verhaltensstörung durch präventive Maßnahmen vorzubeugen als nutzlos. „Das einmal entwickelte Bild über die Ursache der Störung war also zu einer denk- und handlungsleitenden inneren Orientierung geworden, die nun selbst alle weiteren Forschungsstrategien und therapeutischen Bemühungen bestimmte.“ (Hüther 2006, S. 234)
Um sich in Zukunft vermehrt geeigneten präventiven Interventionen zur Verhinderung der Manifestation hyperaktiven, impulsiven und unaufmerksamen Verhalten widmen zu können, müssen wir uns vom bisher dominierenden Bild der ADHS als organisch, genetisch und neurobiologische Störung verabschieden. Erst die Annahme eines neuen biopsychosozialen und entwicklungsneurobiologischen Modells, wie es in Kapitel 6 dargestellt wurde, kann es ermöglichen gezielt nach pädagogischen Möglichkeiten zu suchen, „[…] die in diesen Kindern liegende Potenziale, ihre Begabungen und besonderen Fähigkeiten zur Entfaltung bringen“ (ebd., S. 235) und zur Umsetzung präventiver Maßnahmen beitragen, bevor Kinder eine ADHS-Symptomatik ausbilden.
Wie oben dargestellt, haben sich unter anderem Hüther (2006), Gerspach (2006), Leuzinger-Bohleber (2006) und einige andere psychosozial- oder psychoanalytisch-orientiere Vertreterinnen und Vertreter mit einer alternativen Perspektive auf ADHS auseinandergesetzt und versucht, ADHS als nicht nur rein biologisch verursachtes Phänomen zu betrachten. Obwohl sie bislang erst am Rande der ADHS-Diskussion bestehen, macht die Existenz dieser Beiträge deutlich, dass ADHS mehr ist, als nur ein rein biologisch verursachtes Störungsbild, das mit Psychostimulantien erfolgreich behandelt werden kann. Diese Blickrichtung, welche biologische Aspekte in den Hintergrund drängt, ebnet den Weg für die Entwicklung von präventiven Interventionen.
Von 2003 bis 2006 wurde die Frankfurter Präventionsstudie durchgeführt, welche sich neben der Stärkung der Resilienz von gefährdeten Kinder durch Präventions- und Interventionsprogramme das Ziel setzte, einen Nachweis über nicht-medikamentöse, psychoanalytisch begründete, integrative Präventionsprogramme im Kindergarten zu liefern. Auch wenn sehr viele pathogene Faktoren in der Gesellschaft, in Institutionen und in der Familie nicht einfach ausgeschaltet werden können, kann Frühprävention wichtige Schritte bewirken. Im Rahmen des Frankfurter Präventionsprogramms wurden a) vierzehntägige, fallzentrierte Supervisionen für Kindergartenpädagoginnen und –pädagogen, b) zusätzliche psychoanalytisch-pädagogische Unterstützung der Mitarbeiterinnen und –mitarbeiter des Kindergartens, c) Elternarbeit, d) das FAUSTLOS Präventionsprogramm, welches nachfolgend noch erläutert wird, und e) psychoanalytische Psychotherapie in Einzelfällen angeboten und durchgeführt. (vgl. Leuzinger-Bohleber 2009; S. 173-177; Leuzinger-Bohleber 2010, S. 333-334) Im Jahre 2004 wurden in 14 zufällig ausgewählten städtischen Kindergärten die Präventionsprogramme implementiert. Nach Abschluss der Studie 2006 wurde ein signifikanter Rückgang von Aggressivität, Ängstlichkeit und Hyperaktivität gefunden, wobei Mädchen in stärkerem Ausmaß von den Präventionsprogrammen profitierten. (vgl. Leuzinger-Bohleber 2009, S. 187) Da es sich bei dieser Studie um eine Feldstudie und nicht um eine Laborstudie handelt, kann es als außerordentliches Ergebnis gewertet werden, dass signifikante Unterschiede gefunden und gezeigt werden konnte, dass das nicht-medikamentöse, psychoanalytisch-pädagogische Präventionsprogramm die soziale Integration deutlich verbesserte. Präventionsprogramme, wie sie im Rahmen der Frankfurter Präventionsstudie durchgeführt wurden, sollten dauerhaft implementiert werden, da sich vor allem Kindern, welche bislang in der eigenen Familie ungünstige Entwicklungserfahrungen machten, vom individuellen, empathischen und verstehenden Blick profitieren.
Außerfamiliäre Unterstützungsangebote werden in den letzten Jahren immer häufiger genutzt. Dadurch erhalten viele Kinder die Chance außerhalb der Familie wesentliche Beziehungserfahrungen zu sammeln. Auch Kindergärten und Schulen sollen neben der Vermittlung von Fachwissen einem Erziehungsauftrag wieder vermehrt nachkommen. Präventionsforscherinnen und –forscher fordern daher die Ausdehnung von präventiven Maßnahmen auf den (vor-)schulischen Bereich, um damit auch Kinder zu erreichen, die in ihrem familiären Umfeld nicht die notwendigen Ressourcen für eine gesunde psychosoziale Entwicklung erhalten. (vgl. Cierpka & Schick 2006, S. 287) Schulen und Kindergärten bestimmen über einen langen Zeitraum das Leben der Kinder und haben deswegen einen enormen Einfluss auf Entwicklung, Erleben und Verhalten. Daher sind gerade Schulen und Kindergärten, neben der Herkunftsfamilie, ein wichtiger Ort für präventive Maßnahmen. Die Gruppensituation ermöglicht es die primäre Prävention an alle Kinder zu richten, ohne eines durch Sonderbehandlung auszugrenzen. Es wird angenommen, dass insbesondere jene Kinder, die soziale und emotionale Defizite aufweisen, von solchen Maßnahmen profitieren. Auch die Beziehung zwischen dem Kind und der Hauptlehrperson entwickelt und verfestigt sich im Laufe der Zeit, weshalb Lehrpersonen häufig zu Identifikations- und Bezugspersonen für das Kind werden können. „Außerfamiliäre Lern- und Beziehungserfahrungen führen bei Kindern oft zu einem Alternativmodell für den Umgang mit konflikthaften Beziehungen.“ (ebd.) Cierpka und Schick (2006) definieren folgende Leitlinien für diese pädagogischen Programme: Sie sollten a) auf anerkannten Erziehungstheorien beruhen, b) auf die pädagogische und entwicklungspsychologische Reife des Kindes abgestimmt sein, c) Konzepte definieren, die in der Lage sind das kindliche Selbstwertgefühl zu erhöhen, damit sich Kinder besser selbst schützen können, d) verschiedenen Schwerpunkte enthalten, e) Rollenspiele mit aktiver Beteiligung der Kinder umfassen, sowie f) Eltern, Lehrpersonen und das ganze Umfeld mit einbeziehen. (vgl. ebd., S. 287-288)
0Lehrerinnen und Lehrer sind jedoch nicht ausreichend für den Umgang mit Verhaltensauffälligkeiten geschult. Daher benötigen auch sie spezielle entwicklungspsychologisch fundierte Curricula. Seit 2001 gibt es in den deutschsprachigen Ländern das Konzept FAUSTLOS für Kindergärten und Grundschulen, dessen Ziel die gezielte Förderung von sozialen und emotionalen Kompetenzen umfasst. „Kinder lernen durch FAUSTLOS, kompetent mit Gefühlen umzugehen, […] Probleme konstruktiv und effektiv zu lösen […] und konstruktiv mit Ärger und Wut umzugehen […]“ (Cierpka & Schick 2006, S. 289) Entwicklungspsychologische Dimensionen wie Empathieförderung, Problemlösung und der Umgang mit heftigen Gefühlen bilden zentrale Bausteine, welche altersspezifisch angepasst werden können. FAUSTLOS ist ein praxisorientiertes Konzept, das sich eng an die pädagogischen Anforderungen einer Schulstunde anlehnt. Über drei Grundschulstufen existieren 51 Lektionen, welche von den Lehrkräften selbst unterrichtet werden. Derzeit wird an einer Version für die Sekundärstufe gearbeitet, damit eine kontinuierliche Vermittlung über mehrere Jahre gewährleistet werden kann. Effektivitätsstudien konnten gute Effekte über die Verbesserung kindlicher Verhaltensweisen berichten. (vgl. ebd., S. 299) Obwohl der Erfolg des Konzeptes belegt ist und die Umsetzung im Unterricht relativ einfach gestaltet werden kann, haben bislang nur 2000 Schulen und über 500 Kindergärten dieses Konzept integriert. (vgl. ebd., S. 289) Die Durchsetzung eines integrativen biopsychosozialen Modells von ADHS, welches Fachpersonal aus verschiedensten Disziplinen Handlungsspielraum bietet, gilt auch hier wiederum als Voraussetzung dafür, dass präventive Interventionen wie das Konzept FAUSTLOS umgesetzt werden können. Gehen wir bei ADHS weiterhin von einer genetisch bedingten Stoffwechselstörung aus, finden solche Konzepte jedoch keine Basis, um sich etablieren zu können.
Obwohl sich Schulen und Kindergärten sehr gut für präventive Maßnahmen und Interventionen anbieten, dürfen sie jedoch nicht die einzigen Orte sein, welche sich damit beschäftigen. Diese Institutionen können nicht die Versäumnisse der Familien und anderer gesellschaftlicher Instanzen reparieren. Weshalb eine Kooperation zwischen Schule, Eltern und allen anderen zentralen Sozialisationsinstanzen des Kindes angestrebt werden soll.
Wie in dieser Arbeit dargestellt, lassen sich in der teilweise sehr lebhaften ADHS-Diskussion zwei Gegenpositionen zeichnen, welche die Ansichten der jeweils anderen kaum beachten bzw. berücksichtigen. Das Verständnis von ADHS und ihrer Ätiologie bleibt somit kontrovers.
Auf der deutlich dominierenden Seite, wird ADHS als genetisch bedingte, hirnorganische Störung betrachtet, die nicht heilbar ist, und deren Symptome medikamentös behandelt werden müssen. Diese Perspektive reduziert ADHS auf einen biologischen Defekt, der Eltern zwar anfänglich entlasten und diese von Schuldgefühlen befreien kann. Als Lösung kann diese Sichtweise jedoch nicht verstanden werden, da sie jegliche psychische und soziale Dimension der Störung ignoriert und damit das Kind als defizitäres Objekt der Forschung in den Fokus rückt und die Dynamik und Komplexität der menschlichen Entwicklung vernachlässigt. Auch alternative Auffassungen von ADHS, sowie neueste Erkenntnisse aus den Fachgebieten der Epigenetik und der Neurobiologie werden verleugnet bzw. ignoriert. Im Jahre 2000 wurde von Craig Venter das menschliche Genom entschlüsselt. Demnach ist die Annahme von Genen als klar von der Umwelt getrennt ablaufendes Entwicklungsprogramm nicht mehr haltbar. In der Epigenetik fand dadurch ein Umdenken hin zu einer Gen-Umwelt-Interaktion statt. Jegliche Erfahrungen im Leben eines Menschen werden gesammelt in neuronalen Netzwerken gespeichert und bestimmen somit das Leben mit – sowohl die Persönlichkeit, als auch individuelle Interpretations- und Handlungsmuster werden dadurch beeinflusst. (vgl. Bauer 2012, S. 20) Fraglich bleibt folglich, warum diese Erkenntnisse in Hinblick auf ADHS nicht anerkannt bzw. in bestehende Modelle integriert werden. In der klinischen Praxis zeichnet sich stattdessen ein dynamisches Bild – massenhaft erteilte Diagnosen führen zu medikamentöser Behandlung, wovon die Pharmaindustrie mit Gewinnen im Milliarden-Bereich profitiert. Solche gesellschaftlichen Entwicklungen, welche unter dem Stichwort „Biologisierung sozialer Probleme“ zusammengefasst werden können, bereiten nicht nur Sozialwissenschaftlerinnen und -wissenschaftlern Sorgen, sondern auch einigen Psychiaterinnen und Psychiatern oder Naturwissenschaftlerinnen und -wissenschaftlern. So konstatiert beispielsweise Sharfstein (2005), ein Vorsitzender der American Psychiatric Association: „As we address these Big Pharma issues, we must examine the fact that as a profession, we have allowed the biopsychosocial model to become the bio-bio-bio model. In a time of economic constraint, a ‘pill and an appointment’ has dominated treatment. We must work hard to end this situation and get involved in advocacy to reform our health care system from the bottom up.” (Sharfstein 2005, S. 3)
Auf der anderen Seite der Diskussion zu ADHS stehen Verfechterinnen und Verfechter einer psychosozialen Perspektive. Derzeit noch deutlich im Hintergrund, ist die Bilanz der Beiträge von nicht ausschließlich biologistisch-medizinisch orientierten Autorinnen und Autoren dennoch ermutigend. So verstehen Vertreterinnen und Vertreter einer psychoanalytischen Perspektive hyperaktives Verhalten als „[…] eine Form des Ausdrucks einer Störung der affektiven und emotionalen Selbstregulation im Kontext früher Beziehungs- und Bindungserfahrungen.“ (Bovensiepen 2004, S. 344) Diese Auffassung schließt eine durcheinander geratene neurophysiologische Reizverarbeitung aufgrund biographisch determinierter, psychosozialer Erfahrungen nicht aus. Frühe Bindungserfahrungen sind insofern als bedeutsam einzustufen, da sie ein Muster der kindlichen Lebens- und Erfahrungswelt beschreiben, welche den Organismus des Kindes beeinflussen. Erfahrungen in der Bindungsbeziehung prägen kindliche Verhaltensweisen. Insofern scheint sich vor allem die Psychoanalyse mit ihrem ganzheitlichen Blick zu eignen, die Probleme von Kindern mit ADHS zu bearbeiten. Denn rein medikamentöse Therapien zur Unterbindung störender Symptome, lassen das Innenleben der betroffenen Kinder unberücksichtigt. Alternativ zu biologischen Ansätzen existieren Beiträge, u.a. das entwicklungspsychologische Modell von Hüther (2004), die auf einen wechselseitigen Beeinflussungsprozess von neuronaler Vernetzung und affektiven, psychosozialen Erfahrungen hinweisen. Beiträge wie diese machen deutlich, dass eine einfache, monokausale Verursachungshypothese beim heutigen Wissensstand zur ADHS nicht mehr haltbar ist.
Die in dieser Arbeit zusammengefassten Erklärungsansätze zur ADHS können sinnvoll in einem integrativen, biopsychosozialem Modell zusammengefasst werden, welches, anders als bereits existierende vermeintliche biopsychosoziale Modelle (Döpfner, Frölich & Lehmkuhl, 2013), der ADHS sowohl biologische, als auch psychische und soziale Ursachefaktoren zu gleichen Teilen zuschreibt. Solch ein integratives, multifaktorielles und biopsychosoziales Erklärungsmodell kann fruchtbar gemacht werden, wenn neurophysiologische Befunde nicht als kausale Erklärung, sondern als Abbildung eines psychischen Prozesses begriffen werden. (vgl. Staufenberg 2011, S. 289) Eine Zusammenführung der verschiedenen Perspektiven könnte der Komplexität der ADHS möglicherweise am ehesten gerecht werden. Derzeit stehen Ergebnisse von verschiedenen Disziplinen jedoch immer noch unbeachtet nebeneinander und wurden bislang nicht zu einem integrativen Modell zusammengefasst. Da in den derzeit existierenden Modellen psychosoziale Faktoren, wenn überhaupt, als Folge und nicht als Ursache einer ADHS angenommen werden, blieb und bleibt der Pädagogik ein größeres Mitspracherecht vorenthalten und Kinder werden nach wie vor häufig auf die vier Buchstaben ADHS reduziert. Erst wenn eine Brücke zwischen der biologischen und den psychosozialen Sichtweisen geschlagen wird und die Beeinflussbarkeit des menschlichen Gehirns durch wesentliche Beziehungserfahrungen ebenso wie die Existenz neurologischer Engramme anerkannt werden, erhält eine tiefergehende Auseinandersetzung mit den betroffenen Kindern eine Basis und wird dadurch erst möglich. Auch für eine eigenständige Position der Pädagogik und der Erziehungswissenschaft bildet die Existenz und Verbreitung eines integrativen biopsychosozialen Modells die Voraussetzung.
Diese Arbeit beschäftigte sich des Weiteren mit der Konstruktion von Normalität und deren Zusammenhang mit der Inflation psychiatrischer Diagnosen. Die Diagnose ADHS wird oftmals von Eltern als Erleichterung angesehen, da das Kind nun endlich einen Namen hat, wie Dammasch (2007) es ausdrückt. Zu wissen, dass das Kind „krank“ ist, kann Schuldgefühle von Seiten der Eltern lindern. Andererseits kann die Diagnose ADHS auch zu Stigmatisierungen und anderen psychischen und sozialen Folgen führen. Derzeit existieren jedoch erst einige wenige Beiträge, die sich mit dieser Thematik auseinandersetzen. Folgeerscheinungen einer ADHS werden häufig im Zuge von schulischen Problemen und Lernschwierigkeiten erwähnt. Welche Botschaft dem Kind damit vermittelt wird, findet bislang kaum Beachtung. Aufgrund gängiger Vorurteile gegenüber Menschen mit verschiedensten „Auffälligkeiten“ besteht die Gefahr, dass das gesamte Verhalten des ADHS-Kindes mit dem Stigma ADHS begründet wird. Dadurch verändern sich das Selbstbild und das Selbstwertgefühl des Kindes. Da vor allem Kinder anfällig sind für Einschätzungen von anderen Erwachsenen und Kindern und sich an diesen orientieren, integrieren sie die Zuschreibungen anderer Person in das Selbst. In Form von Selbststigmatisierung passen sie sich den zugeschriebenen Erwartungen an, da sie in ihrer Identität noch nicht gefestigt sind.
Zusammenfassend kann festgehalten werden, dass es aus pädagogischer Sicht im Allgemeinen fragwürdig scheint, in Hinblick auf ADHS von einer Störung zu sprechen, die im Kind festgemacht wird. Der technische Blick, der aufgrund der Annahme einer biologischen Determination der Störung vorrangig ist, verstellt vor allem der Pädagogik Möglichkeiten sogenannten ADHS-Kindern mit alternativen Umgangsformen zu begegnen. Zudem reduziert dieser Blick das Kind auf vier inhaltsleere Buchstaben. Aus diesem Grund kann eine ausschließlich biologische Sichtweise mit dem damit verbundenen Krankheitsmodell aus Sicht der Pädagogik niemals ausreichen, um ADHS in seiner Komplexität zu erklären.
Trotz der vorhandenen Forschungsliteratur sind die Entstehungsfaktoren einer ADHS nicht vollständig geklärt. Dennoch wird ADHS größtenteils als medizinisch-psychiatrisches Konstrukt gefasst. Diese Tatsache führt dazu, dass die Pädagogik und die Erziehungswissenschaft in der Debatte um ADHS bislang nicht ausreichend Fuß fassen konnten. Nach Ansicht von Sauerbrey und Winkler (2011) reagierte die Erziehungswissenschaft bislang sehr abwartend, obwohl sie unter Berücksichtigung eines integrativen, biopsychosozialen Modells zwischen biologischen und psychoanalytisch-orientierten Vertreterinnen und Vertretern sogar die Rolle der Vermittlerin einnehmen könnte. Ein reflexiver pädagogischer Grundgedanke bleibt bislang in der öffentlichen Diskussion zu ADHS jedoch noch ausständig.
Dabei kann es als unerlässlich angesehen werden, sich dem Erleben der betroffenen Kinder auf Basis ihrer Handlungen zuzuwenden. Pädagogische Hilfestellungen, die nur darauf ausgerichtet sind kindliches Verhalten anzupassen, können nicht als Ziel einer reflexiven Pädagogik verstanden werden. Stattdessen sollen kontinuierlich Versuche unternommen werden die Sinnhaftigkeit und Funktionalität des kindlichen Verhaltens herauszuarbeiten. Ansonsten bleiben die Botschaften des Kindes, welche über das störende Verhalten ausgedrückt werden, unerhört. (vgl. Neraal 2004, S. 108) Erst die Frage nach der Sinnhaftigkeit des Verhaltens macht es möglich, reale Gründe, die hinter der Symptomatik der ADHS stecken, zu entdecken. Erst wenn wir uns auf die subjektive Welt des Kindes einlassen, können wir verstehen lernen wie es die Welt erfährt. Und erst durch die Berücksichtigung des Wechselspiels von Biologischem, Psychischem und Sozialem wird es möglich die Selbstgestaltung des Kindes nachzuvollziehen.
Ein Kind, welches die Diagnose ADHS erhält, erfährt, dass es anders ist, dass etwas mit ihm nicht stimmt, dass es bestimmte Dinge nicht kann, die seine Freundinnen und Freunde schon können. Diese komplexe Situation soll pädagogisch und sensibel von allen Beteiligten wahrgenommen werden. Sauerbrey und Winkler (2011) schreiben dazu: „Hier geschieht Pädagogisches, möglicherweise den Lebensweg eines heranwachsenden Menschen Bezeichnendes und Bestimmendes – und zwar in einem besonders eindrücklichen Zusammenhang. Die Diagnose, vielleicht schon das Reden über einen möglichen ADHS-Fall wird zu einer Erfahrung, welche Selbstverständnis und weiteres Handeln des Kindes auf subtile Weise strukturiert.“ (Sauerbrey & Winkler 2011, S. 20) Insofern wird deutlich, dass es unerlässlich ist, ADHS als pädagogischen Sachverhalt zu betrachten. Es liegt an der Erziehungswissenschaft auf in der Praxis geschehende Erziehungssituationen aufmerksam zu machen, sodass Diagnostik, Interventionen und Hilfsangebote empathisch, entwicklungsgerecht und pädagogisch strukturiert werden.
Ahrbeck, B. (2009): Das hyperaktive Kind, die multimodale Therapie und die evidenzbasierte Therapie. In: Kinderanalyse, 17(4), S. 366-387.
Ainsworth, M. D. S. (2009): Mutter-Kind-Bindungsmuster: Vorausgegangene Ereignisse und ihre Auswirkungen auf die Entwicklung. In: Grossmann, K. E. & Grossmann, K. (Hrsg.): Bindung und menschliche Entwicklung. John Bowlby, Mary Ainsworth und die Grundlagen der Bindungstheorie. 2.Aufl. Stuttgart: Klett-Cotta, S. 317-340.
American Psychiatric Association (2013): Attention Deficit / Hyperactivity Disorder. Verfügbar unter: http://www.dsm5.org/documents/adhd%20fact%20sheet.pdf (Stand 2015-03-02).
Amft, H. (2006): ADHS: Hirnstoffwechselstörung und/oder Symptom einer kranken Gesellschaft. In: Leuzinger-Bohleber, M.; Brandl, Y. & Hüther, G. (Hrsg): ADHS – Frühprävention statt Medikalisierung. 2. Aufl. Göttingen: Vandenhoeck & Ruprecht, S. 70-90.
Banaschewski, T.; Roessner, V.; Uebel, H. & Rothenberger, A. (2004): Neurobiologie der Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung (ADHS). In: Kindheit und Entwicklung, 13(3), S. 137-147.
Banaschewski, T. (2015): Auswirkungen von ADHS auf Familienleben, Schule und Ausbildung. Verfügbar unter: http://www.neurologen-und-psychiater-im-netz.org/kinder-jugend-psychiatrie/erkrankungen/adhs/auswirkungen/ (Stand 2015-06-22).
Banaschewski, T. & Rothenberger, A. (2010): Pharmakotherapie mit Stimulanzien bei Kindern und Jugendlichen. In: Steinhausen, H.C.; Rothenberger, A. & Döpfner, M. (Hrsg.): Handbuch ADHS. Grundlagen, Klinik, Therapie und Verlauf der Aufmerksamkeitsdefizit-Hyperaktivitätsstörung. Stuttgart: Kohlhammer, S. 289-307.
Bauer, A. (1986): Minimale cerebrale Dysfunktion und/oder Hyperaktivität des Kindesalters. Überblick und Literaturdokumentation. Ein Leitfaden für Eltern, Lehrer, Psychologen und Ärzte. Berlin/Heidelberg: Springer.
Bauer, J. (2012): Das Gedächtnis des Körpers. Wie Beziehungen und Lebensstile unsere Gene steuern. München: Piper Verlag.
Becker, N. (2007): Der Stellenwert biologischer Erklärungsmuster in der Debatte über ADHS. Eine Analyse pädagogischer Zeitschriften. In: Mietzner, U.; Tenorth, H.-E. & Welter, N. (Hrsg.): Pädagogische Anthropologie - Mechanismus einer Praxis. Weinheim/Basel: Beltz, S. 186-201.
Becker, N. (2014): „Schwierig oder krank?“. ADHS zwischen Pädagogik und Psychiatrie. Bad Heilbrunn: Verlag Julius Klinkhardt.
Bell, L.; Long, S.; Garvan, C. & Bussing, R. (2011): The impact of teacher credentials on ADHD stigma perceptions. In: Psychology in the Schools, 48(2), S. 184-197.
Bion, W. R. (1990): Lernen durch Erfahrung. Frankfurt/Main: Suhrkamp.
Bovensiepen, G. (2004): Epilog. In: Bovensiepen, G.; Hopf, H. & Molitor, G. (Hrsg.): Unruhige und unaufmerksame Kinder. Psychoanalyse des hyperkinetischen Syndroms. 2. Aufl. Frankfurt/Main: Brandes & Apsel, S. 344-345.
Bowlby, J. (2006): Verlust. Trauer und Depression. München: Ernst Reinhardt Verlag.
Brandau, H. & Kaschnitz, W. (2013): ADHS im Jugendalter. Grundlagen, Interventionen und Perspektiven für Pädagogik, Therapie und Soziale Arbeit. 2. Aufl. Weinheim/München: Juventa Verlag.
Brisch, K. H. (2004): Hyperaktivität und Aufmerksamkeitsstörung aus der Sicht der Bindungstheorie. In: Bovensiepen, G.; Hopf, H. & Molitor, G. (Hrsg.): Unruhige und unaufmerksame Kinder. Psychoanalyse des hyperkinetischen Syndroms. 2. Aufl. Frankfurt/Main: Brandes & Apsel, S. 45-69.
Bundesärztekammer (2005): Stellungnahme zur „Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung. Langfassung. Verfügbar unter: http://www.bundesaerztekammer.de/downloads/ADHSLang.pdf ( Stand 2015-04-03).
Bundesärztekammer (2012): Überdiagnose von ADHS und Autismus. Verfügbar unter: http://www.aerzteblatt.de/nachrichten/49712/Ueberdiagnose-von-ADHS-und-Autismus (Stand 2015-04-07).
Bundesärztekammer (2013): Ritalin – Hohe Verordnungszahlen bei Kindern und Jugendlichen. Verfügbar unter: http://www.aerzteblatt.de/nachrichten/53389/Ritalin-Hohe-Verordnungszahlen-bei-Kindern-und-Jugendlichen (Stand 2015-04-07).
Bundesärztekammer (2015): Ritalin-Verschreibungen gehen zurück. Verfügbar unter: http://www.aerzteblatt.de/nachrichten/62117/Ritalin-Verschreibungen-gehen-zurueck (Stand 2015-04-07).
Bundesministerium für Gesundheit (2013): AD(H)S – Aufmerksamkeitsdefizit-/Hyperaktivitäts-Störung. Bericht. Verfügbar unter: http://www.bmg.gv.at/cms/home/attachments/0/2/0/CH1075/CMS1406033028752/adhs-bericht.pdf ( Stand 2015-04-09).
Bürgin, D. & Steck, B. (2007): Psychoanalytische Psychotherapie und ADHD-Trias (Impulsivität, Hypermotorik und Aufmerksamkeitsstörungen). In: Praxis der Kinderpsychologie Kinderpsychiatrie, 56(4), S. 310-332.
Cierpka, M. & Schick, A. (2006): Das Fördern von emotionalen Kompetenzen mit FAUSTLOS bei Kindern. In: Leuzinger-Bohleber, M.; Brandl, Y. & Hüther, G. (Hrsg.): ADHS – Frühprävention statt Medikalisierung. Theorie, Forschung, Kontroversen. 2. Aufl. Göttingen: Vandenhoeck & Ruprecht, S. 286-301.
Cloerkes, G. (2000): Die Stigma-Identitäts-These. Gemeinsam leben – Zeitschrift für integrative Erziehung, 3, S. 104-111. Verfügbar unter http://bidok.uibk.ac.at/library/gl3-00-stigma.html , S. 1-14.
Cloerkes, G. (2009): Stigma/Vorurteil. In: Dederich, M. & Jantzen, W. (Hrsg.): Behinderung und Anerkennung. Stuttgart: Kohlhammer, S. 208-212.
Dammasch, F. (2004): „Er weiß nicht, wo er anfängt und wo er aufhört!“ In: Bovensiepen, G.; Hopf, H. & Molitor, G. (Hrsg.): Unruhige und unaufmerksame Kinder. Psychoanalyse des hyperkinetischen Syndroms. 2. Aufl. Frankfurt/Main: Brandes & Apsel, S. 257-311.
Dammasch, F. (2006): ADHS – Endlich hat das Kind einen Namen. Psychoanalytische Gedanken zur Bewegung des ruhelosen Kindes und zur Bedeutung von Ritalin. In: Leuzinger-Bohleber, M.; Brandl, Y. & Hüther, G. (Hrsg.): ADHS – Frühprävention statt Medikalisierung. Theorie, Forschung, Kontroversen. 2. Aufl. Göttingen: Vandenhoeck & Ruprecht, S. 189-221.
Dammasch, F. (2007): „Immer vorwärts und nie zurück“. ADHS: Krankheit oder Beziehungsstörung. Verfügbar unter: http://www.psychoanalyse-aktuell.de/324+M5f7e72fae54.0.html (Stand 2015-05-08).
Dammasch, F. (2009): Der umklammerte Junge, die frühe Fremdheitserfahrung und der abwesende Vater. In: Kinderanalyse. Zeitschrift für die Anwendung der Psychoanalyse in Psychotherapie und Psychiatrie des Kindes- und Jugendalters, 17(4), S. 313-334.
Dammertz, T. & Müller, G. (2008): Leben mit ADHS. Zappelphilipp oder Traumsuse. Verfügbar unter: http://www.spiegel.tv/filme/thema-adhs/embed/ (Stand 2015-04-13).
Dilling, H.; Mombour, W. & Schmidt, M. H. (Hrsg) (1991): Internationale Klassifikation psychischer Störungen. ICD-10 Kapitel V (F.). Bern: Huber.
Döpfner, M. (2001): Pillen für den Störenfried? In: Pädagogik, 53(1), S. 24-26.
Döpfner, M.; Banaschewski, T; Rösler, M. & Skrodzki, K. (2012): Stellungnahme des zentralen ADHS-Netzes zu häufigen Fehlinformationen der Presse zur Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung (ADHS). Verfügbar unter: http://www.zentrales-adhs-netz.de/uploads/media/Stn_zan_Fehlinformationen_Presse_verabsch._01.pdf (Stand 2015-04-10).
Döpfner, M.; Fröhlich, J. & Lehmkuhl, G. (2013): Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung (ADHS). 2. überarb. Aufl. Göttingen: Hogrefe.
Du Bois, R. (2007): Psychoanalytische Modelle zur Entstehung, Verarbeitung und Behandlung von ADHS. In: Praxis der Kinderpsychologie und Kinderpsychiatrie, 56(4), S. 300-309.
Ellwanger, U. (2015): ADHS: Versorgung verbessern, Stigmatisierung beenden. Patientenvertreter legen einen Bericht vor. Verfügbar unter: http://adhs-zukunftstraeume.de/Downloads/Pressetexte/PM_Real%20Voices.pdf (Stand 2015-07-08).
Falkai, P. & Wittchen, H.-U. (Hrsg.) (2014): Diagnostisches und Statistisches Manual Psychischer Störungen – DSM-V. Göttingen: Hogrefe Verlag.
Fonagy, P. & Target, M. (2006): Psychoanalytic theories – Perspectives from developmental psychopathology. Stuttgart: Klett-Cotta.
Frances, A. (2013): Normal. Gegen die Inflation psychiatrischer Diagnosen. 2. Aufl. Köln: DuMont Verlag.
Frenkel, B. & Randerath. A. (2015): Die Kinderkrankmacher. Zwischen Leistungsdruck und Perfektion. Freiburg im Breisgau: Herder.
Freud, S. (1923): Das Ich und das Es. In: Gesammelte Werke, Bd. XIII., S. 135-289.
Gerspach, M. (2001): Hyperaktivität aus der Sicht der Psychoanalytischen Pädagogik. In: Passolt, M. (Hrsg.): Hyperaktivität zwischen Psychoanalyse, Neurobiologie und Systemtheorie. München: Ernst Reinhardt Verlag, S. 50-79.
Gilmore, K. (2000): A psychoanalytic perspective on attention deficit/hyperactivity disorder. In: Journal of the American Psychoanalytic Association, 48(4), S. 1259-1293.
Goffman, E. (1967): Stigma. Über Techniken der Bewältigung beschädigter Identität. Frankfurt/Main: Suhrkamp.
Günter, M. (2014): Attention deficit hyperactivity disorder (ADHD): An affect-processing and thought disorder? In: International Journal of Psychoanalysis, 95, S. 43-66.
Haubl, R. (2007): Krankheiten, die Karriere machen: Zur Medizinalisierung und Medikalisierung sozialer Probleme. In: Warrlich, C. & Reinke, E. (Hrsg.): Auf Der Suche. Psychoanalytische Betrachtungen zum AD(H)S. Gießen: Psychosozial-Verlag, S. 159-186.
Häußler, G. (2002): Das Aufmerksamkeitsdefizit- und Hyperaktivitätssyndrom (ADHS) aus psychoanalytischer Sicht. In: Praxis der Kinderpsychologie und Kinderpsychiatrie, 51, 454-465.
Häußler, G. & Hopf, H. (2004): Psychoanalytische Theorien. In: Bovensiepen, G.; Hopf, H. & Molitor, G. (Hrsg.): Unruhige und unaufmerksame Kinder. 2. Aufl. Frankfurt/Main: Brandes & Apsel Verlag, S. 20-44.
Hebensberger, D. V. (2012): Psychoanalytisch-pädagogische Erziehungsberatung als Interventionsmöglichkeit in Familien mit ADHS-Kindern. Universität Wien: Veröffentlichte Diplomarbeit. Verfügbar unter: http://othes.univie.ac.at/20274/1/2012-05-09_0404299.pdf (Stand 2015-02-15).
Heinemann, E. & Hopf, H. (2006): AD(H)S. Symptome, Psychodynamik, Fallbeispiele, psychoanalytische Theorie und Therapie. Stuttgart: Kohlhammer.
Helperior ® Köln, ADHSpedia (2015): Stigmatisierung. Verfügbar unter: http://www.adhspedia.de/wiki/Stigmatisierung (Stand 2015-08-04).
Hermann, E. (2012): Ritalin: Wie die Pharmaindustrie unsere Kinder vorsätzlich zerstört. Verfügbar unter: http://info.kopp-verlag.de/hintergruende/deutschland/eva-herman/ritalin-wie-die-pharmaindustrie-unsere-kinder-vorsaetzlich-zerstoert.html (Stand 2015-08-09).
Hoffmann, C. & Schmelcher, A. (2012): Wo die wilden Kerle wohnten. In: Frankfurter Allgemeine Zeitung, 16.02.2012. Verfügbar unter: http://www.faz.net/aktuell/politik/inland/ritalin-gegen-adhs-wo-die-wilden-kerle-wohnten-11645933.html (Stand 2015-03-15).
Hohmeier, J. (1975): Stigmatisierung als sozialer Definitionsprozess. In: Brusten, M. & Hohmeier, J. (Hrsg.): Stigmatisierung I. Zur Produktion gesellschaftlicher Randgruppen. Darmstadt: Luchterhand-Verlag, S.25-53. Verfügbar unter http://bidok.uibk.ac.at/library/hohmeier-stigmatisierung.html , S. 1-13.
Hübner, T. (2013): ADHS: Krankheit oder Konstrukt? Verfügbar unter: http://www.br.de/fernsehen/bayerisches-fernsehen/sendungen/faszination-wissen/adhs-hyperaktivitaet-aufmerksamkeitsstoerungen-100.html (Stand 2015-03-31).
Hüther, G. (2001): Kritische Anmerkungen zu den bei ADHD-Kindern beobachteten neurobiologischen Veränderung und den vermuteten Wirkungen von Psychostimulantien (Ritalin). In: Analytische Kinder- und Jugendlichen-Psychotherapie, 32(4), S. 471-486.
Hüther, G. (2004): Kritische Anmerkungen zu den bei ADHD-Kindern beobachteten neurobiologischen Veränderungen und den vermuteten Wirkungen von Psychostimulanzien (Ritalin). In: Bovensiepen, G.; Hopf, H. & Molitor, G. (Hrsg.): Unruhige und unaufmerksame Kinder. Psychoanalyse des hyperkinetischen Syndroms. 2. Aufl. Frankfurt/Main: Brandes & Apsel, S. 70-91.
Letourneau, N. & Tryphonopoulos, P. (2012): Der CARE-Index. Ein Instrument zur Erfassung der Bindungsqualität zwischen Bezugsperson und Kind ab der Geburt. In: Stokowy, M. & Sahhar, N. (Hrsg.): Bindung und Gefahr. Das Dynamische Reifungsmodell der Bindung und Anpassung. Gießen: Psychosozial-Verlag, S. 19-32.
Leuzinger-Bohleber, M. (2006): Einführung. In: Leuzinger-Bohleber, M.; Brandl, Y. & Hüther, G. (Hrsg.): ADHS – Frühprävention statt Medikalisierung. Theorie, Forschung, Kontroversen. 2. Aufl. Göttingen: Vandenhoeck & Ruprecht, S. 9-49.
Leuzinger-Bohleber, M. (2009): Frühe Kindheit als Schicksal? Trauma. Embodiment. Soziale Desintegration. Psychoanalytische Perspektiven. Stuttgart: Kohlhammer.
Leuzinger-Bohleber, M. (2010): Psychoanalytic Preventions/Interventions and Playing ‚Rough-and-Tumble‘ Games: Alternatives to Medical Treatments of Children Suffering from ADHD. In: International Journal of Applied Psychoanalytic Studies, 7(4), S. 332-338.
Mattner, D. (2006): ADS – Die Biologisierung abweichenden Verhaltens. In: Leuzinger-Bohleber, M.; Brandl, Y. & Hüther, G. (Hrsg): ADHS – Frühprävention statt Medikalisierung. 2. Aufl. Göttingen: Vandenhoeck & Ruprecht, S. 51-69.
MEDICE Arzneimittel Pütter GmbH (2015): Mögliche Folgen einer ADHS. Verfügbar unter: http://www.adhs-infoportal.de/adhs-bei-kindern-und-jugendlichen/moegliche-folgen-einer-adhs (Stand 2015-06-22).
Molitor, G. (2004): Prolog. In: Bovensiepen, G.; Hopf, H. & Molitor, G. (Hrsg.): Unruhige und unaufmerksame Kinder. 2. Aufl. Frankfurt/Main: Brandes & Apsel Verlag, S. 7-11.
Morrow, R. L. (2012): Influence of relative age on diagnosis and treatment of attention-deficit/hyperactivity disorder in children. In: Canadian Medical Association Journal, 184(7), S. 755-762. Verfügbar unter: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3328520/ (Stand: 2015-04-22).
Neraal, T. (2004): Die unerhörten Botschaften der hyperaktiven Kinder – Familiendynamik und Familientherapie bei Kindern mit ADHS. In: C. Warrlich & E. Reinke (Hrsg): Auf der Suche. Psychoanalytische Betrachtungen zum AD(H)S. Gießen: Psychosozial-Verlag, S. 107-126.
Neraal, T. (2008): Neurobiologische versus psycho- und familiendynamische Ursacherklärung. In: Neraal, T. & Wildermuth, M. (Hrsg.): ADHS. Symptome verstehen – Beziehungen verändern. Gießen: Psychosozial-Verlag, S. 19-38.
NEK/Bern (2011): NEK-CNE. Über die Verbesserung des Menschen mit Pharmakologischen Wirkstoffen. In: Schweizerische Ärztezeitung. Verfügbar unter: http://www.nek-cne.ch/fileadmin/nek-cne-dateien/Themen/Stellungnahmen/NEK-CNE_Enhancement_d.pdf (Stand 2015-03-24).
Olde, V. (2010): „ADHS“ verstehen. Phänomenologische Perspektiven. Opladen/Farmington Hills: Budrich UniPress.
Pagel, R. (2003): Psychiatrische Pillen statt Pädagogik. Kritische Anmerkungen zur ADHS-Diagnose und der damit verbundenen Verabreichung von Ritalin. In: Pädagogische Korrespondenz, 30, S. 43-53.
Parens, E. & Johnston, J. (2009): Facts, Values, and Attention-Deficit Hyperactivity Disorder (ADHD): An Update on the Controversies. In: Child and Adolescent Psychiatry and Mental Health, 3(1), (electronic version]. Verfügbar unter: http://download-v2.springer.com/static/pdf/760/art%253A10.1186%252F1753-2000-3-1.pdf?token2=exp=1428925120~acl=%2Fstatic%2Fpdf%2F760%2Fart%25253A10.1186%25252F1753-2000-3-1.pdf*~hmac=3d6c2a09265016f9bf9c7afb829cbadb5ddbbc55369d9a3e21064e9383f81d83 (Stand 2015-04-13).
Passolt, M. (2001): Vorwort. In: Passolt, M. (Hrsg.): Hyperaktivität zwischen Psychoanalyse, Neurobiologie und Systemtheorie. München: Ernst Reinhardt Verlag, S. 7-12.
Polanczyk, G.; De Lima, M. S.; Horta, B. L.; Biederman, J. & Rohde, L. A. (2007): The Worldwide Prevalence of ADHD: A Systematic Review and Metaregression Analysis. In: The American Journal of Psychiatry, 164(6), S. 942-948.
Pozzi, M. E. (2001): Ritalin für wen? Wie können wir das Bedürfnis nach Ritalin in der psychodynamischen Beratung von Familien mit Kindern unter fünf Jahren verstehen? In: Analytische Kinder- und Jugendlichen-Psychotherapie, 32(4), S. 519-541.
Rauh, H. (2012): Erste Bindung (12-13 Monate). In: Stokowy, M. & Sahhar, N. (Hrsg.): Bindung und Gefahr. Das Dynamische Reifungsmodell der Bindung und Anpassung. Gießen: Psychosozial-Verlag, S. 33-56.
Riedesser, P. (2006): Einige Argumente zur ADHS-Kontroverse in der Kinder- und Jugendpsychiatrie. In: Leuzinger-Bohleber, M.; Brandl, Y. & Hüther, G. (Hrsg): ADHS – Frühprävention statt Medikalisierung. 2. Aufl. Göttingen: Vandenhoeck & Ruprecht, S. 111-117.
Roskam, I. et al. (2014): Another way of thinking about ADHD: the predictive role of early attachment deprivation in adolescents’ level of symptoms. In: Social Psychiatry Psychiatric Epidemiol, 49, S. 133-144.
Rossi, P. (2014): ADHS-Kriterien nach dem DSM-V: Segen oder Fluch. Verfügbar unter: https://adhsspektrum.wordpress.com/2014/08/27/adhs-kriterien-nach-dsm-v-fluch-oder-segen/ (Stand 2015-04-03).
Rothenberger, A. & Neumärker, K.-J. (2010): Zur Geschichte der Aufmerksamkeitsdefizit-Hyperaktivitätsstörung. In: Steinhausen, H.-C.; Rothenberger, A. & Döpfner, M. (Hrsg.): Handbuch ADHS. Grundlagen, Klinik, Therapie und Verlauf der Aufmerksamkeitsdefizit-Hyperaktivitätsstörung. Stuttgart: Kohlhammer, S. 11-16.
Sahhar, N.; Milch, W. & Stokowy, M. (2012): Einleitung. In: Stokowy, M. & Sahhar, N. (Hrsg.): Bindung und Gefahr. Das Dynamische Reifungsmodell der Bindung und Anpassung. Gießen: Psychosozial-Verlag, S. 13-17.
Salomonsson, B. (2011): Psychoanalytic conceptualizations of the internal object in an ADHD child. In: Journal of Infant, Child, and Adolescent Psychotherapy, 10, S.87–102.
Sauerbrey, U. & Winkler, M. (2011): Die pädagogische Bedeutung des Sachverhaltes ADHS. In: Sauerbrey, U. & Winkler, M. (Hrsg.): Pädagogische Anmerkungen zur Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung (ADHS). Jena: IKS Garamond, S. 7-22.
Schimmelmann, B.G.; Friedel, S.; Christiansen, H.; Dempfle, A.; Hinney, A. & Hebebrand, J. (2006): Genetische Befunde bei der Aufmerksamkeitsdefizit- und Hyperaktivitätsstörung (ADHS). In: Zeitschrift für Kinder- und Jugendpsychiatrie und Psychotherapie, 34(6), S. 425-433.
Schlack, H. G. (2004): ADHS: Eine soziogene Epidemie? Verfügbar unter: http://www.adhs-studien.info/docs/ADHS_-_eine_soziogene_Epidemie.pdf (Stand 2015-03-02).
Schlack, R.; Hölling, H.; Kurth, B.-M. & Huss, M. (2007): Die Prävalenz der Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung (ADHS) bei Kindern und Jugendlichen in Deutschland. In: Bundesgesundheitsblatt, 50(5/6), S. 827-835.
Schulze, U. (2009): ADHS und Bindung. In: Häßler, F. (Hrsg.): Das ADHS Kaleidoskop. Berlin: Medizinisch Wissenschaftliche Verlagsgesellschaft, S. 23-32.
Seidler, E. (2004): „Zappelphilipp und ADHS“. Von der Unart zur Krankheit. In: Deutsches Ärzteblatt, 101(5), S. 239-243.
Sharfstein, S. S. (2005): Big Pharma and American Psychiatry: The Good, the Bad, and the Ugly. In: Psychiatry News, 40, S. 3-4.
Sroufe, L. A. (1997): Psychopathology outcome of development. In: Development and Psychopathology, 9, S. 251-268.
Staufenberg, A. M. (2007): Motorik und Bedeutung – Hyperaktivität als Suche und Abwehr psychischer Verarbeitung. In: Warrlich, C. & Reinke, E. (Hrsg): Auf der Suche. Psychoanalytische Betrachtungen zum AD(H)S. Gießen: Psychosozial-Verlag, S. 87-106.
Staufenberg, A. M. (2011): Zur Psychoanalyse des ADHS. Manual und Katamnese. Frankfurt/Main: Brandes & Apsel.
Steinhausen, H.-C. (2010a): Definition und Klassifikation. In: Steinhausen, H.C.; Rothenberger, A. & Döpfner, M. (Hrsg.): Handbuch ADHS. Grundlagen, Klinik, Therapie und Verlauf der Aufmerksamkeitsdefizit-Hyperaktivitätsstörung. Stuttgart: Kohlhammer, S. 17-18.
Steinhausen, H.-C. (2010b): Epidemiologie. In: Steinhausen, H.-C.; Rothenberger, A. & Döpfner, M. (Hrsg.): Handbuch ADHS. Grundlagen, Klinik, Therapie und Verlauf der Aufmerksamkeitsdefizit-Hyperaktivitätsstörung. Stuttgart: Kohlhammer, S. 29-40.
Steinhausen, H.-C.; Rothenberger, A. & Döpfner, M. (2010): Vorwort. In: Steinhausen, H.-C.; Rothenberger, A. & Döpfner, M. (Hrsg.): Handbuch ADHS. Grundlagen, Klinik, Therapie und Verlauf der Aufmerksamkeitsdefizit-Hyperaktivitätsstörung. Stuttgart: Kohlhammer, S. 9-10.
Stern, D. (1992): Die Lebenserfahrung des Säuglings. Stuttgart: Klett-Cotta.
Stern, D. (1995): Die Mutterschaftskonstellation. Eine vergleichende Darstellung verschiedener Formen der Mutter-Kind-Psychotherapie. Stuttgart: Klett-Cotta.
Stokowy, M. & Sahhar, N. (Hrsg.)(2012): Bindung und Gefahr. Das Dynamische Reifungsmodell der Bindung und Anpassung. Gießen: Psychosozial-Verlag.
Stork, J. (1993): Über die psychischen Hintergründe des hyperkinetischen Verhaltens. In: Kinderanalyse, 1(2), S. 203-230.
Stork, J.; Hüttl, W. & Thaler, A.L. (2001): Hyperaktivität und Aufmerksamkeitsstörung – Syndrom oder Symptom? Erfahrungen aus der psychoanalytischen Arbeit mit HKS-Kindern und ihren Familien. In: Passolt, M. (Hrsg.): Hyperaktivität zwischen Psychoanalyse, Neurobiologie und Systemtheorie. München: Ernst Reinhardt Verlag, S. 93-110.
Streeck-Fischer, A. (2006): „Neglekt“ bei der Aufmerksamkeitsdefizit-und-Hyperaktivitäts-Störung. In: Psychotherapeut, 51, S. 80-90.
Tietgen, C. (2015): ADHS – Folgen und Probleme. Verfügbar unter: https://adhs-zentrum.de/ADHS/FolgenundProbleme.php (Stand 2015-06-22).
Tischler, L. (2001): Was ist ADS/ADHS? Theorien über Ursachen und Behandlungsmethoden. In: Analytische Kinder- und Jugendlichen-Psychotherapie, 32(4), S. 509-517.
Traxl, B. (2013): Kritische Bemerkungen zum ADHS aus neurobiologischer, psychoanalytischer und ethischer Perspektive. Heilpädagogik, 1, S. 2-8.
Traxl, B. (2014): Zur intersubjektiven Genese des ADHS. In: Kinderanalyse, 22(2), S. 105-125.
Von Lüpke, H. (2008): Die ADHS-Problematik hat eine lange Geschichte. In: International Journal of Prenatal and Perinatal Psychology and Medicine, 20(1/2), S. 102-112.
Von Lüpke, H. (2002): AD(H)S: ist alles wirklich so klar? Zur Diskussion um die Medikamentenverschreibung.In: Pädagogik, 54(1), S. 43-46.
Von Lüpke, H. (2008): Die ADHS-Problematik hat eine lange Geschichte. In: International Journal of Prenatal and Perinatal Psychology and Medicine, 20(1/2), S. 102-112.
Walthes, R. (1997): Wahrnehmungs- und Bewegungsstörungen: Neue Wege zum Verständnis von “Störungen” und Konsequenzen für therapeutische Konzepte. In: Leyendecker, C. & Horstmann, T. (Hrsg.): Frühförderung und Frühbehandlung. Heidelberg: Schindele, S. 147-156.
Wender, P.H. (2002): Aufmerksamkeits- und Aktivitätsstörungen bei Kindern, Jugendlichen und Erwachsenen. Ein Ratgeber für Betroffene und Helfer. Stuttgart: Kohlhammer.
Wenke, M. (2006): ADHS: Diagnose statt Verständnis. Frankfurt/Main: Brandes & Apsel.
Wiener, J. et al. (2012): Children’s Perceptions of their ADHS Symptoms: Positive Illusions, Attributions, and Stigma. In: Canadian Journal of School Psychology, 27(3), S. 217-242.
Winnicott, D. W. (1994): Die menschliche Natur. Stuttgart: Klett-Cotta.
Ich erkläre hiermit an Eides statt durch meine eigenhändige Unterschrift, dass ich die vorliegende Arbeit selbständig verfasst und keine anderen als die angegebenen Quellen und Hilfsmittel verwendet habe. Alle Stellen, die wörtlich oder inhaltlich den angegebenen Quellen entnommen wurden, sind als solche kenntlich gemacht.
Die vorliegende Arbeit wurde bisher in gleicher oder ähnlicher Form noch nicht als Magister-/Master-/Diplomarbeit/Dissertation eingereicht.
Quelle
Daniela Troyer: ADHS- im Spannungsfeld von Psychiatrie und Pädagogik. Die Notwendigkeit eines integrativen, biopsychosozialen Modells und dessen Bedeutung für die Pädagogik. Masterarbeit: Zur Erlangung des akademischen Grades eines „Master of Arts“; bei Ao. Univ.-Prof. i. R. Volker Schönwiese; Fakultät für Bildungswissenschaft der Leopold-Franzens-Universität Innsbruck am Institut für Erziehungswissenschaft.
bidok - Volltextbibliothek: Erstveröffentlichung im Internet
Stand: 06.09.2016
