Eine Betrachtung verschiedener Gesichtspunkte der Ätiologie, der Symptomatik und der Therapie speziell im Kindes- und Jugendalter
Diplomarbeit zur Erlangung des Magistergrades der Philosophie an der Geisteswissenschaftlichen Fakultät der Leopold - Franzens - Universität Innsbruck, eingereicht bei a. o. Univ.-Prof. Dr. Volker Schönwiese am Institut für Erziehungswissenschaften der Universität Innsbruck im Mai 1999
Inhaltsverzeichnis
-
6. Woran erkennt man eine schizophrene Psychose?
- 6.1 Kriterien zur Diagnose einer Schizophrenie
-
6.2 Die Symptomatik
- 6.2.1 Halluzinationen
- 6.2.2 Wahnideen
- 6.2.3 Denkstörungen
- 6.2.4 Störungen der Sprache
- 6.2.5 Ich-Störungen (Verlust des subjektiven Erlebens)
- 6.2.6 Störungen der Informationsverarbeitung
- 6.2.7 Affektstörungen
- 6.2.8 Störungen im emotionalen Bereich, im Kontakt und Sozialverhalten bis hin zum Autismus
- 6.2.9 Störung der Motorik
- 6.2.10 Antriebsstörungen
- 6.2.11 Verlust des Realitätsbezugs
- 7. Wie kann sich eine Schizophrenie äußern?
- 8. Arten der Schizophrenie
- 9. Schizophrene Psychosen bei Kindern
- 10. Schizophrene Psychosen bei Jugendlichen
- 11. Beginn - Verlauf - Prognose einer Schizophrenie
- 12. Geistige Gesundheit - Geistige Krankheit Normal-Sein - Verrückt-Sein
- 13. Behandlungs- und Therapiearten
- 14. Schlußbemerkung
- 15. Anhang; Interview mit Fr. Ass.-Prof.Dr. B. Hackenberg
- Literaturverzeichnis:
- Lebenslauf
Inhaltsverzeichnis
- 6.1 Kriterien zur Diagnose einer Schizophrenie
-
6.2 Die Symptomatik
- 6.2.1 Halluzinationen
- 6.2.2 Wahnideen
- 6.2.3 Denkstörungen
- 6.2.4 Störungen der Sprache
- 6.2.5 Ich-Störungen (Verlust des subjektiven Erlebens)
- 6.2.6 Störungen der Informationsverarbeitung
- 6.2.7 Affektstörungen
- 6.2.8 Störungen im emotionalen Bereich, im Kontakt und Sozialverhalten bis hin zum Autismus
- 6.2.9 Störung der Motorik
- 6.2.10 Antriebsstörungen
- 6.2.11 Verlust des Realitätsbezugs
Von einer Schizophrenie spricht man,
-
wenn die Krankheitserscheinungen auch schon beim ersten Auftreten über einen längeren Zeitraum anhalten,
-
wenn die Krankheitserscheinungen nach einiger Zeit erneut auftreten,
-
wenn die Erkrankung in eine deutliche Minussymptomatik mündet. [1]
-
charakteristische psychotische Symptome (Wahn, Halluzinationen, katatones Verhalten, inadäquater Affekt),
-
Niveausenkung im Leistungs- und sozialen Bereich,
-
Ausschluß einer schizoaffektiven oder affektiven Störung,
-
Störungsdauer von mindestens 6 Monaten,
-
Ausschluß einer organischen Ursache. [2]
Seit 1996 gibt es ein neues Diagnoseschemata das DSM-IV, wobei das DSM-III-R noch immer in Gebrauch ist. Ein weiteres Diagnoseschemata ist der ICD-10 der WHO. Im Gegensatz zum DSM IV stehen hier die therapeutischen Konzepte im Vordergrund, und es ist einfacher und nicht so aufwendig anzuwenden. Außerdem stehen die beobachtbaren Erscheinungsweisen (Symptome) im Vordergrund und weniger die ätiologischen Bedingungen. So gibt es im ICD-10 neun verschiedene Kategorien, in denen unterschiedliche Symptome wie Gedankeneingebung, Gedankenabriß, Beeinflussungswahn, Negativismus und Halluzinationen aufgezählt werden. Die anschließenden diagnostischen Leitlinien geben genau an, wie die verschiedenen Kriterien zu berücksichtigen sind. So muß eine bestimmte Anzahl der aufgezählten Symptome über mindestens einen Monat oder länger deutlich vorhanden sein, um eine Schizophrenie diagnostizieren zu können.
Es gibt keine einheitliche Symptomatik, an der man eine Schizophrenie diagnostizieren kann. Folglich haben auch die unterschiedlichen Staaten verschiedene Schizophreniekriterien. In den letzten Jahren versuchte man jedoch, diese Diagnosekriterien einander anzugleichen. Sie unterscheiden sich zwar immer noch in manchen Details, aber mit einigen relevanten Hauptsymptomen der Schizophrenie (wie Wahn, Halluzinationen, formale und inhaltliche Denkstörungen, Leistungsabfall, Störungen im Fühlen und Handeln) besteht nun weitgehend Einigkeit. Feststeht, daß das Auftreten eines Symp- toms nicht allein Aufschluß über eine Schizophrenie gibt, und daß auch alle Symptome im Einzelfall nicht allein vorhanden sein müssen. Außerdem weiß man, daß die schizophrenen Psychosen sehr unterschiedliche und individuell geprägte Erscheinungsbilder haben.[3][4]
6.2.1 Halluzinationen [5]
Sinnestäuschungen oder Halluzinationen sind Erscheinungen, die der Patient wahrnimmt, ohne daß ein entsprechender Sinnesreiz vorhanden ist. Der Betroffene ist von seinen "Wahrnehmungen" vollkommen überzeugt, und es ist fast unmöglich, ihn durch noch so realistische Erklärungen davon abzubringen.
Es gibt verschiedene Arten von Halluzinationen. Bei der akustischen Halluzination werden Stimmen gehört, die den Patienten leiten oder mit denen er Gespräche führt. Bei der Körperhalluzination bildet sich der Schizophrene ein, daß er gestochen oder anderweitig verletzt worden ist. Geruchs- oder Geschmackshalluzinationen beeinflussen das entsprechende Sinnesorgan des Schizophrenen. Oft treten auch, besonders im Kindesalter, optische Halluzinationen auf, bei denen die Betroffenen kleine Tierchen, Würmer oder sonstige Lebewesen "wahrnehmen".
Das Verhalten eines schizophrenen, halluzinierenden Menschen ist immer unberechenbar. Deshalb ist auch die Suizidgefahr oder Fremdgefährdung in einer sinnestäuschenden Situation sehr groß.
Zwischen Halluzinationen und Wahnideen besteht eine Verbundenheit. Oft werden aus auftretenden Halluzinationen Wahnvorstellungen. Zum Beispiel kann eine Geschmacks- halluzination in einen Vergiftungswahn ausarten.
Wahnideen sind wie Halluzinationen durch logische Erklärungen nicht widerlegbar (Wahngewißheit). Der Patient ist fest von seiner "Vorstellung" überzeugt. Wird der Wahninhalt angezweifelt, kann der Betroffene in eine ungeheure Angst versetzt werden. Aber auch der Wahninhalt alleine kann für den Schizophrenen beängstigend sein.
Man unterscheidet zwischen verschiedenen Wahnideen. Bei einem Beziehungswahn glaubt der Schizophrene, daß verschiedene Ereignisse, die in seiner näheren Umgebung passieren, etwas mit ihm zu tun haben. Gesten von Passanten oder das Hupen eines Autos bezieht der Betroffene auf sich und ist davon überzeugt, daß man ihm etwas mitteilen will. Beziehungsideen sind bei Schizophrenen sehr häufig auftretende Wahnideen, die oft die Grundlage für andere Wahnvorstellungen - wie Verfolgungs- oder Liebeswahn - bilden.
Andere wahnhafte, paranoide Störungen sind zum Beispiel der Eifersuchtswahn, der Größenwahn, der Liebeswahn, die hypochondrische Wahnidee und der Verfolgungswahn.
Durch die Wahnbildung werden häufig Anforderungen der Außenwelt oder eigene aggressive bzw. liebende Wunschvorstellungen abgewehrt. Der Wahn kann somit die Funktion der Abwehr und "des Ausdrucks" haben. Gleichzeitig hat er aber auch die Funktion der Regulierung und Steuerung des Handelns.
Man kann durch eigene Erfahrungen überprüfen, wie stark ein Vorhaben oder eine Idee einen selbst beeinflussen kann. So wird die Festigkeit des Handelns von Leuten mit Wahnvorstellungen verständlich.
Die Schizophrenie kann zu massiven Störungen im Verhalten und Erleben eines Patienten führen. Eine typisch schizophrene Denkstörung ist die Zerfahrenheit. Das Denken und somit auch das Sprechen sind hier - im Gegensatz zu "gesunden" Menschen - gestört. Der Patient verliert den Zusammenhang und kann Gedankengänge nicht mehr zu Ende führen - er stockt und versucht einen neuen Anfang (Gedankenabriß). Das kann soweit gehen, daß der Patient verschiedene Sätze und Satzteile ineinander vermischt. Der Schizophrene beginnt, Begriffe miteinander zu kombinieren. Es kommt zum Wortzerfall und zu Wortneubildungen (Neologismen). Der Betroffene ist nicht mehr in der Lage, mit der Sprache richtig umzugehen. Oder der Betroffene hat einen Gedankendrang, was bedeutet, daß er sich von übermäßig vielen, oft sinnlosen oder belanglosen Gedanken überflutet fühlt.
Nicht nur beim Denken, sondern auch beim Handeln kann es bei einem Schizophrenen zum Verlust der eingeübten Handlungsabläufe kommen. Wenn man z.B. morgens aufsteht und sich für den kommenden Tag zurechtmacht, hat man dafür seine bestimmte Reihenfolge (z.B. aufstehen, sich waschen, Zähne putzen usw.), die automatisch durchgeführt wird. Bei einem Schizophrenen ist das anders. Er muß oft nach jedem Arbeitsschritt darüber nachdenken, was er jetzt noch zu tun hat. Vergißt er dabei das Zähneputzen und Waschen, was nicht selten passiert, kann das mit der Zeit zu Ablehnung von seiten seiner Umgebung führen.
Die Sprachstörung kann sich auf verschiedene Art und Weise zeigen. Bei einer schizophrenen Psychose kann es zu einer Veränderung der Sprachweise, einem gesteigerten Rededrang, einer Perseverationsneigung, zur Sprachverarmung, zu Sprachstereotypen, zu Echolalie oder zu Phonographismus (Wiederholung der an den Patienten gerichteten Frage) kommen. Vermutet man eine Schizophrenie schon im Kindesalter, so ist die Abgrenzung der Sprachauffälligkeit zur Autistensprache schwer.[10]
Bei dieser Störung kann der Patient oft nicht mehr erkennen, was er denkt, fühlt und empfindet. Die Umwelt und sich selbst erlebt er als fremd, unwirklich und verändert (Depersonalismus). Die Grenzen zur Außenwelt zerfließen. Die Ich-Abgrenzung geht sichtlich verloren. Der Betroffene fühlt sich beeinflußt, kontrolliert und glaubt, daß seine Gedanken nicht mehr seine eigenen sind und daß andere wissen, was er denkt (Gedankenausbreitung). Oder der Schizophrene ist davon überzeugt, daß andere seine Gedanken formen, daß er durch Stimmen gesteuert wird und nicht mehr Herr über sich selbst ist (Gedankenentzug). Die Entfremdung gegenüber der eigenen Person ist ein häufig auftretendes Symptom der Schizophrenie.[11][12]
Das, was wahrgenommenen wird, kann nicht mehr korrekt geordnet werden. Jede Information erscheint dem Betroffenen gleich wichtig. Er hat also Schwierigkeiten, zwischen Wichtigem und Unwichtigem zu unterscheiden und wirkt deshalb oft unsicher und ängstlich.
Weiters fällt es dem Betroffenen schwer, seine Aufmerksamkeit auf übergeordnete, relevante Dinge zu richten. Da Irrelevantes nicht mehr ausgeblendet werden kann, kommt es zu Konzentrationsschwächen, leichter Ablenkbarkeit und Ermüdung.[13]
Die Zerrissenheit der Affekte und der Affektäußerungen treten ebenfalls sehr häufig bei schizophren Erkrankten auf. Der Schizophrene ist nicht mehr in der Lage, sein Gefühlsleben der situativen Gegebenheit anzupassen. Er wirkt inadäquat und unnatürlich, heiter oder kühl. Sein Verhalten paßt oft nicht zur gegebenen Situation (z. B. Lachen bei trauriger Nachricht; Parathymie oder Paramimie).
Andere leiden unter andauernden Spannungszuständen, die ohne ersichtlichen Grund zu schweren Affektausbrüchen (Angstanfälle, Schreikrämpfe, Toben) führen können. Auch das Gefühlsleben eines Schizophrenen" kann durch seine Krankheit beeinträchtigt sein. Dabei handelt es sich weniger um die Veränderung der Gefühlslage (z.B. sich furchtbar traurig fühlen), als um eine Einschränkung der Gefühlsstärke. Der Betroffene kann seine Gefühle nicht mehr so stark empfinden und folglich diese auch nicht mehr deutlich zeigen. Deshalb zeigt er z. B. bei schönen Erlebnissen keine große Begeisterung und bei traurigen nur wenig Betroffenheit.
Der Schizophrene zieht sich aus seiner gewohnten Umgebung zurück und vermeidet den Kontakt zu seiner Umwelt. Häufig verläßt er nicht einmal mehr das Zimmer, lebt isoliert und vermeidet bisherige Freundschaften. Der Betroffene scheint bindungsun-fähig. Manchmal geht er zwiespältige Beziehungen ein, die gleichzeitig sehr eng und doch distanziert sind. In manchen Bindungen zeigt sich, daß die Gefühle nur auf einen abgespaltenen Bereich beschränkt sind. Nicht selten werden die Beziehungen zur Umwelt qualitativ umstruktuiert und Ersatzbeziehungen aufgebaut, die auch mit Personifizierungen von Gegenständen einhergehen können.[16] Die extreme Form der Weltlosigkeit, also der Kontaktlosigkeit, ist der Autismus.
Von Eugen Bleuer wurde der Autismus als wesentliche Symptomatik der Schizophrenie herauskristallisiert. Unter Autismus versteht man eine Selbstbezogenheit, also einen Rückzug auf die eigene Person. Ein Autist ist nur in der Lage, alles, was er erlebt und erfährt, was er denkt und fühlt, auf sich selbst zu beziehen und nur aus seiner eigenen Person heraus zu verstehen. Im Grund genommen lebt er nur für sich alleine, was bedeutet, daß er sich wahrscheinlich nicht in die Gefühle anderer hineinversetzen oder Reaktionen angemessen interpretieren oder vorhersagen kann. Der Verlust der Beziehung des Betroffenen zu seiner Umwelt ist also Ausdruck eines Egozentrismus. Diese eigen konstruierte Welt mit all ihren Phantasieprodukten kann noch so sehr mit der Wirklichkeit in Widerspruch stehen, der Kranke kommt mit ihr nicht in Konflikt.[17]
Bei einer schizophrenen Psychose kann es bei der Spontanmotorik zu einer Disharmonisierung (Eckigkeit) oder einer Reduktion der Spontanbewegungen kommen. Relativ häufig kann man motorische Stereotypen (z.B. bizarre Fingerhaltung) beobachten, gelegentlich treten auch katatone Bilder und kataleptische Erscheinungen auf. Auch die Zwangsphänomene äußern sich vielfach zuerst im motorischen Bereich.[18]
Besonders charakteristisch ist die Antriebslosigkeit. Zum Beispiel sind Jugendliche initiativlos und zeigen keine Spontaneität mehr. Sie sitzen nur in ihrem Zimmer und haben kein Interesse, sich am gesellschaftlichen Leben zu beteiligen oder sich selbst zu beschäftigen. Die Antriebslosigkeit kann so groß sein, daß sie nur stumm dasitzen, nichts essen und auch ihre Ausscheidungen nicht mehr kontrollieren (Stupor).[19]
6.2.11 Verlust des Realitätsbezugs[20]
Das psychische Störungsbild der Schizophrenien wird, wie schon gesagt, von den unterschiedlichen Lehrbüchern der Psychiatrie durch das Aufzählen von einer Reihe von unterschiedlichen Symptomen gekennzeichnet. Grundsätzlich ist diese Krankheit - laut Lempp unter einem entwicklungspsychologischen Aspekt betrachtet - gekennzeichnet durch den Verlust der zwischenmenschlichen Kommunikation und dem Verlust des gegenseitigen Verständnisses.
Menschen konstruieren ihre Welt durch ihre Beobachtungs- und Erkenntnismöglichkeiten. Die Fähigkeit, diese Umwelt so zu konstruieren, daß sie untereinander kommunizieren können, daß sie einheitliche Ziel- und Wertvorstellungen entwickeln können, daß sie sogar Gesetze und Regeln entwickeln, die allgemein verständlich sind oder daß sie sich annäherungsweise über ihre Gefühle verständigen können, müssen erst im Laufe der frühkindlichen Entwicklung Schritt für Schritt erworben werden. Der Bezug des einzelnen Menschen zu dieser konstruierten und für ihn verständlichen Umwelt wird als Realitätsbezug bezeichnet. Die schizophrenen Psychosen sind im wesentlichen dadurch bestimmt, daß der Betroffene den gemeinsamen Realitätsbezug, also die Fähigkeit, sich mit seiner Umwelt zu verständigen, entweder ganz oder nur in gewissen Bereichen verliert.
Somit ist auch die Theorie verständlich, daß es eine Schizophrenie nur in der Beziehung zu Menschen geben kann. Ein Mensch, der alleine auf einer Insel, ohne menschlichen Kontakt, lebt, kann nicht an einer Schizophrenie erkranken, da es für sein Denken, Fühlen und Handeln keinen Vergleichsmaßstab gibt. Folglich kann man auch behaupten, daß die Schizophrenie eine Störung der Mitmenschlichkeit ist.
Zum Schluß möchte ich noch darauf hinweisen, daß alle Symptome, die regelmäßig zur Diagnose einer Schizophrenie herangezogen werden, unter einem entwicklungspsychologischen Aspekt betrachtet, gar nicht als spezifische Symptome der Schizophrenie zu bezeichnen sind. Vielmehr sind es Verhaltens- und Reaktionsweisen, die auch bei psychisch Gesunden in veränderten Bewußtseinszuständen, wie im Traum oder im Laufe der psychischen Entwicklung eines Kindes zu beobachten sind. So wird zum Beispiel bei einem Kind der häufige Wechsel vom Lachen zum Weinen und umgekehrt als normal empfunden, bei einem Erwachsenen würde dieses Verhalten auffallen und als Ambivalenz bezeichnet werden.
Vergleicht man nun die schizophrene Symptomatik mit dem Verhalten innerhalb der psychischen Entwicklung des Kindes, so ist darauf zu achten, daß die emotionalen und verbalen Inhalte bei einem Schizophrenen viel größer und vielfältiger sind als sie je bei einem Kind sein können. Der Ausprägungsgrad der Symptome ist also bei einem an einer schizophrenen Psychose Erkrankten viel größer als bei einem psychisch "Gesunden".
[1] H. Posininsky u.a.; Schizophrenie - Was ist das? S. 45
[2] H. Remschmidt; Psychiatrie der Adoleszenz, S. 259-260
[3] vgl. W. Kissling; Kompendium der Schizophreniebehandlung, S. 3-5
[4] vgl. G. Nissen; Endogene Psychosyndrome und ihre Therapie im Kindes- und Jugendalter, S. 75-76
[5] vgl. W. Kissling; Kompendium der Schizophreniebehandlung, S. 11-12
[6] vgl. W. Kissling; Kompendium der Schizophreniebehandlung, S. 9-10 u. 41
[7] vgl. K. Dörner u.a., Irren ist menschlich, S. 156
[8] vgl. W. Kissling; Kompendium der Schizophreniebehandlung, S. 13
[9] vgl. K. Dörner u.a., Irren ist menschlich, S. 154
[10] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 259
[11] vgl. W. Kissling; Kompendium der Schizophreniebehandlung, S. 17
[12] vgl. K. Dörner u.a., Irren ist menschlich, S. 153
[13] vgl. R. Bastine; Klinische Psychologie, S. 271
[14] vgl. W. Kissling; Kompendium der Schizophreniebehandlung, S. 15
[15] vgl. K. Dörner u.a., Irren ist menschlich, S. 155
[16] H. Remschmidt; Psychiatrie der Adoleszenz, S. 259
[17] vgl. R. Lempp; Vom Verlust der Fähigkeit sich selbst zu betrachten, S. 96
[18] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 259
[19] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 259
[20] vgl. R. Lempp; Vom Verlust der Fähigkeit sich selbst zu betrachten, S. 79-86
Inhaltsverzeichnis
Die schizophrenen Symptome lassen sich in den positiven Typ I und den negativen Typ II der Schizophrenie aufteilen. Diese Typen unterscheiden sich sowohl in ihrer Symptomatik als auch in ihrer prämorbiden Persönlichkeit und ihrer Prognose.
Diese Symptome kennzeichnen eher die akute Phase einer Schizophrenie. Unter Plus-Symtomatik versteht man, daß der Betroffene eine Störung in seinem psychotischen Erleben aufweist. Es kann zu Wahnvorstellungen, Verfolgungsängsten, Halluzinationen, positiven Denkstörungen, gesteigertem Antrieb, Aggressivität, Rededrang und Wortneubildungen kommen. Die Handlungen des Betroffenen werden von der Außenwelt fehlinterpretiert. Der "Kranke" ist hochgradig aktiv, verspannt und leicht ablenkbar. Die prämorbide Persönlichkeit des Betroffenen weist vor Ausbruch der Krankheit keine Einschränkungen im kognitiven und motorischen Bereich auf. [21][22]
Dieser Typ der Schizophrenie hat eine eher günstige Prognose. Es mag wohl unglaublich klingen, aber je plötzlicher und dramatischer eine Schizophrenie mit einer positiven Symptomatik ausbricht, desto größer sind die Chancen auf eine rasche Besserung des Krankheitsbildes. [23][24]
Minussymptome treten meist nach einem langen Krankheitsverlauf der Schizophrenie auf. Sie können jedoch auch zu einem früheren Zeitpunkt der Schizophrenie in Erscheinung treten, was aber selten der Fall ist. [25][26]
Unter einer Minus-Symptomatik versteht man, daß die Affekte des Kranken verarmen. Es wird ihm alles egal, und er wirkt gleichgültig. Oft steht diese Affektverarmung mit einer Störung des Antriebs in Verbindung. Der Patient will nichts mehr unternehmen und zieht sich vollkommen zurück. Die Kontakt- und Sprachverarmung stellt vor allem im sozialen Bereich ein Problem dar. Weitere Auffälligkeiten sind negative Denkstörungen (Denkhemmung, Gedankenabriß, Gedankensperre), sowie eine verminderte und eingeengte Informationskapazität. Im Gegensatz zur Plus-Symptomatik zeigen die Betroffenen in ihrer prämorbiden Persönlichkeit Einschränkungen im kognitiven und im motorischen Bereich. Auch ist die Prognose bei einer Schizophrenie mit einer negativen Symptomatik auf einen guten Krankheitsausgang eher schlecht. [27][28]
[21] vgl. H. Posinsky u.a.; Schizophrenie - Was ist das? S. 18-29
[22] vgl. E. Schulz, M. Martin, H. Remschmidt; Zeitschrift für Kinder- und Jugendpsychiatrie Heft 4; Dez 1994, S. 262-272
[23] vgl. H. Posinsky u.a.; Schizophrenie - Was ist das? S. 18-29
[24] vgl. E. Schulz, M. Martin, H. Remschmidt; Zeitschrift für Kinder- und Jugendpsychiatrie Heft 4; Dez 1994, S. 262-272
[25] vgl. H. Posinsky u.a.; Schizophrenie - Was ist das? S. 29-34
[26] vgl. E. Schulz, M. Martin, H. Remschmidt; Zeitschrift für Kinder- und Jugendpsychiatrie Heft 4; Dez 1994, S. 262-272
[27] vgl. H. Posinsky u.a.; Schizophrenie - Was ist das? S. 29-34
[28] vgl. E. Schulz, M. Martin, H. Remschmidt; Zeitschrift für Kinder- und Jugendpsychiatrie Heft 4; Dez 1994, S. 262-272
Inhaltsverzeichnis
Die paranoide Schizophrenie hat eine vorwiegende Plus-Symptomatik und setzt meist akut ein. Der Patient wird von akustischen Halluzinationen und Wahnvorstellungen geleitet. Beispielsweise versucht er ständig, seine bizarren und verwirrenden Gedankengänge und Wahnbildungen einem anderen zu erklären. Bei einem ausgeprägten Wahn (Verfolgungswahn) fühlt sich der Betroffene oft im Zentrum der Aufmerksamkeit, und alle Aktivitäten um ihn herum bezieht er auf sich. Dadurch fühlt er sich verfolgt und beobachtet.[29][30]
Denkstörungen und Affektstörungen können zwar im akuten Fall auftreten, sie stehen aber nicht im Vordergrund. Diese Erkrankungsform führt meistens nicht zu einer Persönlichkeitsveränderung des Betroffenen und auch die Intelligenz bleibt unberührt. Die paranoide Schizophrenie ist eine der häufigsten Formen der Schizophrenie und tritt bereits schon im Jugendalter in Erscheinung. [31][32]
Diese Schizophrenieart bricht meistens zwischen dem 15. und 25. Lebensjahr aus und weist eine rasche Entwicklung der Minus-Symptomatik auf. Hauptkennzeichen dieser Schizophrenieform sind die affektive Veränderung und die massiven Denkstörungen im Sinne von Zerfahrenheit. Der Patient ist selbstgefällig, inadäquat, und sein Verhalten ist ziel- und gefühllos.
Die Hebephrenie beginnt meist nach der Pubertät mit der Symptomatik der Antriebsstörung, Denkzerfahrenheit, affektiven Verflachung und einer heiteren, läppischen Grundstimmung. Die Jugendlichen versagen plötzlich in der Schule oder am Arbeitsplatz, ziehen sich aus dem sozialen Bereich zurück und verlieren all ihre Interessen. Nicht selten waren sie vor Krankheitsausbruch scheu, zurückgezogen und schüchtern. Da der Krankheitsverlauf einer Hebephrenie oft eine negative Prognose aufweist, sollte man bei der Diagnose sehr genau vorgehen und sich nicht voreilig festlegen. Dies bedeutet, daß der Jugendliche vor der Diagnose mehrere Monate (ca. ½ Jahr) beobachtet werden soll. [33][34]
Hauptmerkmale dieser Schizophrenie sind die psychomotorischen Symptome wie motorische Erregungszustände, Stupor, motorische Stereotypisierung und Katalepsie. Beim katatonen Stupor reagiert der Kranke trotz wachen Bewußtseins nicht mehr auf die Versuche, mit ihm in Beziehung zu treten. Das Gesicht ist starr und regungslos, und selbst auf starke Schmerzreize reagiert der Betroffene nicht. Das bedeutet aber nicht, daß nicht im Inneren des Kranken regelrechte "Gefühlsstürme wüten", die aber nur durch die hohe Pulsfrequenz feststellbar sind. Es ist auch möglich, daß der Stupor in einen akuten Erregungszustand übergeht.[35][36]
Negativismus und eine depressive Verstimmung sowie Wahnideen und Halluzinationen können Begleitsymptome der katatonen Schizophrenie sein.
Diese Art der Schizophrenie beginnt langsam und schleichend. Gekennzeichnet ist diese Form durch den massiven Leistungsabfall des Betroffenen und seiner Unfähigkeit, in der Gesellschaft zurechtzukommen. Die Erkrankung beginnt meist im jugendlichen Alter und zeigt sich durch Antriebslosigkeit, Abstumpfung, Energie- und Initiativlosigkeit sowie depressiver Verstimmung und dem Leistungsverlust in der Schule oder im Beruf. Der Patient zieht sich zurück und wird lust- und ziellos. Nicht selten verwahrlosen diese Patienten im Alkohol und Drogenkonsum. Diese Krankheitserscheinung als Schizophrenie zu erkennen, fällt aufgrund der fehlenden und "farblosen" Symptomatik oft sehr schwer.[37][38]
Es gibt noch eine Reihe von Schizophrenieuntergruppen oder undefinierten Schizophreniearten, die zu keiner der vier genannten Formen passen, wie die schizoaffektive Psychose. Sie ist durch das gleichzeitige Auftreten von manischen oder depressiven und schizophrenen Symptomen gekennzeichnet. Durch die unterschiedlichen und individuell entwickelten Krankheitsbilder fällt es oft schwer, die verschiedenen Erscheinungsformen zu den vier Krankheitstypen zuzuordnen. Es ist auch immer wieder zu beobachten, daß das Erscheinungsbild der Krankheit im zeitlichen Ablauf einmal kataton und dann wieder paranoid-halluzinatorisch erscheint.[39]
In den letzten Jahren begann man aufgrund von empirischen Untersuchungen daran zu zweifeln, ob die klassische Unterteilung der Schizophrenie in diese vier Gruppen überhaupt noch angemessen sei. Obwohl diese Einteilung schon seit Jahren systematische Mängel aufweist, findet man sich damit durchaus ab, da durch diese Einteilung die klinische Verständigung im Alltag gegeben ist. Vielleicht ist es nicht gerade sinnvoll, schon bei der Diagnose einer Schizophrenie eine Prognose zu erstellen und somit über heilbar oder unheilbar zu urteilen.
Akut-krank könnten die Menschen genannt werden, die die schizophrene Krise nur einmal oder ein paarmal in ihrem Leben brauchen. Chronisch krank wäre dann derjenige, der den Schutz der Psychose über längere Zeit braucht, der ein relativ neues Innenwelt-Außenwelt-Gleichgewicht herstellt, wenn auch um den Preis einer langen Hilfsbedürftigkeit, oft um den Preis einer Anpassung an Krankheitsbedingungen. Wenn ich mich in dieser Weise auf das Leben eines schizophren Handelnden einlasse, verliert die Frage, ob jemand "heilbar" oder "unheilbar" ist, an Bedeutung. Sich auf einen veränderten Umgang einzustellen, jemanden aus einer Lebenssituation heraus zu verstehen, in die hinein er sich entwickelt hat, ermöglicht die Suche nach möglichen Hilfeleistungen, erübrigt aber die Frage nach der Heilbarkeit. [40]
Zusammenfassend kann man den Begriff der Schizophrenie als umfassende Bezeichnung für eine Reihe von klinischen Bedingungen sehen, die mit einem Defizit der Realitätsprüfung, der Persönlichkeitsintegration, der Selbstwahrnehmung und der psychosozialen Verantwortlichkeit einhergehen.
[29] vgl. H. Posinsky u.a.; Schizophrenie - Was ist das? S. 41-43
[30] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 260-261
[31] vgl. H. Posinsky u.a.; Schizophrenie - Was ist das? S. 41-43
[32] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 260-261
[33] vgl. H. Posinsky u.a.; Schizophrenie - Was ist das? S. 44
[34] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 260
[35] vgl. H. Posinsky u.a.; Schizophrenie - Was ist das? S. 43-44
[36] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 260
[37] vgl. H. Posinsky u.a.; Schizophrenie - Was ist das? S. 44
[38] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 261
[39] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 261
[40] K. Dörner u.a.; Irren ist menschlich, S. 156
Inhaltsverzeichnis
Wie schon gesagt, ist eine Diagnose der Schizophrenie im Erwachsenenalter oft problematisch und schwer zu stellen. Folglich ist es noch komplizierter und verworrener, eine Schizophrenie im Kindesalter festzustellen. Zwar orientiert man sich an den Erwachsenen, doch sind diese Symptome nicht so leicht zu erkennen. Außerdem sind sie von den verschiedenen Entwicklungsstadien eines Kindes schwer zu unterscheiden. Deshalb kann die erste Diagnose einer Schizophrenie im Kindesalter nur als eine Verdachtsdiagnose angesehen werden. Es gibt aber auch noch weitere Gründe, warum es so schwer ist, eine Schizophrenie im Kindesalter festzustellen.
Ein Erwachsener Schizophrener kann - im Gegensatz zu einem Kind - sein Leid, die Veränderung seines subjektiven Erlebens, viel besser beschreiben und erklären. Die Introspektionsmöglichkeit eines Kindes ist viel geringer als die eines Erwachsenen.
Man muß auch berücksichtigen, daß die Ich-Struktur, also die Persönlichkeit eines Kindes, noch nicht ganz ausgereift und die Ich - Umweltabgrenzung noch ineinander verschlungen ist. Folglich lassen sich die Veränderungen nicht so leicht von der Persönlichkeitsstruktur des Kindes abgrenzen, um einen eindeutigen "Knick" in der Entwicklung des Kindes festzustellen.
Das Kind und besonders das Kleinkind ist noch nicht in der Lage, die eigene Denk- und Erlebnisweise in Frage zu stellen, es ist also nicht in der Lage, sich von außen zu betrachten. Erst später erkennt es die Relativität der eigenen Person und der eigenen Denkweise und kann so eine Reihe von anderen möglichen Denkweisen unterscheiden.
Weiters ist auch fraglich, inwieweit man bei einem Kind optische und akustische Halluzinationen von einer ausgeprägten Phantasie unterscheiden kann.
Der Bezug zur gemeinsamen Realität entsteht also erst im Laufe der kindlichen Entwicklung. Bis zum Einschulalter haben Hauptrealität und Nebenrealität für das Kind dieselbe Bedeutung und stehen gleichberechtigt nebeneinander. Berücksichtigt man nun die gegenseitige Gewichtung von Haupt- und Nebenrealität während der Entwicklung des Kindes, so wird deutlich, daß es eine typische schizophrene Psychose im Vorschulalter gar nicht geben kann. Erst wenn die Beziehung zur Hauptrealität stabilisiert ist, ist es möglich, den Überstieg zwischen den Realitätsebenen (Hauptrealität und Nebenrealität) einzuüben und jederzeit über die Überstiegsfähigkeit zu verfügen. Von einer Schizophrenie spricht man erst dann, wenn es nach einem scheinbar normalen Aufbau der gemeinsamen Realität zu einem plötzlichen oder allmählichen Verlust dieser Hauptrealität kommt und die Überstiegsfähigkeit verloren geht.
Warum es vor dem 6. Lebensjahr keine schizophrene Erkrankung geben kann, ist, glaube ich, damit hinreichend geklärt. Die früheste Schizophrenie mit einer einigermaßen typischen Symptomatik, kann erst ca. um das 10. Lebensjahr auftreten, wobei ich auch in diesem Alter noch sehr vorsichtig mit solch einer Diagnose wäre. Die Benennung und Zuschreibung eines zehnjährigen Kindes als "psychisch gestört" kann weitreichende und langandauerende Folgen haben. Wer ist in unserer Gesellschaft schon bereit, einen Jugendlichen einzustellen, von dem er erfährt, daß er im Kindesalter als schizophren galt?
Die Wahrscheinlichkeit, an einer Schizophrenie zu erkranken, steigert sich also ungefähr ab dem 10. Lebensjahr und nimmt mit zunehmendem Alter bis hin zur Pubertät weiter zu. Am häufigsten treten schizophrene Psychosen zwischen der Pubertät und dem 25. Lebensjahr auf.
Eine einheitliche Symptomatik, an der man eine Schizophrenie im Kindesalter feststellen kann, gibt es nicht, da sie sich von der des Erwachsenenalters unterscheidet. Die Kinder (ab,ca. dem 10. Lebensjahr) können sich vor dem Ausbruch einer schizophrenen Erkrankung völlig normal und altersgerecht entwickeln. Vor einem Krankheitsausbruch werden die Kinder jedoch als still, zurückgezogen und eher als schreckhaft und ängstlich in bestimmten Situationen beschrieben. Manchmal wirken sie nicht mehr kindlich; sie sind rechthaberisch oder teilweise sehr sensibel. Die ersten Anzeichen einer Schizophrenie sind der Leistungsabfall in der Schule, kein Durchsetzungsvermögen bei Gleichaltrigen, der Rückzug aus der Gesellschaft, die Sprachverarmung und das Beibehalten frühkindlicher Spielgewohnheiten.
Die Symptomatik kann sehr vielseitig sein. Besonders häufig treten wahnhafte Denkstörungen auf. Dazu zählt man auch alle Formen des gestörten Realitätsbezugs wie Beeinflussungsgefühle, Depersonalisationserlebnisse, wahnhafte Veränderungsgefühle, aber nicht Halluzinationen. In Verbindung mit dem Wahn (Verfolgungs- und Beeinflussungsideen) treten auch Ängste auf. Die Kinder werden besonders abends und nachts ängstlich, malen sich Geschichten aus, die sie kaum in Worte fassen können und die oft vom Tod, von Krankheiten und von der Dunkelheit handeln. Häufig richten sich die Ängste auch auf andere bekannte Mitmenschen, die von den Kindern als gewalttätig und böse angesehen werden. Dies kann dazu ausarten, daß die Kinder ihren Bekanntenkreis in zwei Gruppen, nämlich in die "Guten" und die "Bösen", aufteilen.
Einfache Beziehungsgefühle können ebenfalls auftreten.Die Kinder fallen oft dadurch auf, daß sie das Gefühl haben, von Leuten auf der Straße angestarrt zu werden. Das kann zur Folge haben, daß diese Kinder nicht mehr das Haus oder ihr Zimmer verlassen wollen.
Es sind auch Störungen des affektiven Verhaltens zu beobachten. Kinder machen immer häufiger Äußerungen, die inhaltlich nicht mit ihrer äußeren Gestik übereinstimmen oder die nicht zur gegebenen Situation passen. Es kann auch zu unvorhergesehenen Affektausbrüchen kommen, die sich in Wutanfällen und Angstattacken äußern können.
Ein ganz wesentliches Symptom ist die Kontaktstörung oder der Kontaktverlust. Das Kind zieht sich aus der Gesellschaft und seiner näheren Umgebung zurück. Emotionen werden kaum, und wenn, dann nur in groben Zügen (Beißen, Kratzen), gezeigt. Das Kind wirkt gleichgültig, in sich gekehrt und lustlos. Was in der Außenwelt passiert, berührt es nicht oder nur sehr wenig.
Zum Schluß möchte ich aber noch einmal betonen, daß die Schizophrenie in den frühen Kinderjahren ein extrem seltenes Krankheitsbild ist, und daß sie aufgrund der bereits angeführten Punkte auch schwer, wenn überhaupt, diagnostizierbar ist.
[41] vgl. G. Nissen; Endogene Psychosyndrome und ihre Therapie im Kindes- und Jugendalter, S. 65-73
[42] vgl. C. Eggers, R. Lempp, G. Nissen, P. Strunk; Kinder- und Jugendpsychiatrie, S. 541-542
[43] vgl. G. Nissen; Endogene Psychosyndrome und ihre Therapie im Kindes- und Jugendalter, S. 65-73
[44] vgl. C. Eggers, R. Lempp, G. Nissen, P. Strunk; Kinder- und Jugendpsychiatrie, S. 541-542
Inhaltsverzeichnis
Ab dem 10. Lebensjahr, aber insbesondere in der Pubertät, nehmen die schizophrenen Psychosen deutlich zu. Auch das Krankheitsbild der Schizophrenie in der Pubertät unterscheidet sich deutlich von dem im Kindesalter. Im Jugendalter nähert sich die Symp- tomatik der von erwachsenen Patienten an. So lassen sich zum Beispiel Wahnideen und Halluzinationen, welche vor dem 10. Lebensjahr schlecht zu diagnostizieren sind, deutlicher erkennen.
Die ersten Erkrankungserscheinungen werden von den Eltern als pubertäre Absonderlichkeiten angesehen und kaum beachtet. Vermehren sich jedoch die Auffälligkeiten, so wird in den meisten Fällen ein Arzt aufgesucht.
Erste Symptome einer Schizophrenie lassen sich zum Beispiel in der fragwürdigen Ordnung und Verzerrtheit und im Umweltbezug des Betroffenen feststellen. Der Schizophrene verfällt in eine Wahnstimmung, die für ihn unheimlich und bedrohlich ist. Oft wird diese Stimmung von Angst, illusionären Verkennungen, krankhaft gefälschten Wahrnehmungen und Halluzinationen begleitet. Die Welt erscheint dem Betroffenen bedrohlich. Denkstörungen und Zerfahrenheit treten auf. Einzelne innere Erlebnisbruchstücke lassen sich beim Jugendlichen feststellen, die aber meist eine paranoide Färbung aufweisen. Katatone Symptome und Veränderungen der Leibgefühle (z.B. Arm fühlt sich steif an, er ist es aber nicht) sind keine Seltenheit.[45][46]
Es gibt mehrere Gründe, warum gerade in dieser Zeit der menschlichen Entwicklung schizophrene Psychosen häufiger auftreten als in anderen Lebensabschnitten.
Als Adoleszenz wird die Lebensphase eines Lebens bezeichnet, die vom Übergang von der Kindheit zum Erwachsenenalter geprägt ist. Solch ein Übergang geht mit tiefgreifenden körperlichen Veränderungen einher, er bringt zahlreiche psychische Wandlungen mit sich, (z.B. die Suche nach der eigenen Identität, die Entwicklung eines Wertsystems, die Übernahme der Geschlechterrolle), führt manchmal zu heftigen Auseinandersetzungen mit der Gesellschaft und ihren Institutionen (Elternhaus, Schule, Beruf, usw.) und weist bei einheitlichen biologischen Gegebenheiten zahlreiche soziokulturelle Differenzen auf.[47]
Der Ausdruck der Adoleszenz umfaßt speziell alle psychischen Entwicklungen (z.B. psychologische Bewältigung der körperlichen Reifung), die sich während dieser Phase ergeben, wobei der Ausdruck der Pubertät körperliche Reifungsprozesse umschreibt.
Angesichts der großen Unterschiede hinsichtlich der oberen und unteren Grenze der Adoleszenzphase kommt man immer mehr davon ab, diese zeitlich genau durch Altersbegrenzungen festzulegen. Die Phase der Adoleszenz dauert ca. vom 12. bzw. 13. bis zum 20./24. Lebensjahr.
Fast alle der bekannten Theorien verfügen über mindestens zwei Phasen der Adoleszenz. Je nach Theorie werden unterschiedliche inhaltliche Schwerpunkte beschrieben. Aus psychoanalytischer Sicht dominieren z.B. die Probleme der Sexualreifung bzw. der Identitätsfindung, in der Feldthorie die der psychosozialen Adaption, in den kognitiven Theorien die Auseinandersetzungen mit dem in der Adoleszenz erfahrenen Zuwachs an geistigen Fähigkeiten.[48]
Eine Aufteilung der Adoleszenz in zumindest zwei Phasen ist sicherlich vorteilhaft. Die erste Phase ist charakterisiert durch die großen Veränderungen im somatischen, psychischen und psychosozialen Bereich. Es kommt zu einem mehr oder weniger plötzlichen Verlust des Status der Kindheit, obwohl erst unrealistische Vorstellungen von den Statusprivilegien der Jugendlichen ebenso wie vom Erwachsenenstatus existieren.[49] Folglich befinden sich die Betroffenen in einem "Zwischenstadium", weil sie nicht mehr ganz Kind, aber auch noch nicht ganz Erwachsene sind.
Das zweite Stadium ist gekennzeichnet durch die Reorganisation, was bedeutet, daß die Beunruhigung und Verunsicherung der Jugendlichen abnimmt. Sie haben den Kontakt zu Gleichaltrigen aufgebaut, können sich nun besser orientieren und haben den Status des Kindes weitgehend abgelegt. Zu dieser Zeit hat aber der Übergang in den Erwachsenenstatus noch nicht stattgefunden, was bedeutet, daß es Probleme in der Identitätsfindung und Auseinandersetzungen mit der Struktur der Gesellschaft gibt.[50]
10.1.1 Die Adoleszenz als Übergangsphase[51]
Die Adoleszenz wird hauptsächlich als belastender und turbulenter Übergang in das Erwachsenenalter angesehen, wobei hiermit natürlich nicht ausgeschlossen werden soll, daß auch erfreuliche Erfahrungen in dieser Zeit gemacht werden können. Die Jugendlichen sind oft durch körperliche und psychische Veränderungen beunruhigt, sie haben krisenhafte Auseinandersetzungen mit sich selbst und der Familie, sie müssen sich immer mehr den Normen der Gesellschaft angleichen und sie spüren oft Einsamkeit und den Verlust des festen Bezugrahmens der Kindheit.
Der Schritt ins Erwachsenenalter ist verbunden mit der Übernahme von Pflichten und Verantwortung, die aber aus verschiedenen Gründen nicht - oder nur zum Teil - übernommen werden können.
Die Zeit der Adoleszenz ist also unter anderem auch die Zeit, in der der Jugendliche den Übergang von der Eigenständigkeit der Kindheit zum festumschriebenen Rollenverhalten der Erwachsenen finden muß.
10.1.2 Körperveränderungen[52]
Durch die körperlichen Veränderungen während der Pubertät werden tiefgreifende psychische Wandlungen ausgelöst, die auch psychosozialen Einflüssen unterliegen. Die Vorstellung vom eigenen Körper wird durch das Wahrnehmen und Verarbeiten der körperlichen Veränderungen deutlich geändert. Auch die soziale Umwelt ändert ihr Verhalten gegenüber dem körperlich gewandelten und geschlechtsreifen Individuum.
Für den Jugendlichen stellt jedoch die Verarbeitung der somatischen Wandlungen und deren Integration in das Körperschema eine große Aufgabe dar. Bei der Lösung dieser Aufgabe wirken innere Variablen (Affektivität, erhöhte erotische und sexuelle Ansprechbarkeit, Regulationen von Stimmungen, Triebe, psychische Verarbeitungsmechanismen, Kognitionen, innerpsychische Konflikte usw.) ebenso mit wie kontextuelle Variablen (gesellschaftlich definierte Interpretationen und Bewerbungen der körperlichen Veränderungen, Normen und Idealvorstellungen über Aussehen und Verhalten, soziale Unterstützungen usw.).[53]
Die Bildung des Selbstwertgefühls und der Identität hängt ebenfalls erheblich mit der Entwicklung der Sexualität zusammen.
Während der somatischen Entwicklung beschäftigen sich die Jugendlichen automatisch intensiver mit ihrem Körper. Dabei vergleichen sie ihren Körper mit dem der Gleichaltrigen und nicht selten führt dies zu Befürchtungen, daß die Entwicklung ihres Körpers nicht normal verlaufe. Auch wenn die körperliche Entwicklung im Toleranzbereich der Normalität liegt, kann die Beunruhigung der Jugendlichen zu einem aggressiven und depressiven Verhalten führen, das dann noch durch unbedachte Äußerungen ihrer Umgebung ( z. B. Anspielungen auf einen angeblich zu kleinen Busen) verstärkt werden kann.
Für die Entwicklung der Sexualität sind sowohl das Verhalten der Eltern oder Bekannten gegenüber dem Jugendlichen als auch seine ersten sexuellen Erfahrungen ausschlaggebend. Zu frühe, ungünstige oder traumatisierende frühkindliche sexuelle Erfahrungen können zu einer abwertenden Haltung gegenüber der Sexualität und zu Problemen auf diesem Gebiet führen.
In unserem Kulturkreis laufen während der Adoleszenz die biologischen Vorgänge, also die Entwicklung zur Sexualität und der psychosoziale Vorgang (die Übernahme der Geschlechterrolle), nicht synchron ab, sondern sind gegeneinander verschoben. Die Gründe dafür sind, daß die meisten Jugendlichen bei uns trotz vollendeter Sexualreife noch nicht in der psychischen Lage sind, die damit verbundenen Aufgaben der Gesellschaft wie Beruf, Selbständigkeit, Vater- bzw. Mutterschaft sowie vollkommene Unabhängigkeit vom Elternhaus usw. ohne weitere Probleme wahrzunehmen.
Zwischen dem 11. und 15. Lebensjahr kommt es zu einer erheblichen Entwicklung im kognitiven Bereich, die wesentlich durch den Übergang von konkreten Operationen zum abstrakten und formalen Denken[54] gekennzeichnet ist. Die Entwicklung des formalen Denkens wird, so Piaget, von drei Vorgängen charakterisiert:[55]
-
Die Entwicklung der Kombinatorik:
Das Kind ist aufgrund seiner kognitiven Entwicklung nur in der Lage, Gegenstände aufgrund ihrer Ähnlichkeit zu sortieren und somit anschauliche Bezüge herzustellen. Durch die Entwicklung der Kombinatorik ist es möglich, nicht ähnliche Gegenstände nach übergeordneten und frei gewählten Gesichtspunkten[56] zu klassifizieren. Folglich ist es dem Jugendlichen aufgrund der kognitiven Entwicklung möglich, Gegenstände beliebig zu kombinieren oder nichtanschauliche Ideen in beliebiger Art und Weise in Beziehung zu setzen.
-
Entwicklung von Aussageoperationen:
Aussageoperationen enthalten Urteile, die unter den Gesichtspunkten ihres Zutreffens oder Nichtzutreffens (Wahrheit oder Unwahrheit) kombiniert werden. Sie bilden ein logisches System, das sich auf beliebige Sachverhalte unabhängig von den wirklichen Gegebenheiten anwenden läßt und dem Jugendlichen erstmals ermöglicht, systematische Hypothesen zu bilden und zu prüfen. [57]
Es ist nun möglich, abstrakte Begriffe wie Gewicht oder Stärke unabhängig von der konkreten Gegebenheit in den Denkvorgang einzubauen. Weiters ist auch die Möglichkeit gegeben, verschiedene Denkvorgänge zu reflektieren. Aufgrund der Reflexionsfähigkeit werden auch Denkprozesse durchgeführt, deren Wirklichkeitsgehalt nicht mehr an der Realität überprüft werden muß, da sich die formalen Gesetze der Logik[58] im Denken sozusagen durchgesetzt haben.
-
Hypothetisch-deduktives Vorgehen:
Aufgrund der Fähigkeit zur Kombinatorik und der Fähigkeit, die formalen Gesetze der Logik anzuwenden, sind die Jugendlichen nun in der Lage, Hypothesen zu bilden und diese zu überprüfen. Die Bildung von Hypothesen weist Ähnlichkeit mit der Entwicklung von Idealvorstellungen auf, die teilweise mit der Realität nicht übereinstimmen oder sich nicht überprüfen lassen.
Diese neuen kognitiven Errungenschaften und Strukturen führen zu einer verstärkten Introspektionsfähigkeit und erweitern auch die Möglichkeiten emotionaler Verhaltensweisen. Diese neue Fähigkeit ermöglicht dem Jugendlichen, sein eigenes Fühlen, Handeln und Denken zum Gegenstand seiner Betrachtung zu machen. Er kann sich also aus dem Standpunkt anderer selbst betrachten. Die dazu benötigte Subjekt-Objekt-Spaltung ist bei einem Kind noch nicht möglich. [59]
Mit der Entwicklung des formalen Denkens erhält auch die moralische Entwicklung einen neuen Stellenwert, der darin besteht, daß Ideale und individuelle Werte bedeutungsvoller werden. Die im emotionalen Bereich verankerten Werte (Liebe, soziale Gerechtigkeit, Aufrichtigkeit, Freiheit usw.) werden mit den neuen Idealvorstellungen und gedanklichen Neubildungen verknüpft und setzen beim Jugendlichen emotionale Kräfte frei, die auch individuelle und gesellschaftliche Veränderungen auslösen können.[60]
Unter Ich verstehen wir ein organisiertes System von Haltungen, Einstellungen und Motiven, das den Kernbereich der Persönlichkeit repräsentiert und ihr Einmaligkeit, Gleichheit und Unverwechselbarkeit verleiht.[61]Wie alles im psychischen Bereich unterliegt auch dieses System einer Entwicklung, die in der Adoleszenz durch das Festlegen von Werten, Zielen, Idealvorstellungen usw. einen Höhepunkt erreicht.
Nach der psychoanalytischen Auffassung spielt das ICH als Instanz des psychischen Apparates eine entscheidende Rolle als Vermittler zwischen dem ÜBER-ICH und dem ES sowie zwischen dem Individuum und der Realität. Das ICH ist verantwortlich für die intrapsychische Verarbeitung und Regulation der Außenwahrnehmungen und damit für die Organisation der persönlichen Erfahrungen.[62]
Identität umschreibt das persönliche Bewußtsein der Gleichheit, der zeitlichen Kontinuität und der damit verbundenen Wahrnehmung, daß andere diese anerkennen.[63]Die Entwicklung der Identität und des Identifikationsverhaltens beginnt im frühen Kindesalter und ist eigentlich nie ganz abgeschlossen. Im Grunde genommen verläuft sie kontinuierlich, wobei es in der Adoleszenz zu einigen "Turbulenzen" kommen kann. Während dieser Zeit entwickeln sich bei den Jugendlichen die Geschlechtsrollen, entsteht ein ausgeglichenens Verhältnis zwischen Abhängigkeit und Unabhängigkeit, ändern sich die Verhaltensweisen, die Denkweisen und die Einstellungen der Jugendlichen, die immer mehr nach Selbständigkeit, Unabhängigkeit und Akzeptanz in der Gesellschaft streben.
Die Identifikation, die den Vorgang der Identitätsbildung umschreibt, ist stets an andere Menschen gebunden, die entweder vorübergehend oder längerfristig als Vorbilder dienen. Somit ist die Identitätsbildung immer an menschliche Kontakte gebunden, und sie vollzieht sich innerhalb sozialer Beziehungen und kultureller Gegebenheiten. Dabei spielen sowohl die Eltern als auch enge Bekannte oder andere Erwachsene mit Vorbildcharakter oder interessanten Persönlichkeitseigenschaften eine wichtige Rolle. [64]
Die Suche nach der eigenen Identität beschäftigt uns zwar immer wieder in unserem Leben, eine zentrale Rolle spielt sie jedoch in der Adoleszenz. Die innere Beunruhigung aufgrund von körperlichen und psychischen Veränderungen, die gesellschaftlichen Erwartungen, die neuen Entwicklungsaufgaben und die eigenen neuen Bedürfnisse nach Akzeptanz, Selbstverwirklichung, Zugehörigkeit und Unabhängigkeit stellen den Jugendlichen vor immer mehr Probleme, die nicht so einfach zu bewältigen sind. Wenn derartig viel von einer Person, die sich in einer biologischen Wandlung befindet, zur selben Zeit gefordert wird, so wird das Finden einer eigenen Mitte als Übereinstimmung zwischen Selbsterleben, Fremderleben und Anpassung an soziale Normen ungemein erschwert.[65]
Im Zentrum der Identitätsfindung stellt man sich die Fragen:[66]
-
Wer bin ich?
-
Wie bin ich?
-
Wie möchte ich sein?
-
Für wen hält man mich?
Die Suche nach Antworten auf diese Fragen kann innere und äußere Konflikte auslösen.
Nach Erikson durchlebt der Mensch im Laufe seiner Identitätsentwicklung eine Reihe von kritischen Phasen. Er sieht vor allem während der Adoleszenz die Bildung der eigenen Identität als zentrales Problem an.
Das Wachstum der Persönlichkeit ist durch innere und äußere Konflikte gekennzeichnet (psychosoziale Krisen). Diese Krisen werden jedoch nicht als abnormal angesehen, sondern gehören zur normalen und gesunden Entwicklung. Solche Krisen sind Augenblicke der Entscheidung und deshalb wichtig für die Identitäts- und Persönlichkeitsentwicklung. Werden die Krisen nicht bewältigt, so kann es zu einer Identitätsdiffusion, also zur Auflösung und Gefährdung der Identitätsbildung kommen.[67]
Eine Aufgabe der Jugendlichen während der Adoleszenz ist der emotionale und finanzielle Ablösungsprozeß von der Familie. Die materielle Unabhängigkeit der Jugendlichen verzögert sich aufgrund der langen schulischen und beruflichen Ausbildungen immer mehr. Jugendliche sind im Durchschnitt länger vom Einkommen der Eltern abhängig. Trotzdem verläuft der Ablösungsprozeß im allgemeinen normal.
Die Beziehungen zur Familie ändern sich im Laufe der Adoleszenz. Aufgrund der kognitiven und emotionalen Reifung kann es immer mehr zu Kritik und Infragestellung der Jugendlichen in Hinblick auf Werte, Einstellungen und Verhaltensweisen der Eltern und der Gesellschaft kommen. Dadurch sind Streitereien innerhalb der Familie möglich, vor allem, wenn sich die Eltern oder die Jugendlichen intolerant gegenüber den anderen Meinungen der anderen verhalten.
Der Ablösungsprozeß vom Elternhaus wird durch das Streben nach Selbständigkeit und Autonomie der Jugendlichen ausgelöst. [68]
Schizophrene Psychosen treten frühestens ab dem 10. Lebensjahr, vor allem aber in der Pubertät, gehäuft auf. Die Häufigkeit der Ersterkrankungen zwischen dem 10.-14. Lebensjahr liegen bei 3-4%, während sie vor dem 10. Lebensjahr deutlich unter 1% liegen. Ab dem 14. Lebensjahr wird die Erkrankungswahrscheinlichkeit immer größer. [69]
Offensichtlich hängt der Anstieg der Erkrankungswahrscheinlichkeit in der Adoleszenz mit den körperlichen, emotionalen und kognitiven Veränderungen sowie den psychosozialen Anforderungen zusammen.
Die Fähigkeit des Denkens ermöglicht dem Jugendlichen Hypothesen und Idealvorstellungen zu bilden und die Gesellschaft mit ihren Werten und Normen kritisch zu betrachten.
Die auf der Grundlage der körperlichen Reifungsprozesse notwendige Identitätsfindung mit dem Akzeptieren der neuen Körperlichkeit, dem Ausfüllen der Geschlechtsrolle und dem Erlangen der Unabhängigkeit sind zwar als normative Krise nach Erikson zu verstehen, aber das Finden der eigenen Mitte zwischen Selbsterleben, Fremderleben und Anpassung an die sozialen Normen ist - wie Remschmidt betont - ungemein schwer. [70]
So ist der Ablösungsprozeß von den Eltern, die oft völlig andersgearteten Leistungsanforderungen bei Ich-schwachen, sensitiven und introvertierten Jugendlichen und die Triebbesetzung von neuen nichtinzestuösen Liebesobjekten eine Leistung, an der sie oft scheitern und mit Flucht aus dem Realitätsbezug und mit Rückzug auf die psychotische Symptomatik abzuwehren versuchen. [71]
Akute bedrohliche Situationen, schwerwiegende Einschränkungen in der Selbstverwirklichung und die Frustration zentraler Bedürfnisse nach Kommunikation und Akzeptanz in der Altersgruppe, nach Partnerbeziehungen, können gerade bei Jugendlichen zu einem Rückzug in die Irrationalität, in eine subjektive schizophrene Scheinwelt führen. [72]
10.2 Entwicklungspsychologische Theorie über den häufigen Ausbruch der Schizophrenie in der Adoleszenz[73]
Der häufige Ausbruch der Krankheit in der Pubertät könnte natürlich mit der hormonellen Umstellung während dieser Zeit zusammenhängen, trotzdem ist das eher unwahrscheinlich, denn eine Schizophrenie kann auch im 3. und 4. Lebensjahrzehnt - unabhängig von einer hormonellen Umstellung - erstmalig ausbrechen.
Es ist wesentlich wahrscheinlicher, daß die psychischen und psychosozialen Belastungen während des Reifungsprozesses als mögliche Faktoren genauer zu betrachten sind.
Wenn sich eine Person in einer schwer psychisch und psychosozial belastenden Situa-tion befindet und keinen Ausweg aus dieser Situation findet, reagiert sie normalerweise mit einer neurotischen Symptomatik. Das bedeutet, daß diese Person beginnt, Symptome (oder Techniken) zu entwickeln, mit denen sie in der Lage ist, die Angst zu bewältigen und somit aus der konfliktreichen Situation hinauszugelangen.
Eine solche neurotische Reaktion nennt man Regression. Der Mensch, der glaubt, eine Situation nicht bewältigen zu können, zieht sich zum "Ausgangspunkt" zurück, was bedeutet, daß er versucht, in einer früheren Phase seines Lebens, wo es dieses Problem noch nicht gegeben hat, Halt zu finden. Ein neuer Anlauf ermöglicht es ihm vielleicht, von dort aus dieses Problem zu bewältigen, oder davon zunächst einfach einmal Abstand und Distanz zu nehmen.
Die Regression ist hier aber nicht mit einem Rückstieg auf ein niedrigeres Niveau im Sinne von Ciompi zu verwechseln. Der Ausdruck der Regression bedeutet hier die Flucht des betroffenen Jugendlichen in die Nebenrealität, wobei die emotionale Ebene der frühen Kindheit reaktiviert wird. Jugendliche, die sowohl mit der sexuellen und sozialen Reifeentwicklung als auch mit Schwierigkeiten und Problemen in dieser Zeit nicht zurechtkommen, neigen dazu, sich in die Nebenrealität zurückzuziehen. Diese Flucht ist jedoch solange nicht als Schizophrenie anzusehen, solange dem Betroffenen ein Überstieg von der Nebenrealität zur Hauptrealität jederzeit möglich ist.
Es ist jetzt naheliegend, anzunehmen, daß Jugendliche, die in ihrer Kindheit beim Aufbau der gemeinsamen Realität gestört wurden und folglich die Überstiegsfähigkeit nicht ausreichend genug gelernt haben, beim Versuch, Probleme durch Regression zu bewältigen, Gefahr laufen, die Überstiegsfähigkeit zu verlieren und somit in der Nebenrealität "gefangen" zu bleiben. Dadurch geht der gemeinsame Realitätsbezug verloren, was zur Folge hat, daß die Reaktionen, Äußerungen und Verhaltensweisen des Betroffenen für die übrige Umwelt meist unverständlich bleiben.
Eine weitere Theorie wäre, daß der Jugendliche die Nebenrealität als angenehme, konfliktfreie Lebenssituation erlebt, die er immer mehr und immer häufiger aufsucht, sodaß die Rückkehr in die gemeinsame Realität gewissermaßen "vergessen" wird.
[45] vgl. H. Remschmidt; Kinder- und Jugendpsychiatrie in Klinik und Praxis, S. 326-327
[46] vgl. C. Eggers, R. Lempp, G. Nissen, P. Strunk; Kinder- und Jugendpsychiatrie, S. 553-554
[47] H. Remschmidt; Psychiatrie der Adoleszenz, S. 1
[48] H. Remschmidt; Psychiatrie der Adoleszenz, S. 3
[49] H. Remschmidt; Psychiatrie der Adoleszenz, S. 3
[50] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 3
[51] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 3-4
[52] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 18-21
[53] H. Remschmidt; Psychiatrie der Adoleszenz, S. 18
[54] H. Remschmidt; Psychiatrie der Adoleszenz, S. 21
[55] H. Remschmidt; Psychiatrie der Adoleszenz, S. 21-22
[56] H. Remschmidt; Psychiatrie der Adoleszenz, S. 21
[57] H. Remschmidt; Psychiatrie der Adoleszenz, S. 21-22
[58] H. Remschmidt; Psychiatrie der Adoleszenz, S. 22
[59] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 23
[60] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 23-25
[61] H. Remschmidt; Psychiatrie der Adoleszenz, S. 27-28
[62] H. Remschmidt; Psychiatrie der Adoleszenz, S. 28
[63] H. Remschmidt; Psychiatrie der Adoleszenz, S. 28
[64] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 28
[65] H. Remschmidt; Psychiatrie der Adoleszenz, S. 29
[66] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 29
[67] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 29 u. 60-61
[68] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 35-36
[69] vgl. Beitrag v. H. Remschmidt in: Zeitschrift für Kinder- und Jugendpsychiatrie, Heft 4; Dez. 1994, S. 237 u. 248
[70] H. Remschmidt in: G. Nissen; Endogene Psychosyndrome und ihre Therapie im Kindes- und Jugendalter, S. 71
[71] G. Nissen; Endogene Psychosyndrome und ihre Therapie im Kindes- und Jugendalter, S. 71
[72] G. Nissen; Endogene Psychosyndrome und ihre Therapie im Kindes- und Jugendalter, S. 72
[73] vgl. R. Lempp; Vom Verlust der Fähigkeit sich selbst zu betrachten, S. 80-83
Im Gegensatz zu den Erkenntnissen über den Verlauf und die Prognose der Schizophrenie im Erwachsenenalter gibt es für die Schizophrenie im Kindes- und Jugendalter nur wenige Studien. Feststeht, daß, je früher eine Schizophrenie diagnostiziert wird, die Prognose umso schlechter ist. Das bedeutet, daß Schizophrenien, die im Kindesalter zum ersten Mal auftreten, eine sehr ungünstige Prognose haben. Schizophrenien, die während der Adoleszenz beginnen, haben zwar eine günstigere Prognose gegenüber denen im Kindesalter, doch eine ungünstigere im Vergleich zu einer, die im Erwachsenenalter erstmalig manifestiert wird. Der Grund für die gute Prognose liegt darin, daß Erwachsene, im Gegensatz zu Kindern, eine gereiftere Persönlichkeit haben und sich dies günstig auf den Verlauf einer schizophrenen Psychose auswirkt.[74]
Der Krankheitsbeginn kann akut mit stürmischer Plus-Symptomatik erfolgen, oder er kann sich über Jahre hinweg langsam einschleichen. Ein akuter Beginn einer Schizophrenie mit einer ergiebigen Plus-Symptomatik hat eher eine positive Prognose für einen guten Krankheitsausgang, hingegen ist die eines schleichenden Beginnes und einer Einschränkung der kognitiven Funktionen oder einer depressiven Symptomatik schlechter.[75]
Die prämorbide Persönlichkeit hat ebenfalls große Bedeutung. Schizophrene, die vor ihrem Krankheitsausbruch sozial aktiv, intelligent und gut integriert waren, haben eine bessere Prognose als jene, die schon vor Krankheitsbeginn in sich zurückgezogen waren und kognitive Auffälligkeiten zeigten.[76]
Der Verlauf einer Schizophrenie kann sehr wechselhaft sein. Es treten ein oder mehrere psychotische Schübe in unterschiedlichen Abständen auf. Die Dauer eines Krankheits-schubes ist von einem Betroffenen zum anderen sehr unterschiedlich und kann zwischen wenigen Wochen und einem Jahr liegen. Weiters können diese Schübe eine affektive Verflachung, eine Veränderung der Persönlichkeit, eine soziale Beeinträchtigung oder eine Verschlechterung der schulischen und beruflichen Leistungen zur Folge haben. Deshalb sollte man durch eine entsprechende Behandlung versuchen, so früh wie möglich eine Schizophrenie in den Griff zu bekommen. Diagnostiziert man eine Schizophrenie erst in einer späteren Phase, so führt diese zu einer Verschlechterung der Behandlungs-chancen und der Gesamtprognose, andererseits ist es aber auch nicht möglich, eine Schizophrenie nach dem ersten Schub zu diagnostizieren.
[74] vgl. Beitrag v. H. Remschmidt in: Zeitschrift für Kinder- und Jugendpsychiatrie Heft 4; Dez. 1994, S. 248-249
[75] vgl. Beitrag v. H. Remschmidt in: Zeitschrift für Kinder- und Jugendpsychiatrie Heft 4; Dez. 1994, S. 248-249
[76] vgl. Beitrag v. H. Remschmidt in: Zeitschrift für Kinder- und Jugendpsychiatrie Heft 4; Dez. 1994, S. 248-249
Inhaltsverzeichnis
Während jene als "verrückt" gelten,
die den Verlust der menschlichen Werte in der realen Welt nicht mehr ertragen,
wird denen "Normalität" bescheinigt,
die sich von ihren menschlichen Wurzeln getrennt haben.
Und diese sind es,
denen wir unsere Macht anvertrauen
und die wir über unser Leben und unsere Zukunft
entscheiden lassen [77]
Arno Gruen
In den letzten Kapiteln meiner Arbeit habe ich mich mit den Ursachen, dem Verlauf sowie mit den Symptomen der Schizophrenie beschäftigt. Dabei habe ich sehr oft Wörter wie Krankheit, Störung, Abnormalität oder Abweichung verwendet.
Es stellt sich aber nun die Frage: "Was bedeutet eigentlich psychisch abnorm oder psychisch gestört?"
Jeder glaubt, die Bedeutung dieser Begriffe zu kennen. Fordert man jedoch Personen auf, diese zu präzisieren, geraten sie schnell in Verlegenheit.
Mir ist aufgefallen, daß zwar sehr oft über Krankheit oder Abnormalität geschrieben oder gesprochen wird, daß diese Begriffe aber häufig nur unbefriedigend geklärt werden.
Wer gilt eigentlich als normal und somit als psychisch gesund, und wer ist abnormal oder psychisch krank? Ist es nicht so, daß jene Personen als "normal" gelten, welche sich nicht auffällig verhalten und sich in die staatlichen und familiären Ordnungen einfügen? Jeder, der im komplexen und gesellschaftlichen Leben optimal und "pflegeleicht" funktioniert, der seine Krisen möglichst still und lautlos überwindet oder verdrängt, gilt als normal oder besser gesagt als "unauffällig". Wer aber auffällig wird und somit den Regeln und Normen der Gesellschaft nicht mehr entspricht, wird schnell als "abnormal", "gestört" oder sogar "psychisch krank" bezeichnet.
Wo liegen aber nun die Grenzen zwischen "Normal-Sein" und "Verrückt-Sein", zwischen normalen Verhaltensweisen und psychisch gestörtem Verhalten?
Hat nicht jeder schon mindestens einmal typische Symptome der Schizophrenie, wie Halluzinationen, Wahnvorstellungen oder Störungen der Sprache selbst erlebt? Wer kennt nicht das Gefühl, verfolgt zu werden, oder wer hat noch nie geglaubt, jemanden bekannten gesehen zu haben, obwohl dies nicht der Fall war? Warum aber gelten jene Personen, die diese Gefühle schon einmal erlebt haben, nicht auch als psychisch krank? Welchen Ausprägungsgrad muß ein Symptom oder ein Verhalten erreichen, um als Störung zu gelten?
Es handelt sich hier um Fragen, mit denen man sich schon seit langem beschäftigt und die man versucht hat, durch verschiedene Definitionen oder durch Aufzählungen einzelner Kriterien zu beantworten (z.B. ICD 10 oder DSM III-R).
Mit einigen Kriterien und Definitionen für Gesundheit und Krankheit, für Normalität und Abnormalität, die im Laufe der Zeit entstanden sind, möchte ich mich im folgenden genauer beschäftigen.
Welche Verhaltensweisen als krank oder abnorm gelten, ist abhängig von den gesellschaftlichen Werten und Normen, also von den kulturellen und subkulturellen Wertvorstellungen. Bei der Bewertung des Verhaltens spielen unter anderem subjektive und soziale Normen, Werte und Erwartungen sowie die damit verbundenen sozialen Bewertungsprozesse eine wichtige Rolle. Dabei ist darauf zu achten, in welcher spezifischen Situation das zu beurteilende Verhalten auftritt und zu welcher sozialen Gruppe die betreffende Person zählt. So ist es Künstlern in unserer Gesellschaft erlaubt, ein etwas "abnormes" Verhalten zu zeigen, Richtern und Ärzten hingegen nicht. [78]
Der Begriff der psychischen Krankheit ist aufgrund tiefgreifender Unterschiede immer im Zusammenhang mit dem gesellschaftlichen und kulturellen Kontext zu betrachten. Es ist durchaus möglich, daß übersinnliche Wahrnehmungen und magische Verhaltensweisen, die bei den Medizinmännern im Dschungel oder bei den Schamanen in Sibirien zur alltäglichen Erfahrung gehören, von einer herkömmlichen Psychiatrie als paranoid, psychotisch, schizophren eingestuft werden. Unsere Psycho-Wissenschaft erkennt und definiert nur einen sehr schmalen Bereich psychischer Befindlichkeit als "normal", dagegen gelten leichtere Abweichungen als "Psychopathien", "Neurosen" oder "Verhaltensstörungen", während erhebliche Abweichungen als "Psychosen" bezeichnet werden.[79]
Weiters ist zu beachten, daß - unabhängig von der jeweiligen Gesundheits- oder Krankheitsdefinition -, westliche Kulturkreise der Gesundheit einen wesentlich höheren gesellschaftlichen Wert beimessen als der Krankheit.[80] Gesundheit könnte in der westlichen Kultur als gesellschaftlicher Zwang betrachtet werden, da von jedem Individuum eine Regelmäßigkeit im Hinblick auf ihre physische Leistung und geistige Fähigkeit erwartet wird.
Neben der allgemeinen gesellschaftlichen Vorstellung über Normalität und Abnormalität entwickelt jedes Individuum auch ein subjektives Gesundheits- bzw. Krankheitskonzept. In subjektiven Krankheitstheorien fließen Wissen bzw. Vorstellungen zur Verursachung bzw. Entstehung bestimmter Krankheiten, zu ihrem Verlauf, zu möglichen Behandlungsformen bzw. -angeboten und deren Nützlichkeit bzw. Effizienz ein.[81]Sie werden ebenfalls von herrschenden Wissenschaftstheorien sowie der Gesellschaft beeinflußt, bilden sich jedoch auch aus persönlichen Erfahrungen mit Gesundheit und Krankheit und können sich so von den gesellschaftlichen Vorstellungen unterscheiden.
Betrachtet man nun psychische Störungen als Ergebnis gesellschaftlicher Wertungsprozesse, so würde wieder die Behauptung des Etikettierungsansatzes zutreffen, nämlich, daß seelische Störungen und psychische Abweichungen das Ergebnis sozialer Interak-tions- und Zuschreibungsprozesse sind. Führt man diesen Gedanken weiter, so könnte man sagen, daß jeder, der sich auffällig benimmt, Gefahr läuft, als "psychisch krank" eingestuft zu werden und aus diesem Grund in die "Psychiatrie-Mühlen" zu geraten. Die Hauptaufgabe der Psychiatrie wäre dann die Wiederherstellung der Normalität sowie die Wiedereingliederung der "abnormen" Person in die Familie und die Gesellschaft. Das Wollen und das Wohlergehen eines psychisch abweichenden Menschen ist dabei sekundär - notfalls wird der Normalisierungsprozeß mit Hilfe indirekter oder direkter Zwangsmaßnahmen durchgeführt ...[82]
Der einzelne soll in die Gesellschaft wieder eingepaßt oder notfalls von ihr abgesondert werden. Dadurch wird das Psycho-Versorgungssystem auch zu einer ordnungsschaffenden Instanz.[83]
Es gibt in unserer Gesellschaftsordnung viele verschiedene Ausdrucksformen wie Irre-Sein, Wahnsinn, Geisteskrankheit, Verrücktheit, psychische Störung, um damit "nicht gesund" oder "krank" auszudrücken. Damit man aber jemanden als psychisch krank bezeichnen kann, muß man zuerst festlegen, was überhaupt geistige Gesundheit bedeutet.
Betrachtet man die medizinischen Bücher genauer, so wird zwar ausführlich über psychiatrische Krankheiten geschrieben, trotzdem enthalten nur wenige eine klare Definition, was eigentlich unter psychischer Normalität zu verstehen ist. [84]
Die Medizin hat unter anderem die Aufgabe, festzustellen, unter welchen Bedingungen ein Mensch als gesund oder krank zu bezeichnen ist. Dabei bezieht sich die "Humanwissenschaft" auf einen "Durchschnittsmenschen", den es in Wirklichkeit nicht gibt, aber auf den gewissermaßen die häufigsten Merkmale der Menschen zutreffen. Dieser, durch statistische Mittel erhobene "fiktive Durchschnittsmensch" stellt den Maßstab für Gesundheit dar. Als Kriterium gilt, daß jeder, der von diesem Durchschnittsmenschen in erheblichem Maße abweicht, kategorisiert und diagnostiziert werden kann.[85]
Solch ein Durchschnittsmensch hat folgende Eigenschaften:
-
Er akzeptiert kritiklos die herrschende gesellschaftliche Ordnung, die kulturellen und religiösen Normen.
-
Er hat ein festes Arbeitsverhältnis oder befindet sich in Ausbildung, er ist produktiv tätig, er hat einen festen Wohnsitz und baut eine eigene Familie auf.
-
Er ist körperlich gesund, hat keine auffälligen Eigenschaften, keine auffällige Hautfarbe oder Körpergröße; er zeigt keine ungewöhnlichen Geistes- und Gefühls-äußerungen, und er hat gelernt, entstehende Konflikte zu ertragen oder in unauffälliger Weise zu verarbeiten. [86]
Wird das Verhalten eines Durchschnittsmenschen als Maßstab für die Normalität innerhalb einer Gesellschaft herangezogen, so spricht man von einer statistischen Bestimmung der "geistigen Gesundheit".
Normalität ist - global - Verhalten, das der Mehrzahl der Menschen eines bestimmten soziokulturellen Bereiches eigen ist - speziell - was sie hinsichtlich eines bestimmten Verhaltensaspektes jeweils gemeinsam haben ... Gesund ist meistens gleichsam ein Spezialfall von normal, geht aber z.T. über den Normalbereich hinaus. [87]
Wertvorstellungen der Industriegesellschaft sind Produktions-, Leistungsfähigkeit, Privateigentum, Profit, gesellschaftlicher Einfluß, guter Status u. a.. Der ideale Durchschnittsmensch orientiert sich an diesen Kriterien und ist somit leistungsfähig und belastbar. Gesundheit ist somit unter anderem gleichgesetzt mit Arbeits- und Leistungsfähigkeit. Ist eine Person nicht mehr in der Lage, ihre Fähigkeiten zu erfüllen, verliert sie also durch eine physische oder psychische Krankheit ihre Funktionsfähigkeit, so wird sie veranlaßt, sich von einer passenden Institution gesund machen zu lassen.[88]
Die psychiatrische Wissenschaft stützt ihr Verständnis für Normalität und Gesundheit also auf statistisch erhobene Werte (statistischer Begriff von Normalität). Dieses Vorgehen wurde im Laufe der Zeit immer mehr kritisiert, vor allem von Vertretern der Antipsychiatrie, der kritischen Psychiatrie und der humanistischen Psychologie. Von ihnen wurden hauptsächlich die negativen Aspekte der "durchschnittlichen Normalität" betont. Sie fordern, mehrere Möglichkeiten der individuellen Entwicklung anzuerkennen, und somit auch mehrere Möglichkeiten "geistig gesund" zu sein. Die Voraussetzungen für Gesundheit oder Krankheit können nicht für alle Menschen gleich sein. Sie sind der Meinung, daß jeder seine Art besitzt, geistig gesund zu sein, solange er sich dabei wohl fühlt. Nur jene gelten als krank, welche sich auch wirklich krank fühlen.[89]
So schreibt D. Cooper: "... Betrübt überlegt man sich, ob die Gesunden etwa jene sind, denen es gelingt, nicht auf eine psychiatrische Beobachtungsstation zu kommen..."[90]
Erich Fromm, ein Vertreter der humanistischen Psychologie, formuliert sein Verständnis von psychischer Gesundheit folgendermaßen:
"Die Gesundheit ist der Zustand, in dem die Vernunft ihr volles Entwicklungsstadium erreicht hat, und zwar die Vernunft nicht im Sinne einer rein intellektuellen Urteilsfähigkeit, sondern in dem Sinne, daß man die Wahrheit erfaßt, indem man >die Dinge läßt<, wie sie sind ... (um Heideggers Ausdruck zu verwenden) ... Gesundheit bedeutet, ganz geborgen zu sein und das zu werden, was man seinen Anlagen nach sein kann; sie bedeutet, Freude und Traurigkeit unbeeinträchtigt empfinden zu können oder, noch anders ausgedrückt, aus dem Halbschlaf zu erwachen, in dem der Durchschnittsmensch sein Leben führt, und hellwach zu sein ..." [91]
Bekannt und auch oft zitiert ist die Definition der Gesundheit der Weltgesundheitsorganisation (WHO). Diese besagt:
Gesundheit ist ein Zustand des vollkommenen körperlichen, geistigen und sozialen Wohlbefindens und nicht allein das Fehlen von Krankheit und Gebrechen. [92]
Diese Definition wurde aus dem Grund häufig kritisiert, da sie ein Ideal beschreibt, welches keinem menschlichen Wesen entspricht. Die Gesundheit bedeutet hier zwar nicht einfach nur das Fehlen der Krankheit. Das Problem liegt aber in der Forderung nach Vollkommenheit des geistigen, körperlichen und sozialen Wohlbefindens. Würde man diese Definition der Gesundheit wortwörtlich nehmen, so würde eine Enttäuschung über ein verlorenes Spiel eine Krankheit bedeuten.[93]
Natürlich bezweckt die WHO-Definition diese Sicht der Dinge nicht. Vielmehr versucht sie, auf die weltweiten Bedürfnisse und Nöte, welche nicht immer als Krankheit bezeichnet werden, aufmerksam zu machen. Weiters kann das Fehlen von psychischen Beeinträchtigungen noch nicht als gelungenes menschliches Dasein gesehen werden.
Meist wird die psychische Gesundheit als Gegenbegriff zur psychischen Störung verwendet. Es gibt aber auch eine Unmenge von Kriterien, die im Laufe der Zeit aufgestellt wurden, um psychische Gesundheit zu beschreiben. Marie Jahoda hat versucht, diese Kriterien in sechs Kriteriengruppen zusammenzufassen:[94]
-
Positive Einstellung zu sich selbst (Selbstakzeptanz, Selbstvertrauen, Selbstakzeptierung);
-
Wachstum, Reifung und Entwicklung;
-
Autonomie (emotionale Freiheit von den Anforderungen anderer, Selbstachtung);
-
Unverzerrte, genaue Wahrnehmung der Realität;
-
Fähigkeit und Kompetenzen zur Bewältigung von Umweltanforderungen;
-
Zentrale Übereinstimmung und Integration psychischer Funktionen;
Durch die Erstellung dieser Kriteriengruppen wurde versucht, ein anderes Bild der psychischen Gesundheit zu beschreiben. Psychische Gesundheit ist mehr als nur die reine Abwesenheit von Krankheit oder Störung. Man geht nicht mehr von einer strikten Trennung von Gesundheit und Krankheit aus, sondern betrachtet beide als inein-ander übergehende Zustände. Das bedeutet, daß eine Person "mehr oder weniger" psychisch gesund sein kann.[95]
Eine andere und weitaus ausdifferenziertere Vorstellung über psychische Gesundheit faßte Becker in einem hierarchisch strukturierten Modell zusammen. Ein Kriterium der psychischen Gesundheit ist hier zwar ebenfalls die Freiheit von psychischen Beschwerden, im Gegensatz zu anderen Modellvorstellungen stellt sie aber nur eine kleine Teilkomponente dar.[96]

Ein generelles Problem stellt die Unterscheidung zwischen körperlicher und geistiger Gesundheit dar, denn es lassen sich, genauer überlegt, jederzeit "kranke - und doch gesunde" oder "gesunde - und doch kranke" Personen finden.
Wie man sieht, gibt es unterschiedliche Vorstellungen darüber, was man unter psychischer Gesundheit versteht. Es ist sehr schwierig, eine Grenze zwischen Gesundheit und Krankheit zu ziehen, und vielleicht ist dies auch gar nicht exakt möglich. Was psychisch normal oder psychisch gesund ist, läßt sich nun mal nicht so leicht bestimmen.
Betrachtet man die unterschiedlichen theoretischen Ansätze der Wissenschaft, so muß man feststellen, daß deren Ansichten über psychische Störungen stark auseinandergleiten. Schon in der Bezeichnung der psychischen Störungen unterscheiden sie sich. So spricht das organmedizinische Modell von "psychischer Krankheit", die Antipsychiatrie von "sozialer Abweichung". Weiters unterscheiden sie sich auch in der Ursachenbenennung von psychischen Krankheiten. So meint die humanistische Psychotherapie, psychische Störungenseien Störungen in der Entwicklung des Selbst, welche zu Inkongruenzen zwischen dem Selbst und den Erfahrungen führen. Die Psychoanalyse hingegen sucht die Ursache der psychischen Störung in intrapsychischen Konflikten und Beziehungsstörungen.[97]
In der folgenden Tabelle[98] sind die unterschiedlichen theoretischen Perspektiven und deren Definitionsansätze für psychische Störungen grob zusammengefaßt.
Verschiedene theoretische Perspektiven und Definitionsansätze für psychische Störungen
|
theoretische Perspektiven |
Bezeichnungen |
prototypische Bedeutungen |
Behandlungsziele |
|
Psychiatrie |
- psychische Krankheit - krankhafte Verarbeitung von Belastungen |
- Krankheit als konzeptuelle Einheit - Psychische Symptome sind auf organische/ funktionelle Ursachen zurückzuführen - die Person ist Krankheits- und Symptomträger |
- Heilung, - Linderung |
|
Antipsychiatrie Etikettierungstheoriesymbolischer Interaktionismus |
- soziale Abweichung |
- Abweichung von sozialen Normen |
- soziale Reintegration |
|
Psychoanalyse |
- psychische Krankheit - psychische Fehlentwicklung - Beziehungsstörung |
- Krankheit als konzeptuelle Einheit - psychische Störungen werden verursacht durch intrapsychische Konflikte und Beziehungsstörungen - die Person ist Krankheits- und Symptomträger |
- Restrukturierung der Persönlichkeit - Herstellung der Arbeits-, Liebes-und Genußfähigkeit |
|
humanistische Psychotherapie |
- Beziehungs- und Lebensprobleme - Erlebensstörungen |
- gestörtes subjektives Erleben - psychische Symptome sind Störungen in der Entwicklung des Selbst, die zu Inkongruenzen zwischen Selbst und Erfahrungen führen - ganzheitliche Betroffenheit der Person |
- Selbstver-wirklichung - Anpassung an sich selbst |
|
Verhaltenstherapie kognitive Therapie soziale Lerntheorie |
- Psychische Störungen - psychische Probleme - auffälliges, fehlangepaßtes, unerwünschtes Verhalten |
- funktionelle Störung der Bewältigung von Lebensanforderungen - psychische Symptome sind Ausdruck von kognitiven Störungen, von Umweltbedingungen und/oder von Störungen der Person-Umwelt-Interaktion |
- Stärkung der Bewältigungskompetenzen - Veränderung der Umwelt |
|
interpersonale Psychotherapie systemische Therapie |
- gestörtes soziales System - Beziehungsstörung - identifizierter Patient |
- Störungen des sozialen Systems - Psychische Symptome dienen der Erhaltung/ Veränderung von Beziehungen und sozialen Systemen - Symptomträger ist das soziale System |
- Veränderung der Beziehung im sozialen System |
Es hat natürlich auch Bemühungen gegeben, verschiedene Kriterien für psychische Störungen aufzustellen. Ich möchte an dieser Stelle aber nur auf eine Aufzählung, nämlich die von Rosenhahn und Seligman (1989), genauer eingehen.
Merkmale, die psychische Störungen charakterisieren:[99]
-
Leiden
-
Unangepaßtheit (Beeinträchtigung des persönlichen und des sozialen Wohlbefindens)
-
Unbegreifbarkeit und Irrationalität (Uneinfühlbarkeit)
-
Unvorhersehbarkeit und Verlust an Kontrolle
-
Lebhaftigkeit und Unkonventionalität
-
Unbehagen eines Beobachters
-
Verletzen moralischer und ideeller Werte
Diese Merkmale können nicht alleine für sich stehen. So macht die Unangepaßtheit einer Person noch keine psychische Störung aus. Man kann diese Charakteristika psychischer Störungen zwar als zentrale, jedoch nicht als ultimative Kriterien betrachten.
Mit dem Satz ... "Psychiater und Psychologen sind außerstande, geistig Gesunde von Geisteskranken zu unterscheiden ..."[100] beendete Dr. L. Rosenhan seine Untersuchung mit der er eigentlich die Schwierigkeit der psychiatrischen Diagnose und somit der Unterscheidung zwischen Normalität und Krankheit zeigen wollte.
Indirekt bestätigte er damit die Vermutung, daß die Diagnose einer psychischen Störung zu einem gewissen Teil auf die unstrukturierte Exploration und unsystematische Verhaltensbeobachtung des Psychiaters bei der Erstaufnahme der betroffenen Person zurückzuführen ist. Die ersten fünf Minuten des Aufnahmegesprächs, also die Aufzählung des Betroffenen über seine Schwierigkeiten und die damit verbundenen Veränderungen in seinem Leben, beeinflussen die Diagnose des Psychiaters. Die wichtigsten Entscheidungen beruhen also offenbar auf relativ wenig Information wie dem Grad der Beeinträchtigung, der Gefährlichkeit für sich und andere sowie der Krankheitseinsicht des Patienten.[101]
Zum Experiment:
Acht psychisch gesunde Personen schleusten sich als Scheinpatienten in zwölf unterschiedliche psychiatrische Krankenhäuser. Bei ihrem ersten Aufnahmegespräch beschrieben sie eine akustische Halluzination (Stimmen, die hohl und leer klingen), die sie schon seit einiger Zeit belasten würde. Ansonsten beantworteten sie weitere Fragen über ihre Befindlichkeit oder ihre Lebensdaten wahrheitsgetreu. In allen Fällen wurden die "Scheinpatienten" stationär aufgenommen und erhielten Diagnosen wie "paranoid-schizophren" oder "manisch-depressiv". Ab dem Zeitpunkt der Einweisung verhielten sich die Scheinpatienten unauffällig. Ihr Aufenthalt in der Psychiatrie war unterschiedlich lang (zwischen 7 und 52 Tagen) und keiner der Pseudo-Patienten wurde während dieser Zeit entlarvt. Nach ihrem Aufenthalt wurde aber keiner der Scheinpatienten als gesund, sondern die meisten mit der Entlassungsdiagnose "Schizophrenie in Remission", was bedeutet, die Krankheit ist latent vorhanden, bricht aber momentan nicht aus, entlassen.[102][103]
Rosenhan (1973, 1979) interpretiert die Ergebnisse so, daß eine Identifikation von psychisch Gesunden im Kontext psychiatrischer Kliniken praktisch nicht gewährleistet sei. Außerdem würde dem Patienten durch den "diagnostischen Sprung von einem einzelnen aufweisbaren Symptom zur Diagnose Schizophrenie" eine Reihe impliziter Bedeutungen der Diagnose angehängt, die in keiner Weise durch Beobachtungen gestützt wären. [104]
Zwar waren die Auseinandersetzungen um diese Studie sehr heftig, und es wurden ihr methodische und interpretative Mängel vorgeworfen, doch änderte dies nichts an der Tatsache, daß ein einziges Symptom ausreichte, um zu generalisieren und eine Schizophrenie zu diagnostizieren.
Vielleicht ist die Diagnostik in der Psychiatrie heute präziser und genauer, dies ändert aber nichts daran, daß sich Psychologen und Psychiater noch immer mit jenen Menschen beschäftigen, die sich vom "Prototyp der Normalität", also vom Durchschnittsmenschen, unterscheiden. Aufgrund ihrer "auffälligen" Verhaltensweisen werden sie den einzelnen Krankheitsbildern zugeordnet. Man sollte sich aber nun die Frage stellen, wie sicher diese Diagnostik tatsächlich ist, wenn objektive Kriterien fehlen, um zwischen "geistiger Gesundheit" und "geistiger Krankheit" zu unterscheiden.[105]
Ein Vertreter der traditionellen Psychiatrie, Prof. G. Huber gesteht selbst ein, daß die psychiatrische Diagnostik im Grunde nicht sinnvoll ist:
"Im Grunde ist weder eine Typen- noch eine Individualdiagnose möglich, jedenfalls nicht in dem Sinne, daß das Ganze oder auch nur das absolut Wesentliche der seelischen Seite des Menschen erfaßt werden kann. Man kann nie gleichsam den Bilanzstrich unter einen Menschen setzen und in Summe ziehen. Kein Mensch ist ganz überschaubar, über keinen ist ein definitives Gesamturteil möglich. [106]
[77] B. Leitner; Diplomarbeit: Die Psychiatrie als Ordnungsmacht, S. 50
[78] vgl. R. Bastine; Klinische Psychologie, S. 141 u. 151
[79] J. Zehentbauer; Chemie für die Seele, S. 4-5
[80] vgl. J. Bengel; Gesundheit Risikowahrnehmung und Vorsorgeverhalten, S. 19
[81] U. Flick; Alltagswissen über Gesundheit und Krankheit, S. 16
[82] J. Zehentbauer; Chemie für die Seele, S. 3
[83] J. Zehentbauer; Chemie für die Seele, S. 5
[84] vgl. J. Zehentbauer; Chemie für die Seele, S. 10
[85] vgl. J. Zehentbauer; Chemie für die Seele, S. 10
[86] J. Zehentbauer; Chemie für die Seele, S. 10
[87] Prof. Scharfetter in: J. Zehentbauer; Chemie für die Seele, S.11
[88] vgl. J. Zehentbauer; Chemie für die Seele, S.11
[89] vgl. J. Zehentbauer; Chemie für die Seele, S.16-18
[90] J. Zehentbauer; Chemie für die Seele, S. 18
[91] E. Fromm in: J. Zehentbauer; Chemie für die Seele, S. 17-18
[92] Trierer Beiträge; Aus Forschung und Lehre an der Universität Trier, Gesundheit und Krankheit, S. 25
[93] Trierer Beiträge; Aus Forschung und Lehre an der Universität Trier, Gesundheit und Krankheit, S. 24-25
[94] R. Bastine; Klinische Psychologie, S. 162
[95] vgl. R. Bastine; Klinische Psychologie, S. 162
[96] vgl. R. Bastine; Klinische Psychologie, S. 162-163
[97] vgl. R. Bastine; Klinische Psychologie, S. 152
[98] Abb. aus: R. Bastine; Klinische Psychologie, S. 153
[99] R. Bastine; Klinische Psychologie, S. 161
[100] Rosenhan in: J. Zehentbauer; Chemie für die Seele, S. 13
[101] R. Bastine; Klinische Psychologie, S. 234
[102] vgl. R. Bastine; Klinische Psychologie, S. 235
[103] vgl. J. Zehentbauer; Chemie für die Seele, S. 13
[104] R. Bastine; Klinische Psychologie, S. 235-236
[105] vgl. J. Zehentbauer; Chemie für die Seele, S. 12
[106] G. Huber in: J. Zehentbauer; Chemie für die Seele, S. 14
Inhaltsverzeichnis
Zum Schluß möchte ich noch auf die verschiedenen Behandlungsmöglichkeiten der Schizophrenie eingehen. Es ist mir aber im Rahmen dieser Arbeit nur möglich, eine kurze Darstellung einzelner Therapieformen zu geben. Deshalb möchte ich darauf hinweisen, daß in diesem Kapitel nicht alle möglichen Therapiearten der Schizophrenie angeführt sind und die behandelten ebenfalls nur grob skizziert wurden.
Vermutet man nun eine Schizophrenie bei einem Jugendlichen oder einem Kind, so wird entschieden, ob eine stationäre Aufnahme notwendig ist, oder ob die schizophrenen Symptome ambulant behandelt werden können. Gründe für eine stationäre Aufnahme sind ein akuter psychotischer Schub mit Eigen- oder Fremdgefährdung, momentane schlechte und unlösbare Familienverhältnisse, die einen erneuten psychotischen Schub auslösen könnten, sowie die Annahme, daß der Patient die verordneten Medikamente nicht einnimmt oder wenn schon gravierende Nebenwirkungen bei einer früheren Medikamentenbehandlung aufgetreten sind.[107]
Bei einer stationären Aufnahme wird der Patient entsprechend mit Medikamenten behandelt (sollten den Patienten aber nicht nur ruhigstellen) und beobachtet, um eine Einsicht in die Beeinträchtigung der Ich-Struktur zu gewinnen. Die meisten Patienten leiden an einer Störung der Informationsverarbeitung. Die Wahrnehmungen können nicht mehr geordnet werden. Dem Betroffenen erscheint jede Information gleich wichtig. Außerdem geht der Automatismus verloren. Gewohnte Handlungen und Dinge können nicht mehr ausgeführt werden, da sie abnormal erscheinen. Einfachste Aufgaben des Lebens, wie zum Beispiel das Zähneputzen, können nicht mehr bewältigt werden. Aufgrund dieser Kenntnisse sollte man im Krankenhaus versuchen, ein reizarmes Klima zu schaffen, damit der Patient nicht überfordert wird und ihm ein ruhiger Tagesablauf gesichert ist. Eine Überforderung kann den psychischen Zustand des Betroffenen wesentlich verschlechtern, andererseits ist ebenfalls darauf zu achten, daß dem Patienten solche Aufgaben gestellt werden, die seine Fähigkeiten fördern und verbessern. Es muß also ein individueller Betreuungsplan gefunden werden, der den Patienten weder überfordert noch unterfordert.
Wichtig ist, daß der Ablauf des Tages durchstrukturiert ist. Der Jugendliche soll zum Beispiel immer zur gleichen Zeit geweckt werden oder auch die Essenszeiten einhalten. Ein Tagesplan, in dem der Patient seine Verpflichtungen sieht, wie z.B. die Anwesenheit im Zimmer zur Visite, dient zur Neustrukturierung des Tagesablaufes.[108]
Die Durchstrukturierung des Tagesablaufes bedeutet allerdings nicht, daß der ganze Tag verplant sein sollte. Auch Menschen, die an einer Schizophrenie erkrankt sind, benötigen ihre Ruhe und Freizeit. Weiters sollte einem Betroffenen auf der Station gestattet sein, seinen persönlichen Geschmack auszuleben, was bedeutet, daß er z.B. anziehen kann, was er will, wenn es sauber und warm genug ist. Er sollte auch seine Vorlieben ausüben können (z. B. laute Musik hören), solange er niemanden stört und er dadurch keine verbindlichen Aktivitäten versäumt. Grundsätzlich sollte also der Betroffene im Krankenhaus so wenig Einschränkungen wie irgend möglich erfahren.[109]
Was die therapeutische Zielsetzung und den Umgang mit den Patienten betrifft, ist es ebenfalls von großer Bedeutung, daß die einzelnen Betreuer und Ärzte sich untereinander einig sind. Ist dies nicht gegeben, besteht die Gefahr, daß der "Schizophrene" Anweisungen ausgesetzt ist, die sich stark voneinander unterscheiden und die den Betroffenen nur unnötig belasten.[110][111] Weiters sollten die behandelnden Ärzte Kontakt mit den Eltern aufnehmen, damit hohe Erwartungen eingeschränkt oder zu pessimistische Eltern motiviert werden können. Es ist Aufgabe der Ärzteschaft, eine umfangreiche Aufklärung über die Krankheit der Schizophrenie zu gewährleisten. Feststeht, daß es keinen eindeutigen Indikator gibt, der besagt, daß die schizophrene Psychose "heilbar" ist oder sich chronifiziert. Deshalb ist es auch verständlich, daß die Eltern oder Verwandten des Betroffenen eine unheimliche Angst und Ungewißheit vor der Zukunft haben. Regelmäßige Aussprachen zwischen Arzt, Patient und Eltern sind deshalb erforderlich. Schon allein die Tatsache, daß ein tragfähiges Familiensystem den Krankheitsverlauf positiv beeinflußt, zeigt, wie notwendig der rege Kontakt zwischen Familie, Patient und behandelndem Arzt (Therapeuten) ist. Aber nicht nur der Patient muß therapeutisch unterstützt werden. Auch die Familie sollte Gelegenheit haben, (in einer Therapie oder einer Selbsthilfegruppe) über ihre Nöte, Ängste, Befürchtungen und innerfamiliären Konflikte zu sprechen.
Neben oder nach dem Aufenthalt in einem psychiatrischen Krankenhaus gibt es weitere Behandlungsmöglichkeiten. Dazu zählt die teilstationäre Behandlung, die es leider nur sehr selten und wenn, dann nur in großen Städten, gibt. In den Tageskliniken hält sich der Patient an Wochentagen von morgens bis zum späten Nachmittag auf. Das Angebot reicht dort von einer medizinischen Behandlung, von Gruppen- und Einzelgesprächen bis hin zu unterschiedlichen Beschäftigungs- und Freizeitaktivitäten. Durch die zeitliche Struktur, die in einer Tagesklinik herrscht, lernt der Patient, seinen Tag wieder neu einzuteilen. Er weiß, wann er dort zu erscheinen hat, welche Aufgaben er über den Tag verteilt erfüllen muß und wann er seinen Freizeitbeschäftigungen nachgehen kann.[112]
Auch die Nachtklinik, die vorwiegend zur Wiedereingliederung des Kranken in die Arbeitswelt dient, ist vorteilhaft. Die Betroffenen haben die Möglichkeit, dort zu übernachten, am Abend Gespräche über den vergangenen Tag zu führen und sich tagsüber um eine Arbeitsmöglichkeit zu kümmern oder bereits einer Beschäftigung nachzugehen. Eine teilstationäre Behandlung ist deshalb vorteilhaft, da sich der Patient einerseits unter ärztlicher Aufsicht befindet, andererseits zusätzlich angeregt wird, sich selbst zu beschäftigen, Verpflichtungen einzugehen, neue Kontakte zu knüpfen und sein Leben, so weit wie möglich, "selbständig" neu zu gliedern. Außerdem werden die Betroffenen auf der Suche nach einer neuen Erwerbstätigkeit unterstützt.[113]
Wenn der Aufenthalt in einer teilstationären Behandlungseinrichtung nicht notwendig ist, so kann sich der "Schizophrene" ambulant oder vom sozialpsychiatrischen Dienst betreuen lassen. Die Angestellten des sozialpsychiatrischen Dienstes, meist Sozialarbeiter oder Sozialpädagogen, besuchen Menschen, die an einer Schizophrenie erkrankt sind, meist in der eigenen Wohnung oder bei der Familie. Sie sprechen mit ihnen über ihre Probleme, unterstützen sie bei den Behördegängen, achten darauf, daß sich ihr Zustand nicht verschlechtert und helfen sonst noch in anderen Lebenssituationen.[114]
Grundsätzlich ist es, wie bei allen Menschen auch, bei Schizophrenen notwendig, daß sie einen Gesprächspartner haben, dem sie vertrauen und mit dem sie über ihre Empfindungen, Nöte und Ängste sprechen können. Auch ist es für die Familie eine große Entlastung, wenn jemand anderer die Sorgen mitträgt.[115]
Trotz der unterschiedlichen Behandlungsmöglichkeiten, die sich im Laufe der Zeit entwickelt haben, können nur sehr wenige Menschen mit einer schizophrenen Psychose von diesem Angebot Gebrauch machen. Das Problem liegt darin, daß es ein solches Netz von unterschiedlichen Betreuungsmöglichkeiten, wenn überhaupt, dann nur in größeren Städten gibt. Ambulante und komplementäre Versorgungseinrichtungen sind, trotz Bemühen, eine gemeindenahe psychiatrische Versorgung aufzubauen, nicht flächendeckend vorhanden. Außerdem mangelt es an Plätzen in solchen Einrichtungen. Es ist äußerst wichtig, daß die Behandlung einer, an einer schizophrenen Psychose erkrankten Person sowohl pharmakologische als auch soziotherapeutische und psychotherapeutische Aspekte beinhaltet. Eine rein pharmakologische Behandlung hat deshalb wenig Sinn, da das Symptombild eines Betroffenen zwar verbessert wird, der Patient aber nicht lernt, mit seiner Krankheit umzugehen oder sich in die Gesellschaft zu integrieren. Umgekehrt ist es nicht immer möglich, aufgrund der Symptomatik (Halluzinationen; Wahnvorstellungen; Verfolgungswahn, Vergiftungswahn), mit dem Betroffenen eine vertrauensvolle Beziehung aufzubauen. Eine intensive und vertrauensvolle Beziehung mit dem Patienten ist aber Voraussetzung für eine erfolgreiche psychotherapeutische Unterstützung und Behandlung.
Weiters ist es ebenfalls notwendig, die an einer schizophrenen Psychose erkrankten Person wieder in das gesellschaftliche Leben zu integrieren und ihr dabei zu helfen, ein soweit wie möglich "selbständiges" und "unabhängiges" Leben zu führen. Eigenverantwortung, Bewältigungsarbeit und Selbsthilfe sind mühevoll. Ohne die Unterstützung von anderen (Therapie, Familie, Freunde) würden viele Betroffene immer wieder aufgeben. Vielleicht ist ein richtiges Gesundwerden ohne Fremdhilfe nicht möglich, aber trotzdem muß man dem Betroffenen mehr Verantwortung überlassen und mehr Vertrauen in seinen Selbstheilungsprozeß schenken.[116]
Es ist nochmals zu erwähnen, daß in der Behandlung von schizophrenen Psychosen präventive, psychopharmakologische, psychotherapeutische und soziotherapeutische, spezielle pädagogische und rehabilitative Konzepte ineinandergreifen müssen. Weiters sollten die Therapiemaßnahmen unbedingt individuell auf Alter und Entwicklungsstand des Kindes oder des Jugendlichen abgestimmt sein. Wichtig ist zu beachten, daß man dem Betroffenen trotz medizinischer und therapeutischer Hilfe Raum gibt, um Eigenverantwortung zu übernehmen, denn die Eigenverantwortung kann als erster Schritt zur Selbsthilfe betrachtet werden.
Hauptsächlich werden Schizophrenien mit Neuroleptika behandelt, deren antipsychotische Wirkung in mehreren placebokontrollierten Studien nachgewiesen wurden.
Wie schon erwähnt, blockieren die Neuroleptika die Dopamin-Rezeptoren und verhindern somit eine verstärkte Neurotransmission. Die therapeutische Wirkung von Neuroleptika ist sehr groß. Ca. 70% aller Patienten reagieren darauf positiv. Akute Angstzustände, Halluzinationen und Wahnideen gehen verloren. Die negative Symptomatik wie Antriebsverminderung usw. ist hingegen nicht so stark durch Neuroleptika beeinflußbar. Es ist jedoch darauf hinzuweisen, daß Psychopharmaka keine heilende Wirkung haben. Sie nehmen Symptome wie Angst, Halluzinationen und Unruhe nicht weg, sondern unterdrücken sie nur.
Man unterscheidet zwischen zwei verschiedenen Neuroleptikagruppen, die ein unterschiedliches Nebenwirkungsprofil aufweisen.
Diese Art von Neuroleptika ist stark sedierend, angstlösend und hat viele vegetative, dafür aber wenige extrapyramidal-motorische Nebenwirkungen. Aufgrund des Nebenwirkungsprofils muß dieses Medikament zu Beginn der Behandlung gering dosiert werden. Später benötigt man eine hohe Dosis, um einen therapeutischen Effekt zu erlangen.
Hochpotente Neuroleptika weisen starke extrapyramidal-motorische Nebenwirkungen auf. Hingegen sind die Nebenwirkungen im vegetativen Bereich, wie auch der sedie- rende Effekt, eher gering. Diese Medikamente werden niederdosiert, da schon eine niedere Dosis einen ausreichenden therapeutischen Effekt erzeugt. Außerdem werden hochpotente Neuroleptika bei akuten Schüben eingesetzt, da von Beginn an die volle Wirkungsdosis verabreicht werden kann.
Die verschiedenen Arten von Neuroleptika werden - je nach unterschiedlichen schizophrenen Symptomen - eingesetzt. Wichtig ist zu wissen, daß bei einer Therapie mit Neuroleptika diese nicht sofort wirken, sondern mindestens 14 Tage benötigen, bis eine therapeutische Wirkung erzeugt wird.[121] Bei einer Langzeitbehandlung werden eher hochpotente Neuroleptika oder aufgrund der Compliance eine Depotlagerung verwendet (Depotlagerung: das Neuroleptika wird, je nach Medikament, alle 2-4 Wochen in das Muskelgewebe injiziert und von dort aus langsam abgebaut).
Kinder verarbeiten die meisten Psychopharmaka schneller als Erwachsene, da Metabolismus und Energieumsatz schneller arbeiten. Deshalb ist eine geringe Dosis nicht immer vorteilhaft. Generell kann man sich merken, daß Neuroleptika in der Kinderpsychiatrie, vor allem bei jüngeren Kindern, in mg pro Kilo Körpergewicht dosiert werden. Bei einer Behandlung mit Psychopharmaka muß man auch jeweils den psychophysischen Entwicklungsstand des Kindes berücksichtigen. Es ist aufgrund der Nebenwirkungen empfehlenswert, mit geringen, einschleichenden Dosen zu beginnen und diese langsam bis zur optimalen Dosierung zu steigern.[122] Neuroleptika haben aber nicht nur therapeutische Wirkung, sondern führen oft auch zu gravierenden Nebenerscheinungen, die beachtet werden müssen. Man muß sich bei der Gabe von Neuroleptika bewußt sein, daß sie auch zu Konzentrationsschwächen, zu Einschränkungen der Wahrnehmungsfähigkeit, des Denkens und der Urteilsbildung sowie zur "Verödung" des Gefühlslebens führen können.
Besonders bei Schizophrenen mit einer sogenannten Minus-Symptomatik, die also meist isoliert und zurückgezogen leben und auch ansonsten eher kontaktarm sind, ist bei der Gabe von "starken" Neuroleptika höchste Vorsicht geboten. Die Gefahr ist groß, statt der erhofften Wirkung das Gegenteil zu erzielen und den Betroffenen in eine noch isoliertere und aussichtslosere Lage zu bringen. Aus diesem Grund sollte das Medikament beim Eintreten von gravierenden Nebenwirkungen gewechselt oder nach alternativen Möglichkeiten gesucht werden.
Es ist unbedingt notwendig, daß der Patient oder die Eltern über die Nebenwirkungen aufgeklärt und informiert werden. Weiters sollte darauf geachtet werden, wie die Patienten auf die Einnahme der Neuroleptika reagieren. Da viele anfangs oft nicht über ihre Nebenerscheinungen sprechen, ist es notwendig, die betroffenen Personen regelmäßig araufhin anzusprechen. Oft dauert es einige Zeit, bis man die bestwirkende Dosierung für die betreffende Person gefunden hat. Dabei ist immer darauf zu achten, daß die auftretenden Nebenwirkungen die "Hauptwirkungen" der Neuroleptika nicht überschatten.
Eine vorsichtige, verantwortungsvolle und kontrollierte Behandlung mit Neuroleptika ist unbedingt erforderlich. Man sollte sich immer bewußt sein, daß man einerseits die gewünschte Wirkung mit Neuroleptika erzielen kann, andererseits können aber die Nebenwirkungen auch zu einer "chemischen Zwangsjacke"[123] für den Betroffenen werden.
-
Sedierung
Eingeschränkte Konzentrationsfähigkeit und Reaktionsfähigkeit, Einengung der Wahrnehmung, der bewußten Erfahrungen, des Denkens und der Meinungsbildung
-
Parkinsonsyndrom
Schwierigkeiten, normal große Schritte zu machen, Einschränkung der Spontanbewegung, Zittern, übermäßiger Speichelfluß, ständig erhöhter Muskeltonus
-
akute Dyskinesie
Störung im geordneten Bewegungsablauf, krampfartig drehende Bewegung des Kopfes und der Arme, Blickkrämpfe, Verkrampfung der Schlundmuskulatur und der Zunge
-
Akathisie
Drang zur ständigen Bewegung und Unmöglichkeit, ruhig stehen oder sitzen zu bleiben
-
tardive Dyskinesie (Spätdyskinesie)
körperlich-seelische Schäden (entstellt wirkende, unwillkürliche Bewegungen der Muskulatur), die meist erst nach monate- oder jahrelanger Dauermedikation auftreten und oft nicht mehr rückbildungsfähig sind;
-
vegetative Störungen
Kreislaufschwäche, Herzrasen, Mundtrockenheit, Veränderung der Körpertemperatur, Magen-Darm-Störungen, Entstehung von Thrombosen, Störung des Leber-Galle-Systems, Hautausschlag, Pigmentablagerung in der Haut und in den Linsen
-
Blutbildveränderungen
Verringerung der weißen Blutkörperchen, Knochenmarksschädigung
-
Depressive Verstimmungen
Auftreten leichter und schwerer Depressionen, hohes Selbstmordrisiko
-
Veränderungen im Hormonsystem
Störungen der Menstruation, Dämpfung der sexuellen Lustempfindung, Potenzstörungen, Gewichtszunahme
Weitere Nebenwirkungen:
-
EKG-Veränderungen
-
zerebrale Krampfanfälle
-
Leberfunktionsstörungen
-
Epileptische Anfälle
-
Gewichtszunahme
Bei dieser reinen Aufzählung der einzelnen Nebenwirkungen kann man sich als Außenstehender wenig darunter vorstellen, was es wirklich heißt, eine Bewegungsstörung oder vegetative Störungen zu haben. Wie erleben und reagieren aber Betroffene auf die neuroleptischen Nebenwirkungen, durch die sie oft innerhalb kürzester Zeit eingeschränkt werden?
Um in dieses Erleben einen besseren Einblick zu gewährleisten, möchte ich einige Beschreibungen über Erfahrungen Betroffener mit Neuroleptika und ihren Nebenwirkungen anführen. So beschreiben Patienten Bewegungsstörungen folgendermaßen:
"Ja ich konnte die Bewegungen nicht so...so koordinieren. Alles was ich machen wollte, ging unheimlich langsam, und ich wußte auch nicht, wie ich das machen sollte. Ich wollte mich bewegen, und dann stand ich da und hab` das versucht. (...) Ich komme mir vor, wie so ein 10-jähriges Kind, das die Sachen nicht machen kann, die es machen will; z.B. beim Stricken: Das ist nicht mehr so schnell wie früher. Ich habe früher so hingerattert wie eine Strickmaschine. Das geht jetzt so ganz langsam. Das ist so: Im Kopf müßte ich das können. Und wenn ich dann sehe, was dabei herauskommt: das stimmt nicht. Und deshalb fühle ich mich wie ein 10-jähriges Kind, das...von den Gedanken her...es ist ein ganz seltsames Gefühl. Von den Gedanken her, sage ich mir, muß du das können, aber was dabei herauskommt ist kindisch." [126]
"Beim Gehen halte ich die Hände, wenn ich nicht darauf achte, so steif. Das fällt auch anderen auf, daß ich noch so komisch... ja, wenn ich mich beobachtet fühle oder wenn ich darauf achte, dann lasse ich die Arme wohl schlenkern und halte sie nicht so vor mich hin. Das Zähneputzen fällt mir schwer. Das ist mir richtig aufgefallen, daß ich beim Zähneputzen Mühe habe... zeitweise fiel mir sogar das Essen, das Durchschneiden mit dem Messer schwer. Das ist besser geworden, aber beim Zähneputzen spüre ich noch eine Behinderung." [127]
Das Gefühl der Sedierung beschreiben einige Patienten wie folgt:
"Nun so... ich merke, wenn ich morgens die Tabletten nehme, und dann nach so einer halben Stunde, dann bin ich...als wenn ich im Schlaf wäre. Wie soll ich das sagen? Dann ist es so down, sag` ich immer. Dann ist es immer alles so komisch. Ja... wenn man sich so einen zu`n Raum vorstellt, und dann ist alles so gedämpft. Irgendwie anders. (...) Nein, das ist nicht müde. Wenn man müde ist und kaputt ist, dann legt man sich hin und schläft ein. Bei mir ist das irgendwie anders." [128]
"Alles war so stark gebremst. Ich hab mich ganz anders gefühlt... müde, aber andererseits auch ganz überdreht. Weil ich starke Angstgefühle hatte. Dann war das so ein Zwischengefühl zwischen Müdesein und Starkerregtsein und Überdrehtsein. (...) Die normale Müdigkeit war in der Anfangszeit hier überhaupt nicht mehr da." [129]
"Ich habe das Gefühl, daß die Medikamente einen lähmen. Also schlapp machen. Müdigkeit ist das überhaupt nicht.; wenn ich gähne, bin ich trotzdem nicht müde. Das Gefühl müde kenn` ich zum Beispiel gar nicht. In gesunden Zeiten schon, aber hier gar nicht." [130]
Natürlich muß man sich auch bewußt sein, daß jede Person die Nebenwirkungen der Neuroleptika individuell unterschiedlich erlebt, und sie vielleicht nicht als so große Belastung empfindet, wie andere das tun. Es kann auch durchaus sein, daß einige Betroffene keine Nebenwirkungen haben. Die Wahrscheinlichkeit, daß Nebenwirkungen bei einer Neuroleptikabehandlung auftreten, ist aber wesentlich höher als die, keine zu haben.
Für eine akute Schizophreniebehandlung sowie für eine Rückfallsprophylaxe eignen sich die Neuroleptika sehr gut. Jedoch muß der Patient während und nach der Entlassung aus der Klinik wieder in die Gesellschaft integriert werden. Psycho- und soziotherapeutische Behandlungsmaßnahmen in Kombination mit Neuroleptika sind nach einer akuten Phase einer Schizophrenie sehr wichtig. Gerade schizophrene Leute benötigen eine intensive psychosoziale Betreuung und unterschiedliche soziotherapeutische Hilfen, da sie aufgrund ihrer Krankheit große Probleme mit ihrer Selbstbestimmung und ihrer Kontaktfähigkeit zu anderen Personen haben. Oft muß die Schule oder der Beruf gewechselt und Ziele zurückgesteckt werden. Der Weg der Sozialisierung und die Wiederherstellung des inneren Gleichgewichts kann für Schizophrene sehr lange und beschwerlich sein.
Bei der Psychotherapie haben die regelmäßigen Gespräche mit dem Therapeuten in erster Linie das Ziel, die Beeinträchtigung der Ich-Funktion einzuschränken. Der allmähliche, behutsame Kontakt mit der "Außenwelt" wird gefördert, um die Isolierung aufzulösen und einen Realitätsbezug wieder herzustellen. Es wird versucht, dem Patienten Selbständigkeit und Selbsthilfefertigkeit sowie Streßvermeidungsstrategien zu lernen, um ihm wieder einen angemessenen Lebensstil und eine geregelte Tagesstrukturierung zu garantieren. Weiters soll er lernen, mit den Anforderungen des Alltags zurechtzukommen. Dabei darf der Patient weder über- noch unterfordert werden.
Psychotherapie trägt somit dazu bei, die aktuellen sozialen Konflikte und Belastungen zu erkennen und zu benennen und gibt Anregungen zu deren Bewältigung. Langfristig führt dies zur besseren Selbstkenntnis und Einsicht in die eigene Situation und damit zu einer psychischen Entlastung und Stabilisierung. [131]
Außerdem haben Untersuchungen gezeigt, daß psychotherapeutisch behandelte Personen eindeutig weniger Medikamente benötigen. Ist ein psychotherapeutisches Angebot in der Klinik vorhanden, ist die Dauer des Klinikaufenthaltes meist deutlich kürzer. In der psychotherapeutischen Arbeit sollten weiters gemeinsame Entscheidungen über das zukünftige Leben der Betroffenen fallen.[132]
Dies sind nur einige der angestrebten Ziele, die die zahlreichen Therapiearten wie Verhaltenstherapie, Gestalttherapie, Gruppenpsychotherapie oder Logotherapie erreichen wollen.
Die Rolle der Familie verdient bei der Behandlung von schizophrenen Jugendlichen besondere Aufmerksamkeit. Es gibt Studien, die beweisen, daß Streßsituationen innerhalb der Familie zum Ausbruch oder zum Rückfall einer Schizophrenie führen können. Eltern wissen oft nicht, wie sie mit der Krankheit ihres Kindes umgehen sollen.
Viele Erlebens- und Verhaltensweisen des "Schizophrenen" sind nur aus dem sozialen Kontext zu verstehen.
Durch die Wendung von der individuenorientierten zur beziehungsorientierten Betrachtung wird die Symptomatik des Patienten in einen anderen Zusammenhang gestellt: sie wird nicht nur als individuelles Problem angesehen, sondern ebenso als Ausdruck eines interpersonellen Geschehens. Jackson (1965) hat darauf hingewiesen, daß die Symptomatik eines Kindes oder Jugendlichen eine wesentliche Funktion für die Aufrechterhaltung der Familienstruktur und für das "emotionale Überleben" der Familie haben kann. Die Familie kann danach als offenes System betrachtet werden, das sich immer neu an die sich ändernden Anforderungen anpassen muß, um ein befriedigendes Zusammenleben zu sichern. Mißlingen solche Anpassungsleistungen, so besteht eine Gefahr für die Familie insgesamt: Individuelle psychiatrische Symptome können als Ausdruck mißlungener familiärer Anpassungsversuche verstanden werden. [133]
Aufgrund der unterschiedlichen familientherapeutischen Interventionsmethoden ist es schwierig, zu einer Systematik zu kommen. Die wichtigsten therapeutischen Ansätze (psychoanalytische, verhaltenstherapeutische, humanistische, psychologische, strukturale und strategische Familientherapie) unterscheiden sich in folgenden Merkmalen:
-
Betonung der Vergangenheit vs. Betonung der Zukunft;
-
Interpretation früherer vs. Vermittlung neuer Erfahrungen;
-
Interpretation gegenwärtiger Handlungen vs. Direktiven für gegenwärtiges Handeln;
-
Anwendung einer allgemeinen Therapiemethode bei jeder Familie vs. Entwicklung eines jeweils neuen problemspezifischen Therapieplanes für die jeweilige Familie;
-
persönliches Wachstum vs. repräsentiertes Problem als Zielbereich;
-
zentraler Bezugspunkt des therapeutischen Denkens: Individuum vs. Dyade vs. Triade; [134]
Allgemein beabsichtigt die Familienintervention die vollkommene Aufklärung der Familie und des Patienten über die Schizophrenie und über ihre biologischen und psychosozialen Komponenten.[135] Sie informiert die Familie über die Notwendigkeit der Streßbewältigung innerhalb der Familie als auch über die Tatsache, daß besonders enge, emotionale Beziehungen für den Patienten streßbeladen sind. Stressoren innerhalb der Familie müssen erkannt und Wege zur Bewältigung gefunden werden. Außerdem werden die Familienmitglieder über die Symptomatik einer Schizophrenie aufgeklärt, und es werden Tips gegeben, an denen sie einen erneuten Rückfall erkennen können.
Ziele dieser Familieninterventionen sind, daß die Kommunikationsfähigkeit sowie die Fähigkeit zur Problemlösung innerhalb der Familie verbessert wird. Die Familienmitglieder sollen lernen, ihre positiven und negativen Gefühle sowie ihre Wünsche klar und deutlich zu formulieren. Der Therapeut bietet auch verschiedene Problemlösestrategien an, um die Streßsituationen besser bewältigen zu können. Außerdem soll das Gruppenzusammengehörigkeitsgefühl innerhalb der Familie gestärkt werden. Dieses geschieht durch die Aufforderung, über die Probleme der einzelnen Mitglieder zu sprechen. Es werden auch Informationen und Erlebnisse ausgetauscht, die den Schizophrenen und dessen Krankheit betreffen. Folglich baut jedes Familienmitglied die Unerfahrenheit und Angst gegenüber dem "Kranken" ab.[136]
Diese Therapieart sichert dem Patienten ein besseres Zuhause und ein besseres Verständnis für seine Krankheit. Voraussetzung für die Familientherapie ist die regelmäßige Anwesenheit der einzelnen Familienmitglieder. Es ist aber nicht immer gesagt, daß die Rückkehr eines an einer schizophrenen Psychose erkrankten Jugendlichen in seine Familie immer das Beste für ihn ist. Deshalb besteht für die Betroffenen auch die Möglichkeit, in eine betreute Wohngemeinschaft mit anderen psychisch kranken Jugendlichen zu ziehen.
Das IPT ist eine lerntheoretisch ausgerichtete Gruppentherapie und wurde von Brenner und Mitarbeitern 1976 in Mannheim entwickelt. Brenner u.a. sind der Meinung, daß schizophrene Menschen nur durch ein sogenanntes "multimodales Behandlungskonzept" therapiert werden können. Dieses beinhaltet neben einer Neuroleptikabehandlung psychotherapeutische Maßnahmen, Milieu- und Soziotherapie sowie Angehörigenarbeit. Ziel ist, die kognitiven und sozialen Funktionen schizophrener Patienten durch ein mehrstufiges Programm zu verbessern.[137]
Das Trainingsprogramm baut auf integrative Schizophreniekonzepte auf. Dabei steht das Vulnerabilitäts-Streß-Modell im Mittelpunkt, wobei auch psychologische Modelle der Störung der Informationsverarbeitung berücksichtigt werden. [138]
Das IPT besteht aus fünf Unterprogrammen:[139]
-
Training der kognitiven Differenzierung (Konzeptbildung, Abstraktionsfähigkeit, Merkfähigkeit)
-
Training der sozialen Wahrnehmung (Reizerkennung, Reizinterpretation, Wahrnehmung und Einschätzung sozialer Situationen)
-
Kommunikationstraining (aktives Zuhören, direkte Ansprache von Gefühlen)
-
Soziales Verhaltenstraining (Techniken und Inhalte aus Selbstsicherheitstrainings)
-
Problemlösetraining (Bewältigung von potentiellen Stressoren)
Wie man aufgrund der Reihenfolge der unterschiedlichen Unterprogramme erkennen kann, werden zuerst attentionale/perzeptive und kognitive Funktionen, später dann soziale Fertigkeiten geübt. Das letzte Unterprogramm (inerpersonelles Problemlösen) wird als schwierigster Therapieteil gesehen, da es oft zu starken emotionalen Belastungen kommen kann. Betroffene mit ausgeprägter Minus-Symptomatik sind in diesem Bereich meist überfordert.[140]
Das IPT wird in mehreren Bereichen weiterentwickelt. So versucht man Therapiemanuale zu entwickeln, um den Betroffenen lebenspraktische Fertigkeiten im Wohn-, Arbeits- und Freizeitbereich zu vermitteln.
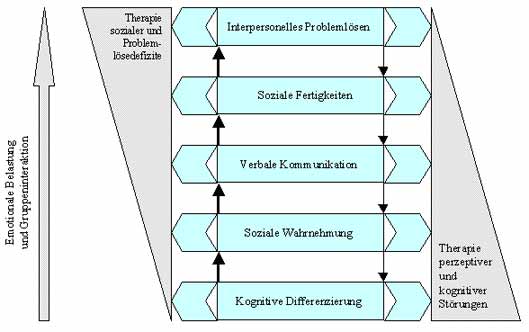
Schematische Darstellung des Integrierten Psychologischen Therapieprogramms Abb. aus: K. Hahlweg u. M. Dose; Schizophrenie, S. 79
Zu Beginn eines Unterprogrammes (z.B. soziale Fertigkeiten) erfolgt eine Aufarbeitung der zu übenden Situation. Dabei wird z.B. ein Ziel festgelegt, das Gespräch ausgearbeitet oder mögliche Schwierigkeiten aufgelistet. Der kognitive Bezugsrahmen wird so geordnet und organisiert, daß die Angst der schizophrenen Personen vor sozialen Situationen reduziert wird. Die Patienten beobachten zuerst eine gespielte Durchführung der Szene bevor sie sie selbst proben. Abschließend wird das, im Raum geübte im Alltag geprobt.[141] In der psychotherapeutischen Praxis wird dieses Programm jedoch kaum angewendet, da es als Gruppentherapie entwickelt wurde. Allerdings ist es durchaus für die Einzeltherapien anwendbar, wobei der Therapeut dann die Rolle des Übungspartners übernimmt.
Glaubte Freud selbst noch nicht daran, die Schizophrenie mit Hilfe der psychoanalytischen Therapie behandeln zu können, sind heute einige Analytiker anderer Meinung und sehen sehr wohl eine tiefenpsychologische Behandlungsmöglichkeit.
Besondere Bedeutung erhalten in diesem Verfahren die frühen zwischenmenschlichen Beziehungen des Kindes. Dabei wird der Frage nachgegangen, ob das Kind damals ausreichende Sicherheit erhalten und das notwendige Vertrauen erworben hat. Auf dieser Frage basierend versucht man, den Weg des Betroffenen bis in die Krankheit zurückzuverfolgen. Dabei werden Belastungssituationen ausfindig gemacht, die möglicherweise zum psychotischen Zusammenbruch geführt haben. Die Aufmerksamkeit richtet sich hier auf traumatische Erlebnisse in der Kindheit wie ständige Zurückweisungen, wiederholte Trennungssituationen in wichtigen Entwicklungsphasen des Kindes oder Kindesmißhandlung. Aber auch "jüngere" Ereignisse, die meist nur eine Wiederholung bereits vergangener Belastungen und Erfahrungen darstellen, sind von Bedeutung.[142]
Der Ausbruch einer Schizophrenie wird mit einer Art "Dammbruch" verglichen, bei dem das "geschwächte" Individuum mit unbewußten Inhalten aus seinem Innern quasi "überrollt" wird. Fertigkeiten, die früher als selbstverständlich galten, gehen aufgrund dieses "Überrollens" vorübergehend verloren. [143]
Die Aufarbeitung der frühkindlichen Erfahrungen ist sehr zeitaufwendig und belastend. Mehrere Therapiesitzungen pro Woche sind erforderlich und das meist über Jahre hinweg. Kritiker sind der Meinung, daß solch eine intensive Therapie eher kontraproduktiv als unterstützend ist.[144] Ich selbst bin ebenfalls dieser Meinung, da schizophrene Personen eher ein "reizarmes" Klima ohne Streß brauchen. Dieses Klima kann die Psychoanalyse mit ihren emotionsgeladenen und dynamischen Sitzungen nicht bieten. Mag sein, daß sie für einige schizophrene Patienten tatsächlich hilfreich ist, dies sind aber eher ausgewählte Patienten, die zum richtigen Zeitpunkt und mit dem richtigen "Maß" behandelt wurden.
Zur Soziotherapie zählen die Beschäftigungstherapie, die Arbeitstherapie, die Gruppentherapie und die Milieutherapie. Die Beschäftigungstherapie hat das Ziel, auf nichtverbale Weise die Ausdauer, die Konzentrationsfähigkeit, die Planung von einfachen Abläufen und den Ausdruck von Emotionen zu fördern. Weiters bietet die Auseinandersetzung mit verschiedenen Materialien die Möglichkeit, sich auf handwerkliche Weise mit der Realität auseinanderzusetzten.[145]
Im Gegensatz zur Beschäftigungstherapie beschäftigt sich die Arbeitstherapie weniger mit den kreativen Fähigkeiten des Betroffenen, sondern hat vielmehr die Aufgabe, den Betroffenen stufenweise in den Arbeitsprozeß der Gesellschaft neu einzugliedern. Ziele der Arbeitstherapie sind neben dem Erlernen einer Tätigkeit das Erlernen von Planungs- und Organisationsvorgängen, die Einteilung eines längeren Arbeitstages und das Erlernen von Sorgfalt und Ausdauer.[146]
Es gibt noch zahlreiche andere Therapiearten, die sich mit der Resozialisierung der "Schizophrenen" beschäftigen. Sie bieten unter anderem dem Betroffenen Hilfen bei der Freizeitgestaltung, der Arbeitssuche, der Informationsverarbeitung, beim Umgang mit Mitmenschen und bei allgemeinen Tätigkeiten im Alltag.
Je nach sozialem Umfeld des Patienten und dessen Schizophrenieart wird entschieden, welche Kombination der verschiedenen Therapiearten für ihn angemessen ist. Ziel ist es, die körperlichen und seelischen Belastungen durch Förderung der eigenen Fähigkeiten des Betroffenen zu verbessern. Weiters sollte der Betroffene in das gesellschaftliche Leben integriert werden und die Chance, ein soweit wie möglich selbständiges und unabhängiges Leben zu führen, erhalten.
[107] vgl. W. Kissling; Kompendium der Schizophreniebehandlung, S. 23
[108] vgl. H. Posininsky u.a.; Schizophrenie - Was ist das? S. 94
[109] vgl. H. Posininsky u.a.; Schizophrenie - Was ist das? S. 94-96
[110] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 472
[111] vgl. H. Posininsky u.a.; Schizophrenie - Was ist das? S. 95
[112] vgl. H. Posininsky u.a.; Schizophrenie - Was ist das? S. 76-77
[113] vgl. H. Posininsky u.a.; Schizophrenie - Was ist das? S. 77
[114] vgl. H. Posininsky u.a.; Schizophrenie - Was ist das? S. 78
[115] vgl. H. Posininsky u.a.; Schizophrenie - Was ist das? S. 78
[116] T. Platz; Betroffen von Schizophrenie, S. 11-12
[117] vgl. Dr. W. W. Fleischhacker; Skript zur Vorlesung: Klinische Psychopharmakologie, S. 63-65
[118] vgl. H. Posininsky u.a.; Schizophrenie - Was ist das? S. 81-82
[119] vgl. Dr. W. W. Fleischhacker; Skript zur Vorlesung: Klinische Psychopharmakologie, S. 63-65
[120] vgl. H. Posininsky u.a.; Schizophrenie - Was ist das? S. 81-82
[121] vgl. Dr. W. W. Fleischhacker; Skript zur Vorlesung: Klinische Psychopharmakologie, S. 69
[122] vgl. H. Remschmidt; Kinder- und Jugendpsychiatrie in Klinik und Praxis, S. 336-337
[123] J. Zehentbauer; Chemie für die Seele, S. 231
[124] vgl. Dr. W. W. Fleischhacker; Skript zur Vorlesung: Klinische Psychopharmakologie, S. 72-81
[125] vgl. J. Zehentbauer; Chemie für die Seele, S. 218-220
[126] K. Windgassen; Schizophreniebehandlung aus der Sicht des Patienten; S. 47
[127] K. Windgassen; Schizophreniebehandlung aus der Sicht des Patienten; S. 47
[128] K. Windgassen; Schizophreniebehandlung aus der Sicht des Patienten; S. 55-56
[129] K. Windgassen; Schizophreniebehandlung aus der Sicht des Patienten; S. 58
[130] K. Windgassen; Schizophreniebehandlung aus der Sicht des Patienten; S. 60
[131] H. Posininsky u.a.; Schizophrenie - Was ist das? S. 102
[132] vgl. H. Posininsky u.a.; Schizophrenie - Was ist das? S. 100-101
[133] H. Remschmidt unter Mitarbeit von Mattejat; Psychiatrie der Adoleszenz, S. 567
[134] H. Remschmidt; Psychiatrie der Adoleszenz, S. 568
[135] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 266
[136] vgl. K. Hahlweg, M. Dose; Schizophrenie, S. 82-87
[137] vgl. T. Platz/ H. Schubert/ R. Neumann; Fortschritte im Umgang mit schizophrenen Patienten, S. 246
[138] vgl. T. Platz/ H. Schubert/ R. Neumann; Fortschritte im Umgang mit schizophrenen Patienten, S. 247
[139] K. Hahlweg u. M. Dose; Schizophrenie, S. 79-80
[140] vgl. T. Platz/ H. Schubert/ R. Neumann; Fortschritte im Umgang mit schizophrenen Patienten, S. 117
[141] vgl. T. Platz/ H. Schubert/ R. Neumann; Fortschritte im Umgang mit schizophrenen Patienten, S. 110-111
[142] vgl. H. Posininsky u.a.; Schizophrenie - Was ist das? S. 105
[143] vgl. H. Posininsky u.a.; Schizophrenie - Was ist das? S. 105-106
[144] vgl. Dr. W. W. Fleischhacker; Skript zur Vorlesung: Klinische Psychologie WS 93/94, S. 70
[145] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 587-588
[146] vgl. H. Remschmidt; Psychiatrie der Adoleszenz, S. 592-594
Jeder Mensch gestaltet sein Leben auf eine andere Art und Weise. Nicht jeder ist mit dem Lebensstil der Personen in seiner näheren und weiteren Umgebung einverstanden. Damit aber nicht ständig aufgrund der unterschiedlichsten Verhaltens- und Lebensweisen Streit aufkommt, haben wir im Laufe der Zeit eine gewisse Toleranz gegenüber anderen Menschen und ihren Verhaltensweisen entwickelt.
Noch viel mehr Toleranz und Verständnis sind notwendig, um mit einem psychisch kranken Menschen "zusammenzuleben". Unsere Gesellschaft ist jedoch bis heute nicht vollkommen bereit, diese Toleranz aufzubringen. Oft fehlt es auch am notwendigen Wissen und an den Informationen, um das Verhalten eines psychisch Kranken zu verstehen und mit den Komplikationen, die im Rahmen einer psychischen Krankheit auftreten können, umzugehen.
Es gibt Denk-, Wahrnehmungsinhalte und Erlebnismöglichkeiten, die wir nicht für real ansehen. Sobald andere Menschen auf diese Art und Weise Dinge wahrnehmen, weil sie das "Normale" gar nicht oder nur unvollständig erfassen können, erklären wir sie als abnormal, irre und wahnhaft. Wir sehen also diese Wahrnehmungsmöglichkeit als eine nicht zu uns gehörende, als eine uns fremde Erlebnismöglichkeit. Dem ist nicht so, denn wir besitzen ebenfalls die Möglichkeit, uns unserer Nebenrealität, unseren Phantasien oder unseren eigenen Denkkonstruktionen hinzugeben. "Gesunde" Menschen haben jedoch die Möglichkeit von der Nebenrealität in die Hauptrealität "überzusteigen". Diese Überstiegsfähigkeit zwischen Haupt- und Nebenrealität besitzen schizophrene Personen nicht.
Posinsky hat in seinem Buch "Schizophrenie - Was ist das ?" geschrieben, daß die Angst des Menschen vor dem Fremden und Andersartigen der seelischen Krankheit zusammenhängt mit der Angst vor der Begegnung mit diesen Anteilen in sich selbst.[147]
Vielleicht ist wirklich dies der Grund dafür, warum so viele Menschen nichts mit psychisch Kranken zu tun haben wollen, sie als "Irre" bezeichnen und nicht bereit sind, mehr über die eigentliche Krankheit, das Erleben der Symptome und den richtigen Umgang mit diesen Menschen zu erfahren.
Von allen Lebewesen ist es nur dem Menschen möglich, schizophren zu werden, da nur er die Möglichkeit besitzt, sich von seiner Egozentralität zu entfernen und sich selbst zu betrachten. Weiters unterscheidet sich der Mensch vom Tier, indem er eine Phantasie und somit auch eine Nebenrealität entwickeln kann. Diese Fähigkeit macht es dem Menschen möglich, sich die Zukunft vorzustellen. Das hat jedoch zur Folge, daß nur der Mensch vor etwas Ausgedachtem und Vorgestelltem Angst haben kann. Ich will damit natürlich nicht sagen, daß das Tier keine Angst hat, aber die Angst des Tieres bezieht sich "nur" auf etwas Konkretes und Gegenwärtiges, nicht jedoch auf etwas Zukünftiges.
Wie schon in meiner Arbeit erwähnt, kann unter entwicklungspsychologischer Betrachtung diese Angst vor der Zukunft einen Menschen veranlassen, sich in seine Nebenrealität im Sinne einer Regression in kindliche Zustände der Geborgenheit[148] zu "flüchten".
Ich finde die Erkenntnisse der Entwicklungspsychologie und des Etikettieungsansatzes, aber auch jene des familientheoretischen Ansatzes und der Kommunikations- und Beziehungsforschung sowie das Drei-Phasen-Modell von Luc Ciompi äußerst interessant und sehr leicht nachvollziehbar. Deshalb würde ich es auch empfehlenswert finden, wenn sich die Psychiatrie und da vor allem die Erwachsenenpsychiatrie mehr mit diesen Erkenntnissen auseinandersetzen würde.
Kranksein bedeutet, verschiedene seelische und körperliche "Funktionsstörungen" zu haben. Diese Feststellung ist unvollständig, denn kranke Menschen "haben" nicht nur Symptome, sondern erleben und erleiden diese auch. Ärzte und Therapeuten haben meines Erachtens nicht nur die Aufgabe, "Störungen" zu beseitigen, sondern auch Leid zu lindern und auf dieses individuell einzugehen. Vor allem im Umgang mit schizophrenen Personen sollte man nicht auf die Subjektivität des Kranken vergessen.
Ich war sehr überrascht, als mich Fr. Ass.-Prof. Dr. B. Hackenberg (siehe Anhang) über die schlechten Verhältnisse in der Erwachsenenpsychiatrie aufklärte, denn ich dachte, daß zum Beispiel das Explorieren der früheren Lebensgeschichte der Patienten oder die Weitervermittlung einer Psychotherapie nach dem Psychiatrieaufenthalt durch die Psychiatrie selbstverständlich wären. Die Kinder- und Jugendpsychiatrie ist bereit, neuere Erkenntnisse der Entwicklungspsychologie in ihr Diagnose- und Behandlungskonzept aufzunehmen. Deshalb wäre es auch sinnvoll, wenn man die Erfahrungen der Kinder- und Jugendpsychiatrie in der Erwachsenenpsychiatrie berücksichtigen würde.
Goethe schrieb einst: "Der denkende Mensch irrt besonders, wenn er sich nach Ursachen und Wirkungen erkundigt, denn sie beide zusammen machen das unteilbare Phänomen. Wer das zu erkennen weiß, ist auf dem rechten Weg zum Tun, der Tat."[149]
In der somatischen Medizin wird jedoch die Ursache von der Wirkung sehr stark getrennt und auch unterschiedlich in der Literatur behandelt. Dabei ist mir aufgefallen, daß in den meisten medizinischen Lehrbüchern zwar betont wird, daß es sich bei der Schizophrenie um eine biologisch-soziologisch-psychologische Krankheit mit einer multifaktoriellen Genese handelt. Jedoch werden meist nur biologisch begründete Konzepte der Schizophreniegenese sowie der weitere Verlauf der Schizophrenie und die Neuroleptikabehandlung dargestellt, und das sehr nüchtern.
Theorien, die neben dem Krankheitsbild das Individuum, sein Erleben, sein weiteres Umfeld und seine Rolle in der Gesellschaft berücksichtigen, werden, wenn überhaupt, nur sehr knapp dargelegt. Ich wollte, wie ich bereits in meiner Einleitung geschrieben habe, mit dieser Arbeit zu einem differenzierteren und breiteren Verständnis der Schizophrenie unter dem speziellen Aspekt des Kindes- und Jugendalters beitragen, und hoffe, daß ich dieses Vorhaben vor allem bei jenen, die sich bis jetzt noch nicht näher mit dieser Erkrankung auseinandergesetzt haben, auch erreichen konnte.
Inhaltsverzeichnis
Leiterin der Kinder- und Jugendpsychiatrie Innsbruck
Es ist sehr schwer auf diesem Gebiet einen praktischen Zugang zu finden. Aus diesem Grund habe ich mich entschlossen, die Leiterin der Kinder- und Jugendpsychiatrie Fr. Ass.-Prof.Dr. B. Hackenberg zu bitten, mir ein paar Fragen über die Psychiatrie und die Schizophrenie bei Kindern und Jugendlichen zu beantworten. Fr. Ass.-Prof.Dr. B. Hackenberg hat sich bereit erklärt, ihre Meinung zur Schizophrenie darzustellen und meine Fragen in einem sehr ausführlichen und informativen Interview zu beantworten. Ich habe dieses Gespräch aber nicht in Form von Frage und Antwort wiedergegeben, sondern es in Textform zusammengefaßt.
Die Fragen beziehen sich, grob dargestellt, auf die Art der Diagnostik schizophrener Kinder und Jugendlicher, die Dauer der stationären Aufnahmen sowie die Behandlung und die Therapie während und nach der stationären Aufnahme (Psychotherapie, Beschäftigungsprogramme, Ausbildungs- und Unterkunftsmöglichkeiten). Weiters wird über die Ursachen, die verschiedenen Arten des Beginns und des Verlaufs sowie über die Symptome der Schizophrenie gesprochen. Einige Fragen beziehen sich auch auf die Reaktionen der Gesellschaft und der Eltern auf die Diagnose "Schizophrenie". Zum Schluß wird noch genauer auf die Unterschiede der Erwachsenen und Kinder- und Jugendpsychiatrie eingegangen.
Die Kinder- und Jugendpsychiatrie in Innsbruck besteht aus 20 Betten, die voll- und teilstationär belegt werden. Teilstationär bedeutet, daß die Patienten entweder tagsüber oder nur während der Nacht aufgenommen werden können.
Das "Team" besteht insgesamt aus 30 Leuten, wobei viele teilzeitbeschäftigt sind. Auf der Station sind drei Ärzte, zwei Psychologen (Teilzeitbeschäftigung), eine "halb" angestellte Psychotherapeutin und eine "halb" angestellte Sozialarbeiterin, eine Ergotherapeutin sowie das Betreuungspersonal tätig.
Die Kinder- und Jugendpsychiatrie ist, wie der Name sagt, speziell für Kinder und Jugendliche im Alter zwischen dem 6. und 19. Lebensjahr zuständig, wobei jedoch schon Jugendliche ab dem 17. Lebensjahr in der Erwachsenenpsychiatrie aufgenommen werden können.
Die Störungen, die hier behandelt werden, betreffen das ganze Spektrum der Kinder- und Jugendpsychiatrie. Damit sind gemeint:
Im Kindesalter (schwerpunktmäßig):
-
alle emotionalen Störungen und alle Verhaltensstörungen (mit und ohne körperlicher Beteiligung, mit und ohne Zusammenhang zu hirnorganischen Störungen, mit und ohne Intelligenzdefekte)
-
Kinder, die aus verschiedenen Gründen gefährdet sind, durch Mißhandlung, Mißbrauch, Vernachlässigung oder auch Scheidung, Trennung, Streit der Eltern. Diese Kinder zeigen zwar primär keine Symptome, befinden sich jedoch in einer "gefährdeten" Situation.
-
Es werden weiters auch Kinder aufgenommen bei denen es Platzierungsfragen gibt und bei denen entschieden werden muß, ob sie von einem Betreuungsort an einen anderen wechseln müssen (z. B. vom Heim oder von der Familie in eine Pflegefamilie).
Im Jugendalter:
-
Alle Punkte, die bereits im Kindesalter aufgezählt wurden.
-
Alle Krisen, die während der Adoleszenz auftreten (suizidale Krise, psychotische Krise, sexuelle Identitätsstörung usw. ⇒ entwicklungsbedingte Krisen)
In der Kinder- und Jugendpsychiatrie Innsbruck liegt der Anteil der aufgenommenen Kinder und Jugendlichen, die eine schizophrene Symptomatik aufweisen, zwischen 10-20%, wobei der Anteil der Jugendlichen größer ist.
Generell beginnt man etwa mit dem 10. Lebensjahr eine Schizophrenie zu diagnostizieren, wobei hier von Fr. Ass.-Prof.Dr. B. Hackenberg darauf hingewiesen wird, daß das Beginnalter, indem die Diagnose einer schizophrenen Psychose möglich ist, etwa um das 4. Lebensjahr liegt. Hierbei handelt es sich aber ausschließlich um Verdachtsdiagnosen, die sehr genau diagnostisch geklärt werden müssen und die extrem selten auftreten. Das jüngste Kind, das sie auf der Station betreute und bei dem der Verdacht auf eine Schizophrenie bestand, war 9 Jahre alt.
Meist werden Ersterkrankungen aufgenommen. Der Grund, warum nur Erstmanifestationen auf der Station behandelt werden, liegt darin, daß die größte Häufigkeit der Erkrankung um das 20. Lebensjahr liegt. Die Jugendlichen, die nach dem19. Lebensjahr erkranken oder ihren zweiten Schub in diesem Alter haben, werden in der Erwachsenenpsychiatrie behandelt. Die selteneren Frühmanifestationen (also vor dem 19. Lebensjahr) werden in der Kinder- und Jugendpsychiatrie aufgenommen.
Die Jugendlichen bleiben etwa 4-10 Wochen in stationärer Behandlung. Oft ist dieser Aufenthalt aber gestuft in eine voll- und teilstationäre Behandlung. Von der Kinder- und Jugendpsychiatrie Innsbruck wird bei einem Verdacht auf eine psychotische Erkrankung immer eine zweijährige Nachbehandlung angeboten. Das heißt, daß innerhalb der nächsten zwei Jahre die Familie und der Patient das Angebot bekommen, mit der Abteilung der Kinder- und Jugendpsychiatrie in ambulantem Kontakt zu bleiben. Die Abteilung hat ein integratives Therapieangebot, das heißt, daß es sowohl familientherapeutische als auch einzelpsychotherapeutische Elemente enthält. Die Einzeltherapie ist im weitesten Sinne eine Gesprächspsychotherapie Diese ist nicht sehr konfliktorientiert sondern eher eine unterstützende Gesprächspsychotherapie, die dann - je nach Bedarf des Patienten - so strukturiert wird, daß sie für seine Probleme passend ist. Auf der Station wird keine analytische Therapie angeboten, da kein Analytiker beschäftigt ist und da das Therapiekonzept ein systemisch orientiertes ist.
Nach der Entlassung werden die Therapien zum größten Teil ambulant weitergeführt, oder die Jugendlichen werden von der Psychiatrie aus weitervermittelt.
Im Grunde kommen die schizophrenen Jugendlichen sehr gut mit den anderen Kindren auf der Station zurecht. Man muß natürlich auf die besonderen Bedürfnisse eines schizophrenen Jugendlichen in der Betreuung Rücksicht nehmen. Das heißt, der Befund der Vulnerabilität, der erhöhten Streßempfindlichkeit, der verminderten Belastungstoleranz wirkt sich natürlich auf das Gruppenleben aus. Umgekehrt nehmen die anderen Jugendlichen die häufige Kontaktlosigkeit des schizophrenen Jugendlichen an und freuen sich, wenn derjenige einmal ein Wort richtig, zum Thema passend, sagt. Das integrative Element und die Akzeptanz und Toleranz unter den Jugendlichen ist ein enorm wichtiges.
Bei der heutigen Ursachenforschung der Schizophrenie geht man von einer biologischen Prädisposition aus. Das, was nach heutiger Lehrmeinung die sogenannte Vulnerabilität ist, dürfte mit hoher Wahrscheinlichkeit ein biologischer Faktor sein, also eine biologische Verwundbarkeit, für die es eine sehr griffige Hypothese gibt. Diese Hypothese ist die Informationsselektionshypothese. Man geht davon aus, daß Menschen mit diesem biologischen Merkmal eine Störung der Informationsselektion haben. Irgend eine Filterstörung führt dazu, daß Informationen nicht nach ihrer Wichtigkeit oder Unwichtigkeit oder nach Bekanntem oder Unbekanntem selektiert werden können, sondern daß es zu einer Informationsüberflutung kommt. Schizophrenes Verhalten könnte durch diese Überflutung erklärbar sein. Deshalb versucht man, die Behandlung der Schizophrenie durch Streßreduktion auf medikamentöser und (oder) auch psychotherapeutischer Ebene zu gestalten. Daher wird auch verständlich, daß sehr viele streßerzeugende Situationen Psychosen auslösen können. Das, was ein gesunder Jugendlicher unbeschadet übersteht (z.B. erste Reise, erster Schulwechsel, erste Liebe), kann bei einem prädispositionierten Menschen zu einer derartigen Überflutung von Gefühlen und Informationen führen, daß eine Psychose ausgelöst werden kann.
Es muß berücksichtigt werden, daß die Schizophrenie keine akausale Erkrankung ist, sondern daß sie eine multifaktorielle Genese aufweist. Das bedeutet, daß sowohl die Lebenssituation, die biologische Bereitschaft und das Kommunikationsmuster des unmittelbaren sozialen Umfeldes eine sehr große Rolle spielen. Es müssen auf jeden Fall mehrere Faktoren zusammenspielen, damit die Erkrankung ausbricht.
Bei Jugendlichen bricht die Schizophrenie häufig akut (akuter Beginn) aus. Der Weg zur Aufnahme in die Kinder- und Jugendpsychiatrie liegt im Unterschied zwischen akutem und schleichendem Beginn. Beim akuten Beginn ist der Bruch in der "Lebenslinie" des Jugendlichen oft sehr deutlich zu erkennen. Sie verhalten sich meist auf eine Art und Weise, die man bisher von ihnen nicht kannte und die den nahestehenden Personen ungewöhnlich und fremd erscheint. Der Jugendliche kann zum Beispiel plötzlich durcheinander reden, und er ist nicht mehr imstande, seine Gedankengänge richtig zu ordnen. Oft erweckt er den Eindruck einer Drogenvergiftung, wobei man diesen Aspekt ebenfalls bei der Aufnahme in die Psychiatrie berücksichtigen muß. Üblicherweise wird dann von den Eltern ein Allgemeinmediziner verständigt (praktischer Arzt, Kinderarzt, Internist), der sich mit der Psychiatrie in Verbindung setzt.
Bei einem schleichenden Beginn der Schizophrenie dauert es oft sehr lange, bis sich die Eltern entschließen, einen Berater aufzusuchen. Bevor der Jugendliche in einer Psy- chiatrie behandelt wird, hat er bereits schon eine Reihe von unterschiedlichen Vorbetreuungen (Schulpsychologe, Erziehungsberatung, Familienberatungsstelle) in Anspruch genommen, die zu keinem Ergebnis geführt haben. Man versucht, in diesen Beratungsstellen Antworten auf die Ursachen des ungewohnten Zustandsbildes des Jugendlichen zu finden. Grundsätzlich findet man immer irgendeinen "verständnislosen" Vater oder eine "neurotisierende" Mutter oder sonst etwas, das für das Verhalten des Jugendlichen verantwortlich gemacht werden kann. Dieses Suchen nach dem Grund für ein "abnormales" Verhalten liegt an unserem medizinischen Denken, nämlich daß es für alles eine Ursache geben muß.
Der schleichende Beginn zeigt zwar insgesamt eine ungünstigere Prognose, das heißt aber nicht, daß man nichts tun kann. Es muß einem immer bewußt sein, daß eine schlechte Prognose nicht heißt, daß 100% der Patienten krank bleiben. Man kann es auch mit einem Jugendlichen zu tun haben, der einen positiven Krankheitsverlauf, trotz schleichendem Beginn und folglich auch schlechterer Prognose, hat.
Die Diagnose einer Schizophrenie besteht aus zwei Teilen (Querschnitt und Längsschnitt). Der "Querschnitt" bildet sich aus der Symptomatik wie Denkstörungen, Wahn, Körperveränderungsgefühle, Halluzinationen. Der "Längsschnitt" umfaßt den Bruch in der Lebenslinie, den Realitätsverlust, die mangelnden Fähigkeit, mit der Realität zurechtzukommen und die Persistenz der Symptome.
Die Psychodiagnostik ist eine Sekundärmethode. Sehr oft ist der Patient in der Akut-phase nicht testbar. Sobald er sich aber stabilisiert hat, werden unterschiedliche Tests durchgeführt. Es kann natürlich auch durchaus sein, daß der Patient unter Medikamenteneinfluß getestet werden muß. Die Testergebnisse werden dadurch nur bedingt verfälscht.
Generell sollte man den Verlauf und den Zustand des Jugendlichen 2-6 Monate beo- bachten, bevor man eine Diagnose erstellt. Alle Diagnosen, die in einem kürzeren Zeitraum erstellt werden, sollte man als Verdachtsdiagnosen betrachten.
Es gibt einen wesentlichen Unterschied zwischen der Erwachsenenpsychiatrie und der Kinder- und Jugendpsychiatrie. Die Diagnostik im Kindes- und Jugendbereich ist wesentlich unsicherer. Das heißt, daß man sich bei Kindern und Jugendlichen viel stärker bewußt sein muß, daß man sich irren kann. Wenn man in einem gewissen Alter psychoseverdächtige Symptome erkennt, dann heißt das noch lange nicht, daß es sich auch wirklich um eine Psychose handelt, sondern die Symptome können auch entwicklungsbedingt auftreten. Man hat also lange die Unsicherheit, ob hier ein schizophrener Prozeß beginnt oder ob es sich "nur" um eine Adoleszenzkrise handelt, die ohne Therapie auch abklingt. Deshalb muß das Therapiekonzept so gestaltet sein, daß man in beiden Fällen das Richtige tut. Das heißt, man ist nicht berechtigt, auch wenn man medikamentös eingreift, was man sehr oft tut, die Diagnose z.B. einer Schizophrenie als sicher anzunehmen. Deshalb ist es sowohl für das Erstellen einer Diagnose als auch für die weitere Behandlung wichtig, die psychodynamische Auslösesituation und die Psychopathologie zu explorieren.
Erstellt man die Diagnose "Schizophrenie" im Kindes- oder Jugendalter, so wird die Art der Schizophrenieerscheinung nur sehr vorsichtig zu den vier existierenden Schizophreniearten (hebephrene Schizophrenie, Schizophrenia simplex, katatone Schizophrenie, paranoide Schizophrenie) zugeordnet. Der Grund dafür ist, daß die Verlaufsgesetzlichkeiten, die man bei Erwachsenen beschreiben kann, beim Jugendlichen nicht so ausgeprägt sind. Die Simplex-Verläufe und die Hebephrenie sind jene Verlaufsformen, die sehr lange zu beobachten sind, um sie differentialdiagnostisch gegenüber dem Asperger-Autismus oder sonstigen Entwicklungsstörungen abzugrenzen. In der Erwachsenenpsychiatrie werden jedoch die verschiedenen Erscheinungstypen der Schizophrenie noch zu den "alten" vier Erscheinungsformen der Schizophrenie zugeordnet.
Die Schizophrenie tritt wie bekannt in "Schüben" auf. Es gibt also Phasen, wo der Patient schizophren ist und Phasen, wo er "normal" ist. Die Wahrscheinlichkeit, daß nach dem ersten Schub weitere folgen, liegt ungefähr bei 50%. Nach dem ersten Schub bleiben üblicherweise keine bis geringe Rückstände. Mit zunehmender Anzahl der Schübe nimmt der "Defektzustand" (z. B. Persönlichkeitsabflachung, Antriebslosigkeit, abgeflachtes Gefühlsleben, Trägheit im Denken, Umständlichkeit usw.) zu.
Die Jugendlichen kommen üblicherweise recht gut mit ihrer Krankheit zurecht. Fr. Ass.-Prof.Dr. B. Hackenberg betont, daß ihre Abteilung davon ausgeht, daß eine aktive Krankheitsbewältigung wichtig ist. Deshalb werden die Jugendlichen voll über die "Verdachtsdiagnose" sowie über die Krankheit an sich und deren Behandlungsweise aufgeklärt. Auch die Eltern werden vollkommen über die Krankheit und ihre Symptomatik informiert. Die Eltern reagieren sehr unterschiedlich auf die Diagnose der Schizophrenie. Viele ahnen schon aufgrund von Vorinformationen, daß ihr Kind schizophren ist, und viele von ihnen sind schockiert und reagieren enorm verängstigt. Meist machen sich Eltern Vorwürfe und glauben, daß sie schuld an der Krankheit ihres Kindes sind. Bei solchen Familien ist es oft sehr schwierig, eine familienorientierte Therapie zu beginnen. Im Endeffekt sind jedoch meist alle Familienmitglieder bereit, eine Therapie zu machen. Bei der Therapie müssen nur diejenigen Familienmitglieder teilnehmen, die zum "Problemsystem" zählen, die sich also aktiv am "Familienklima" beteiligen.
Es kommt natürlich auch vor, daß die Eltern eine medikamentöse Behandlung ablehnen. In diesem Fall muß man sie überzeugen, daß die medikamentöse Intervention notwendig ist. Lassen sich die Eltern nicht überzeugen und ist die medikamentöse Behandlung unbedingt notwendig, dann besteht bei einem Minderjährigen immer noch die Möglichkeit, mit Hilfe des Jugendamtes in das Erziehungsrecht der Eltern einzugreifen. Das sei jedoch noch niemals auf dieser Station notwendig gewesen.
Da man sich in einer diagnostischen Unsicherheit befindet, kann man auch Behandlungsperioden ohne Medikamentation verantworten und den weiteren Verlauf beobachten. Üblicherweise sieht man dann am Verlauf der Krankheit, ob eine Behandlung ohne Medikamente möglich ist oder nicht.
Hat ein Jugendlicher Wahnvorstellungen und Halluzinationen, so werden grundsätzlich Medikamente verordnet. Jedoch muß man zuerst versuchen, herauszufinden, ob die Wahnvorstellungen echt oder nur vom Jugendlichen erfunden sind.
Die Gesellschaft und die Freunde des Jugendlichen gehen sehr unterschiedlich mit der Diagnose und mit der Tatsache, daß der Jugendliche stationär in einer Psychiatrie behandelt wurde, um. Es treten zwar immer wieder Äußerungen wie - "Du warst in der Klapsmühle oder im Narrenhaus!" - auf, trotzdem erlebt man im großen und ganzen gegenüber dem schizophrenen Jugendlichen sehr viel Verständnis von seiten seiner Umgebung. Der Grund dafür liegt darin, daß die Familien meist schon sehr früh ihrer Umgebung signalisieren, daß es bei ihnen ein sehr großes Problem gibt.
Häufig werden Jugendliche mit Halluzinationen und Wahnvorstellungen in die Kinder- und Jugendpsychiatrie aufgenommen. Durch die Gabe von Psychopharmaka werden diese Wahnvorstellungen und Halluzinationen "aufgelöst". Häufig haben sie aber während ihres Wahns Personen in ihrer näheren Umgebung beschuldigt und verdächtigt, verschiedene Dinge getan zu haben. Durch die Wirkung der Psychopharmaka werden ihnen ihre Handlungen während ihres Wahns bewußt, und sie bekommen sehr häufig Schuldgefühle. Es ist deshalb sehr wichtig, ihre Erinnerungen aufzuarbeiten und nochmals durchzusprechen, um z. B. ihre Schuldgefühle aufzulösen. Diese begleitende Psychotherapie ist notwendig, denn nicht selten stehen die Wahnthemen mit lebensgeschichtlichen Inhalten in Verbindung. Der Jugendliche entwickelt häufig während seines Schubes Wahnthemen, die in Zusammenhang mit seiner Lebensgeschichte verstehbar werden. Zum Beispiel kann es sein, daß ein Jugendlicher während seines Wahns einen Elternteil eines Mordes beschuldigt. Die Mordbeschuldigung kann in einem Sinnzusammenhang mit einem Konflikt, z.B. wegen eines unaufgeräumten Zimmers, kurz vor dem schizophrenen Schub, stehen. Während der Psychotherapie kann man diesen Zusammenhang vorsichtig, aber doch ansprechen (z.B. "Wie bist Du damit umgegangen, daß Du deinen Zorn nicht gesagt hast?").
Mit dem Aufzeigen des Zusammenhanges hat man die Möglichkeit, den Jugendlichen von den realitätsfernen, wahnhaften Themen auf lebensgeschichtliche, verstehbare Themen zurückzuführen. Es gibt einen sehr wichtigen Satz, den ein Analytiker einmal gesagt hat, nämlich: "Er hat in seinem Leben wahrscheinlich wenige Schizophrene geheilt, aber er hat sie neurotifiziert" (Name unbekannt). Das heißt, er hat erreicht, daß ihre bizarren Wahnthemen in psychodynamisch auflösbare Konflikte umformuliert wurden.
Wichtig ist auch zu wissen, daß man den Jugendlichen während der Aufarbeitung nicht überfordern darf. Weiters muß der Patient auch motiviert sein, diese Aufarbeitung durchzuführen und die Bewältigungsarbeit auf sich zu nehmen.
Nach dem Psychiatrieaufenthalt hat der Jugendliche die Möglichkeit einer ambulanten, psychotherapeutischen Behandlung. Weiters ist es wichtig zu versuchen, dem Jugendlichen eine Schulausbildung oder Lehrausbildung zu gewährleisten. Ein Jugendlicher, der eine Psychose durchgemacht hat, hat Anspruch auf Unterstützung durch das Rehabilitationsgesetz. Das heißt, daß rehabilitative Maßnahmen zur Wiedereingliederung bezahlt werden. Je nach Schweregrad der Erkrankung werden längerfristige oder kurzfristige Unterstützungsmaßnahmen installiert.
Grundsätzlich ist eine "ganzheitliche Therapie" für die Behandlung von schizophrenen Jugendlichen optimal. "Ganzheitlich" bedeutet, daß die Therapie einen medikamentösen, einen einzelpsychotherapeutischen und einen familientherapeutischen Ansatz haben muß. Diese drei Punkte sind in einer Therapie unverzichtbar. Die soziotherapeutische und integrative Betreuung ergibt sich im zweiten Schritt. Das soziotherapeutische Programm entwickelt sich nämlich aus dem familienorientierten, einzeltherapeutischen Programm (aus einem psychotherapeutischen Grundverständnis entwickelt sich eine Soziotherapie). Die Soziotherapie ist somit eine sekundär, präventive Maßnahme. Zusammenfassend kann man also sagen, daß die Therapie einer Schizophrenie auch immer sekundär präventive Maßnahmen enthalten muß.
Nach einem Psychiatrieaufenthalt kehren ca. 50% der psychotischen Jugendlichen in ihre Familien zurück. Die Rückkehr in die Familie bedeutet aber nicht gleichzeitig, daß die Rückfallswahrscheinlichkeit größer wird. Es muß immer berücksichtigt werden, in welche Familienkonstellation der Jugendliche zurückkehrt und ob diese Familie mit den Symptomen des Jugendlichen zurechtkommt. Deshalb ist es auch wichtig, daß schon während des Psychiatrieaufenthaltes geklärt wird, ob der Jugendliche in die Familie zurückkehrt oder nicht. Familien, die nicht fähig sind, mit dem Jugendlichen zurechtzukommen, sollten ersucht werden, den Jugendlichen in einer Institution unterzubringen.
Fr. Ass.-Prof.Dr. B. Hackenberg hat gemeinsam mit Hr. Dr. Hinterhuber vor einigen Jahren eine Wohngemeinschaft für schizophrene Jugendliche gegründet. In dieser Wohngemeinschaft können fünf schizophrene Jugendliche untergebracht werden, die einerseits eine besonders qualifizierte Betreuung brauchen und andererseits genügend Selbständigkeit aufweisen. Dieses Langzeitprojekt mit einem sehr hohen sozialpädagogischen Anteil hat das Ziel, dem Jugendlichen für sein späteres Leben genügend Selbständigkeit zu geben.
Die WG wird nicht rund um die Uhr betreut, sondern ca. 6 Stunden pro Tag stehen den Jugendlichen eine Pädagogin und eine Sozialarbeiterin zur Verfügung. Diese haben unter anderem die Aufgabe, die Jugendlichen in Bezug auf Ausbildung und Berufsanbahnung Hilfe zu gewährleisten (z.B. Bewerbungen zu schreiben). Während der Nacht und dem Rest des Tages sind die Jugendlichen auf sich allein gestellt. Weiters wird im Rahmen der Wohngemeinschaft eine familientherapeutische Unterstützung angeboten. Dieses Angebot besteht für die Eltern, die sich sehr häufig nicht damit abfinden können, daß sich ihr Kind entschlossen hat, auszuziehen. Sehr oft sind diese Eltern der Meinung, daß der Jugendliche nur bei ihnen zu Hause mit seiner Krankheit zurechtkommen kann.
Weitere Einrichtungen, die sich speziell mit der Betreuung und Reintegration von schizophrenen Jugendlichen beschäftigen, gibt es in Innsbruck nicht. Zwar besteht im Bereich der Gesellschaft für Psychische Hygiene Wohngemeinschaften, in denen auch schizophrene Jugendliche aufgenommen werden können, aber es gibt nur eine Wohngemeinschaft (gemeint ist die von Fr. Ass.-Prof.Dr. B. Hackenberg und Hr. Dr. Hinterhuber gegründete WG), die sich speziell mit der Zielgruppe der schizophrenen Jugendlichen beschäftigt.
Ansonsten liegt der Schwerpunkt der Schizophrenenbetreuung im Bereich der Erwachsenenpsychiatrie. Hier gibt es eine große Auswahl von Nachsorgeeinrichtungen, die dann auch gemeindenah konzipiert sind. Da der Großteil der Nachsorgeeinrichtungen auf das Erwachsenenalter hin konstruiert ist, nehmen die schizophrenen Jugendlichen hier eher eine Randposition ein und "fallen" sozusagen "durch den Rost". Für psychotische Jugendliche gibt es, abgesehen von der in Innsbruck existierenden Wohngemeinschaft, nicht mehr viel.
Man hat noch die Möglichkeit, den Jugendlichen in den Einrichtungen der Jugendwohlfahrt unterzubringen, was jedoch aufgrund von "Zahlungsstreitereien" eine massive finanzielle Belastung bedeutet.
Für schizophrene Jugendliche gibt es am Arbeitsmarkt sehr wenig. Das Berufs-trainingszentrum zum Beispiel, das von der Psychiatrie aus gegründet worden ist, steht auch primär den Erwachsenen zur Verfügung. Psychotische Jugendliche, die sich im Lehrlingsalter oder in einem Alter für eine weitere schulische Ausbildung befinden, haben nur sehr wenig Möglichkeiten.
Nachdem die Zahl der psychotischen Jugendlichen nicht sehr groß ist, versucht die Kinder- und Jugendpsychiatrie sehr individuelle Programme für einzelne Jugendliche zu verwirklichen. Hier verdeutlicht Fr. Ass.-Prof.Dr. B. Hackenberg, daß sie gar keine weitere spezielle Institution für schizophrene Jugendliche brauchen würde, sondern sie könnte dringendst mehr Flexibilität von seiten der Politiker benötigen. Es geht also in erster Linie darum, daß man möglichst individuell auf die Bedürfnisse des einzelnen Jugendlichen eingehen kann. Um dies verwirklichen zu können, sollte man Mischfinanzierungen zur Verfügung haben. Zum Beispiel sollte es möglich sein, Elemente aus der Jugendwohlfahrt und Elemente aus sozialtherapeutischen Rehabilitationseinrichtungen zu nehmen, um ein "maßgeschneidertes"Programm für den Jugendlichen erstellen zu können.
Zum jetzigen Zeitpunkt werden zwar solche individuellen Programme für psychotische Jugendliche von der Kinder- und Jugendpsychiatrie zusammengestellt, die Verwirklichung dieser "individuellen Therapie" kostet jedoch sehr viel Zeit und Nerven, da erst "fünf Hofräte" überzeugt werden müssen, daß diese Zusammenstellung sinnvoll ist.
Ansonsten ist die Versorgungslage insgesamt besser geworden. Das, was fehlt, worin also ein Mangel besteht, sind Psychologen und Psychotherapeuten, die speziell Erfahrung mit psychotischen Patienten haben. Die meisten Psychologen und Psychotherapeuten haben nur geringe Kenntnisse und Erfahrungen mit psychotischen Menschen und sind nicht gewöhnt, mit Ärzten zusammenzuarbeiten. Hier liegt ein weiteres wichtiges Problem. Die Kooperation zwischen Ärzten und Psychotherapeuten ist nicht besonders gut, und deshalb ist es auch sehr schwierig, obwohl es doch so logisch wäre, ein medikamentös psychotherapeutisches Konzept aufzubauen.
Das Problem liegt einerseits bei den Psychotherapeuten, die sich meist nicht mit den Psychiatern absprechen und andererseits bei der Psychiatrie, da sie sich als Monopolinstitution sieht, die weiß, wie eine Schizophrenie zu behandeln ist.
Die Kinder- und Jugendpsychiatrie hat Psychotherapeuten außerhalb der stationären und ambulanten Betreuung mit denen sie zusammenarbeiten. Man ist es schon seit Jahren gewöhnt, mit Psychotherapeuten außerhalb der "Klinik" zu kooperieren.
Das Problem ist aber, daß nicht alle Jugendlichen bei ihnen aufgenommen werden können oder auch sofort, aufgrund ihres Alters, in der Erwachsenenpsychiatrie "landen". Dort werden sie dann sehr häufig eingleisig medikamentös behandelt.
Hier liegt aber auch die Differenz zwischen Kinder- und Jugendpsychiatrie und Erwachsenenpsychiatrie. Obwohl immer wieder betont wird, wie wichtig die Kombination von medikamentöser und psychotherapeutischer Behandlung ist, sieht die Realität ganz anders aus. In der Erwachsenenpsychiatrie werden häufig die sogenannten "superaktiven" Gespräche, die eine medikamentöse Behandlung begleiten ("mit jedem Patienten, der eine medikamentöse Behandlung erhält, muß man reden"), als Psychotherapie angesehen. Nach der Entlassung kommt der Patient zwar zur Nachkontrolle, es wird aber "nicht wirklich" versucht, einen Therapieplatz für den Patienten zu finden.
Man muß natürlich schon betonen, daß viele Patienten nicht das Bedürfnis haben, eine Therapie zu machen. Häufig besteht nur wenig Motivation, eine Wahnsymptomatik aufzuarbeiten. Deshalb verlaufen auch sehr viele Therapien so, daß man Konflikte möglichst vermeidet und nicht anspricht.
Der Unterschied zwischen Kinder- und Jugendpsychiatrie und Erwachsenenpsychiatrie liegt aber jetzt darin, daß z. B. ein 18-jähriger Jugendlicher möglicherweise symptomfrei aus der Erwachsenenpsychiatrie entlassen wird, jedoch außer einer medikamentösen Nachkontrolle kein Therapieangebot hat. In der Kinder- und Jugendpsychiatrie hat ein Jugendlicher schon von vornherein ein gesprächspsychotherapeutisches Angebot, und auch nach der Entlassung ist er nicht auf sich allein gestellt.
Jemand, der in der Erwachsenenpsychiatrie nicht die Möglichkeit hat, eine Psychotherapie in Anspruch zu nehmen, kann auch nach der Entlassung nicht darüber entscheiden, ob er eine Therapie möchte oder nicht. Will er eine Therapie machen, muß er sich häufig selbst einen Platz bei einem Therapeuten suchen.
War jemand einmal stationär aufgenommen, muß er immer mit dem Vorurteil, das in der Gesellschaft gegenüber der Psychiatrie (gegenüber der ganzen "Psychoszene") herrscht, leben. Es ist einfach nicht möglich, dieses Vorurteil abzuschaffen. Man versucht deshalb in der Psychiatrie, den Patienten Mut zu machen, mit dem allgemein herrschenden Vorurteil richtig umzugehen.
Oft ist es sehr schwer, besonders bei Jugendlichen, eine Arbeitsstelle zu finden, wenn der Arbeitgeber über den Psychiatrieaufenthalt informiert ist. Deshalb wird dem Arbeitgeber nicht immer die Diagnose mitgeteilt, sondern die Psychiatrie hat die Möglichkeit, die Schizophrenie als "verschleierte Jugendkrise" anzuführen. Weiters muß der Arbeitgeber nicht über den Aufenthalt in der Psychiatrie informiert werden, sondern er weiß nur über einen Krankenhausaufenthalt Bescheid.
Natürlich muß man bei einem Schizophrenen auch darauf achten, daß er während der Arbeit nicht überfordert wird. Je nach Stabilität und Widerstandsfähigkeit des Jugendlichen werden deshalb die Arbeitgeber über die Krankheit informiert. Es gibt auch Arbeitgeber, die der Psychiatrie bekannt sind und denen man die Wahrheit über den Jugendlichen sagen kann.
Wenn es aber im Interesse des Patienten liegt, seine Diagnose zu verschweigen und so kein Schaden angerichtet wird, muß das Behandlungsgeheimnis gewahrt werden. Dieses Recht hat die Psychiatrie, und sie ist auch nicht verpflichtet, jedem Einblick in das Seelenleben und in die Diagnose des Patienten zu geben.
Fr. Ass.-Prof.Dr. B. Hackenberg arbeitet schon seit 10 Jahren als Leiterin in der Kinder- und Jugendpsychiatrie. Auf meine Frage, wie sie denn mit ihrem Beruf zurechtkommt, ob er sie nicht belastet, oder ob er eher zur Routine geworden ist, antwortete sie mir, daß dieser Beruf nicht zu einer Routinetätigkeit werden kann. Es ist eine große Last, was bedeutet, daß man einen "sehr großen Schalter" besitzen muß, um zu Hause abschalten zu können. Weiters ist es wichtig, daß man jedem Fall offen und neu begegnet. Es ist sehr hilfreich, wenn man eine grundsätzliche Neugier behält und jeden Fall als ersten Fall ansieht.
Bastine Reiner H. E.: Klinische Psychologie. Grundlagen der Allgemeinen Klinischen Psychologie, 3. Auflage, Band I, Verlag: W. Kohlhammer; 1998
Bengel Jürgen: Gesundheit, Risikowahrnehmung und Vorsorgeverhalten. Verlag: Hogrefe-Verlag für Psychologie; 1993
Böker Wolfgang/Brenner Hans D.: Schizophrenie als systemische Störung.Die Bedeutung intermediärer Prozesse für Theorie und Therapie, 1. Auflage, Verlag: Hans Huber; 1989
Cierpka Manfred: Zur Diagnostik von Familien mit einem schizophrenen Jugendlichen. Verlag: Springer-Verlag; 1990
Ciompi Luc: Außenwelt - Innenwelt. Eine Entstehung von Zeit, Raum und psychischen Strukturen, Verlag: Vandenhoech u. Ruprecht; 1988
Dörner Klaus/ PlogUrsula: Irren ist menschlich. Lehrbuch der Psychiatrie/Psychotherapie, 7. Auflage, Verlag: Psychiatrie Verlag; 1992
Dorsch Friedrich/Häcker Hatmut/Stapf Kurt H.: Psychologisches Wörterbuch. 12. Auflage, Verlag: Hans Huber; 1994
Eggers C./Lempp R./Nissen G./Strunk P.: Kinder- und Jugendpsychiatrie. Mit 93 Abbildungen und 41 Tabellen, 5. Auflage, Verlag: Springer-Verlag; 1989
Fleischhacker W. W: Skriptum zur Vorlesung:Klinische Psychopharmakologie. Von Univ.-Doz.Dr. W. W. Fleischhacker, WS 1993/94
Flick Uwe: Alltagswissen über Gesundheit und Krankheit.Subjektive Theorien und soziale Repräsentationen, Verlag: R. Asanger; 1991
Glatzel Johann: Antipsychiatrie. Psychiatrie in der Kritik, Verlag: Gustav Fischer; 1975
Hahlweg K.; Dose M.: Schizophrenie. Band II, Verlag: Hogrefe-Verlag; 1998
Hahn A; Platz N. H.: Trierer Beiträge aus Forschung und Lehre an der Universität Trier: Gesundheit und Krankheit. Öffentliche Ringvorlesung, WS 1995/96
HinterhuberH./ KulhanekF./Fleischhacker W.W.: Kombination therapeutischer Strategien bei schizophrenen Erkrankungen. Verlag: Vieweg; 1990
Huber Gerd: Psychiatrie. Lehrbuch für Studierende und Ärzte mit 34 Tabellen, 5. Auflage, Verlag: F. K. Schattauer; 1994
Hutter-Krisch Renate: Psychotherapie mit psychotischen Menschen. Verlag: Springer-Verlag; 1994
Jautz Thomas: Skriptum zur Vorlesung: Klinische Psychologie I. VO von Dr. Hildegard Walter, WS 1997/98
Keupp Heinrich: Normalität und Abweichung. Fortsetzung einer notwendigen Kontroverse, Verlag: Urban und Schwarzenberger; 1979
Keupp Heinrich: Psychische Störungen als abweichendes Verhalten. Zur Soziogenese psychischer Störungen, Verlag: Urban und Schwarzenberger; 1972
Keupp Heinrich: Der Krankheitsmythos in der Psychopathologie. Darstellung einer Kontroverse, Verlag: Urban und Schwarzenberger; 1972
Kissling W.: Kompendium der Schizophreniebehandlung. Fragen und Antworten zu den praktisch wichtigsten Behandlungsproblemen, Verlag: Springer-Verlag; 1992
Leitner Birgit: Die Psychiatrie als Ordnungsmacht.Diplomarbeit, eingereicht an der Geisteswissenschaftlichen Fakultät der Leopold-Franzens-Universität Innsbruck, Juli 1997
Lempp Reinhart: Vom Verlust der Fähigkeitsich selbst zu betrachten. Eine entwicklungspsychologische Erklärung der Schizophrenie und des Autismus, 1. Auflage, Verlag: Hans Huber; 1992
Lempp Reinhart: Die Therapie der Psychosen im Kindes- und Jugendalter. 1. Auflage, Verlag: Hans Huber; 1990
Nissen Gerhardt: Endogene Psychosyndrome und ihre Therapie im Kindes und Jugendalter. 1. Auflage, Verlag: Hans Huber; 1992
Pfusterschmid-Hardtenstein H.: Das Normale und das Pathologische - Was ist gesund? Europäisches Forum Alpbach, 1.Auflage, Verlag: Ibera Verlag; 1997
Platz T./Schubert H./König P.: Betroffen von Schizophrenie. Schizophrenie. Probleme u. Entwicklung, Ätiologie - Behandlung - Therapie, Band I, Verlag: Trauner Verlag; 1995
Platz T.; Schubert H./Neumann R.: Fortschritte im Umgang mit schizophrenen Patienten. Band II, Verlag: Springer-Verlag; 1991
PosininskyH. /Schaumburg C.: Schizophrenie - Was ist das? Eine Krankheit und ihre Behandlungsmöglichkeiten, Verlag: Vandenoeck u. Ruprecht; 1996
Rechlin T./Vliegen J.: Die Psychiatrie in der Kritik. Die antipsychiatrische Szene und ihre Bedeutung für die klinische Psychiatrie heute, Verlag: Springer-Verlag; 1995
Remschmidt Helmut: Psychiatrie der Adoleszenz. 1. Auflage, Verlag: Georg Thieme; 1992
Remschmidt H./Schmidt M.H./Strunk P.: Zeitschrift der Kinder- und Jugendpsychiatrie. 22. Jahrgang/ Heft 4; Verlag: Hans Huber, Dez. 1994
Remschmidt H./Schmidt M. H.: Kinder- und Jugendpsychiatrie in Klinik und Praxis. Band II; 18 Abbildungen, 47 Tabellen, Verlag: Georg Thieme; 1985
Retzer Arnold: Die Behandlung psychotischen Verhaltens. Psychoedukative Ansätze versus systemische Ansätze, 1. Auflage, Verlag: Auer; 1991
Windgassen Klaus: Schizophreniebehandlung aus der Sicht des Patienten. Untersuchungen des Behandlungsverlaufes und der neuroleptischen Therapie unter pathischem Aspekt, Verlag: Springer-Verlag;1989
Zehentbauer Josef: Chemie für die Seele. Psyche, Psychopharmaka und alternative Heilmethoden, 8. Auflage, Verlag: AG SPAK; 1997
|
Name: |
Riederer Petra |
|
Eltern: |
Riederer Ferdinand, Gendarmeriebeamter Riederer Eleonore, VS- Lehrerin |
|
Geburtsdatum: |
22.09.1975 |
|
Geburtsort: |
Bregenz |
|
Staatsbürgerschaft: |
Österreich |
|
Familienstand: |
ledig |
|
Schulausbildung: |
|
|
1982 - 1986 |
Volksschule Lochau |
|
1986 - 1990 |
Bundesgymnasium Gallusstraße, Bregenz |
|
1990 - 1994 |
Bundesoberstufenrealgymnasium Lauterach (musischer Zweig) |
|
Studium: |
|
|
1994-1999 |
Pädagogik mit der Fächerbündelkombination "Theoretische Grundlagen der Persönlichkeitsentwicklung" am Institut für Erziehungswissenschaften der Leopold - Franzens - Universität Innsbruck |
|
1995-1996 1997 dato |
Psychologie an der Leopold - Franzen - Universität - Innsbruck |
Eidesstattliche Erklärung
Ich erkläre an Eides statt, daß ich die vorliegende Arbeit selbständig und ohne fremde Hilfe verfaßt habe, andere, als die angegebenen Quellen und Hilfsmittel nicht verwendet und die aus den benutzten Quellen wörtlich und inhaltlich entnommenen Stellen als solche kenntlich gemacht habe.
Innsbruck, Mai 1999
Riederer Petra
***
Zurück zum Inhaltsverzeichnis: Die Schizophrenie
***
Quelle:
Petra Riederer: Die Schizophrenie. Eine Betrachtung verschiedener Gesichtspunkte der Ätiologie, der Symptomatik und der Therapie speziell im Kindes- und Jugendalter.
Diplomarbeit Innsbruck 1999
bidok - Volltextbibliothek: Wiederveröffentlichung im Internet
Stand: 30.11.2010
