"Es gibt eine Menge Gründe, warum in unserer Gesellschaft immer mehr Leute verrückt werden." -Teil 1
Psychische Erkrankungen am Arbeitsplatz
erschienen in: impulse Nr. 36, Dezember 2005, Seite 47 - 52. impulse (36/2005)
Inhaltsverzeichnis
- Es gibt eine Menge Gründe, warum in unserer Gesellschaft immer mehr Leute verrückt werden.
- Gründe für psychische Erkrankungen
- Besorgniserregende Entwicklungen
- Angststörungen und depressive Störungen
- Angststörungen
- Depressive Störungen
- Hintergründe steigender Arbeitsunfähigkeit aufgrund psychischer Erkrankung
- Literatur
- Kontakt:
Ergebnisse des Bundesgesundheitssurveys von 1998/1999 weisen nach, dass 32% der erwachsenen Bevölkerung (15,6 Millionen) im Laufe eines Jahres von psychischer Erkrankung betroffen sind (Kriterien nach ICD[1] Klassifikation). Davon
-
berichten 48% von zwei oder mehr psychischen Erkrankungsformen.
-
stehen 36% in Kontakt mit ambulanten oder stationären psychiatrischen Diensten oder einem/einer Hausarzt/ Hausärztin.
-
erhalten schätzungsweise lediglich 10% eine adäquate Therapie nach modernen wissenschaftlichen Erkenntnissen. Psychische Erkrankungen gehören zu den häufigsten und kostenintensivsten Erkrankungen mit steigender Tendenz (nach WITTCHEN/JACOBI 2002; vgl. BAR 2003, S. 18). Vergleichbare Beobachtungen werden in anderen europäischen Ländern gemacht. Die Ursachen psychischer Erkrankungen sind dabei vielfältig und können hier nicht umfassend dargestellt werden. Gegenstand des vorliegenden Beitrages sind Hintergrund und Auswirkungen psychischer Erkrankungen am Arbeitsplatz. Im Mittelpunkt stehen die Wechselwirkungen zwischen Belastungsfaktoren im Betrieb und den Auswirkungen hinsichtlich der Arbeitsfähigkeit. Im Anschluss werden Möglichkeiten aufgezeigt, welche Maßnahmen zur Sicherung der Teilhabe am Arbeitsleben getroffen werden können. Dies ist von besonderer Relevanz, da Arbeit auch eine tages strukturierende und - bei entsprechenden Arbeitsbedingungen - eine gesundheitsfördernde Funktion zugewiesen wird. Letztendliches Ziel ist die umfassende Teilhabe an der Gesellschaft.
Nach einer Studie des Wissenschaftlichen Instituts der AOK (WIdO) stellen psychische Belastungen am Arbeitsplatz für viele Beschäftigte ein erhebliches Problem dar. Belastungen, die als solche nicht erkannt bzw. "bearbeitet" werden führen immer häufiger zur Ausgliederung aus dem allgemeinen Arbeitsmarkt (vgl. VETTER/REDMANN 2005). Belegt wird diese Entwicklung auch durch die Zunahme von Personen mit psychischen Erkrankungen in Werkstätten für behinderte Menschen (vgl. HAUTROP/ SCHEIBNER 2002, S. 9)[2].
In Unternehmen stellen Fehlzeiten aus betriebswirtschaftlicher Sicht einen bedeutenden Kostenfaktor dar. Menschen mit psychischen Erkrankungen begegnen Vorurteilen und oftmals fällt allen Beteiligten ein offener Umgang mit den Problemen schwer. Verständnis, Unvoreingenommenheit und konkrete Unterstützungen können jedoch einen wichtigen Beitrag zum Verbleib im Arbeitsleben darstellen.
Dabei ist von Bedeutung, welche Stressfaktoren von den Beschäftigten und Betrieben selbst benannt werden. Aufeinander abgestimmte Angebote - auch zwischen den Kostenträgern -wie betriebliches Gesundheits- und Eingliederungsmanagement, professionelle Unterstützung durch externe Fachdienste (Stichworte: Information, Coaching und Passung) sowie Maßnahmen zur Gesundung und Stabilisierung im privaten Umfeld können gezielt dazu beitragen, die Teilhabe am Arbeitsleben wieder herzustellen und zu sichern. Dies nützt sowohl den ArbeitnehmerInnen als auch den Betrieben.
[2] Eine aktuelle Mitteilung der Bundesarbeitsgemeinschaft der überörtlichen Träger der Sozialhilfe (Reformvorschläge 2005, September 2005) weist darauf hin, dass in einigen Regionen bis zu 50% der Neuanträge von Menschen mit psychischen Erkrankungen gestellt werden.
Der Anteil psychischer Erkrankungen an den Frühberentungen hat sich seit 1985 nahezu verdreifacht. "Psychische Krankheiten sind mittlerweile die wichtigste Ursache von Erwerbsunfähigkeit. In der Gruppe der unter 40-jährigen Männer machte im Jahr 2002 der Anteil der psychisch Erkrankten 46,2% (1993: 32,3%) aller Frühberentungen aus. In der gleichen Altersgruppe der Frauen sind es 45,2% (1993: 30,5%)" (EIKEL¬MANN u.a. 2005).
Die Studien der Krankenkassen belegen anhand ihrer Untersuchungen zur Arbeitsunfähigkeit übereinstimmend eine deutliche Zunahme psychischer Erkrankungen im Arbeitsleben. Die besondere Relevanz dieses Zuwachses wird noch deutlicher vor dem Hintergrund eines sinkenden Gesamtkrankenstandes in jüngster Zeit[3]. Es ist deshalb nicht erstaunlich, dass sich die Krankenkassen seit einigen Jahren intensiv mit der Thematik psychischer Belastungen am Arbeitsplatz und deren Auswirkungen beschäftigen. So befragte das Wissenschaftliche Institut der AOK (WIdO) über 30.000 ArbeitnehmerInnen in mehr als 150 Betrieben zum Verhältnis von Arbeit und Gesundheit (vgl. VETTER/ REDMANN 2005): -> siehe Abbildung 1, nächste Seite.
Zwischen 25% und 33% der Befragten nennen starke Belastungen in den Bereichen Hektik, Zeit- und Termindruck, hohes Arbeitstempo, große Arbeitsmengen, Konzentration, große Genauigkeit, Unterbrechung von angefangenen Arbeiten sowie Leistungsdruck und Erfolgszwang. Dabei gilt zu berücksichtigen, dass hierbei Mehrfachbelastungen auftreten können und es ist zu vermuten, dass dies eher die Regel ist.
Interessant ist in diesem Zusammenhang auch das Ergebnis, dass das Verhältnis zu den KollegInnen von den Befragten zwar überwiegend (81%) positiv beurteilt wird; bemängelt wird allerdings, dass Vorgesetzte häufig zu wenig Zeit für die Anliegen der MitarbeiterInnen haben und es oft an ausreichender Anerkennung und Unterstützung fehlt.
Die Studie der AOK verweist auf weitere Zusammenhänge zwischen gesundheitlichen Beschwerden und dem Arbeitsplatz (vgl. VETTER/REDMANN 2005):
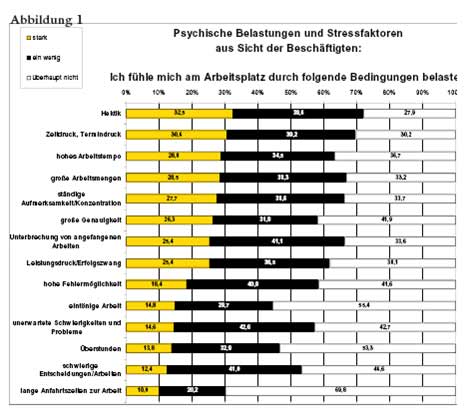
Abb.1: Psychische Belastungen und Stressfaktoren aus Sicht der Beschäftigten
In der Regel werden von den Befragten mehr als die Hälfte und bis zu drei viertel der Beschwerden in einen direkten Bezug mit den Arbeitsbedingungen gesetzt. In diesem Zusammenhang sei darauf hingewiesen, dass grundsätzlich von einer Wechselwirkung zwischen körperlichem und psychischem Befinden ausgegangen werden kann. Die DAK betont mit Verweis auf wissenschaftliche Untersuchungen, "dass psychische Störungen Störungen von den Hausärzten häufig nicht erkannt werden. Wie häufig bereits vermutet, dürften sich daher eine ganze Reihe von psychischen Erkrankungen unter den somatischen Arbeitsunfähigkeitsdiagnosen finden" (DAK 2002, S. 52).
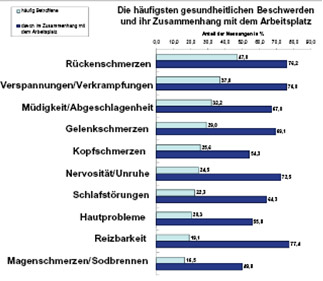
Abb.2: Die häufigsten gesundheitlichen Beschwerden und ihr Zusammenhang mit dem Arbeitsplatz
Insgesamt sind körperliche Erkrankungen die häufigste Ursache für Fehltage im Betrieb. Die DAK meldet in ihrem Gesundheitsreport 2005, dass "Erkrankungen des Muskel-Skelett-Systems" mit einem Anteil von 23% am Krankenstand an der Spitze aller Krankheitsarten liegen. Danach kommen "Erkrankungen des Atmungssystems" (16%) und an dritter Stelle "Verletzungen" mit einem Anteil von 14% (DAK 2005, S. 7). Es ist zu beachten, dass diese Erkrankungen nicht ausschließlich arbeitsbedingt sind; bei den Verletzungen handelt es sich aber immerhin zu einem Drittel um Arbeits- und Wegeunfälle.
Psychische Erkrankungen liegen mit einem Anteil von 10% am Krankenstand mittlerweile an vierter Stelle der gemeldeten Erkrankungen bei Arbeitsunfähigkeit. Die Ergebnisse anderer Krankenkassen sind ähnlich. Aufgrund der besonderen Bedeutung psychischer Erkrankungen am Arbeitsplatz widmet sich die DAK in ihrem Report 2005 schwerpunktmäßig dieser Thematik. Dazu wurde u.a. auch eine Expertenbefragung durchgeführt. Die folgenden Hinweise sind dem DAK Gesundheitsreport 2005 entnommen:
Zwischen 1997 und 2004 stieg die Arbeitsunfähigkeitsrate aufgrund psychischer Erkrankungen um 69%. Die Bedeutung dieser Entwicklung lässt sich daran ablesen, dass im gleichen Zeitraum das allgemeine Krankenstandsniveau lediglich um 5% zunahm. Dabei ist der Anteil psychischer Erkrankungen am Krankenstand in den mittleren Lebensjahren (35-44 Jahre) am höchsten und die absolute Anzahl der Ausfalltage steigt kontinuierlich mit zunehmendem Alter. Jedoch ist in den jüngeren Altersgruppen ein überproportionaler Anstieg psychischer Erkrankungen festzustellen.
Bezeichnend ist darüber hinaus, dass "Erkrankungen des Muskel-Skelett-Systems" (ein Zusammenhang mit psychischen Erkrankungen konnte in verschiedenen Studien nachgewiesen werden) um 18%, sowie Erkrankungen unter der Bezeichnung "Symptome" (z.B. Kopfschmerz, Unwohlsein und Ermüdung ohne klinische Ursache) um 10% ebenfalls überdurchschnittlich zunahmen.
Im Vergleich sind Frauen bezüglich Anzahl und Fallhäufigkeit etwas öfter von psychischen Erkrankungen betroffen als Männer. Bei Männern hingegen dauert die durchschnittliche Erkrankung mit 29,3 Tagen etwas länger als bei Frauen (26,5). Über die Hintergründe dieser Geschlechtsunterschiede gibt es verschiedene Hypothesen, wie z.B. die "Stress-Hypothese" (geringere Aus- und Weiterbildungsmöglichkeiten, geringerer sozialer Status und geringeres Einkommen von Frauen), die "Expressivitäts-Hypothese" (Frauen schildern negative wie positive Gefühle offener als Männer) und biologische Hypothesen (bei Frauen sollen sich neurobiologisch rascher Stressreaktionen auslösen lassen). Im Zusammenhang mit Unterstützungsmaßnahmen am Arbeitsplatz sind lediglich die Stress- und Expressivitätshypothese von Bedeutung.
Die unterschiedliche Relevanz psychischer Erkrankungen im Vergleich der einzelnen Wirtschaftsgruppen, lässt (auch) auf Ursachen hinsichtlich der jeweiligen branchentypischen Arbeitsbedingungen schließen. Branchen mit überdurchschnittlichem höherem Erkrankungsrisiko sind bezogen auf die DAK Klientel (Durchschnitt = 113,0 AU-Tage[4]) "Gesundheitswesen" (174,9 AU-Tage), "Öffentliche Verwaltung" (160,9 AU-Tage) sowie "Organisationen und Verbände" (158,2 AU-Tage)[5]. Die DAK weist in diesem Zusammenhang darauf hin, dass die Mehrfachbelastungen in den Pflegeberufen durch physische und psychische Risikofaktoren nachweislich für die hohe Anzahl psychischer Erkrankungen verantwortlich sind (vgl. DAK-BGW Gesundheitsreport 2000). Zur weiteren Erklärungen des überdurchschnittlich hohen Anteils psychischer Erkrankungen wird auf die besonderen kommunikativen Anforderungen in den betroffenen Branchen verwiesen. Eine von der DAK zitierte Studie belegt zudem, dass auch "die kontinuierliche Arbeit mit Menschen, auf deren Kooperation man angewiesen ist, die jedoch nicht (ausreichend) entgegengebracht wird, einen ausgeprägten Risikofaktor für psychische Erschöpfung darstellt" (HASSELHORN/ NÜBLING 2004; zitiert nach DAK 2005, S. 52).
Den größten Anteil an den psychischen Erkrankungen bundesweit haben die sog. "Angststörungen" und "depressiven Störungen"[6]. Sie sollen deshalb im Folgenden näher betrachtet werden (vgl. BAR 2003, DAK 2005)[7]:
[3] Zu den generellen Einflussfaktoren auf den Krankenstand vgl. DAK 2005, S. 14ff..
[4] AU-Tage: Arbeitsunfähigkeitstage pro 100 Versichertenjahre. Der statistisch berechnete Vergleich bezieht sich auf Jahre und nicht auf Mitglieder, da nicht alle Mitglieder über das gesamte Jahr bei einer Krankenkasse versichert sind. Für die/den Nicht-StatistikerIn ist die Aussagekraft dem direkten Vergleich der Zahlen zu entnehmen (zur näheren Erläuterung vgl. DAK 2005, S. 121).
[5] Von Bedeutung ist, dass einige Branchen mit unterdurchschnittlichem Gesamtkrankenstand ebenfalls überdurchschnittliche Werte bei den psychischen Erkrankungen haben.
[6] Dies belegen auch die Daten zu den Fehltagen: Angststörungen gehören nach dem ICD-10 zur Gruppe der neurotischen Störungen; Depressionen zur Gruppe der affektiven Störungen: Beide Diagnosegruppen haben einen Anteil von jeweils 41% an den Ausfalltagen. Weitere Diagnosegruppen sind deutlich geringer vertreten: Schizophrenie und wahnhafte Störungen 6%, psychische Störungen durch psychotrope Substanzen 7%, übrige 5%.
[7] Der ICD-10 unterscheidet die Gesamtheit der psychischen und Verhaltensstörungen in elf Diagnosegruppen.
Vorab sei darauf verwiesen, dass der Begriff "Störungen" seit der Umstellung vom ICD-9 auf ICD-10 zum 01.01.2000 zugrunde gelegt wird. Die klassische Einteilung psychischer Erkrankungen in Psychosen und Neurosen wurde aufgegeben. Die damit verbundene Absicht ist, eine deskriptive (‚atheoretische') Klassifikation umzusetzen und in der Folge mögliche Stigmatisierungen zumindest abzuschwächen. Es erscheint jedoch äußerst schwierig Stigmatisierungen allein aufgrund veränderter Begrifflichkeiten zu vermeiden. Anregungen zur Reflexion der Problematik könne jedoch gegeben werden. So wird bereits Kritik an dem Konzept "Störungen" geäußert: "Der eine ist krank und deshalb arbeitsunfähig (‚gelber Schein'), der andere ist gestört und deshalb - was? Wie viele trotz ihres Gestörtseins (z.B. Stimmen hören), ihres Verstörtseins (z.B. Ängste), arbeitsfähig bleiben, sich ihre Arbeitsfähigkeit mit was für einem Aufwand an Energie und Zähigkeit u.U. zu Lasten von Familie, Freunden, Arbeitskollegen und professionellen Helfern erhalten, ist erstaunlich. Denen, die das nicht schaffen, das Kranksein vorzuenthalten und von Störung zu reden und zu schreiben, ist im Vergleich zu anderen Erkrankungen diskriminierend" (HALLWACHS 2004, S. 83).
Grundsätzlich wird heute hinsichtlich der Klassifikation von Erkrankungen bzw. Behinderungen (als eine nicht nur vorübergehende Erkrankung) auf die Begrifflichkeit der ICF (International Classification of Functioning, Disability and Health) zurückgegriffen (vgl. RENTSCH/BUCHER 2005)[8]. Benutzt wird hier der Begriff der funktionalen Gesundheit: "Eine Person ist dann funktional gesund, wenn - vor ihrem gesamten Lebenshintergrund (Konzept der Kontextfaktoren: Umweltfaktoren und personenbezogene Faktoren) -
-
ihre körperlichen Funktionen (einschließlich des mentalen Bereiches) und Körperstrukturen allgemein anerkannten (statistischen) Normen entsprechen (Konzepte der Körperfunktionen und -strukturen),
-
sie all das tut oder tun kann, was von einem Menschen ohne Gesundheitsproblem (im Sinne der ICD) erwartet wird (Konzept der Aktivitäten),
-
sie ihr Dasein in allen Lebensbereichen, die ihr wichtig sind, in der Weise und dem Umfang entfalten kann, wie es von einem Menschen ohne Beeinträchtigung der Körperfunktionen oder -strukturen oder der Aktivitäten erwartet wird (Konzept der Teilhabe in allen Lebensbereichen)" (BAR 2003, S. 8).
Zusammenfassend lässt sich sagen, dass die ICF versucht, statt auf Symptome und Defizite fixiert zu sein, Erkrankungen im Hinblick auf die Person in allen ihren psycho-sozialen Bezügen und unter Beachtung der Umwelt der Betroffenen zu verstehen.
Dieses Verständnis liegt auch den Ausführungen des vorliegenden Beitrages zugrunde. Zudem ist aus Sicht des Autors letztlich entscheidend, welche Beschreibungen die Betroffenen selbst wählen und das alle Beteiligten einen sensiblen Umgang mit Sprache (und damit miteinander) immer wieder ‚üben'.
Zukunftsangst, Angst um Arbeitsplatzverlust und Existenzangst sind nicht zuletzt aufgrund der hohen Arbeitslosenrate in Deutschland durchaus häufiger geäußerte Phänomene. Angst ist zudem ein lebenswichtiges Warnsignal, um auf äußere Bedrohungen und innere Störungen aufmerksam zu machen.
Von Angststörungen spricht man dann, wenn heftige Angstreaktionen zu beobachten sind, ohne dass (objektiv) entsprechende Gefahren vorliegen. Phobien und Panikattacken sind die wichtigsten Symptome bei Angststörungen. Phobische Ängste sind z.B. gekennzeichnet durch (Quelle: DAK 2005, nach BERGER 2004):
-
eine anhaltende und intensive Angst vor einem umschriebenen Objekt oder einer bestimmten Situation;
-
die Begegnung mit diesem Objekt bzw. dieser Situation löst eine Angstreaktion aus;
-
die Situation bzw. das Objekt wird angsterfüllt ertragen oder vermieden;
-
es kommt zu erheblichen Beeinträchtigungen der bisherigen Lebensführung;
-
der/die Betroffene leidet unter seiner Angst und erkennt selbst, dass sie unbegründet ist;
-
die Angst ist nicht auf eine körperliche oder andere psychische Erkrankung zurückzuführen.
Die Angstreaktionen der Betroffenen können vier Ebenen zugeordnet werden (Quelle: DAK 2005, S. 55; nach BERGER 2004):
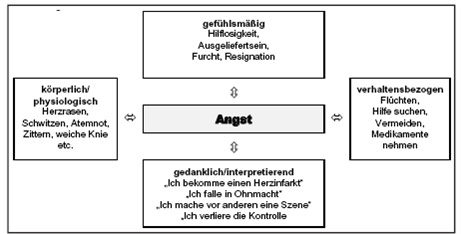
Abb.3: Vier Ebenen der Angstreaktionen der Betroffenen
Nach dem DAK Gesundheitsreport 2005 zeigt ein großer Teil der Angststörungen vielfach einen längerfristigen Verlauf und die Zeitdauer zwischen dem Erstauftreten von Angstsymptomen und ihrer Diagnose beträgt zwischen 5 und 15 Jahren[9]. Das bedeutet, dass Angststörungen bei ihrer Diagnose oftmals eine längere Vorgeschichte aufweisen und zeigt, wie wichtig es ist, Angststörungen frühzeitig zu erkennen und zu behandeln.
Zudem gilt, dass Angststörungen und Depression häufig miteinander verbunden sind.
[9] Auf den Begriff "chronisch" wird hier verzichtet, da er unterstellt dass sich nichts mehr ändert. Hallwachs weist darauf hin, dass ca. ein Drittel der an Schizophrenie erkrankten Personen, "dies nur ein- oder zweimal erleiden müssen und dann nie wieder, dass ein etwa mittleres Drittel öfter, aber irgendwann nicht mehr und ‚nur' das letzte knappe Drittel (...) immer wieder erkrankt" (HALLWACHS 2004, S. 85).
Trotz typischer Anzeichen einer Depression wie gedrückte Stimmung und Verminderung von Antrieb und Aktivität suchen nur wenige Betroffene einen Arzt bzw. eine Ärztin auf. Laut DAK Bericht 2005 sind es eher die damit verbundenen körperlichen Beschwerden, die einen Arztbesuch zur Folge haben. Die Symptome einer Depression können auch hier wieder vier Ebenen zugeordnet werden (Quelle: DAK 2005, S. 58; nach BAUMANN/PERREZ 1998):
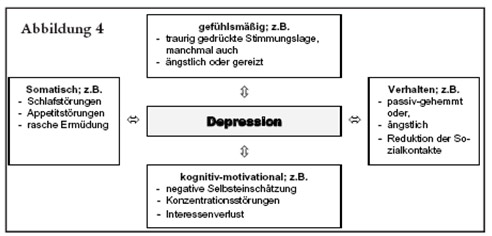
Abb.4: Die Symptome einer Depression
Depressionen treten bei der Mehrheit der Betroffenen als Phasen auf, d.h. die Symptome gehen nach ca. 6-8 Monaten zurück. Jedoch kommt es bei mehr als der Hälfte der behandelten Patienten erneut zu einer depressiven Episode und etwa 10% der Patienten entwickeln einen
längerfristigen Verlauf. Darüber hinaus besteht ein hohes Risiko der Selbsttötung: "Etwa 40% - 70% aller Suizide erfolgen im Rahmen einer Depression" (DAK 2005, S. 58).
Im Vergleich von Angststörungen und depressiven Störungen weist die DAK Studie daraufhin, dass die depressiven Störungen häufiger vorkommen. 1% der Erwerbstätigen war 2004 wegen einer Depression arbeitsunfähig: von Angststörungen waren nur 0,17% der Erwerbstätigen.[10]
[10] In der Bevölkerung hingegen sind Angststörungen weiter verbreitet als depressive Störungen: An Angststörungen erkranken 14,5% der Bevölkerung innerhalb eines Jahres (depressive Störungen: 8,3%).
Um Hinweise darüber zu bekommen, ob der geschilderte Anstieg psychischer Erkrankungen tatsächlich eine "echte" Erhöhung widerspiegelt oder ob fehlerhafte bzw. verbesserte Diagnosen ursächlich sind, hat die DAK eine Expertenbefragung durchgeführt. Darin wurden verschiedene Hypothesen geprüft (vgl. DAK 2005, S. 65 ff)
Als Ergebnis steht ein mehrdimensionaler Erklärungsansatz. Die Zunahme psychischer Erkrankungen wird übereinstimmend nicht auf eine wachsende Zahl falsch positiver Diagnosen der Ärzte zurückgeführt. Von größerer Bedeutung für den Anstieg sind nach Expertenmeinung folgende Gründe:
-
Betroffene äußern von sich aus mittlerweile häufiger Symptome, die auf eine psychische Erkrankung schließen lassen und sind auch eher bereit, entsprechende Diagnosen zu akzeptieren.
-
Eine besonders hohe Relevanz wird darin gesehen, dass zum einen psychische Erkrankungen tatsächlich zugenommen haben und zum anderen die diagnostische Kompetenz der Ärzte gestiegen ist.
Es ist jedoch zu beachten, dass es in Deutschland keine repräsentativen Langzeituntersuchungen gibt, die eindeutig einen generellen Zuwachs psychischer Erkrankungen nachweisen. Hinweise auf einen Anstieg gibt es jedoch für den Bereich der Depressionen.
Verwiesen wird in diesem Zusammenhang auch darauf, dass einerseits Stigmatisierungen aufgrund von Sensibilisierung und Information der Bevölkerung abgenommen haben. Zum anderen wird berichtet, dass z.B. bei ca. einem Drittel der Betroffenen die Depression nicht erkannt und eine Behandlung nicht rechtzeitig eingeleitet wird[11]. Die Behandlung psychischer Störungen hängt noch immer zu einem großen Teil von der Eigeninitiative der Betroffenen ab (vgl. DAK 2005, S. 90).
Einige der befragten Experten gaben weitere Erklärungsmodelle an, die im Kontext des vorliegenden Themas von besonderem Interesse sind. Grundsätzlich gilt, dass psychische Erkrankungen multifaktoriell bedingt sind und berufliche Belastungen nur zu einem Teil erklärend herangezogen werden können. Dabei werden "Arbeitsbelastungen" auf der einen Seite und "Ressourcen" auf der anderen Seite in ihrer Wechselwirkung gegenübergestellt. Arbeitsbedingte Belastungen können dann krank machen, wenn sie nicht durch entsprechende Ressourcen bewältigt werden. Dazu gehören neben betrieblichen gesundheitsförderlichen Bedingungen auch die individuellen Voraussetzungen und persönlichen Verarbeitungsstrategien.
Auf der Seite der "Arbeitsbelastungen" werden unter anderem folgende Faktoren genannt, die zur Entstehung psychischer Erkrankung beitragen können (vgl. DAK 2005, S. 72ff.):
-
Zunehmender Leistungs- und Konkurrenzdruck
-
Überforderung und zeitliche Belastung mit Konsequenzen für die Lebensgestaltung
-
Erhöhte Konzentrationsanforderungen
-
Häufiger Wechsel von Aufgaben und Zuständigkeiten, Arbeitsunterbrechungen durch "stressige Zwischenfälle"
-
Durch gesteigerte Anforderungen an Flexibilität und kommunikative Kompetenz entsteht ein größeres Konfliktpotential im zwischenmenschlichen Bereich
-
Gestiegene Qualitätsanforderungen, Zurückverfolgbarkeit von Fehlern, Umgang mit neuen Medien, lebenslanges Lernen, hohe Informationsdichte
-
Fehlende Handlungs- und Entscheidungsspielräume, Zunahme von Kontrollverlust
-
Angst vor Versagen, Erkrankung und Arbeitsplatzverlust
Auf der Seite der "Ressourcen" können folgende Faktoren ausschlaggebend sein:
-
Durch den Wandel der sozialen Umwelt und zwischenmenschlicher Beziehungen fehlen zunehmend Strukturen, mit deren Hilfe Arbeitsbelastungen und Zukunftsängste aufgefangen werden können
-
Hohe Verausgabungsbereitschaft und unzureichende Stressbewältigungskompetenz
-
Geringe Vereinbarkeit von Familie und Beruf
-
Probleme in der Mitarbeiterführung, fehlende Anerkennung, häufig wechselnde Teams
-
Unterforderung bzw. Monotonie der Arbeitsabläufe
-
Mangelnde Sinnhaftigkeit der Arbeitstätigkeit
-
Unangemessene Bezahlung
-
Geringe Möglichkeiten des berufliche Aufstiegs
Bei der Betrachtung der genannten Faktoren fallen sowohl deren Vielfalt als auch die zwar mehrheitlich übereinstimmenden, aber dennoch immer wieder unterschiedlichen Einschätzungen der Experten auf[12]. Dies weist darauf hin, dass zwar durchaus Ansätze erkennbar sind, den Zusammenhang von Arbeitsbelastungen und psychischer Erkrankung grundsätzlich zu bestimmen. Letztlich gilt jedoch, dass die Bedingungen und Voraussetzungen im Einzelfall, d.h. auf Seiten des Betriebes und des/ der Arbeitnehmers/ Arbeitnehmerin genau beachtet werden müssen.
Dabei ist ein unvoreingenommenes und auf Verständnis beruhendes Herangehen der Beteiligten von grundlegender Relevanz. In diesem Zusammenhang ist von Bedeutung, dass laut einer Bevölkerungsumfrage der DAK 26% der Befragten "voll oder eher" der Ansicht sind, "dass psychische Erkrankungen oft als Vorwand für Blaumacherei missbraucht werden" (vgl. DAK 2005, S. 93ff.). Fast ein Drittel der Befragten glaubt zudem, dass weder Vorgesetzte noch KollegInnen Verständnis dafür haben, wenn ein/e MitarbeiterIn aufgrund psychischer Probleme fehlt. Über die Hälfte der Befragten stimmt der Aussage "voll oder eher" zu, dass "es unangenehmer ist, wenn ich wegen psychischer Probleme nicht zur Arbeit komme, als wegen körperlicher Probleme".
"Auch im Persönlichen ändert sich total viel. Über die Krankheit ist meine Ehe zerbrochen. Und die Freunde sind sehr verunsichert. Das Thema wird ja in der Gesellschaft sehr abgewehrt und es besteht kein gerechtes Bild von psychisch Kranken." [13]
Der Sachverständigenrat für die Konzertierte Aktion im Gesundheitswesen (SVR) stellte in seinem Gutachten 2000/2001 fest, dass es noch erhebliche Defizite in der Behandlung und Unterstützung psychisch kranker Menschen gibt. Insgesamt ist die psychiatrische Kompetenz zu stärken; einen wichtigen Stellenwert haben dabei die Hausärzte (vgl. DAK 2005, S. 95 und 105).
Fortsetzung folgt in der nächste Impulse-Ausgabe.
[11] Sachverständigenrat für die Konzertierte Aktion im Gesundheitswesen (SVR), Gutachten 2000/2001; zitiert nach DAK 2005, S. 71
[12] Einige Experten sahen Arbeitsbelastungen überhaupt nicht ursächlich für psychische Erkrankungen. Nach ihnen ist eine entsprechende Disposition der Betroffenen entscheidend.
[13] Auszug aus Interviews mit psychisch erkrankten Menschen ( WL 1997, S. 22)
Aktion Psychisch Kranke (Hg.): Projekt "Bestandsaufnahme zur Rehabilitation psychisch Kranker". Zwischenbericht. Bonn 2002
Aktion Psychisch Kranke (Hg.): Der Personenzentrierte Ansatz in der psychiatrischen Versorgung. Bonn 2005
Badura, B.; Schellschmidt, H.; Vetter, C.: Fehlzeiten-Report 2004
BAR - Bundesarbeitsgemeinschaft für Rehabilitation (Hg.): Arbeitshilfe für die Rehabilitation und Teilhabe psychisch kranker und behinderter Menschen. Frankfurt am Main 2003
Baumann, U.; Perrez, M. (Hg.): Klinische Psychologie-Psychotherapie (1998)
Berger, M.: Psychische Erkrankungen. 2. Auflage 2004
Bertrand, L.; Bungart, J.: Agenda der Fraport AG für eine neue Unternehmenspolitik für behinderte Kunden und Mitarbeiter. In: impulse, Fachzeitschrift der BAG UB, Heft 26, Juni 2003, S. 44ff.
Brill, K.-E.; Gredig, C.; Jäger, B.: Bestandsaufnahme zur Rehabilitation psychisch Kranker. In: impulse, Fachzeitschrift der BAG UB, Heft 24, November 2002, S. 4ff.
Bundesministerium für Arbeit und Sozialordnung (Hg.): Begleitende Hilfen im Arbeitsleben für psychisch Kranke und Behinderte. Forschungsbericht 257. Bonn 1996
Busch, R; AOK Berlin (Hg.): Unternehmensziel Gesundheit - Betriebliches Gesundheitsmanagement in der Praxis - Bilanz und Perspektiven. Mering 2004
DAK Versorgungsmanagement (Hg.): Gesundheitsreport 2002/2005. Hamburg 2002/2005
Eikelmann, B.; Zacharias-Eikelmann, B.; Richter, D.; Reker, T.: Integration psychisch Kranker - Ziel ist die Teilnahme am "wirklichen" Leben. In: Deutsches Ärzteblatt. Heft 16,2005
Glomm, D.: Frühzeitige Bedarfserkennung von Teilhabeleistungen als betriebsärztliche Aufgabe. In: impulse, Fachzeitschrift der BAG UB, Heft 33, März 2005, S. 25ff.
Göbel, E.: Bilanz und Perspektiven. Eine Standortbestimmung der betrieblichen Gesundheitsförderung. In: Busch, R; AOK Berlin (Hg.): Unternehmensziel Gesundheit - Betriebliches Gesundheitsmanagement in der Praxis - Bilanz und Perspektiven. Mering 2004, S. 34ff. Hallwachs, H.: Teilhabe so genannter psychisch behinderter Menschen am Arbeitsleben - ein besonderer Auftrag der Gesellschaft?. In: Seyd, W.; Thrun, M.; Wicher, K. (Hg.): Die Berufsförderungswerke - Netzwerk der Zukunft. Hamburg 2004, S. 82ff.
Hasselhorn, H.-M.; Nübling, M.: Arbeitsbedingte psychische Erschöpfung bei Erwerbstätigen in Deutschland. In: Arbeitsmedizin, Sozialmedizin, Umweltmedizin 39 (2004)
Hautrop, W.; Scheibner, U.: Die Werkstätten für Menschen mit psychischen Behinderungen. Frankfurt am Main 2002
IQPR - Institut für Qualitätssicherung in Prävention und Rehabilitation (Hg.): Prävention und Rehabilitation zur Verhinderung von Erwerbsminderung. Projektbericht 2. Entwurf. Köln, Januar 2004
Kuhn, J.: Die betriebliche Gesundheitsförderung zwischen konzeptioneller Erneuerung und praktischer Stagnation. In: Busch, R; AOK Berlin (Hg.): Unternehmensziel Gesundheit - Betriebliches Gesundheitsmanagement in der Praxis - Bilanz und Perspektiven. Mering 2004, S. 51ff.
LWL - Landschaftsverband Westfalen-Lippe / Hauptfürsorgestelle: Ich hab' noch eine Menge Zukunft vor mir! Psychisch und geistig Behinderte im Arbeitsleben. Schriftenreihe, Heft Nr. 27. Münster 1997
Lenhardt, U.: Präventionsbericht zeigt Stärken und Schwächen der betrieblichen Gesundheitsförderung auf. In: Busch, R; AOK Berlin (Hg.): Unternehmensziel Gesundheit - Betriebliches Gesundheitsmanagement in der Praxis - Bilanz und Perspektiven. Mering 2004,
Magin, J.: Betriebliches Eingliederungsmanagement nach dem SGB IX. Projekt Integrationsteam LGW des BMW-Werkes Regensburg. Abschlussbericht. Hg.: Integrationsamt der Regierung der Oberpfalz. Regensburg 2004
MDS - Medizinischer Dienst der Spitzenverbände der Krankenkassen (Hg.): Anleitung zur sozialmedizinischen Beratung und Begutachtung bei Arbeitsunfähigkeit (ABBA 2004). Essen 2004
Mehrhoff, F. (Hg.): Disability Management. Strategien zur Integration von behinderten Menschen in das Arbeitsleben. Stuttgart 2004
Priemuth, K.: Fehlzeiten effektiv reduzieren. In: Personalmanager 5, 2003
Rentsch H. P.; Bucher, P. O.: IFC in der Rehabilitation. Idstein 2005
Rüst, T.; Debrunner, A.: "Supported Employment" - Modelle unterstützter Beschäftigung bei psychischer Beeinträchtigung. Zürich/Chur 2005
Steinfeld, A.; Stein, B.; Beck, D.: Arbeits-und Gesundheitsschutz in Klein-und Mittelbetrieben. In: Busch, R; AOK Berlin (Hg.): Unternehmensziel Gesundheit - Betriebliches Gesundheitsmanagement in der Praxis - Bilanz und Perspektiven. Mering 2004, S. 199ff.
Stuber, M.: Diversity. Das Potential von Vielfalt nutzen - Den Erfolg durch Offenheit steigern. Verlag Luchterhand 2004
Trost, R.: Integrationsfachdienste für Menschen mit psychischer Behinderung in Baden-Württemberg. Tübingen 1997
Urban, H.-J.: Perspektiven einer innovativen betrieblichen Gesundheitspolitik - aus gewerkschaftlicher Sicht. In: Busch, R; AOK Berlin (Hg.): Unternehmensziel Gesundheit - Betriebliches Gesundheitsmanagement in der Praxis - Bilanz und Perspektiven. Mering 2004, S. 59ff.
VER.DI (Hg.): Prävention und Eingliederu ngsmanagement. Arbeitshilfe für Schwer behindertenvertretungen, Betriebs- und Personalräte. Frankfurt am Main 2005
Vetter, C.; Redmann, A.: Arbeit und Gesundheit - Ergebnisse aus Mitarbeiterbefragungen in mehr als 150 Betrieben. WIdO-Materialie Bd. 52, Bonn 2005
Wahler, R.: Menschen mit psychischen Erkrankungen und Behinderungen in Arbeit und Beruf - Informations-Beratungs-System
Walter, U.; Münch, E.; Badura, B.: Betriebliches Gesundheitsmanagement - eine Investition in das Sozial-und Humankapital. In: Seyd, W.; Thrun, M.; Wicher, K. (Hg.): Die Berufsförderungswerke - Netzwerk der Zukunft. Hamburg 2004, S. 93ff.
Wendt, W.R.: Case Management im Sozial- und Gesundheitswesen - Eine Einführung. Freiburg 1997
Wittchen, H.U.; Jacobi, F.: Die Versorgungssituation psychischer Störungen in Deutschland. Eine klinischepidemiologische Abschätzung anhand des Bundes-Gesundheitssurveys 1998. In: Psychotherapeutenjournal 0/2002
Jörg Bungart
BAG UB
Schulterblatt 36
20357 Hamburg
Fon: 040 / 43253123 Fax: 040 / 43253125
eMail: joerg.bungart@bag-ub.de
Internet: www.bag-ub.de
Quelle:
Jörg Bungart: "Es gibt eine Menge Gründe, warum in unserer Gesellschaft immer mehr Leute verrückt werden." -Teil 1. Psychische Erkrankungen am Arbeitsplatz
erschienen in: impulse Nr. 36, Dezember 2005, Seite 47 - 52.
bidok - Volltextbibliothek: Wiederveröffentlichung im Internet
Stand: 11.09.2007
