Welches soziale Umfeld brauchen Menschen im mittleren und fortgeschrittenen Stadium der Demenzerkrankung für ihre Lebensqualität in einem Altenwohnheim?
Diplomarbeit zur Erlangung des akademischen Grades einer Magistra der Philosophie an der Geisteswissenschaftlichen Fakultät der Leopold-Franzens-Universität Innsbruck. eingereicht bei A.Univ. Prof. Dr. Volker Schönwiese an der Fakultät für Bildungswissenschaften. Innsbruck, November 2006
Inhaltsverzeichnis
- 1. Einleitung zum Thema
- 2 Methodische Einführung
- 3 Aspekte des Alterns
-
4 Demenz
- 4.1 Demenz und Angst - Entwertung der Person
- 4.2 Demenz als psychiatrische Kategorie
-
4.3 Demenz vom Alzheimer-Typ
- 4.3.1 Definition
- 4.3.2 Epidemiologie
- 4.3.3 Äthiologie der Demenz vom Alzheimer-Typ
- 4.3.4 Hirnorganische Veränderungen bei der Demenz vom Alzheimer-Typ
- 4.3.5 Verlauf der Erkrankung - Allgemein
- 4.3.6 Medizinische Diagnostik der Demenzerkrankung
- 4.3.7 Psychologische Diagnostik
- 4.3.8 Therapieansätze bei Demenzerkrankungen aus medizinischer Sicht
- 4.4 Krankheitsverlauf und soziale Dimensionen der Erkrankung
- 4.5 Charakteristische Probleme bei Demenzerkrankung
- 4.6 Exkurs - Problematik der Diagnostik versus Bewältigungsstrategien
- 5 Lebensqualität
-
6 Validation - Eine neue Kultur im Umgang mit Menschen mit Demenz
- 6.1 Was ist Validation?
- 6.2 Entwicklung der Validationsmethode
- 6.3 Erste persönliche Erfahrungen mit Validation
- 6.4 Die Bedeutung von Validation
- 6.5 Theoretische Annahmen der Validationsmethoden von Feil
- 6.6 Validationsprinzipien
- 6.7 Eriksons Lebensstadien und Lebensaufgaben (1977)
- 6.8 Lebensaufgaben bezogen auf das spätere Lebensalter
- 6.9 Die vier Phasen im Stadium der Aufarbeitung
- 6.10 Gruppenvalidation
- 6.11 Exkurs - Identität nach Petzold
- 6.12 Themenauswahl zur Gruppenvalidation
- 6.13 Gruppenablauf und seine Schlüsselelemente
- 6.14 Kritik an Feils Validationsmethode
-
7 Analyse und Auswertung des Interviews
- 7.1 Gesprächsausschnitt: Sr. Patrizia Schmidt
- 7.2 Gesprächsausschnitte Sr. Patrizia
- 7.3 Methodische Zugänge zu Menschen mit Demenz
- 7.4 Gesprächsausschnitt: Sr. Patrizia Schmidt
- 7.5 Gesprächsausschnitt Sr. Patrizia Schmidt
- 7.6 Gesprächausschnitte Sr. Patrizia Schmidt
- 7.7 Gesprächsausschnitte Sr. Patrizia Schmidt
- 7.8 Zusammenfassung des Gesprächs
- 8 Analyse und Auswertung der teilnehmenden Beobachtung
- 9 Ausblick
- 10 Literaturverzeichnis
- Lebenslauf
Inhaltsverzeichnis
Seit 1996 bin ich als Lehrerin für Gesundheits- und Krankenpflege am Bildungszentrum für Sozialberufe der Caritas, der Diözese Innsbruck tätig. Das Zentrum bietet die Ausbildung zur Altenfachbetreuerin[1] mit integrierter Pflegehilfeausbildung[2], zur Familienhelferin mit integrierter Pflegehilfeausbildung und die Ausbildung zur diplomierten Behindertenpädagogin an. Im Bereich der Fachschule für Altendienste und Pflegehilfe unterrichte ich u. a. die Fächer "Gesundheits- und Krankenpflege" sowie die "Pflege alter Menschen". Im Rahmen meiner Lehrtätigkeit führe ich auch den gesetzlich geforderten praktischen Unterricht in mehreren Altenwohnheimen Tirols durch. Das Ziel des praktischen Unterrichtes ist es, die Schülerinnen in der Umsetzung der theoretischen Inhalte in die Praxis zu begleiten. Da ich hier mit den Schülerinnen individuell arbeite, ermöglicht es mir sie in ihren praktischen und sozialen Fertigkeiten zu beraten, zu unterstützen und zu beurteilen. Diese Form der Verknüpfung von Theorie und Praxis erhöht meiner Meinung nach die Lernqualität zusätzlich und ermöglicht mir in der Theorie einen praxisorientierten Unterricht zu gestalten.
Ein Ausbildungsziel der Fachschule für Altendienste und Pflegehilfe ist, die Absolventinnen dahingehend zu befähigen, dass sie den gesunden und kranken alten Menschen in seinem letzten Lebensabschnitt ganzheitlich begleiten und bei Bedarf unter "Aufsicht einer diplomierten Gesundheits- und Krankenschwester pflegen" können. (Gesundheits- und Krankenpflegegesetz, BGBl I Nr. 108/1997)
Wie andere Industrieländer auch, befindet sich Österreich im Wandel von einer demographisch jungen zu einer demographisch alten Gesellschaft. Immer mehr Menschen werden älter und immer mehr ältere Menschen stehen immer weniger jüngeren gegenüber - dies bedeutet, die Gesellschaft "ergraut". Eine alternde Gesellschaft stellt ein globales Phänomen dar. Demografische Zahlen weisen darauf hin, dass bis zum Jahr 2030 weltweit eine Milliarde Menschen über 60 Jahre alt sein wird. Nach den Prognosen des Statistischen Zentralamtes (ÖSTAT) werden bis zum Jahre 2035 in Österreich 2,7 bis 3 Millionen Menschen über 60 Jahre alt sein. Ihr Anteil an der Bevölkerung wird von den heute 20 Prozent auf 35 bis 38 Prozent ansteigen. Die jüngere Bevölkerungsgruppe wird um rund 1,4 Millionen schrumpfen. (vgl. Kytir, Münz 1999, S. 12-15) (Nach Auskunft des ÖSTAT liegen derzeit keine neu erhobenen Daten auf.)
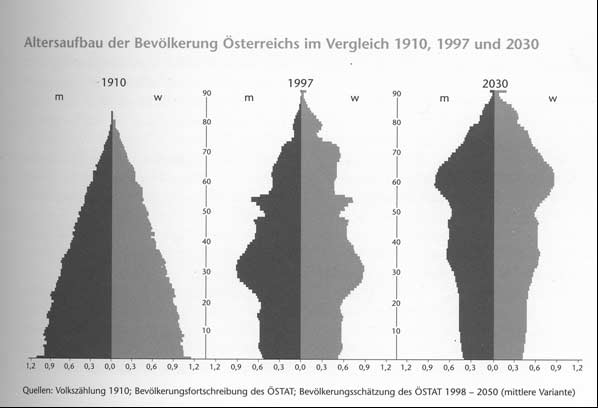
Abb.1: Altersaufbau der Bevölkerung Österreich im Vergleich 1910, 1997 und 2030
Aber nicht nur die Bevölkerung wird als Ganzes älter, sondern auch der einzelne Mensch und dies hat Auswirkungen auf das gesamte Gesundheitssystem. Das Alter selbst und auch nicht alle im Alter auftretenden Veränderungen sind Krankheiten. Doch das hohe Lebensalter birgt das Risiko in sich, dass der Mensch an verschiedenen altersbedingten Erkrankungen (Multimorbidität) wie z. B. unter Demenz, Arteriosklerose, Hypertonie, Herzinsuffizienz, Osteoporose, Alterdiabetes, Altersdepression usw. gleichzeitig leidet. Gerade bei der Demenzerkrankung ist bekannt, dass das hohe Alter zwar nicht der einzige, aber der wichtigste Risikofaktor ist. Da Frauen eine höhere Lebenserwartung als Männer haben, ist der Risikoanteil an einer Demenz zu erkranken bei ihnen noch höher. Die Zunahme der hirnorganischen Veränderungen scheint die Kehrseite unserer hochaltrigen, ergrauenden Gesellschaft zu sein. Während es im Jahr 1951 bundesweit 35 500 Erkrankte gab, waren es im Jahr 2000 bereits 100 000. Es wird geschätzt, dass bis zum Jahr 2050 bis zu 234 000 Österreicher an einer Demenzerkrankung leiden werden. (vgl. Tiroler Tageszeitung 10.Juni 2005, S. 10)
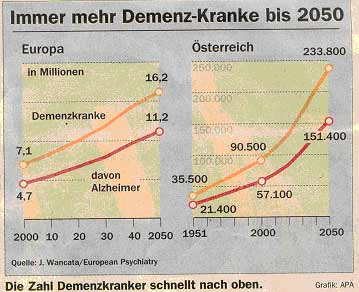
Abb.2: Immer mehr Demenz-Kranke bis 2050. Tiroler Tageszeitung, 10. Juni 2005, S. 10
Menschen mit "leichter" Form der Demenzerkrankung werden meist zu Hause von ihren Angehörigen betreut. Mit Fortschreitung der Erkrankung und oft fehlender sozialer Netze stoßen diese in der Betreuung und Pflege immer mehr an ihre physischen und psychischen Grenzen, und der Einzug des Betroffenen in ein Altersheim wird unausweichlich. Die demographischen Daten weisen auf eine massive "Welle der Pflegebedürftigkeit" hin und dies wird auf das gesamte Gefüge unseres politischen, ökonomischen und sozialen Lebens Auswirkungen haben. Politik und Gesellschaft müssen sich daher schon heute dem gesellschaftlichen Wandel stellen.
Aus diesem Grund wird auch in der Ausbildung zur Altenfachbetreuerin der psychosozialen Betreuung und Pflege von Menschen mit Demenzerkrankung viel Raum gegeben. Demenzkranke einfühlsam zu begleiten und zu pflegen stellt nicht nur an die Angehörigen, sondern auch an alle professionellen Berufsgruppen eine große Herausforderung dar.
Zu Beginn meiner Lehrtätigkeit hatte ich nur wenig Erfahrung in der Betreuung und Pflege von Menschen mit Demenzerkrankung. Mein theoretisches Wissen war vor allem durch das medizinische Standardparadigma, welches ich in meiner Ausbildung zur diplomierten Gesundheits- und Krankenschwester (1974-1977) erfahren habe geprägt. Aufgrund der großen neuropathologischen Untersuchungen der sechziger Jahre wurde die Demenzerkrankung als eine organisch bedingte psychische Erkrankung definiert, und auch heute noch steht der Nachweis der Organizität im Vordergrund und begründet die Verhaltensveränderungen der Menschen. Sven Lind schreibt dazu:
"Im Zusammenhang mit der Demenz zeigt die Forschung, dass ein Ursache-Wirkungs-Verhältnis zwischen hirnpathologischen Veränderungen und den krankheitsspezifischen Verhaltensweisen bei den Demenzkranken besteht. Konkret bedeutet dies, dass jedes demenzspezifische Verhalten (z. B. Fehlwahrnehmung oder Wahn) eine krankhafte Entsprechung im Hirnbereich zeigt; sie ist die Ursache für das Auftreten dieses Verhaltens ..." (Lind 2003, S. 22)
Ein medizinisches Basiswissen über die Erkrankung Demenz ist für Pflegepersonen unabdingbar da neuropathologische Faktoren der Erkrankung nicht geleugnet werden können. Aufgrund meiner langjährigen Erfahrung bin ich heute der Auffassung, dass der Dominanz des medizinischen Standardparadigmas zu große Bedeutung geschenkt wird. Verhaltensveränderungen nur auf eine hirnorganische Veränderung zu reduzieren beinhaltet die Vielschichtigkeit der Erkrankung nicht. Meiner Meinung nach handelt es sich bei der Demenzerkrankung weniger um ein medizinisches, sondern um ein soziales Problem. Ich kann immer wieder beobachten, dass der Krankheitsbeginn, der Verlauf und die damit verbundenen Verhaltensweisen auf psychosozialen Störungen und Milieustrukturen wie z. B. einer veränderten Lebenssituation, der Art und Weise der Kommunikation mit dem Betroffenen, der architektonischen Gestaltung des Lebensumfeldes uvm. beruhen. Diese Faktoren werden aber von Seiten der Medizin vielfach negiert. Mein praktischer Bezug zeigt mir, dass es für die Betreuung und Begleitung der Menschen vor allem wichtig ist, ihre Gefühle wahrzunehmen, das Verhalten, welches irrational und problematisch erscheint zu verstehen und aufzudecken. Das Verhalten nur auf ein Ursache-Wirkungs-Verhältnis zu begrenzen, gibt mir keine Hilfestellung im Umgang mit dementen Menschen, im Gegenteil, er erschwert ihn. Es gilt ein Klima zu schaffen in dem der Mensch und seine Lebensqualität an erster Stelle stehen. Es braucht eine Atmosphäre, in der er Würde, Identität, Status, emotionale Sicherheit, Geborgenheit, Verständnis und Vertrautheit erleben kann. Gelingt uns dies, so können wir eine neue Kultur in der Begleitung von Menschen mit Demenzerkrankung schaffen. Dazu bedarf es aber meiner Meinung nach neue Betreuungs- und Pflegekonzepte. Ein Paradigmawechsel würde uns "gesunden, rationalen" Menschen die Chance geben, "menschliche Begegnung" zu lernen. Demenzkranken wird vielfach ihre Sensibilität abgesprochen. Beim "genauen Hinspüren" erlebe ich aber, dass sie sehr feinfühlige Menschen sind. Bei ihnen steht nicht mehr die persönliche, rationale Kontrolle im Vordergrund, sondern ihre Gefühle, die grundehrlich sind. Mit ihrem Verhalten zeigen sie uns, ob wir die Begegnung "ernst" meinen. Wir können von ihnen daher Ehrlichkeit und gelebte Nächstenliebe lernen.
Dazu möchte ich einen Ausschnitt aus dem Buch von Marianne Frederiksson
- Hannas Töchter - zitieren:
"Vor vier Jahren hatte sie das Gedächtnis verloren. Nur wenige Monate später verschwanden die Wörter. Sie sah und hörte, aber weder Dinge noch Menschen konnten benannt werden und verloren damit ihren Sinn.
Nun also kam sie in das weiße Land, wo es die Zeit nicht gab. Sie wusste nicht, wo ihr Bett stand, oder wie alt sie war. Aber sie fand eine neue Art, sich zu verhalten, und bat mit demütigem Lächeln um Nachsicht. Wie ein Kind, und wie ein Kind war sie weit offen für Gefühle und für alles, was an wortloser Verständigung zwischen Menschen möglich ist."
Frederiksson 1997, S. 11
Die Ehrlichkeit der Gefühle dieser Menschen fasziniert mich immer wieder aufs Neue. Als Validationsanwenderin[3] erlebe ich oft, wie sie in ihrer einfachen und reduzierten Sprache "Weisheiten des Lebens" ausdrücken. Für mich gilt es einen Zugang zu schaffen. Dieser Zugang beschäftigt mich nun schon seit einigen Jahren und ich werde mich auch in der vorliegenden Arbeit damit auseinandersetzen.
"Trockene Seelen sind die weisesten und besten."
Heraklit
[1] Da diese Berufe auch heute noch klassische Frauenberufe sind, verwende ich die weiblichen Berufsbezeichnungen. Aus Respekt zum Männlichen spreche ich in dieser Arbeit vom Betroffenen bzw. Bewohner.
[2] Pflegehilfeausbildung nach dem Gesundheits- und Krankenpflegegesetz BGBl I 1997/108
[3] Validation nach Naomi Feil ist eine Methode um mit Menschen mit Demenzerkrankung in Kommunikation /
Beziehung zu treten. Diese werde ich zu einem späteren Zeitpunkt näher erläutern.
Inhaltsverzeichnis
Meine Forschungsarbeit richtet sich auf Menschen mit Demenz die in einem Altenwohnheim leben, wo auch meine praktische Arbeit stattfindet. Der Einzug in ein Heim erfolgt meist erst dann, wenn die Angehörigen in der Betreuung zu Hause überfordert sind. Daher beziehe ich mich nur auf das mittlere und fortgeschrittene Stadium der Erkrankung.
Welches soziale Umfeld brauchen Menschen im mittleren und fortgeschrittenen Stadium der Demenzerkrankung für ihre Lebensqualität in einem Altenwohnheim?
-
Damit Menschen mit Demenz ihre Lebensqualität und ihren Status aufrechterhalten können, benötigen sie ein soziales Umfeld, in dem versucht wird ihre Verhaltensweisen zu verstehen.
-
Betreuungs- und Pflegepersonen sind der Auffassung, dass der zwischenmenschlichen Begegnung, der Lebensgeschichte des Betroffenen und dem Umfeld einen großen Stellenwert in der Betreuung und Pflege eingeräumt werden muss.
-
Um die nonverbale Sprache der Menschen im fortgeschrittenen Stadium der Demenz zu verstehen, müssen die Betreuungs- und Pflegepersonen über ein hohes Maß an Einfühlungsvermögen verfügen und vor allem über die Sinnesebene und Körpersprache kommunizieren.
Um in Erfahrung zu bringen was Menschen mit Demenz im mittleren und fortgeschrittenen Stadium für ihre Lebensqualität in einem Altenwohnheim brauchen, setze ich zwei Untersuchungsmethoden ein. Durch ein Interview mit der Pflegedienstleiterin eines Altenwohnheimes zeige ich die Sichtweise einer professionellen Pflegeperson auf. Als Interviewpartnerin wählte ich Sr. Patrizia Schmidt aus, da wir beruflich in Beziehung stehen. Neben ihrer Funktion als Pflegedienstleiterin führt sie seit Jahren die Station für Menschen mit Demenzerkrankung im IV. Stock der Stiftung Nothburgaheim in Innsbruck. Sie ist für mich "die Expertin im Umgang mit Menschen mit Demenz". Neben ihrer fachlichen Kompetenz schätze ich vor allem ihre Menschlichkeit und ihre Art auf Menschen zuzugehen.
Als Interviewmethode setze ich das narrative Interview der qualitativen Untersuchungsmethode ein. Diese Technik ist maßgeblich von dem Bielefelder Soziologen Fritz Schütze entwickelt worden. Der Interviewpartner wird dabei nicht mit standardisierten Fragen konfrontiert, sondern frei zum Erzählen aufgefordert. (vgl. Lamnek 1995, S. 34f)
Meiner Meinung nach kann über ein standardisiertes Interview die soziale Wirklichkeit - der Mensch als handelndes Wesen - und dessen Wertvorstellungen nicht in Erfahrung gebracht werden. Ich beziehe mich hier auf Girtler, der dazu Folgendes sagt: "Das Ziel einer `qualitativen` Soziologie oder Ethnologie, ist es also nicht, menschliches Handeln unter Gesetze zu ordnen, sondern nach jenen Regeln zu suchen, die das soziale Handeln bestimmen." (Girtler 1992, S. 35)
"Durch das Prinzip der Offenheit und der Kommunikation gelingt es jedoch, die soziale Wirklichkeit, wie sie die Menschen tatsächlich sehen - und nicht wie sie der Soziologe sieht - `objektiv` darzustellen." (ebd. S. 40)
Die Durchführung des Interviews wird in der Literatur sehr unterschiedlich beschrieben. Lamnek z. B. weist darauf hin, dass zu Beginn des Interviews nur wenige und eher allgemein gehaltene Fragen an den Interviewpartner gestellt werden sollten. Unklarheiten oder Widersprüchlichkeiten sollten am Ende des Gesprächs geklärt werden. (vgl. Lamnek 1995. S. 72 ff)
Girtler ist der Auffassung, dass der Forscher so eine Kommunikationssituation herstellen muss, dass er möglichst viel erfährt. (vgl. Girtler 1992, S. 161)
Ich zitiere Girtler: "Keineswegs darf, wie wir sahen, der Interviewer bloß in der Rolle des Zuhörers verhaftet bleiben, er kommt dann leicht in eine Position, in der er wohl etwas über die Person des Interviewten und dessen Probleme erfährt, wenig aber über den sozialen Hintergrund und die soziale Eingebundenheit. Um das Interview zu einem effizienten zu machen, muss also auch der Interviewer sich engagieren. Dieses Postulat wurde leider in der Literatur bis jetzt viel zu wenig beachtet, so dass viele Interviews, die Neulinge durchführen wollten, scheitern mussten, denn erst durch den Einsatz des Interviewers (der an den Vorstellungen seines Gegenübers sich ausrichtet) kann eine echte Kommunikationssituation, wie sie z. B. Hoffmann-Riem postuliert (1980); hergestellt werden. Der Interviewte wird so zum echten Mitwirkenden an der Arbeit, er wird zu einem selbständigen Handlungssubjekt, welches sich selbst einbringt." (Girtler 1992, S. 162)
2.3.1.1 Anwendung
Bei meinem Erhebungsverfahren arbeitete ich mit Tonbandaufnahme. Das Gespräch fand am 22. 05. 2003 um 8.45 Uhr im Nothburgaheim statt und dauerte bis 11.30 Uhr. Ich informierte Sr. Patrizia über die Art und Durchführung des Interviews. Der Tonbandaufnahme stand sie positiv gegenüber, ebenso der Veröffentlichung ihres Namens. Die Genehmigung für die Veröffentlichung des Heimes erteilte mir die Heimleitung, DGKS[4] Doris Feuerstein. Weitere Personen, die im Interview namentlich genannt werden, werden im Sinne des Datenschutzes mit XY bezeichnet.
2.3.1.2 Auswertung des Interviews
Das Interview wurde von mir wörtlich transkribiert. Durch das Literaturstudium in Bezug auf "Auswertung der erhobenen Daten in der qualitativen Sozialforschung" ist mir bewusst geworden, dass die Möglichkeiten der Auswertung so vielfältig wie die Typen des Interviews sind. Ich entschied mich für die "Interpretativ-reduktive Analyse", die Lamnek in seinem Buch "Qualitative Sozialforschung - Methoden und Techniken" beschreibt. Lamnek gibt mir einen klaren Überblick über die praktische Durchführung der Auswertung. Die Analyse beinhaltet 4 Phasen:
Phase 1: Transkription
Phase 2: Einzelanalyse
Phase 3: Generalisierende Analyse
Phase 4: Kontrollphase (vgl. Lamnek 1995, S.107-110).
Als zweite Untersuchungsmethode setze ich das Verfahren der teilnehmenden Beobachtung ein. Anstatt von außen, also aus der Distanz auf das Forschungsfeld zu schauen, begebe ich mich selbst auf den Weg der Binnensicht. Nach Lamnek ermöglicht nur dieser methodische Zugang die Erschließung der Lebenswelt der zu untersuchenden Menschen. (vgl. Lamnek 1995, S. 240)
"... der Sozialforscher nimmt am Alltagsleben der ihn interessierenden Personen und Gruppen teil und versucht durch genaue Beobachtung, etwa deren Interaktionsmuster und Wertvorstellungen zu explorieren und für die wissenschaftliche Auswertung zu dokumentieren." (ebd. S. 240)
2.3.2.1 Anwendung
Im Rahmen meiner Ausbildung zur Gruppenvalidationsanwenderin nach Naomi Feil[5], führte ich mit 6 Frauen die in einem Altenwohnheim[6] leben und an einer mittleren bis fortgeschrittenen Demenz leiden, Gruppenvalidation durch. (Nach Naomi Feil handelt es sich hier um Menschen, die sich in der Phase II und III befinden.) Ich leitete 27 Gruppensitzungen zu je 1 Stunde, 1 bis 2 Mal wöchentlich. Die Sitzungen wurden von mir mittels Beobachtungsbögen mit entsprechenden Kriterien dokumentiert. Eine Gruppensitzung wurde exemplarisch in Form einer Videoaufnahme festgehalten.
Als Beobachtungskriterien einer Gruppeneinheit galten:
-
Augenkontakt - wird mit anderen Gruppenmitgliedern Augenkontakt aufgenommen?
-
Sprache - nehmen die Betroffenen untereinander sprachlichen Kontakt auf?
-
Lächeln - zeigen sie durch Lächeln positive Emotionen?
-
Berührung - brauchen sie von mir Berührung um in Beziehung zu treten?
-
Führungsrolle - übernehmen sie die aus der Biographie zugeordneten "sozialen Rollen" innerhalb der Gruppe?
-
Physisches Verhalten - wie geht es den Betroffenen zum Zeitpunkt der Gruppenvalidation, bzw. was verändert sich?
Die Auswertung der Videoaufnahme und der verfassten Beobachtungsprotokolle, bilden neben dem Interview den Ausgangspunkt meiner Forschungsarbeit.
Da meine Forschungsarbeit auf die Lebensqualität von Menschen mit Demenz abzielt und dafür die soziale Wirklichkeit möglichst vorurteilsfrei erfasst werden muss, setze ich als wissenschaftstheoretische Basis - die Phänomenologische Herangehensweise - ein.
Husserl Edmund (1859 - 1938) gilt als Begründer der Phänomenologie. Nach Lamnek ist die Phänomenologie "keine einheitliche, klar abgegrenzte Disziplin. Man kann mehrere Richtungen unterscheiden, von der streng philosophischen Phänomenologie, die sich als die Philosophie überhaupt versteht, bis zur angewandten Phänomenologie in den Geistes- und Sozialwissenschaften." (Lamnek 1995, S. 58)
Die Aufgabe der Phänomenologie ist es: "... Phänomene so zu erfassen, wie sie sind, und nicht, wie sie uns aufgrund von Vorurteilen oder Theorien erscheinen. Dies bedeutet, daß alles Vorwissen über einen Gegenstand ausgeschaltet werden muß, bis er selbst oder sein Wesen sichtbar wird. An die Stelle von Analyse oder Erklärung tritt somit die bloße Deskription der Wesensstruktur. Damit taucht die Frage auf, wie dieses Vordringen zum Wesen der Dinge zu leisten ist. Die Phänomenologie kann weder auf theoretische Setzungen anderer Wissenschaften zurückgreifen, noch das Gegebene als selbstverständlich hinnehmen. Der Rekurs auf eine letzte Gewissheit besteht darin, dass Phänomenologie den Ort und die Art und Weise aufsucht, wo und wie `Welt` begründet und konstituiert wird, wo und wie `Welt` in unserem Bewusstsein entsteht und besteht. Es geht also darum, `wie Welt` in unserem Bewusstsein `entsteht` und wie sie somit für uns auch ist - denn eine andere Welt, als sie für uns ist, gibt es (für uns) nicht." (ebd. S. 60)
Die angewandte Phänomenologie bezieht sich daher auf die "Theoretische Welt" auf die "Lebenswelt" und auf die "Wesensschau" und erfordert eine möglichst vorurteilslose Herangehensweise. Um dies zu gewährleisten bedarf es vom Forscher eine erhöhte Sensibilität. Dieser muss sich seiner eigenen Gefühle, Wünsche und Einstellungen bewusst sein. (vgl. Lamnek 1999, S. 65f)
Zu diesem Aspekt nehme ich im Kapitel "Angst vor dem Versagen - Entwertung der Person" Stellung.
Da der phänomenologische Ansatz den Gegenstand beschreibt und hinterfragt, gilt es dementielles Verhalten zu beschreiben und zu hinterfragen. Diese Beschreibung stößt aber auf Schwierigkeiten, da das Verhalten dementer Menschen sehr individuell geprägt ist. Schmitz-Scherzer schreibt dazu: "Demente alte Menschen sind individuelle Menschen wie Gesunde, nicht an Demenz erkrankte alte Menschen. Ihre Diagnose klassifiziert sie nur als Merkmalsträger einer Demenz oder anders formuliert: bei dementen alten Menschen handelt es sich um individuell geprägte Menschen, die an einer Demenz leiden. Demente im allgemeinen Sinne gibt es nicht, eben nur Menschen, die eine Demenz erleiden." (Schmitz-Scherzer 2002, S. 30f)
Diese Sichtweise ist für mich in der Betreuung und Begleitung von großer Bedeutung, denn jede Klassifizierung birgt die Gefahr der Stigmatisierung in sich. Für Schmitz-Scherzer stellt die Diagnosestellung ein weiters Problem dar, da sich diese nur auf die kognitiven und sprachlichen Fähigkeiten beschränkt. Die Demenzerkrankung ist aber eine Erkrankung, die den ganzen Menschen in seiner psychophysischen und sozialen Gesamtheit erfasst. Dies wird im Verlauf der Erkrankung immer sichtbarer. Die medizinische Betrachtungsweise beinhaltet das Gesamtbild der Persönlichkeit nicht vollständig. Das Verhalten und Erleben der Erkrankung bleibt unberücksichtigt. (vgl. ebd. S. 31)
Die phänomenologische Herangehensweise soll mir eine Annäherung zum Verhalten und Erleben der Betroffenen ermöglichen und wertvolle Aspekte zur Aufrechterhaltung der Lebensqualität liefern.
[4] Diplomierte Gesundheits- und Krankenschwester
[5] Die Gruppenvalidationsanwenderin nach Feil (Level 2) ist berechtigt, Gruppen von Menschen mit
Demenzerkrankung nach den Gruppenvalidationsprinzipien zu leiten. Zu einem späteren Zeitpunkt werde ich diese näher erläutern
[6] Es handelt sich hier nicht um die Stiftung Nothburgaheim.
Inhaltsverzeichnis
"Wir selbst bestimmen letztlich für uns als Einzelne und für uns als Gesellschaft, was Alter ist und wie unser Altern sein wird ..."
Petzold 1971
Die Aspekte des Alterns unterliegen kulturellen Wertzuschreibungen und sind daher einem ständigen Wandel unterworfen. Da die historische Entwicklung des Alterns nicht Thema meiner Arbeit ist, gebe ich nur einen kurzen Überblick über die Sichtweisen von Altern, die den Zugang zum alten Menschen in den letzten Jahrzehnten geprägt hat.
Aus medizinischer Sicht ist Altern als biologisch determinierter Prozess auf das Ende des Lebens orientiert und wird von individuellen, genetischen und umweltbedingten Faktoren beeinflusst. So kann der Alterungsprozess bis zu einer Grenze durch Umweltfaktoren, Ernährung, Lebensstil, Training, psycho- und soziotherapeutische Maßnahmen, sowie durch Neuropsychopharmaka günstig beeinflusst werden. Gerontologische Untersuchungen zeigen auf, dass Altern aber nicht nur abhängig ist von der Verfassung des Gehirns, den genetischen und konstitutionellen Faktoren, sondern auch von einer ganzen Reihe weiterer Einflussfaktoren wie z. B. Intaktheit der sozialen Beziehungen, Ausmaß und Inhalt von Beschäftigung und Freizeitgestaltung, das Arrangement des Zusammenlebens und Wohnens, die Struktur familiärer Beziehungen, die wirtschaftliche Sicherheit, das psychosoziale Hilfsangebot der Gesellschaft u. a. mitbestimmt wird. (vgl. Hinterhuber, Fleischhacker 1997, S. 23f)
Nach Hinterhuber und Fleischhacker ist das Alter selbst keine Krankheit und auch nicht alle im Alter auftretenden Veränderungen haben Krankheitswert. "...Die physiologischen Alterungsvorgänge sind nicht Thema der Psychiatrie des Alterns, sie bleiben aber in ihrem Blickfeld, da mit zunehmendem Alter gesetzmäßig auftretende organische und psychische Wandlungen mit krankhaften Phänomenen zusammen treffen." (ebd. 1997, S. 23)
Aus medizinischer Sicht kommt es bei jedem Menschen im höheren Alter zu einer generellen Verlangsamung aller Hirnfunktionen, insbesondere der kognitiven Funktionen, die als "Norm" toleriert wird. "Zu einer signifikanten kognitiven Leistungseinbuße kommt es jedoch erst dann, wenn - wie im Rahmen der Alzheimer Demenz - die Leistungsreservekapazität des Gehirns überschritten wird: Hier kommt es zu massiven Veränderungen der Nervenzellen im Bereich der Großhirnrinde." (ebd. S. 24)
Entscheidend für Hinterhuber und Fleischhacker ist für das Altern auch, welche Verarbeitungsmechanismen dem alten Menschen zur Verfügung stehen. Nach den beiden Autoren entwickelt der alte Mensch oft eine "Ichbezogenheit". Das Denken und die Interessen engen sich dabei auf den eigenen Körper ein und jedes Körpersymptom wird als gravierend empfunden. Andere versuchen Erkrankungen zu verleugnen und zu verdrängen. Ein weiterer Verarbeitungsmechanismus stellt das regressive Verhalten dar, welches durch die Aufgabe der Eigeninitiative und mit einem Appell an die Hilfe anderer gekennzeichnet ist. Dieses Verhalten mündet schließlich in eine erlernte Hilflosigkeit, die vielfach durch eine überprotektive, entmündigende Umgebung wie z. B. durch Angehörige, Institutionen wie Altersheimen gefördert werden. Diese Verarbeitungsmuster gilt es nach Hinterhuber und Fleischhacker frühzeitig zu erkennen, um die daraus resultierenden Fehlhaltungen vermeiden zu können. (vgl. Hinterhuber, Fleischhacker 1997, S. 24)
Damit Altern im positiven Sinne gelingen kann, benötigen alte Menschen die Wertschätzung der jüngeren Gesellschaft. Größtenteils herrscht aber anstelle einer Wertschätzung eine Entwertung des Alters vor. Für Soziologen liegt die Ursache der Entwertung darin, dass die Erfahrungen der Älteren für die Jüngeren kaum mehr eine Bedeutung haben. Lebensweisen, Notwendigkeiten im Umgang mit der Welt, Maschinen usw. ändern sich so schnell, dass oft die Jüngeren den Älteren Meister sein können und nicht mehr umgekehrt. Alte Menschen sind den Erwartungen bzw. Anforderungen der schnelllebigen und leistungsorientierten Gesellschaft kaum mehr gewachsen und werden somit an den Rand der Gesellschaft gedrängt. Dies führt zur Ausgrenzung vom gesellschaftlichen und kulturellen Leben, zur Isolation. (vgl. Dörner, Plog, Teller, Wendt 2002, S. 437)
Der Psychotherapeut James Hillman schreibt dazu Folgendes: "Der moderne Fortschritt schmälert den Wert alter Menschen, während er gleichzeitig die Anzahl unserer Jahre vermehrt. Je länger wir leben, desto weniger sind wir wert, und wir werden länger leben!" (Hillman 2001, S. 52)
Das Defizitmodell geht "...von der Annahme aus, dass Lernfähigkeit, Intelligenz und Anpassungsfähigkeit im Alter abnehmen, und zwar gleichermaßen bei allen alten Menschen (universelle Gültigkeit) und alle geistigen Leistungen betreffend (generelle Gültigkeit). Die Einbußen und Verluste wurden nicht nur für Intelligenzleistungen angenommen, sondern ebenso z. B. für die Fähigkeit, sich mit den Anforderungen des Alltags auseinander zu setzen." (Pfäfflin-Müllenhoff: In: Köther 2005, S. 642)
Meine Ausbildung zur diplomierten Krankenschwester war vor allem durch das "Defizitmodell des Alterns" geprägt und beeinflusste dementsprechend mein pflegerisches Handeln. Kompensations- und Entwicklungsmöglichkeiten des alternden Menschen waren zum damaligen Zeitpunkt kein Thema in der Betreuung von alten Menschen. Auch heute noch, obwohl die Menschen körperlich und geistig länger leistungsfähiger sind, ist in den Köpfen unserer Schülerinnen zu Beginn der Ausbildung vielfach das Defizitmodell von Altern verankert. Dies zeigt sich vor allem in Aussagen zur Berufswahl. Alten Menschen zu "helfen", steht meist an erster Stelle der Berufsmotivation. Durch die theoretische Auseinandersetzung mit dem Thema "Alter und Altern", bzw. durch den Kontakt mit den alten Menschen in der Praxis verändert sich ihr Bild. Nicht mehr die Defizite des alten Menschen und die damit verbundene "Helferrolle" stehen im Vordergrund, sondern die Begleitung und Unterstützung des alten Menschen in seinen Ressourcen.
Hinterhuber und Fleischhacker fordern das einengende Defizitmodell des Alterns, durch die Faktoren der persönlichen Entwicklungsmöglichkeiten, der Kompensation und der autoproduktiven Kräfte - durch das Ressourcenmodell - abzulösen. (vgl. Hinterhuber, Fleischhacker 1997, S. 24)
Das Kompetenzmodel beinhaltet einen Perspektivenwechsel in der Gerontologie. In diesem Modell steht nicht mehr der alte, hilflose Mensch im Vordergrund. Das Kompetenzmodell hebt hervor, dass "die geistige Leistungsfähigkeit nicht abnimmt, sondern bis ins hohe Alter trainierbar ist, bestimmte geistige Fähigkeiten, Erfahrung und Wissen zunehmen (psychologische Kompetenz), körperlicher Abbau durch Übung verlangsamt wird und verlorene Fähigkeiten zurückerlangt werden können (physiologische Kompetenz), innerer Rückzug sich durch gesellschaftliche Integration verhindern oder lindern lässt (soziale Kompetenz)." (Pfäfflin-Müllenhoff: In: Köther 2005, S. 643)
Kruse definiert Kompetenz als "die Fähigkeit eines Menschen zur Aufrechterhaltung oder Wiedererlangung eines selbständigen, aufgabenbezogenen und sinnerfüllten Lebens in einer anregenden, unterstützenden und die selbstverantwortliche Auseinandersetzung mit Aufgaben und Belastungen fördernden Umwelt." (Fenchel, Brandenburg zit. Kruse (1966):In: Zimber, Weyerer 1999, S. 27)
Lehr ist folgender Meinung: "Altern wird nicht mehr als ein eindimensionaler biologischer Vorgang verstanden, der alle Menschen auf gleiche Weise mit zunehmendem Lebensalter beeinträchtigt, sondern Altern wird als mehrdimensionaler Prozeß konzipiert, auf den unterschiedliche Faktoren Einfluß nehmen." (Lehr 1996: In: Zimber, Weyerer 1999, S. 26)
Dieser kurze Auszug soll verdeutlichen, dass Altern von vielen Faktoren beeinflusst wird. Auch die Begleitung, Betreuung und Pflege von Menschen mit Demenz muss von dieser Betrachtungsweise ausgehen. Die medizinische Sichtwiese "alle Verhaltensweisen des Menschen mit Demenz beruhen auf einer organischen Schädigung des Gehirns" impliziert, dass der Betroffene seinem Schicksal unausweichlich ausgeliefert ist und somit keine Kompensationsmöglichkeit hat. In meinem Pflegealltag erlebe ich, dass Menschen mit Demenz Verhaltensweisen entwickeln, die als Kompensationsmöglichkeiten zur Bewältigung ihrer Situation angesehen werden müssen. Es gilt die Verhaltensweisen des Betroffenen als sinnvolles Verhalten wahrzunehmen und zu verstehen. Klaus Großjohann sagt Folgendes dazu:
"Das für uns unerklärliche Verhalten dementiell Erkrankter sollten wir nicht bloß als Verhaltensstörung stigmatisieren, sondern - so wie es z. B. die Engländer tun - als `herausforderndes Verhalten` annehmen und versuchen es zu verstehen." (Großjohann: In: Tackenberg, Abt-Zegelin 2000, S. 12)
Nach Zimber und Weyerer stehen gesundheitliche Gründe wie z. B. Sturz, Schlaganfall, Demenz, Geh- oder Sehbehinderungen usw. an erster Stelle für den Einzug in ein Altenwohnheim. An zweiter Stelle stehen Veränderungen im sozialen Netzwerk wie z. B. der Tod eines Ehe- oder Lebenspartners, an dritter Stelle schlechte Wohn- und Lebensbedingungen. Dabei wird die Übersiedlung in eine stationäre Einrichtung von den betroffenen Personen vielfach als persönlicher Misserfolg, bzw. als familiäres Versagen erlebt. (vgl. Zimber, Weyerer 1999, S. 34)
Kämmer und Schröder beschreiben, dass die Betroffenen den Einzug in ein Heim als Verminderung der Lebensqualität, als Beschränkung der Freiheit, einen Selbstwertverlust und als sozialen Abstieg erleben. Nach den beiden Autoren wirken sich diese Grundeinstellungen im Sinne einer Self-fullfilling-prophecy dementsprechend negativ auf ihre Wahrnehmung der neuen Umgebung und ihrer Lebensqualität aus. Als Folge des Heimeinzuges treten bei den Menschen vielfach Krisen auf, die sich in Verwirrtheitszuständen, Ängsten, depressiven Verstimmungen, in somatischen bzw. psychosomatischen Erkrankungen zeigen. Sozialer Rückzug und regressives Verhalten können dabei häufig beobachtet werden. (vgl. Kämmer, Schröder 2000, S. 17)
Nach Held und Ermini-Fünfschilling haben Menschen mit Demenzerkrankung grundsätzlich die gleichen Ansprüche wie alle anderen Bewohner eines Altersheimes. Sie unterscheiden sich aber vor allem dadurch, dass sie nur dann ihre Ansprüche und Bedürfnisse anmelden und stillen können, wenn man ihnen dabei hilft. (vgl. Held, Ermini-Fünfschilling 2004, S. 42)
Ich beschränke mich hier bewusst auf diesen kurzen Auszug. Die Beschreibung des Lebensraumes eines Menschen in einem Altersheim und dessen Auswirkungen würden weit über den Rahmen meiner Arbeit hinausgehen. Dieses Thema könnte meiner Meinung nach eine eigene Forschungsarbeit darstellen. Als weiterführende Literatur möchte ich auf die ethnologische Studie von Ursula Koch-Straube (1997) "Fremde Welt Pflegeheim" hinweisen. Sie gibt Einblicke in das Heimleben und deren Auswirkungen auf den alten Menschen.
Inhaltsverzeichnis
- 4.1 Demenz und Angst - Entwertung der Person
- 4.2 Demenz als psychiatrische Kategorie
-
4.3 Demenz vom Alzheimer-Typ
- 4.3.1 Definition
- 4.3.2 Epidemiologie
- 4.3.3 Äthiologie der Demenz vom Alzheimer-Typ
- 4.3.4 Hirnorganische Veränderungen bei der Demenz vom Alzheimer-Typ
- 4.3.5 Verlauf der Erkrankung - Allgemein
- 4.3.6 Medizinische Diagnostik der Demenzerkrankung
- 4.3.7 Psychologische Diagnostik
- 4.3.8 Therapieansätze bei Demenzerkrankungen aus medizinischer Sicht
- 4.4 Krankheitsverlauf und soziale Dimensionen der Erkrankung
- 4.5 Charakteristische Probleme bei Demenzerkrankung
- 4.6 Exkurs - Problematik der Diagnostik versus Bewältigungsstrategien
"Das Wort ‚Demenz' stammt vom lateinischen ‚dementia' und bedeutet so viel wie ‚ohne Geist' oder ‚ohne Verstand'." (Frühwald, Gatterer 2003, S. 5).
Die Definition charakterisiert typisch die auch heute noch vielfach vorherrschende Sichtweise über die Demenzerkrankung. Demenz ist ein "Tod, der den Körper zurücklässt". (Kitwood 2004, S. 20) Sie impliziert, der Mensch verliert seinen Geist, seinen Verstand, nur eine geistlose Körperhülle bleibt zurück. Vernunft und Verstand, auf die der Mensch besonders stolz ist, kommen dabei abhanden. Er verliert die Kontrolle über sich und wird von anderen abhängig.
Wie uns die demographischen Zahlen aufzeigen, ist die Anzahl der Erkrankten ständig im Steigen. Die Erkrankung kann jeden von uns treffen. Eine kausale Therapie steht zur Zeit nicht zur Verfügung. Kein Wunder, dass die Demenzerkrankung zum Angstthema unserer heutigen Gesellschaft geworden ist. Sie bedroht nicht nur den bisherigen Lebensentwurf des Einzelnen, sondern das gesamte gesellschaftliche Leistungsprinzip und hat zur Folge, dass in uns unbewusste Abwehrmechanismen aufgebaut werden. Wie die Geschichte aufzeigt, bestand und besteht in unserer Kultur schon immer die Tendenz, Menschen mit körperlicher und / oder geistiger Behinderung zu depersonalisieren.
Bytheway schreibt dazu: "Es wird ein Konsens geschaffen, in der Tradition verankert und in soziale Praktiken eingebettet, demzufolge die Betroffenen keine echten Personen sind. Anschließend kommt dann das Rationalisieren. Zeigen Menschen ein merkwürdiges Verhalten, so sind sie ‚vom Teufel besessen', ‚werden für die Sünden eines früheren Lebens bestraft', ‚haben ein kaputtes Hirn' oder ‚es gibt da eine Geisteskrankheit, deren Symptome in dem neuen Handbuch der Diagnostik genau beschrieben werden'. In der Verursachung dieser Entmenschlichung fließen mehrere Faktoren zusammen. Zum Teil entspricht sie zweifellos Merkmalen der Kultur als Ganzes: Wo Person sein weitgehend missachtet wird, laufen Machtlose Gefahr, besonders entwertet zu werden. Viele Gesellschaften einschließlich der unsrigen sind durchdrungen von einer Diskriminierung älterer Menschen, die diese als unfähig, hässlich und als Last kategorisiert und sie sowohl auf persönlicher als auch auf struktureller Ebene herabwürdigt." (Bytheway 1995: In: Kitwood 2003, S. 32)
Da in unserem Kulturkreis bereits alte Menschen diskriminiert werden, wie ergeht es erst Menschen mit Demenz? Menschen die angeblich ohne Verstand sind!
Tom Kitwood ist der Auffassung, dass die Ängste der Menschen vor einer Demenzerkrankung von zweierlei Art sind. Nach ihm fürchtet sich jeder Mensch davor gebrechlich und im hohen Maße abhängig zu werden. Kitwood weist darauf hin, dass die Ängste in einer Gesellschaft, die einen schwach ausgeprägten oder nicht vorhandenen Gemeinsinn haben, besonders stark ausgeprägt sind. Hinzu komme noch die Angst vor einen langen Sterbeprozess und dem Tod an sich, die durch den Kontakt mit älteren, schwachen und kranken Menschen ausgelöst werden, und so das Sicherheitsempfinden des Menschen bedrohen.
Kitwood ist auch der Ansicht, dass wir Ängste vor geistiger Instabilität in uns tragen. Die Angst vor Verwirrtheit, wahnsinnig und geistesgestört zu sein sei erschreckend und führe dazu, Abwehrformen zu entwickeln. Eine Abwehrform sieht Kitwood in der Entpersonalisierung des Menschen. Das Hauptproblem liege nicht darin, den Menschen mit Demenz zu verändern, sondern sich über die eigenen Ängste und Formen der Abwehr hinauszubewegen und eine echte Begegnung mit diesen Menschen einzugehen. (vgl. Kitwood 2004, S. 34)
Dietmut Niedecken geht in ihrem Buch "Namenlos - Geistig Behinderte verstehen" einen Schritt weiter. Ihr psychoanalytischer Diskurs zeigt Widerstände und Abwehrmechanismen der Gesellschaft im Zusammentreffen mit Menschen mit geistiger Behinderung auf. Nach Niedecken handelt es sich bei geistiger Behinderung nicht bloß um ein medizinisches Schicksal, sondern um ein kulturelles Problem. Nach ihr lösen Menschen mit geistiger Behinderung in uns Angst aus, da ihnen etwas Essentielles fehlt, um in unserer Gesellschaft überleben zu können.
"...es fehlt die körperliche und geistige Unversehrtheit und volle Leistungsfähigkeit. Das macht abhängig - eine bedrohliche, ja, wie unsere Geschichte zeigt, eine lebensbedrohliche Lage. Der Umwelt (unserer Welt) ohnmächtig ausgeliefert zu sein. Damit wollen wir nichts zu tun haben. Zu sehr rührt es an unsere unterschwellige Angst zu versagen, unseren ‚Mann' nicht stehen zu können, selbst abhängig zu werden, ohnmächtig, angewiesen auf die Gnade unserer wenig gnadenvollen Welt; ausgeliefert einem Betrieb, der Menschen entklassifiziert nach ihrer Verwertbarkeit in der Produktionsmaschinerie. Die Abwehr in der Betonung des Anders-Seins gründet also in der Angst durch das Siebmaß der Normalität durchzufallen." (Niedecken 1998, S. 24). Niedecken zitiert in diesem Zusammenhang Maud Mannoni, die lange Zeit die einzige psychoanalytische Autorin war, die sich intensiv mit geistiger Behinderung auseinandergesetzt hat: Diese meint dazu: "Zunächst und offensichtlich geht es wohl um die Angst, selbst zu Versagern zu werden, wenn wir uns mit den ‚Versagern' in dieser Gesellschaft auseinandersetzen. ...Wir die Normalen, kommen selbständig im Leben zurecht, sind effektiv in unserem Tun, welches uns das Überleben in der Gesellschaft sichert. Genau das ist ‚diesen' Menschen nicht möglich. Sie sind sichtbar Abhängige, also gelten sie als Unmündige. Unser Verhältnis zu ihnen ist bestimmt vom Anderssein oder vielmehr: von unserer Betonung dieses Andersseins. Das Anderssein muss um jeden Preis verteidigt werden." (Mannoni 1982, S. 10)
Um die Angst abwehren zu können, entwickeln sich unbewusst Phantasmen. Phantasmen sind nach Erdheim "...Instrumente der Unbewusstmachung von gesellschaftlichen Herrschafts- und Unterdrückungsstrukturen. Sie setzen sich über die Köpfe einzelner hinweg durch und sorgen dafür, dass bestimmte Mechanismen von einem Schein von Natur umstrahlt sind, der diese Normen gegen Verlust und Eingriffe absichert." (Erdheim 1982: In: Niedecken 1998, S.42)
Niedecken schreibt dazu: "Phantasmen bieten daher in einem gewissen Ausmaß Erleichterung und Stabilisierung. Mit dem Phantasma sieht alles so aus, als müsse es so sein, selbstverständlich, ohne Bedeutung, reine Natur, Schicksal, unabänderlich und unhinterfragbar." (Niedecken 1998, S. 102)
Die Angst der Angehörigen vor der Demenzerkrankung erlebe ich im Rahmen meines praktischen Unterrichts immer wieder. Mit Fortschreitung der Erkrankung schränken die Angehörigen ihre Besuche beim Bewohner ein. Den Ehepartner, die Mutter, den Vater "so zu sehen" ist für viele unerträglich und führt häufig dazu, dass die Besuche mit der Begründung "die Hirnschädigung ist schon so weit fortgeschritten", "er/sie erkennt mich eh nicht mehr", "er/sie bekommt nichts mehr mit", eingestellt werden. In diesem Zusammenhang möchte ich zwei erlebte Situationen aufzeigen:
Als ich Frau H. 42 Jahre alt das erste Mal sah, löste sie in mir eine tiefe Betroffenheit aus. Stark abgemagert lag sie mit Magensonde, Inkontinenzeinlage in Embryonalhaltung in ihrem Bett. Sie wimmerte vor sich hin, ihr Blick war ausdruckslos. Es schien so, als wäre sie dieser Welt "entrückt". Meine Betroffenheit löste in mir den Gedanken aus "hoffentlich ergeht es mir nicht so". Die anwesende Stationsleiterin nahm meine Ergriffenheit wahr und berichtete mir später über die Situation der Bewohnerin.
Frau H. ist verheiratet, hat zwei erwachsene Söhne und lebt bereits das dritte Jahr im Heim. Durch das rasche Fortschreiten der Erkrankung und der Berufstätigkeit der Angehörigen waren diese mit der Betreuung zu Hause rasch überfordert. Zunächst kamen die Angehörigen noch regelmäßig auf Besuch. Als sich aber der geistige Zustand verschlechterte, kamen sie immer seltener. Das Pflegeteam nahm die Situation wahr und bat die Angehörigen um ein Gespräch. In diesem erfuhren sie, dass die Besuche beim Ehemann und den Söhnen massive Angst auslöse. "Zu erleben, wie die Frau, die Mutter den Verstand verliere und diese völlig abhängig mache, sei für sie kaum zu ertragen. Auch zu wissen, dass die Erkrankung eine erbliche Komponente hätte, verstärke ihre Angst." Trotz des Gespräches wurden die Besuche immer weniger, bis sie schließlich ausblieben. Als Begründung gaben die Angehörigen an, "dass es keinen Sinn mehr mache die Ehefrau, die Mutter zu besuchen, da sie überhaupt nichts mehr mit bekäme. Für sie wäre es nicht mehr die Gattin, die Mutter, wie sie sie einmal gekannt hatten."
Frau K. lebt ebenfalls in einem Altersheim und erkennt ihren Ehemann nicht mehr. Sie kann nicht mehr sprechen, hat Schluckstörungen, ist inkontinent, leidet unter starken Kontrakturen (Fehlstellungen der Gelenke) und knirscht mit den Zähnen. Frau K. ist völlig pflegeabhängig. Der Ehegatte leidet massiv unter "dem Zustand" seiner Frau. Obwohl er der Meinung ist, dass seine Frau "nichts mehr mitbekommt", kommt er jeden Tag, um ihr das Abendessen einzugeben. Durch die Schluckstörung von Frau K. ist es schon öfters zu problematischen Situationen gekommen. Aus diesem Grund erwägt das Pflegeteam immer wieder den Einsatz einer Magensonde. Aus Gesprächen mit Herrn K. wissen sie aber, dass er die Besuche einstellt, wenn Frau K. eine Magensonde hat. Herr K. ist der Auffassung, dass es dann keinen Sinn mehr macht, seine Frau zu besuchen. Ab diesem Zeitpunkt "vegetiere sie nur noch dahin". Nach dem Besuch des Ehemanns beobachten aber die Pflegekräfte, dass Frau K. entspannter ist und das Zähneknirschen nicht mehr so ausgeprägt ist. Daher sind sie der Meinung, dass Frau K. ihren Mann positiv wahrnimmt. Dies ist auch der Grund, warum sie das Legen der Magensonde möglichst hinauszögern. Dem Team ist das Spannungsfeld der Situation bewusst. Auf der einen Seite spüren sie, dass sich der Besuch des Ehemannes positiv auf Frau K. auswirkt, auf der anderen Seite die Überlegung steht, wie lange der Bewohnerin das "Verschlucken" noch zugemutet werden kann.
Protokolle aus meinem Berufsalltag
Beide Situationen verdeutlichen, dass der Verlust unseres Verstandes in uns massivste Angst auslöst. Damit wir dieser entgegenwirken können, müssen wir sie, wie in diesen beiden Fällen meiden, bzw. die betroffenen Menschen depersonalisieren.
In diesem Abschnitt stelle ich den medizinischen Aspekt der Demenzerkrankung vor. Da er aber nicht der Schwerpunkt meiner Arbeit ist, gebe ich nur eine Übersicht über die Einteilung, Ursachen und Behandlung der Erkrankung. Ausführlicher stelle ich den Krankheitsverlauf und die damit verbundenen sozialen Dimensionen für den Betroffenen und der Angehörigen dar.
4.2.1.1 Erstmalige Beschreibung des Begriffes Demenz
Die französischen Forscher Pinel (1745-1826) und Esquiol (1772-1840) verwendeten als erste den Begriff Demenz. Unter diesem Begriff wurden die durch Gehirnschädigungen hervorgerufene mentalen Beeinträchtigungen und die Idiotie beschrieben. Als "senile Demenz" wurde von ihnen die progressive Verschlechterung des Gehirnzustandes im Alter angesehen. Heute wird der Begriff "Demenz" in der Fachliteratur als ein Überbegriff für eine Reihe von Symptomen verwendet. (vgl. Feil 2005, S. 41f)
4.2.1.2 Definition der Demenz nach der Diagnostik im DSM IV
Nach dem Diagnoseglossar DSM-IV (Diagnostisches und Statistisches Manual Psychischer Störungen) der amerikanischen Psychiatervereinigung ist das Hauptmerkmal einer Demenz "... die Entwicklung multipler kognitiver Defizite, wobei eine Gedächtnisstörung und mindestens eine der folgenden kognitiven Einbußen vorhanden sein müssen: Aphasie, Apraxie, Agnosie oder eine Beeinträchtigung der Exekutivfunktionen. Die kognitiven Beeinträchtigungen müssen schwer genug sein, um eine Beeinträchtigung des beruflichen oder sozialen Leistungsniveaus darzustellen." (Saß, Wittchen, Zaudig 1998, S. 175)
Bei einer Aphasie handelt es sich um Einbußen in der Sprachfunktion, bei einer Apraxie ist die Fähigkeit zur Ausführung motorischer Aktivitäten beeinträchtigt, obwohl Motorik, Sensorik und Aufgabenverständnis nicht beeinträchtigt sind. Eine Agnosie liegt vor, wenn Fehler beim Wiedererkennen oder Identifizieren von Objekten, trotz intakter sensorischer Funktionen gemacht werden. Die Exekutivfunktionen beinhalten die Fähigkeit zu abstraktem Denken und zur Planung, Initiierung, Fortführung, Kontrolle und Unterbrechung komplexer Verhaltensweisen. (vgl. ebd. 1998, S. 176f)
4.2.1.3 Definition der Demenz nach WH0 gemäß ICD - 10
Die ICD-10 (Internationale Klassifikation psychischer Störungen) Klassifikation der Weltgesundheitsorganisation definiert Demenz folgendermaßen: "Das dementielle Syndrom, als Folge einer Krankheit des Gehirns, verläuft gewöhnlich chronisch oder fortschreitend unter Beeinträchtigung vieler höherer kortikaler Funktionen
Bei der Demenz kommt es zur Abnahme des Gedächtnisses und des Denkvermögens mit beträchtlicher Beeinträchtigung der Aktivitäten des täglichen Lebens. Die Störung des Gedächtnisses beeinträchtigt typischerweise Aufnahme, Speichern und Wiedergabe neuer Information. Früher gelerntes und vertrautes Material kann besonders in den späteren Stadien ebenfalls verloren gehen. Demenz ist mehr als eine Gedächtnisstörung: Es besteht auch eine Beeinträchtigung des Denkvermögens, der Fähigkeit zu vernünftigen Urteilen und eine Verminderung des Ideenflusses. Die Informationsverarbeitung ist beeinträchtigt. Für den Betroffenen wird es immer schwieriger, sich mehr als einem Stimulus gleichzeitig aufmerksam zuzuwenden, z. B. an einem Gespräch mit mehreren Personen teilzunehmen; der Wechsel der Aufmerksamkeit von einem Thema zum anderen ist erschwert.
die erwähnten Symptome und Störungen müssen mindestens sechs Monate bestanden haben." (Dilling, Mombour, Schmidt 1993, S. 61)
In der Vergangenheit wurde Demenz als fortschreitende, irreversible Erkrankung des Gehirns angesehen. Sowohl die DSM-IV und ICD-10 Definition beschreiben heute, dass die Erkrankung progredient verlaufen, auf einem bestimmten Niveau stehen bleiben oder sich zurückbilden kann. Die Reversibilität der Demenz beruht vor allem auf der zugrunde liegenden Äthiologie, sowie der Zugänglichkeit und rechtzeitigen Anwendung einer wirksamen Behandlung. (vgl. Saß, Wittchen, Zaudig 1998, S. 179)
Zwischen den Klassifikationsformen gibt es kaum Unterscheidungen. Eine Unterscheidung liegt darin, dass die Störungen und Symptome bei der ICD-10 Klassifikation mindesten sechs Monate vorliegen müssen, um von einer Demenzerkrankung sprechen zu können. Beide, sowohl die ICD-10 als auch die DSM-IV Klassifikation führen die Demenzerkrankung und deren Beeinträchtigungen in sozialen, beruflichen und anderen wichtigen Funktionsbereichen nur auf eine gravierende organische Hirnschädigung zurück. Der Zusammenhang zwischen psychosozialen Faktoren und Erkrankung wird bei beiden negiert.
Die Prävalenz ist wie in der folgenden Tabelle ersichtlich, eindeutig altersabhängig.
Tabelle 1: Auftretenshäufigkeit von Demenzerkrankungen bezogen auf das Alter (Bickel 2001: In Lind 2003, S. 37)
|
Altersgruppe in Jahren |
Mittlere Prävalenzrate von Demenzerkrankungen in % |
|
65 - 69 |
1, 2 |
|
70 - 74 |
2,8 |
|
75 - 79 |
6,0 |
|
80 - 84 |
13,3 |
|
85 - 89 |
23,9 |
|
90 + |
34,6 |
Das Auftreten einer Demenz vor dem 65. Lebensjahr ist sehr gering. Die Prävalenzrate liegt im Altersbereich zwischen dem 45. und dem 65. Lebensjahr bei 0,1%. Da Frauen eine höhere Lebenserwartung haben, ist ihre Wahrscheinlichkeit an einer Demenz zu erkranken höher als bei Männern. (vgl. Skaog. et al., 1993: In: Kitwood 2004, S. 52)
Hinsichtlich ihrer Grunderkrankung werden Demenzen in zwei Gruppen unterteilt:
4.2.3.1 Primäre Demenzen
Hier liegt eine hirnorganische Erkrankung vor, d. h. die Krankheitsursache liegt im Gehirn selbst.
4.2.3.1.1 Einteilung der primären Demenzen
-
Degenerative Demenzen
-
Vaskuläre Demenzen (Multiinfarktdemenzen)
-
Mischformen von degenerativen Demenzen und vaskulären Demenzen
-
Demenzen unterschiedlicher Äthiologie
Die häufigste aller degenerativen Demenzen ist die Demenz vom Alzheimer-Typ. Sie hat einen Anteil von etwa 60%. Weitere degenerative Demenzen sind u. a. Morbus Pick und die Frontallappendemenz.
Die vaskulären Demenzen haben ihre Ursache in kleinen "...häufig aufeinander folgenden Hirninfarkten oder Veränderungen der Mikrozirkulation im Bereich der kleinsten Gefäße, die zu gefäßbedingten Erweichungen des Marklagers führen." Die Häufigkeit dieser Demenzform liegt bei etwa 15 %. (Zaudig 1995: In: Lind 2003, S. 34)
Bei der Mischform der Demenz vom Alzheimer-Typ und vaskulärer Demenz liegen gleichzeitig ein degenerativer Abbau bestimmter Hirnregionen und Hirninfarkte vor. Ihr Anteil liegt bei ungefähr 15 % der primären Demenzen. (ebd. S. 34f)
Andere Ursachen für das Entstehen einer Demenz:
-
Infektionen des zentralen Nervensystems
-
Schädel-Hirn-Traumen
-
Hirntumore
-
Systemerkrankungen: Chorea Huntington, Parkinson-Krankheit, Lewy-Körperchen-Demenz, Creutzfeldt-Jacob-Erkrankung
-
chronischer Alkohol- und Drogenabusus
Der Krankheitsanteil dieser Demenzformen liegt bei etwa bei 10%. (vgl. Hinterhuber, Fleischhacker 1997, S. 26)
4.2.3.2 Sekundäre Demenzen
Hier treten demenz-ähnliche Symptome auf, die im Zusammenhang mit der körperlichen Gesundheit stehen. So kann es z. B. bei einer akuten Pneumonie zu toxischen Verwirrtheitszuständen kommen. Ebenso können Infektionen, wie Harnwegsinfekte, die oft übersehen werden, demenz-ähnliche Symptome hervorrufen. Verwirrtheit kann aber auch mit einer unzureichenden Ernährung und einem damit verbundenen Vitamin-B12-Mangel in Verbindung gebracht werden. Ein relativ häufiges Problem stellen Störungen des Hormonhaushaltes wie die herabgesetzte Schilddrüsenfunktion dar. Als eine weitere Ursache kann eine chronische Obstipation angesehen werden. Toxisches Material das normalerweise über den Darm ausgeschieden wird, wird hier resorbiert und führt zu Verwirrtheitszuständen. Weiters können Herz-Kreislauf-Insuffizienz, Stoffwechselstörungen, Anämie, Sauerstoffmangel, Elektrolytverschiebungen, Nierenfunktionsstörungen, Auslöser für Verwirrtheitszustände sein. Ebenso kann eine Depression beim alten Menschen Demenzsymptome hervorrufen, da diese oft mit einem Abbau der geistigen Fähigkeiten einhergeht. Da die Diagnosestellung Demenz oder Depression relativ schwer ist, wird vielfach eine Depression übersehen. Mögliche Hinweise auf eine Depression ergeben sich hier aus den täglichen Aktivitäten. Während Menschen mit einer Depression eher morgens langsam und verwirrt sind und sich abends die Leistungsfähigkeit verbessert, kommt es bei Menschen mit Demenz mit fortschreitendem Tagesverlauf zu einer Verschlechterung der Symptome.
Auch Beeinträchtigungen der Sinnesorgane können Symptome der Demenz vortäuschen. Liegt z. B. eine Hörminderung vor, ist die Folge, dass der Mensch in seinen sozialen Kontakten beeinträchtigt ist und immer weniger kommuniziert. Körperliche Schmerzen und hier besonders die chronischen Schmerzen, unter denen ältere Menschen oft leiden, bewirken zwar keine Verwirrtheitszustände, jedoch nimmt der Umgang mit Schmerz sehr viel Lebensenergie und lenkt den Menschen von den Lebensaktivitäten ab. Ist die Person nicht in der Lage Schmerzen verbal auszudrücken, wird das Verhalten oft fehlinterpretiert. Auch ausklingende Anästhetika nach einer Operation lösen immer wieder Verwirrtheitszustände bei älteren Menschen aus, bzw. verschlechtern eine bestehende Demenz. Ebenso ist heute bekannt, dass chronische Verwirrtheitszustände durch die Anschoppung oder Akkumlierung, d. h. einer sich über einen längeren Zeitraum hinweg aufbauende Überdosierung von Medikamenten ausgelöst werden können.
Die Auftretenshäufigkeit der sekundären Demenzen liegt bei etwa 10 bis 20 % der Demenzen. Werden die auslösenden Faktoren beseitigt bzw. behandelt, führt dies in der Regel zum Verschwinden der Demenzsymptome.
1906 beschrieb der deutsche Neuropathologe Alois Alzheimer (1864-1915) auf einem wissenschaftlichen Kongress in Tübingen erstmals eine geistige Erkrankung, die er fünf Jahre davor bei der 51 jährigen Auguste D. vorfand. Die Erkrankung ging vor allem mit Stimmungsschwankungen und schwerem Gedächtnisverlust einher. Auguste D. war in der Frankfurter "Anstalt für Irre und Epileptische" verwahrt und sagte in klaren Momenten über ihre Erkrankung: "Ich habe mich sozusagen verloren." Als Auguste D. 1906 verstarb, untersuchte Alzheimer ihr Gehirn und entdeckte dort klumpen- und fadenförmige Gebilde. In diesen vermutete Alzheimer die Ursache der Persönlichkeitsveränderungen und bald war die Erkrankung als Morbus Alzheimer bekannt. (vgl. Weidenhofer 2004, S. 24)
Nach der Alzheimer`s Disease Society ist "...die Alzheimer-Krankheit eine körperliche Erkrankung. Die geistigen und emotionalen Symptome sind ein direktes Ergebnis einer Reihe katastrophaler Veränderungen im Gehirn, die zum Absterben von Hirnzellen führen. Die Degeneration ist irreversibl." (Alzheimer`s Disease Society 1996: In: Kitwood 2004, S. 61)
Nach Hinterhuber und Fleischhacker ist die Demenz vom Typ-Alzheimer, eine primär degenerative Erkrankung des Gehirns, mit charakteristischen neuropathologischen und neurochemischen Veränderungen. Der Beginn ist schleichend, der Verlauf langsam progredient. Beginnt die Erkrankung im mittleren Lebensalter oder früher, so spricht man von einer Alzheimer-Erkrankung mit präsenilem Beginn. Die meisten Erkrankungen treten ab dem 65. Lebensjahr auf - Alzheimer-Erkrankung mit senilem Beginn.
Synonyme: Senile Demenz, präsenile Demenz, Morbus Alzheimer, Demenz des Alzheimer-Typs (DAT). (vgl. Hinterhuber, Fleischhacker 1997, S. 28)
Morbus Alzheimer ist die häufigste Form der Demenz. Durch die zunehmende Überalterung der Gesellschaft kommt es zum Ansteigen der Erkrankung. Weltweit leiden etwa zwanzig Millionen Menschen an dieser Krankheit. Sie trifft etwa vierzig Prozent aller über Achtzigjährigen und stellt eine ungeheuerliche Anforderung an das Gesundheitswesen dar.
Die Ursachen für die Demenz vom Alzheimer-Typ sind noch unbekannt. Heute werden vor allem genetische und virale Ursachen diskutiert. (ebd. S. 29)
4.3.3.1 Genetische Äthiologie
Die genetische Forschung hat der Erkrankung in den letzten Jahren besondere Aufmerksamkeit gewidmet. Andrea Capstick (1995) lieferte dazu eine kurze Übersicht. Das von ihr dargestellte Bild hat sich bis heute nicht verändert. Nach Capstick wird angenommen, dass es auf Grund der Genetik zwei Hauptkategorien der Alzheimer-Erkrankung gibt.
Die erste Hauptkategorie ist sehr selten und betrifft nach ihren Angaben nur ein paar tausend Familien. Bei dieser Kategorie wird behauptet, es läge eine "Genetik der Unausweichlichkeit" vor, d. h. es gilt als sicher, dass bei einer Person, welche eine Kopie des "fehlerhaften" Gens von einem Elternteil vererbt bekommt, eine Alzheimer-Erkrankung auftritt. Vorausgesetzt er lebt lange genug. Die daran beteiligten Gene liegen auf den Chromosomen 21, 14 und 1. Tritt die Erkrankung z. B. zwischen dem 40. bis 45. Lebensalter auf, so ist bekannt, dass das Chromosom 14 betroffen ist. Zum Nachweis einer genetischen Verursachung müsste nach Capstick aber aufzeigt werden, dass das "fehlerhafte" Gen in jeder Person vorliegt, die die Erkrankung entwickelt und dass es in keiner Person vorliegt, die sie nicht entwickelt.
Die zweite Kategorie beruht auf der "Genetik der Wahrscheinlichkeit". Hier wird angenommen, dass bei einer Person, welche mit einer gewissen Variante oder einer Kombination von Varianten eines Gens, eine erhöhte Wahrscheinlichkeit besteht, eine Alzheimer-Erkrankung zu bekommen. Das fehlerhafte Gen wurde hier auf dem Chromosom 19 lokalisiert und betrifft vor allem Erkrankungen um das 60. Lebensjahr und darüber. Capstick ist der Auffassung, dass es nicht relevant sei auszusagen, mit welchem Prozentsatz das Individuum die Wahrscheinlichkeit einer genetisch bedingten Erkrankung in sich trägt. (vgl. Capstick 1995: In: Kitwood 2004, S. 56f)
Die zentrale Frage sei: "Was unterscheidet diejenigen, die eine Krankheit entwickeln, von denen, die dies nicht tun, wenn man berücksichtigt, dass alle die relevante genetische Kombination tragen." (ebd. 1995: In: Kitwood 2004, S. 57)
Nach Harry Cayton, geschäftsführender Direktor der English Alzeimer`s Disease Society treten durch die genetischen Entdeckungen enorme ethische Probleme auf, denn sie löst bei den Betroffenen vor allem Ängste aus. Wie mit diesen umgegangen werden soll, bzw. wie die Menschen zu beraten sind, ist offen. Die Forschung beziehe sich vorwiegend auf genetische Entdeckungen und kaum auf effiziente genetische Behandlungsmöglichkeiten. Den Betroffenen wird impliziert, dass durch die Aufdeckung der genetischen Grundlage der Erkrankung auch bald ein Heilverfahren in Entwicklung sei. Dies sei aber ein Trugschluss und löse nur eine unrealistische Hoffnung auf Heilung aus. (vgl. Cayton 1995: In: Kitwood 2004, S. 58)
4.3.3.2 Virale Genese
Durch die Ähnlichkeit der Erkrankung mit der Demenz der Creutzfeldt-Jakob-Erkrankung wird eine virale Genese in Zusammenhang gebracht.
Als Risikofaktoren für das Auftreten einer Demenz vom Alzheimer-Typ gelten heute das höhere Lebensalter, der Nachweis von Sekundärerkrankungen in der Familie, in der Vergangenheit erlittene Schädel-Hirn-Traumata, Schilddrüsenerkrankungen, Depressionen Nach Hinterhuber und Fleischhacker scheinen genetische, biographische und Umweltfaktoren in noch nicht bekannter Wechselwirkung das Auftreten der senilen Demenz des Alzheimer-Typs zu verursachen. (vgl. Hinterhuber, Fleischhacker 1997, S. 29)
An den Verbindungsstellen der Nervenzellen - Synapsen und außerhalb der Zellen kommt es zu Veränderungen, die zu einer zunehmenden Funktionseinschränkung der Zellen führen. Die von Alois Alzheimer entdeckten Klumpen (Plaques) und Fasern (Neurofibrillen) spielen dabei eine wesentliche Rolle. Der Abbau beginnt in den Schläfenlappen, die für Gedächtnisleistungen, Erinnerungen an Fakten und Ereignisse von Wichtigkeit sind. Die Schädigung der Nervenzellen geht von körpereigenen Eiweißstoffen aus, die für die Stoffwechselvorgänge im Gehirn gebraucht werden. Sie werden ständig verändert, abgebaut, wiederhergestellt und von einem Ort zum anderen transportiert und übernehmen dadurch Regulationsfunktionen für die Nervenzellen und Stoffwechselvorgänge. Man vermutet, dass es durch einen Defekt in der Chemie des Gehirns dazu kommt, dass ein kleines Eiweißmolekül, das Amyloid, nicht ordnungsgemäß entsorgt wird und sich dadurch im Gehirn anreichert. Amyloid ist am Vorgang des Denkens, des Lernens und des Vergessens beteiligt. Mit den Jahren versteinert sich das Amyloid und führt zu nicht wieder auflösbaren Verklumpungen, die sich mit dem Gehirngewebe verkleben und die Nervenzellen an der Signalübertragung hindern, bis diese schließlich untergehen. Trotz des Wissens über die Ablagerungen in der Hirnrinde, sind diese nicht die eigentliche Krankheitsursache.
Neurofibrillen sind Ablagerungen aus verklumptem so genanntem Tau-Protein in den Nervenzellen des Gehirns. Mikroskopisch sind diese als Faserbündel sichtbar. Aus diesem Grund werden sie auch als "Fibrillen" oder Tangles" (englisch "Gewirr") bezeichnet. Die Neurofibrillenbündel und die amyolidhaltigen Plagues treten auch im gewissen Ausmaß im Rahmen des normalen Alterungsprozesses im Gehirn auf. Bei der Alzheimer-Krankheit kommen sie aber in einer größeren Dichte vor und treten in bestimmten Hirnarealen auf. Das Zusammenspiel sowohl der Plaques als auch der Fibrillen, dürfte für die Veränderungen des Gehirns eine gravierende Rolle spielen. Weiters kommt es bei der Erkrankung zur Veränderung des Überträgerstoffes Acetylcholin. Acetylcholin ist eine chemische Substanz, die für die Signalübertragung zwischen den Nervenzellen an deren Verbindungsstellen (Synapsen) wichtig ist. Der Mangel dieses Stoffes führt zu Lern- und Erinnerungsstörungen. Eine weitere Rolle bei der Entstehung dieser Demenzform spielt der Neurotransmitter Glutamat. Glutamat steuert 70 % der Nervenzellen und sorgt beim gesunden Menschen dafür, dass Lern- und Gedächtnisvorgänge stattfinden können. Die Glutamatproduktion ist jedoch ständig erhöht und führt dazu, dass die Nervenzellen der ständigen Überreizung nicht standhalten können und dadurch letztlich absterben. Weiters ist auch von einer zunehmenden Schädigung oder Veränderung von Funktionsabläufen an der Außenhaut von Nervenzellen im Gehirn (Zellmembran) auszugehen. Inwieweit diese Veränderungen primäre oder auslösende Krankheitsprozesse sind oder zum Teil Folge der Primärerkrankung sind, ist immer noch unklar. In jedem Fall ist davon auszugehen, dass all diese Veränderungen in einer starken Wechselbeziehung miteinander stehen. Aus diesem Grund hat auch eine Beeinflussung jeder Veränderung, einen Einfluss auf das Krankheitsgeschehen oder auf die Entwicklung der Erkrankung insgesamt. (vgl. Weidenfelder 2004, S. 21f)
Die Hirnrinde ist vom degenerativen Abbauprozess am meisten betroffen. Bis zu 30% der Neuronen können in diesem Hirnareal absterben. Als weitere Folge kommt es zum Schwund der Hirnmasse (Hirnatrophie), vorwiegend im temporalen und frontalen Bereich der Großhirnrinde. Die Hirnatrophie zeigt sich vor allem durch eine Verschmälerung der Hirnrinde und Ausweitung der Hirnrindenfurchen (vgl. Lind 2003, S. 36).
Die Demenzerkrankung vom Typ-Alzheimer hat einen sehr langen Verlauf. Von den ersten krankhaften Veränderungen in bestimmten Hirnrealen bis zum Tod des Erkrankten können etwa 30 Jahre vergehen. Etwa 20 Jahre verläuft die Erkrankung recht unauffällig und es treten nur leichte kognitive Beeinträchtigungen beim Betroffenen auf, die schwer von altersbedingten, nicht krankhaften Gedächtniseinschränkungen abzugrenzen sind. Aus diesem Grund wird die Alzheimer-Krankheit auch als "Schwellenkrankheit" bezeichnet. (Kurz 1995: In: Lind 2003, S. 36)
Die typischen Symptome der Erkrankung wie Gedächtniseinbußen, Verwirrtheit und Desorientiertheit treten erst dann auf, wenn bestimmte Hirnareale so degeneriert sind, dass andere Hirnbereiche diese nicht mehr kompensieren können. Im Verlauf der Erkrankung werden auch tiefliegende Anteile des Gehirns u. a. Teile des limbischen Systems, besonders die Hippokampusformation betroffen. Der Hippokampus ist für das Kurzzeitgedächtnis zuständig. Schädigungen in diesem Bereich bewirken, dass Kurzzeitgedächtnisleistungen nicht mehr möglich sind. (vgl. Lind 2003, S. 36)
Nach Ausbruch der Erkrankung beträgt die durchschnittliche Lebensdauer bei der präsenilen Demenz 8 bis 10 Jahre, bei Personen zwischen dem 65. und 80. Lebensjahr durchschnittlich 5 bis 8 Jahre und bei Menschen über 80 Jahren etwa 5 Jahre. (vgl. Zaudig 1995: In: Lind 2003, S. 37)
Die Diagnose Demenzerkrankung, insbesondere der Demenz vom Alzheimer-Typ wird durch ein Ausschlussverfahren gestellt. Der Reihe nach werden verschiedene Ursachen für eine Demenz geprüft und ausgeschlossen. Die Anamnese ist der Ausgangspunkt der Diagnostik. Als das wichtigste diagnostische Kriterium gilt die Störung des Gedächtnisses. Sie betrifft die Aufnahme, das Speichern, und die Wiedergabe neuer Informationen. Erst im späteren Stadium kommt es zum Verlust von früher gelernten, länger vertrauten Gedächtnisleistungen. Neben der nachweisbaren Beeinträchtigung des Kurz- und Langzeitgedächtnisses muss nach dem Diagnoseglossar DSM-IV zumindest eines der folgenden drei Merkmale vorliegen:
1. Beeinträchtigung des abstrakten Denkvermögens
2. Beeinträchtigung des Urteilsvermögens
Störung höherer kortikaler Funktionen wie:
-
Störung der Sprache
-
Unfähigkeit motorische Aktivitäten auszuüben, trotz intakter Motorik
-
Unfähigkeit, Gegenstände zu erkennen und zu benennen, trotz intakter sensorischer Funktionen
-
Das Unvermögen konstruktive Aufgaben (z.B. verschiedene geometrische
Figuren nachzuzeichnen, oder Blöcke zusammenzusetzen) zu lösen
3. Persönlichkeitsveränderungen (Veränderung oder einseitig Ausprägung
bestehender Persönlichkeitszüge).
Neben diesen Merkmalen müssen auch soziale Alltagsaktivitäten und persönliche Beziehungen zu anderen Menschen deutlich beeinträchtigt sein. Die Anamnese beinhaltet daher Fragen zum Beginn der Beschwerden, Symptome, Verlauf, familiärer Belastungen usw.. Da die Mitarbeit des Betroffenen in der Anamneseerhebung oft erschwert ist, werden Familienmitglieder miteinbezogen. Zur Diagnosestellung erfolgt weiters eine internistische, neurologische und psychiatrische Untersuchung einschließlich EEG, EKG und Blutanalysen. Als bildgebendes Verfahren wird die Computertomographie bzw. Magnetresonanztomographie eingesetzt. Mit der Positronen-Emissions-Tomographie und der Single-Photon-Emissions-Computertomographie können die Durchblutung, der Stoffwechsel, die Rezeptorendichte und die Aktivität von Gehirnarealen untersucht werden. Diese ergeben vor allem Hinweise zur Vertiefung der Diagnose. Eine Liquoruntersuchung kann den Nachweis von bestimmten Eiweißen, die bei einer Alzheimererkrankung vermehrt vorkommen, erbringen. Einen sicheren Labortest über den Nachweis der Alzheimer-Krankheit gibt es jedoch nicht. Genetische Untersuchungen können zu einer besseren Frühdiagnostik beitragen. Da es aber für die genetische Veranlagung keine entsprechende Behandlungsmethode gibt, sind diese nur von geringer Bedeutung.
Ein wesentlicher Faktor in der Früherkennung der Demenzerkrankung stellt die psychologische Diagnostik dar. Diese Untersuchungen ermöglichen:
-
eine Abgrenzung zwischen "normalem" und krankhaftem" geistigen Abbau im Alter
-
eine Bestimmung des Schweregrades der Demenz
-
eine Abgrenzung zur Depression
-
eine Grundlage anzuwendender Therapien und geistiger Trainingsprogrammen
-
eine Überprüfung der Wirksamkeit solcher Behandlungen
-
eine Erkenntnis über den Verlauf der Erkrankung
Die psychologischen Tests wie z. B. der Mini-Mental-State-Fragenborgen bestehen meist aus verschiedenen Fragen zur Orientierung (zeitlich, örtlich, zur Situation und zur eigenen Person), aus Gedächtnisaufgaben, Aufgaben in Rechnen, Schreiben, Zeichnen, zu Verständnis und Auffassung, zur Konzentrationsfähigkeit, über logisches Denken und die Geschwindigkeit der Denkabläufe. Für die Beantwortung der richtigen Fragen erhält der Betroffenen eine bestimmte Punkteanzahl. Mit Fortschreiten der Erkrankung kommt es zu einer Verschlechterung der Punkteanzahl. Weiters wird die Fähigkeit alltägliche Verrichtungen (Alltagsfertigkeiten) selbstständig durchzuführen erfasst. Dabei erfolgt die Erfassung entweder durch Selbsteinschätzung oder durch eine Person, die den Betroffenen gut kennt. (vgl. Frühwald, Gatterer 2003, 12-16)
Kritisch ist hier anzumerken, dass sich die Tests vorwiegend an den Defiziten des Betroffenen orientieren und Menschen mit Demenz oft starken Tagesschwankungen unterliegen. Diese Tagesschwankungen sehe ich in der Betreuung und Pflege sehr häufig. Ein Betroffener ist z. B. am Vortag in der Lage sich selbst zu rasieren, am folgenden Morgen erkennt er den Rasierapparat nicht, und weiß nicht was er damit tun soll.
Da der Schwerpunkt meiner Arbeit nicht in der medizinischen Therapie der Erkrankung liegt, möchte ich in diesem Abschnitt nur einen kurzen Überblick über die Behandlung der Alzheimer-Krankheit geben. Sie stellt in keiner Weise den Anspruch der Vollständigkeit dar. Von der medizinischen Behandlung anderer Demenzformen nehme ich auf Grund ihrer Differenziertheit Abstand. Hier steht eine umfangreiche Fachliteratur zur Verfügung.
Gutsmann drückt mit seiner Aussage das Hauptmerkmal der medizinischen Behandlung der Demenzerkrankung aus: "Das Ziel aller therapeutischen Bemühungen zur Beeinflussung der kognitiven Kernsymptomatik bei Demenzen besteht derzeit in einer symptomatischen Linderung der Leistungseinbuße und einer Verbesserung der Lebensqualität. ...Von einer Primärprävention kann noch lange nicht die Rede sein." (Gutsmann: In: Wächtler 1997, S. 56)
Diese Aussage drückt die Ohnmacht der Medizin gegenüber dieser Erkrankung deutlich aus. Trotz intensivster Forschung gibt es keine Primärprävention, bzw. kausale Therapien stehen zur Zeit nicht zur Verfügung. Schröder ist der Meinung: "Einschätzungen wird es noch mindestens 10 Jahre dauern, bis kausal orientierte Interventionsstrategien klinisch verfügbar sein werden, dann eher im Sinne einer Prophylaxe oder allenfalls Frühintervention." (Schröder 2001: In: Tackenberg, Abt-Zegelin 2001, S. 31)
4.3.8.1 Medikamentöse Therapie
Die in Österreich zugelassenen Antidementiva entsprechen den von der EMEA (European Agency for the Evaluation of Medicinal Products) festgesetzten Kriterien. Dabei stehen drei Medikamentengruppen zur Verfügung:
1. Cholinesterase-Hemmer
Diese ermöglichen, dass dem für die Alzheimer-Krankheit typischen Acetylcholinmangel entgegen gewirkt werden kann. Sie verlangsamen das Fortschreiten der Erkrankung und verbessern im geringen Ausmaß die kognitive Leistung und die Leistungsfähigkeit bei der Verrichtung der Routine im Alltag. Ihr Einsatz gilt nur einer leichten oder mäßigen Alzheimer-Krankheit. Bei schweren Formen sind keine positiven Wirkungen ersichtlich.
2. Nootropika
Diese beeinflussen den Stoffwechsel im Gehirn positiv. Es kommt zu einer Verbesserung der Durchblutung, sowie der Glukose- und Sauerstoffverwertung.
3. Antioxidative Substanzen
Dabei handelt es sich um Vitamin E und Selegilin. Die verstärkte Gabe dieser Wirkstoffe soll das Fortschreiten der Krankheit verzögern. Die Ergebnisse sind aber noch nicht gesichert. (vgl. Frühwald, Gatterer 2003, S.41)
Weitere pharmakologische Substanzen die in der Behandlung einer Alzheimer-Krankheit eingesetzt werden sind Antidepressiva, Antikonvulsiva, Neuroleptika u.a.. Bekannt ist, dass die Medikamente von jedem Betroffenen unterschiedlich vertragen werden, bzw. nicht bei jedem wirken. In manchen Fällen kann es sogar anstelle einer Verbesserung, zu einer Verschlechterung des Zustandes kommen. Erschwert wird die Situation vielfach durch die im Alter häufig vorliegende Multimorbidität. Diese hat zur Folge, dass sich einerseits die Krankheiten untereinander beeinflussen, anderseits die verschiedenen notwendigen Medikamente untereinander zu ungünstigen Wechselwirkungen führen können. Nach Empfehlung der Alzheimer Psychopharmakotherapie soll die medikamentöse Behandlung nach einem Drei-Stufen-Schema erfolgen. Im Rahmen dieser Arbeit erläutere ich das Stufenschema nicht näher. Schröder Stefan G. gibt hier einen guten Überblick über dessen Anwendung (vgl. Schröder 2001: In: Tackenberg, Abt-Zegelin 2001, S. 31 f)
4.3.8.2 Psychotherapeutische Möglichkeiten
Zur Verbesserung der Gedächtnisleistung und Orientierungsfähigkeit bewähren sich kognitive Trainingsprogramme. Ein zentrales Problem aller Trainingsmaßnahmen bei Menschen mit Demenz besteht aber darin, dass sie nicht in der Lage sind, einen erworbenen Leistungsstandard über längere Zeit hinweg aufrecht zu erhalten. Hier droht sehr rasch die Überforderung.
Psychotherapeutische Gespräche sollen in erster Linie dazu beitragen, die Krankheit besser bewältigen zu können. Prinzipiell ist jede Methode der Psychotherapie möglich, doch ergeben sich Einschränkungen ab dem Zeitpunkt, ab dem die sprachliche Kommunikation nur mehr schwer möglich ist. Hier werden verschiedene nicht sprachliche Therapieformen wie z. B. die Mal- oder Musiktherapie eingesetzt. Diese Therapieformen sind auf Inhalte des Altgedächtnisses aufgebaut, die auch noch bei ausgeprägten Formen der Demenz möglich sind. Je schwerer die Demenz ausgeprägt ist, desto mehr kommen integrative sozialtherapeutische Konzepte zum Einsatz, die sich verhaltens- und milieutherapeutischer Ansätze bedienen.
Ein verhaltenstherapeutischer Ansatz stellt das "Realitäts-Orientierung-Training" (ROT) in der Behandlung von Menschen mit Demenz dar. Dieses wird entweder einzeln oder in Gruppen durchgeführt. Es geht von der Überlegung aus, dass durch ein gezieltes Eintrainieren verschiedener geistiger Funktionen, verbunden mit der Anwendung bei Alltagsaufgaben und der Kommunikation in der Gruppe, die Isolation der Menschen aufgebrochen und damit die soziale Interaktion gefördert wird. Der praktische Ablauf besteht darin, dass bei allen Verrichtungen des Alltages versucht wird, den Menschen mit einzubeziehen und durch gezielte Fragen z. B. "Was ist das?" deren geistige Fähigkeit zu fördern.
Ein weiteres Therapieverfahren stellt die Erinnerungstherapie (Reminiscene therapy) dar. In Erinnerungen schwelgen können jene Menschen mit Demenz, wenn sie noch Zugriff auf das Langzeitgedächtnis haben. Durch die Reaktivierung des biographischen Bezugsrahmens soll der Selbstwert und die Identität gestützt werden. Als "Erinnerungsanker" werden alte Photographien, Musikstücke, Gerüche usw. verwendet.
Soziotherapeutische und mileutherapeutische Maßnahmen sollen diesen Prozess unterstützen. Dazu gehören die Einbeziehung der Angehörigen bzw. der Bezugspersonen, die Gestaltung des Umfeldes des Betroffenen, die Aktivierung in allen Bereichen die zum Leben des Menschen gehören, die Belebung der fünf Sinne durch bewusstes Riechen, Schmecken, Fühlen, Sehen und Hören. Je besser die äußeren Umstände an die Erfordernisse der Krankheit angepasst sind und es den versorgenden Personen gelingt, sich auf die Beeinträchtigungen, bzw. auf die vorhandenen Ressourcen des Betroffenen einzustellen, umso größer wird dessen Wohlbefinden sein. Beim Einsatz therapeutischer Bemühungen gilt es, dass nicht nur ein Ansatz als exklusiv richtig angesehen wird, sondern unterschiedliche Konzepte und Prinzipien in die Betreuung und Begleitung von Menschen mit Demenz integriert werden. Dabei sollte sich jede Intervention am aktuellen Schweregrad der Erkrankung orientieren:
-
Bei leichter bis mittelgradiger Demenz geht es um Stabilisierung bzw. Verbesserung der kognitiven Leistungen und den Erhalt oder Wiederherstellung der Selbstversorgungskompetenz in den Aktivitäten des Lebens.
-
Bei fortgeschrittener Demenz zielen die Interventionen auf geistige und körperliche Aktivierung und Vermeidung von Pflegebedürftigkeit sowie auf Pflegeerleichterungen.
Die Aufrechterhaltung der Lebensqualität muss bei allen Bemühungen an erster Stelle stehen. (vgl. Gutzmann 1997: In: Wächtler 2001, S. 61-68)
Er wurde alt und vergaß was ist
Er wurde alt und wusste nur noch was früher gewesen
Er wurde alt und vergaß was früher gewesen
Er wurde alt und vergaß vorgestern sich selbst
Er wurde jung, jetzt da er auch das vergessen vergaß.
Kurt Marit
Der Krankheitsverlauf der Demenz wird in drei Phasen eingeteilt. Sowohl die einzelnen Symptomgruppierungen als auch der jeweilige zeitliche Rahmen zeigen individuelle Unterschiede. Die einzelnen Phasen können ohne klare Abgrenzung ineinander übergehen. Es kann vorübergehend zu einer Besserung kommen, wobei vor allem die Gedächtnisstörungen große Schwankungen zeigen können. Diese Besserungen treten aber meist nur für kurze Zeit auf.
Bei der Beschreibung des Krankheitsverlaufs und der charakteristischen Probleme bei der Demenzerkrankung beziehe ich mich mehrere Autoren, da sie sich gegenseitig ergänzen. (vgl. Juchli 1997, S. 205f, Köther/Gnamm 2005, S. 285-288, Wächtler 2003, S. 72, Wirsing 2000, S. 299-304, Pfizer Med-Inform. 1999, S. 28 f)
Der Krankheitsprozess beginnt schleichend und wirkt sich zunächst auf das Kurzzeitgedächtnis aus. Dem Menschen mit beginnender Demenz gelingt es immer weniger, neue Informationen in das Langzeitgedächtnis weiterzuleiten und zu speichern. Inhalte die aber nicht gespeichert wurden, können auch nicht abgerufen werden. Daher ist es zunächst kein Vorgang des Vergessens, sondern des "Nicht-Merken-Könnens". Die Brücke zwischen dem Kurzzeitgedächtnis und dem Langzeitgedächtnis ist gestört. Der beginnenden "Vergesslichkeit" wird zunächst weder vom Betroffenen selbst, noch von seiner Umgebung eine Bedeutung zugemessen. Denn hie und da vergisst jeder einmal etwas. Doch verstärkt "vergisst" der Betroffene Dinge des Alltags. Er findet Gebrauchsgegenstände nicht mehr, hält Termine und Verabredungen nicht ein. Es kommt zu Fehlleistungen und Unsicherheiten beim Zurechtfinden in fremder Umgebung, im Straßenverkehr, im Umgang mit Geld usw.. Seine Fähigkeit Sachinhalte zu verstehen, zu diskutieren und zu beurteilen, wird gestört. Dies löst beim Kranken Angst und Unruhe aus. Er spürt, dass er sich nicht mehr auf sein Gedächtnis verlassen kann, es entgleitet ihm seiner Kontrolle. Das Gefühl, nicht mehr Herr über die eigenen geistigen Fähigkeiten zu sein, ist für ihn bedrohlich und auch kränkend. Manche Betroffene verhalten sich sehr geschickt um ihre Schwächen zu verbergen. Je nach lebensgeschichtlich erworbenen Interaktionsmustern und Charakterzügen versucht der Betroffene seine Selbstachtung aufrecht zu erhalten. Dies ist auch verständlich, denn niemand will zugeben, dass er "senil" geworden ist. Einige beginnen als Stütze für ihr Gedächtnis Notizen zu machen, andere leugnen, dass irgendetwas nicht in Ordnung sei. In dieser Zeit hat der Betroffene oft noch keine Krankheitseinsicht, macht andere für seine Fehlleistungen verantwortlich oder überspielt die Situation, wie aus dem nachfolgenden Beispiel aus meiner Pflegepraxis zu sehen ist:
Ein Herr mit Demenz wird gefragt wie viele Kinder er habe. Mit einem Lachen schaut er die neben ihm sitzende Ehefrau an und sagt: "Na Mutti, wie viele sind es?" Dabei zeigte er mit seinen Fingern: "Eins, Zwei, Drei, Vier, Fünf"?
Die Anwesenden lachen, und der Betroffene kann sich durch die scherzhafte Aussage der kränkenden Situation entziehen.
Protokoll aus meinem Berufsalltag
Oft meiden die Betroffenen Situationen wie z. B. fremde Umgebung oder neue Bekannte, um nicht in Verlegenheit zu kommen. Sie unternehmen immer weniger und ziehen sich zurück. Gefühle des Versagens und der Wertlosigkeit stellen sich ein und Selbstmordgedanken sind in dieser Phase nicht von Seltenheit. Oft kommt es zu Persönlichkeitsveränderungen. Es kann eine Reihe von Charakterzügen erhalten bleiben, wie etwa Ausgeglichenheit oder liebenswerter Charakter. War der Betroffene schon immer ein "schwieriger Mensch", so kann sich dieser Persönlichkeitszug verstärken. Andere können sich vom Freundlichen zum Anspruchsvollen oder vom Energiegeladenen zum Apathischen verändern. In dieser Zeit geraten Angehörige immer wieder in Konflikt. Sie haben das Gefühl, dass mit ihrem Angehörigen etwas nicht stimmt. Daher wird diese Zeit von den Angehörigen oft als die "merkwürdige Phase" bezeichnet. Dazu eine Aussage einer Ehefrau:
"Ich weiß nicht, was mit meinem Mann los ist. Er verhält sich so merkwürdig. Er hat sich so verändert. Er ist nicht wieder zu erkennen."
Protokoll aus meinem Berufsalltag
Mit fortschreitender Erkrankung geht den Kranken im Alltag die Vertrautheit verloren und sie verlieren die zeitliche und räumliche Orientierung. Sie fragen häufig nach der Zeit und dem Tag und stellen immer wieder die gleichen Fragen. Sie verlieren den Faden im Gespräch oder wechseln ständig das Thema. Sie erkennen Personen nicht mehr, mit denen sie erst vor kurzem zu tun hatten. Franke beschreibt sehr anschaulich, wie Vertrautheit im Alltag entsteht und dem Demenzkranken im Laufe der Erkrankung verloren geht:
"Die Vertrautheit im Alltag ist kein statischer Zustand. Sie entsteht erst allmählich im Verlauf des Sozialisationsprozesses, in dem Menschen lernen, Situationen mit Bedeutungen zu versehen. Sie lernen Situationen so zu definieren, dass sie mit den geltenden Werten und Normen ihrer Umgebung übereinstimmen. Immer gewohnheitsmäßiger und zunehmend unbewusst werden Situationen wieder erkannt und beurteilt. Die zugehörigen Definitionen geben Hinweise darauf, wie man sich in den verschiedenen Situationen verhalten soll. Dadurch entsteht Vertrautheit und Verhaltenssicherheit im Alltag. Dement zu werden bedeutet, dass dieser selbstverständliche Charakter der Wirklichkeit mehr und mehr verschwindet, einerseits, weil das Erinnerungsvermögen an gewohnte Situationen nachlässt, andererseits, weil auch die Fähigkeit, unvertraute Situationen neu zu definieren abnimmt." (Franke: In: Wächtler 2003, S.72)
"Situationen wiederzuerkennen, zu überschauen, zu interpretieren und mit ihnen umzugehen wird dadurch schwieriger. Dadurch entgleitet dem dementierenden Menschen das Vertrautheitsgefühl, das vertraute ICH, der vertraute Andere, ...." (ebd. S. 73, zit. Bosch 1998)
Erfahrungen aus der Praxis zeigen, dass die Zeitspanne der Wahrnehmung von unspezifischen Persönlichkeitsveränderungen bis zur Erkenntnis mit meinem Angehörigen stimmt tatsächlich etwas nicht, ungefähr zwei bis drei Jahre dauert. (vgl. Franke: In: Wächtler 2003, S. 73)
Diese ist die längste und schwierigste Phase für alle Betroffenen. Die Betreuung wird für die Angehörigen immer schwieriger. Mit dem Fortschreiten der Demenz fängt auch das Langzeitgedächtnis an abzubröckeln. Die lebenslang gespeicherten Informationen schwinden nach und nach in chronologischer Reihenfolge.
"Das Gedächtnis wird wie ein Wollknäuel abgewickelt. Zuerst schwinden die Tagebücher der letzten zehn Jahre, später der letzten zwanzig, dann die letzten dreißig Jahre usw. Schließlich bleiben nur Reste der Erinnerung aus frühester Jugend über. Als ob eine Armee von Bücherwürmern in die Gedächtnisbibliothek eingedrungen wäre und zunächst die frischesten, sprich neuesten Tagebücher gefressen hätten, worauf sie sich kollektiv auf die weniger frischen stürzen. Allmählich verblasst alles, was die demente Person jemals in ihrem Leben gelernt hat." (Wirsing 2000, S. 302f zit. Buijssen 1999

Abb. 3: Gedächtnisabbau: Löschung der Tagebücher. Buijssen 1999: In: Wirsing 2000, S. 302f
Dieser Meinung kann ich mich nur bedingt anschließen. Auf Grund meiner Praxis als Validationsanwenderin bin ich der Auffassung, dass die "alten Tagebücher" nicht gelöscht werden, sondern der Zugang zu ihnen erschwert ist. Immer wieder erlebe ich, dass Betroffene, die sich bereits im fortgeschrittenen Stadium der Demenz befinden über früher Erlebtes erzählen können. In der Begleitung dieser Menschen müssen wir lernen, nicht über die Verstandesebene, sondern über die Gefühlsebene der Menschen in Beziehung zu treten. Es ist bekannt, dass vor allem jene Erlebnisse und Situationen im Leben, die mit starken Emotionen gekoppelt sind, am längsten in unserem autobiographischen Gedächtnis gespeichert sind. Validation kann dem Menschen helfen, auf dieses zuzugreifen.
Das Gedächtnis wird aber nicht nur für die Erinnerung benötigt, sondern auch um Pläne für die Zukunft zu gestalten. Demente Menschen vergessen ihr Vorhaben. Sie können diese nicht mehr in das Langzeitgedächtnis transferieren. Daher brechen nicht nur die Brücken zur Vergangenheit, sondern auch zur Zukunft ab. In der Praxis erlebe ich, wie sich dies vor allem auf die soziale Interaktion, Gestik und Mimik auswirkt. Gab es zunächst eine freundliche offene Interaktion, so kommt es im Laufe der Zeit zum sprachlichen Abbau, zum Rückzug und "das Leben schwindet aus dem Gesicht des Betroffenen". Zurück bleibt ein Mensch, der sich in der Gegenwart nicht mehr zurechtfindet, der nicht mehr auf Erlebtes aus der Vergangenheit zurückgreifen kann und auch seine Zukunft nicht mehr mitgestalten kann.
Ebenso werden lebenspraktische Fähigkeiten wie z. B. die Durchführung der Körperpflege, das An- und Auskleiden, zu Essen und zu Trinken vergessen und der Betroffene benötigt zunehmend Hilfestellung in der Bewältigung des Alltags. Soziale Fertigkeiten gehen verloren, die Betroffenen vergessen die gesellschaftlichen Spielregeln. Ihr Verhalten unterliegt immer weniger der eigenen Zensur. Der Sinn für das, was schicklich ist, was schamlos oder sogar für andere ekelerregend ist, geht mit zunehmender Erkrankung verloren.
Weiters kommt es zu Problemen in der räumlichen Orientierung. Der Betroffene findet sich selbst in seinem gewohnten Umfeld nicht mehr zurecht. Der Weg zur Toilette wird zum unlösbaren Problem. Tages- und Jahreszeiten können nicht mehr zugeordnet werden und je nach dem, welche "Tagebücher" nicht mehr zugänglich sind bzw. verschwunden sind, lebt der Betroffene in seiner Zeitvorstellung. Der Demenzkranke will z. B. zu seiner Arbeit gehen, wartet auf die Kinder die aus der Schule kommen, sucht seine Mutter oder führt Gespräche mit nicht real vorhandenen Personen. Bekannte Menschen wie z. B. der Ehepartner, die eigenen Kinder werden zu Fremden bzw. werden zu Personen aus der Vergangenheit. Charakteristische Persönlichkeitsmerkmale können häufig längere Zeit erhalten bleiben. Fühlt sich der Betroffene aber z. B. in einer Situation überfordert oder verunsichert, so kann es innerhalb kürzester Zeit zu heftigen Gefühlsausbrüchen kommen. Neben einer häufig auftretenden Apathie kommt es in dieser Phase zu einer verstärkten motorischen Unruhe, die sich besonders stark in der Nacht auswirkt. Zusätzliche Haltungsveränderungen und Gangunsicherheit führen oft zu Stürzen. Im Verlauf der Erkrankung kann der Betroffene seine Ausscheidungen nicht mehr kontrollieren und es kommt zu einer völligen Abhängigkeit in diesem Bereich.
Der Verlust des "Ich-Bewusstseins" führt dazu, dass der Betroffene sein eigenes Spiegelbild nicht mehr erkennt. Dies kann beim Kranken z. B. zu Unbehagen, Angst, Aggression aber auch zu Freude führen, da er meint einer fremden Person gegenüberzutreten. In dieser Phase kommt es zum totalen Sprachzerfall und eine sprachliche Kommunikation (Aphasie) ist nicht mehr möglich. Die Fähigkeiten für praktische und motorische Handlungsabläufe wie z. B. das Halten einer Kaffeetasse, sich zu waschen oder zu gehen, gehen völlig verloren (Apraxie). Obwohl genügend Nahrung vom Betroffenen aufgenommen wird, kommt es zur Auszehrung und zum allgemeinen Kräfteverfall. Die Folge ist eine vollständige Bettlägerigkeit. Eine akute Infektion wie z. B. eine Lungenentzündung oder eine Harnwegsinfektion führt schließlich zum Tod.
Wie von mir bereits beschrieben, steht zu Beginn der Erkrankung die "Vergesslichkeit" im Alltag im Vordergrund und der Betroffene versucht durch entsprechende Strategien die Situation zu meistern. Zunehmend wird das Langzeitgedächtnis betroffen, in dem die Erinnerungen des gesamten Lebens gespeichert sind, wie z. B. Erlebnisse aus der Kindheit, Schul- und Jugendzeit, der Berufswelt, über Freundschaften, Heirat, Geburt der Kinder usw.. So schwindet ein Lebensabschnitt nach dem anderen aus der Erinnerung, wobei die kürzesten Erinnerungen als erstes verloren gehen. Je nachdem, welche Zeitabschnitte gelöscht sind, lebt der Betroffene in seiner für ihn "realen Welt". Dies erklärt uns auch, warum die 80 jährige Frau auf ihre von der Schule kommenden Kinder wartet, ein Mann z. B. zur Arbeit gehen will, die Betroffene gerade ihre Mutter sucht, den Koffer packt um den Zug nicht zu versäumen, oder Essensreste für ihre hungernden Kindern sammelt und sich in "unserer Welt" nicht mehr zurechtfindet.
Ich möchte hier noch ein Mal darauf hinweisen, dass ich aufgrund meiner Beobachtungen als Validationsanwenderin der Meinung bin, dass der Zugang zum Langzeitgedächtnis erschwert ist und nicht, dass die Erinnerungen gelöscht sind. Das nicht mehr Zurechtfinden löst beim Menschen mit einer Demenz eine sehr starke Verunsicherung aus und führt dazu, dass der Betroffene z. B. nach Personen oder Orten sucht, die ihm das Grundbedürfnis nach Sicherheit, Wertschätzung usw. in seinem Leben vermittelt haben. Zum besseren Verständnis möchte ich hier zwei Beispiele aus meiner Praxis aufzeigen:
Frau Müller [7] ist allein stehend und war von Beruf Lehrerin an einer Schule im Ötztal. Da sie sehr gerne ins Theater und Konzert ging, beschloss sie nach ihrer Pensionierung in ein Altenwohnheim nach Innsbruck zu ziehen. Frau Müller gefiel es im Heim gut und sie nützte die Freizeitangebote der Stadt. Im Laufe der Zeit nahm jedoch ihre Beweglichkeit ab und die Mobilität beschränkte sich letztendlich nur noch auf das Heim. Neben der Bewegungseinschränkung trat eine Demenz auf. Frau Müller wurde zunehmend vergesslicher. Eines Morgens stand sie mit ihrer Schultasche in der Hand auf dem Flur. Auf die Frage der Pflegeperson, was sie mache, antwortete sie: "Sie müsse in die Schule. Sie habe es eilig."
Der Betreuerin gelang es Frau Müller abzulenken und sie wieder auf ihr Zimmer zu begleiten. Doch das Verlangen in die Schule zu gehen steigerte sich bei ihr immer mehr und es gelang ihr auch öfters das Heim unbemerkt zu verlassen. Frau Müller wurde in der Betreuung immer "schwieriger". Wollten die Pflegepersonen sie am Weggehen hindern, so wurde sie laut und aggressiv oder fing an zu weinen.
Moidl, eine 82 jährige Bäuerin aus dem Zillertal, lebt ebenfalls in einem Altersheim. (Da sich die Pflegepersonen in diesem Heim stark an den Lebensgeschichten der Betroffenen orientieren und es im Zillertal üblich ist sich zu duzen, werden die Bewohner geduzt und mit ihren Vornamen angesprochen.) Als ich Moidl kennen lernte, sprach sie nicht mehr. Wenn Sie nicht ziellos im Heim umherwandert, steht sie am Küchentisch und streift mit ihren Händen "etwas" auf dem Tisch aus. Die Pflegepersonen interpretieren ihr Verhalten als hausfrauliche Betätigung.
Protokolle aus meinem Berufsalltag
Ich könnte über weitere Bewohner die in "ihren Welten leben" berichten. Ich denke aber, dass diese Beispiele klar aufzeigen, wie der einzelne Mensch in "seiner Welt" lebt. In der Praxis erlebe ich, dass die Erkrankung Demenz besonders dann zu einer starken Verunsicherung der Person führt, wenn die Vergesslichkeit noch nicht so stark fortgeschritten ist und der Betroffene noch nicht ständig in "seiner Welt" lebt. Ich bin oft sehr betroffen wenn ich sehe, wie die Menschen zutiefst verunsichert und völlig verzweifelt nach ihren Erinnerungen suchen.
Demente Menschen legen vertraute Gegenstände ab und vergessen wo sie diese hingelegt haben. Wie bereits aufgezeigt, führt die Demenzerkrankung zu einer tiefgreifenden Verunsicherung der betroffenen Person. Aus diesem Grund werden nun vertraute, persönliche Dinge wie Handtasche, Geldbörse, Schmuckstücke, Taschentücher, Fotos usw. für den Betroffenen besonders wichtig.
"Die Handtaschen, die von so vielen dementen alten Damen entweder sorgfältig festgehalten oder verzweifelt gesucht werden, sind ein kleines Universum von Symbolen: Die Tasche selbst kann je nach Qualität als Statussymbol gelten. Der Haustürschlüssel in der Tasche kann für die Schlüsselgewalt stehen, die man hat oder dafür, dass man eine Hausfrau ist, die alle wichtigen Entscheidungen für den Haushalt trifft. Das selbstverständlich saubere Taschentuch zeigt, dass man eine ordentliche Frau ist, die vielleicht zudem feine Stickereien beherrscht. Der Lippenstift mag als Symbol für die körperliche Attraktivität stehen. Und die ganze Tasche schließlich ist, dann wenn die alte Dame in einem Pflegeheim lebt, einer der ganz wenigen wirklich privaten Räume, die ihr noch geblieben sind." (Franke: In: Wächtler 2003, S. 74)
Immer wieder verstecken Demenzkranke ihre vertrauten Dinge. In ihrer Verunsicherung beschuldigen sie Personen, die ihnen die Gegenstände entwendet haben sollten. Für den Betroffenen ist es eine nahe liegende Vermutung. Aus diesem Grund ist es auch wichtig, dass der Betroffene den Gegenstand wieder selbst findet, ansonsten würde sein Misstrauen bestätigt werden. Den Betreuungspersonen muss bewusst sein, dass hinter dem ständigen Suchen, das Bedürfnis nach Sicherheit, Überblick und Anerkennung steht. Aus diesem Blickwinkel kann ständiges Suchen eine sinnvolle Beschäftigung für den Betroffenen sein. Auch sollte nichts in seiner Umgebung verändert werden, da die Gegenstände für ihn Bezugspunkte sind, wenn sein nachlassendes Gedächtnis ihn im Stich lässt. (vgl. Broschüre, Alzheimerbetreuung - die unbedankte Zuwendung 1998). Auch hier ein Beispiel aus meinem Alltag:
Kathi hat eine Demenz im fortgeschrittenen Stadium. Von Beruf war sie Hebamme. Sprachlich kann sie sich nicht mehr ausdrücken. Die Besonderheit ist, Kathi hat 14 verschieden große Tücher auf ihrem Bett liegen. Mehrmals am Tag überzeugt sie sich davon, dass alle Tücher da sind. Zwischendurch wäscht sie sie im Waschbecken aus. Verlegt sie einmal ein Tuch, wird Kathi unruhig und sucht es "verzweifelt", bis sie es wieder findet. Die Pflegepersonen vermuten, dass die Tücher als Symbole für ihren Beruf als Hebamme stehen und ihr Sicherheit und Anerkennung vermitteln. Aus diesem Grund achten sie stets darauf, dass sie immer auf dem Bett liegen.
Protokoll aus meinem Berufsalltag
Im fortgeschrittenen Stadium verliert der Demenzkranke die Fähigkeit, bekannte Menschen oder Dinge wieder zu erkennen. Der Betroffene erkennt seine Ehegattin nicht mehr und sieht sie evtl. als seine Mutter an. Die eigenen Kinder werden nicht mehr erkannt oder verwechselt. Auf Fotos erkennt er weder sich selbst, seine Angehörigen oder Freunde. Es ist gut nachvollziehbar, dass dies für die Angehörigen eine sehr schmerzliche und kränkende Erfahrung ist. Ein Beispiel aus meinem Pflegealltag soll dies verdeutlichen:
Die Ehefrau hat bei ihrem Besuch Hochzeitsfotos mitgebracht. Sie möchte bei ihrem Mann Erinnerungen aus ihrer gemeinsamen Vergangenheit wecken. Doch anstelle von Vertrautheit löst es beim Betroffenen Unsicherheit und Unruhe aus, da er sich nicht mehr auf den Fotos erkennt. Er beschuldigt seine Frau sogar, einen anderen Mann geheiratet zu haben. Die Gattin beginnt zu weinen und versucht dem Ehemann zu erklären, dass er es sei, der auf den Fotos zu sehen ist.
Protokoll aus meinem Berufsalltag
Der Betroffene erkennt auch seine Betreuungspersonen nicht mehr, bzw. er erlebt diese als Personen aus der Vergangenheit. Immer wieder kommt es vor, dass der Betroffene sein eigenes Spiegelbild nicht mehr erkennt und sich mit diesem unterhält. Ebenso werden Gegenstände des Alltages mit fortschreitender Erkrankung verwechselt oder können nicht mehr zugeordnet werden.
Naomi Feil ist der Auffassung, dass für Menschen mit fortgeschrittener Demenz, Personen oder Objekte der Gegenwart zu Symbolen aus der Vergangenheit werden können, da diese frühere Empfindungen auslösen können. (vgl. Feil 2005, S. 64). Dazu ebenfall zwei Beispiel aus meinem Alltag:
Frau Gürtler leidet an einer fortgeschrittenen Demenz und lebt in einem Altenwohnheim. Früher war sie sehr "belesen", sprach vier Fremdsprachen und interessierte sich für Kunst. Wann immer man heute Frau Gürtler antrifft hält sie einen Teddybären im Arm, den sie liebevoll "Alfred" nennt. Nach Angaben eines Angehörigen war Alfred ein Freund aus der Jugendzeit. Sie streichelt den Bären, wiegt ihn auf ihrem Arm und spricht in ihrer einfachen Sprache zu ihm. Wenn der Bär nicht ihr Begleiter ist, muss er auf dem Sofa sitzen. Ist er einmal nicht an der gewohnten Stelle, wird sie sofort verunsichert, fängt zu weinen an und sucht ihn verzweifelt. Frau Gürtler erscheint mir hier, als ob sie ihre eigene Identität verloren hätte.
Protokoll aus meinem Berufsalltag
Anhand dieses Beispiels möchte ich aufzeigen, dass die Aufrechterhaltung von Stabilitäten in der äußeren Lebenswelt ein wesentlicher Bestandteil in der Betreuung von Menschen mit Demenz ist. Jede Veränderung führt zur Verunsicherung. Aus diesem Grund müssen Betreuungs- und Pflegekonzepte der Stabilität und Kontinuität im Alltag einen hohen Stellenwert einräumen.
Es folgt ein weiteres Beispiel wie eine Person zum Symbol aus der Vergangenheit werden kann:
Ein Schüler absolvierte sein Praktikum in einem Altenwohnheim. Bei der morgendlichen Dienstübergabe erhielt er den Auftrag bei Frau Teuschler die Körperpflege durchzuführen. Frau Teuschler ist eine sehr liebenswerte alte Dame, die trotz der fortgeschrittenen Demenz ihren freundlichen Charakter beibehalten hat. Als der Schüler das Zimmer betrat, fing sie zu schreien an und versteckte sich unter der Bettdecke. Der Praktikant versuchte sie zu beruhigen, aber das Schreien wurde dadurch verstärkt. Eine durch den Lärm herbeigeeilte Schwester die viel Erfahrung im Umgang mit dementen Menschen hat, bat den Mitarbeiter sofort das Zimmer zu verlassen, und versuchte die Bewohnerin zu beruhigen. Aber immer wieder schrie sie: "Weg, weg, weg!" Die Pflegekraft hatte solch eine Reaktion noch nie erlebt. Im Zuge von Erkundigungen erfuhr das Team, dass Frau Teuschler in der Jugend einen Missbrauch erlebt hat. Das Team vermutet, dass Frau Teuschler evtl. durch die Erscheinung, die Sprache, die Stimme oder durch Gesten des Schülers an die frühere Situation erinnert wurde und "ihre scheinbar vergessenen Gefühle" wieder erlebt hat. Als Konsequenz wurde der Praktikant nicht mehr in die Betreuung von Frau Teuschler einbezogen, worauf es auch zu keinem neuerlichen Vorfall kam.
Protokoll aus meinem Berufsalltag
Eine der häufigsten Verhaltensveränderungen im mittleren und fortgeschrittenen Krankheitsstadium ist die ziellose Unruhe und die Umkehr des Tag-Nacht-Rhythmus. Der Grund dafür ist zum einen, dass die innere Uhr des Patienten nicht mehr richtig geht und zum anderen, dass seine Beziehung zu äußeren Zeitgebern (Uhr, Tageslicht, zeitgebundene Handlungen anderer Menschen wie Frühstücken oder Spazierengehen) immer mehr verloren geht. Die Zeitverschiebung führt beispielsweise dazu, dass der Patient nachts hellwach ist und in der Wohnung herumgeht. (vgl. Böhm-Peterla, Huber 1998, S. 30)
Angehörige werden mit dem Auftreten der Unruhe und der Schlafstörungen in der Betreuung zu Hause völlig überfordert, da sich die Betreuung nun auf 24 Stunden erstreckt. Physische und psychische Erschöpfungszustände sind vielfach die Folge. Oft können die Angehörigen auch die nötige Sicherheit für den Betroffenen nicht mehr gewährleisten und entschließen sich ab diesem Zeitpunkt, die Pflege und Betreuung professionellen Personen zu übergeben. In den Altenwohnheimen finden wir die Menschen auf den Fluren umherwandern. Auch für das Betreuungs- und Pflegeteam stellen diese Bewohner eine große Herausforderung dar. Die Betroffenen gehen oft stundenlang auf den Gängen auf und ab und versuchen ständig das Heim zu verlassen. Gelingt ihnen dies, können oft gefährliche Situationen für die Betroffenen entstehen.
Nach Mace und Rabins kann das Umherwandern mehrere Ursachen haben: "Herumwandern kann Ausdruck von Ruhelosigkeit, Langeweile oder der Notwendigkeit zu mehr Bewegung sein. Es hilft die Bedürfnisse eines aktiven Menschen zu befriedigen, da er ‚etwas tut'. Richtungsloses Wandern kann auch Symbolcharakter haben und bedeuten: ‚Ich fühle mich verloren, ich suche nach Dingen, die ich verloren habe'. Das Herumwandern ist dann der Versuch des Betreffenden, seine aktuelle seelische Verfassung mitzuteilen." (Mace / Rabins 1996, S. 121). Diese Aussage möchte ich mit einer von mir erlebten Situation untermauern:
Ich absolvierte die Ausbildung zur Validationsanwenderin. Eine Kollegin aus dem Heim, in dem die Ausbildung stattfand, berichtete über einen Bewohner, der das gesamte Team immer wieder an ihre Grenzen stoßen ließ. Der Betroffene, Herr Gruber, (Name wurde geändert) war ein erfolgreicher Geschäftsmann. Da er an einer fortgeschrittenen Demenz litt und die Betreuung zu Hause nicht mehr möglich war, wurde er im Altenwohnheim aufgenommen. Mit dem Eintritt ins Wohnheim begann er, seine bereits seit Jahren verstorbene Frau zu suchen. Herr Gruber suchte sie auch in fremden Zimmern, was immer wieder zu schwierigen Situationen mit anderen Bewohnern führte. Öfters gelang es ihm auch das Heim zu verlassen. Unser Trainer beschloss Herrn Gruber in die Gruppe zu holen und zu validieren. Als er kam, wirkte er sehr verunsichert, hilflos und suchte seine Frau. Über Fragen wie z. B., ob sie eine schöne gemeinsame Zeit verbracht hätten, ob seine Frau fesch war, versuchte der Ausbildungsleiter mit Herrn Gruber in Beziehung zu treten. Außerdem ging er auf die Situation von Herrn Gruber als Geschäftsmann ein und zeigte ihm seine Wertschätzung. Beim Gespräch über das Geschäft veränderte sich sein Gesichtsausdruck. Anstelle von Unsicherheit und Verzweiflung trat Freude und Sicherheit auf. Deutlich war zu spüren, dass er sich wohl fühlte. Um Herrn Gruber nicht zu überfordern, beendete hier der Trainer das Gespräch. In der Nachmittagseinheit kam die Stationsschwester, um zu fragen, was wir mit Herrn Gruber gemacht hätten. "Herr Gruber suche nun ständig die Gruppe und den Mann!" Der Trainer erklärte uns dazu, dass es in erster Linie Herrn Gruber nicht um die verstorbene Frau gehe, sondern um die Gefühle der Wertschätzung und Kompetenz. Gefühle, die er wahrscheinlich verloren habe und auf deren Suche er war. Durch die Gruppe, bzw. durch ihn, habe er diese wieder erfahren. Bereits am Abend suchte Herr Gruber wieder seine Frau. Das Betreuungsteam konnte nun aber das Verhalten besser "verstehen". Im Gespräch mit ihm nahmen sie nun Bezug auf seine Lebensgeschichte und zeigten ihm ihre Wertschätzung. Dieses "verstehende Verhalten" minderte das ständige Suchen und entschärfte die Situation.
Protokoll aus meinem Berufsalltag
Eines der häufigsten Symptome der Demenz sind Störungen der Sprache. Betroffen sind das sprachliche Ausdrucksvermögen und das Sprachverständnis. Im frühen Krankheitsstadium werden die sprachlichen Äußerungen oft umständlicher, manchmal findet der Betroffene Wörter nicht mehr und gebraucht daher Umschreibungen. Dies empfindet er oft als sehr "peinlich". Die Folge ist ein sprachlicher Rückzug. Im mittleren Stadium kann sich die Sprache noch deutlicher verändern. Es kommt zu Wortverdrehungen, falschem Satzaufbau und unvollständigen Sätzen. Das Sprachverständnis nimmt zunehmend ab. Demenzkranke vergessen auch sehr schnell, was sie verstanden haben. Selbst bei sorgfältiger Erklärung können sie am Ende den ersten Teil wieder vergessen haben. Im Laufe der Erkrankung geht auch die Fähigkeit des Lesens und Schreibens und Rechnens verloren. Im fortgeschrittenen Stadium beschränkt sich die Sprache nur noch auf einzelne Wörter, stereotype Lautbildungen oder zwanghaftes Schreien. Der Betroffenen kann sich somit kaum mehr über die Sprache ausdrücken, bzw. versteht das Gesprochene nicht mehr. Dies löst oft starke Unsicherheit, Ungeduld oder Ärger aus.
Der Verlust der Sprache und des Sprachverständnisses stellt in der Betreuung und Pflege eines Menschen mit dementieller Erkrankung ein massives Problem dar. Da der Betroffene vorwiegend nonverbal kommuniziert, erfordert dies von den Betreuungs- und Pflegepersonen ein sehr hohes Maß an Einfühlungsvermögen und biographisches Wissen über die Person. Ist der Betreuungsperson die Lebensgeschichte bekannt, bzw. kennt sie deren Gewohnheiten, Wünsche oder Abneigungen, so kann sie eher erfassen, was der Betroffene in seiner reduzierten, bzw. nonverbalen Sprache mitteilen will. In der Betreuung und Pflege von Menschen mit Demenz gilt es, die Selbstständigkeit so lange wie möglich zu erhalten. Um dem Menschen gerecht zu werden, erfordert es in der Begegnung "alles auf eine sehr einfache Art zu reduzieren". Einer gesunden Person kann ich z. B. gleichzeitig auffordern, das Gesicht zu waschen und die Zähne zu putzen. Einen Menschen mit Demenz würde diese Vorgangsweise überfordern bzw. verunsichern. Aus diesem Grund darf immer nur ein einzelner Arbeitsschritt angesagt werden. Wichtig ist auch, dass die Aussage möglichst langsam gesprochen wird und dem Betroffenen Zeit gegeben wird, das Gesagte "aufzunehmen". Mit zunehmender Erkrankung wird der Sinn der Aufforderung nicht mehr verstanden und auch die Gegenstände des Alltags und deren Funktion werden nicht mehr erkannt. Dazu wieder zwei Beispiel aus meiner Praxis:
Herr Kröll ist im fortgeschrittenen Stadium der Demenz und leidet an einer Stuhl- und Harninkontinenz. Aus diesem Grund wird er in regelmäßigen Abständen (diese wurden aufgrund eines Ausscheidungsprotokolls ermittelt) auf die Toilette geführt. Da Herr Kröll sowohl die Funktion des WC nicht mehr erkennt und auch die Hose nicht mehr selbst öffnen kann, fordere ich ihn zunächst mit dem kurzen Satz: "Hose runter" auf. Anschließend muss ich eine kurze Zeit (dies kann ein bis zwei Minuten dauern) warten. Erst wenn ich merke, dass Herr Kröll die Aufforderung verstanden hat, kann ich seine Hose öffnen und der Toilettengang stellt kein Problem dar. Diese Vorgangsweise musste ich erst aus Erfahrung lernen. Gab ich Herrn Kröll nicht genügend Zeit, so wehrte er sich und wurde aggressiv.
Meine Aufforderung "Hose runter" wird von einem gesunden Menschen als Unhöflichkeit und Anmaßung empfunden. Bei Menschen mit Demenz wird die Sprache auf möglichst kurze Sätze reduziert, um dem Betroffenen nicht zu verunsichern.
Wenn ich dem Betroffenen z. B. den Waschlappen "nur zeige" und ihn auffordere das Gesicht zu waschen, so weiß er nicht, was er damit tun soll. Damit er sein Gesicht aber selber wäscht und seine Selbstständigkeit möglichst lange erhalten bleibt, nehme ich jene Seife, die er früher verwendet hat und lasse ihn daran riechen. Über den Geruchsinn sollen nun Erinnerungen an die Körperpflege geweckt werden. Anschließend ziehe ich den "feuchten" Waschlappen über seine Hand. Über den Tastsinn soll nun dessen Funktion wieder erkannt werden. Durch die Einbeziehung der Lebensgeschichte (Waschen am Wachbecken, die Verwendung der gewohnten Seife) und der bewussten Anregung mehrerer Sinneskanäle, können Erinnerungen an sehr "früh gespeicherte" Tätigkeiten (z. B. schon sehr früh lernt das Kleinkind sein Gesicht und seine Hände zu waschen) geweckt werden.
Protokoll aus meinem Berufsalltag
In der praktischen Ausbildung lege ich großen Wert darauf, dass die Schülerinnen in der Kommunikation Gestik und Mimik verstärkt einsetzen, die Sinnesebene des Betroffenen bewusst einbeziehen und komplexe Arbeitsabläufe auf einzelne Schritte reduzieren. Weiters ist mir wichtig, dass zu Beginn und Ende eines Dialogs beim Bewohner eine Ritual- bzw. Initialberührung durchgeführt wird. Bei dieser Berührungsform wird der Demenzkranke unter Einbeziehung seiner Biographie an einer möglichst neutralen Körperstelle (meist Schulterbereich) berührt. Durch die Berührung wird die Aufmerksamkeit des Betroffenen erhöht und Orientierung vermittelt, wie z. B. "Ich bin jetzt für Sie da", oder "Ich gehe jetzt". Hat sich das Betreuungsteam für eine bestimmte Köperstelle entschieden, so muss diese vom gesamten Team beibehalten werden, um dem Betroffenen Sicherheit zu verschaffen. (vgl. Nydal 1995, S. 31)
Schmidt - Hackenberg, Begründerin der 10-Minuten-Aktivierung[8], konnte bei ihrer Arbeit die Erfahrung machen, dass ein Mensch mit Demenz ungefähr eine ½ Stunde benötigt, um etwas "Vertrautes, (wie z. B. Tonfall der Stimme, Aussehen, Sprache usw.) an einem nahen Angehörigen wieder zu erkennen. Daher sollten Besuche beim Bewohner mindestens eine halbe Stunde dauern. Ich bin der Ansicht, dass diese Erfahrung für die Angehörigen eine Entlastung darstellen kann. Viele Angehörige fühlen sich oft verpflichtet den Verwandten jeden Tag zu besuchen. Da dies zeitlich oft sehr schwierig ist, kommen sie nur kurz auf einen "Sprung" vorbei. Diese kurzen Besuche führen aber meist zur Irritation des Bewohners und dieser reagiert mit starker Unruhe und Verunsicherung. (Seminar - Schmidt-Hackenberg 2000, Private Mitschrift)
An dieser Stelle ende ich mit der Darstellung des Krankheitsverlaufs und der sozialen Dimensionen der Demenzerkrankung. Es ist mir bewusst, dass hier keine Vollständigkeit vorliegt. Ich denke aber, dass die tiefgreifenden Auswirkungen einer Demenzerkrankung auf den Betroffenen gut nachvollziehbar sind.
Wie bereits beschrieben, ist die Medizin vor allem um die exakte Darstellung des Krankheitsverlaufes bemüht und das Verhalten des Betroffenen wird als Symptom der Erkrankung interpretiert. Oliver Sacks schildert meiner Meinung nach sehr deutlich, dass es bei der Erkrankung aber nicht bloß um Symptomgruppierungen gehen darf, sondern vor allem darum, welche Strategien der Mensch entwickelt, um seine Identität aufrecht zu erhalten: "Das historische Konzept der Krankheit, der Gedanke, dass eine Krankheit vom Auftreten der ersten Anzeichen über ihren Höhepunkt, ihre Krisis und weiter bis zu ihrem glücklichen oder letalen Ausgang einen bestimmten Verlauf nimmt, geht auf Hippokrates zurück. Er war es also, der die Krankengeschichte, das heißt, die Beschreibung oder anschauliche Darstellung des Krankheitsverlaufes eingeführt hat - exakt das also, was mit dem alten Wort ‚Pathographie' bezeichnet wird. Solche Krankengeschichten sind eine Art Naturgeschichte - sie verraten uns jedoch nichts über das Individuum und seine Geschichte; sie sagen nichts über die Person und ihre Erfahrungen im Kampf gegen die Krankheit aus." (Sacks 1990, S. 11)
"Es sind also weniger die Ausfälle im traditionellen Sinne, die mich interessieren, als vielmehr die neurologischen Störungen, die sich auf das Selbst auswirken. Solche Störungen können von mancherlei Art sein und ebenso aus einer Übersteigerung wie aus einer Beeinträchtigung von Funktionen entstehen. Daher erscheint es vernünftig, diese beiden Kategorien getrennt zu untersuchen. Ich möchte jedoch gleich zu Anfang darauf hinweisen, dass eine Krankheit nie lediglich ein Überschuss oder eine Einbuße ist, sondern dass es immer eine Reaktion des betroffenen Organismus oder des Individuums gibt, die darauf abzielt, etwas wieder herzustellen, zu ersetzen, auszugleichen um die eigene Identität zu bewahren, ganz gleich, wie seltsam die Mittel zu diesem Zweck auch sein mögen." (ebd. 1990, S. 21)
Auch Van der Kooij verfolgt diesen Denkansatz: "Demenz charakterisiert sich durch einen ständigen Zustand von Krankheit und Krisis, von Versuchen, die Auswirkungen zu verbergen, Herr seines Selbst zu bleiben oder der Krankheit zu entfliehen. Demenz bedeutet Angst, Verunsicherung, Scham. Viele Verhaltensweisen von Demenzbetroffenen sind nicht als Symptom der Krankheit zu verstehen, sondern als der Versuch, mit dieser Krankheit durchzuhalten und weiterzuleben." (Van der Kooij zit. Dröes1991; Cohen et al 1984; Cohen 1991; Dröes, Van der Mei, 1994,: In: Tackenberg, Abt-Zegelin 2000, S. 66f)
Kurt Wirsing hat meiner Ansicht nach ein anschauliches Modell für die Pflegepraxis aufgestellt. Wirsing versucht mit seinem Vier-Stufen-Modell, Demenz als Werkzeugverlust, die Verhaltensweisen von Demenzerkrankten als logische und nachvollziehbare Lösungsversuche darzustellen. (vgl. Wirsing 2000, S. 300)
Stufe 1: Abbauprozess
Der hirnorganische Abbauprozess bewirkt den zunehmenden Verlust folgender Werkzeuge:
Werkzeug Gedächtnis
Werkzeug Sprache
Werkzeug Verstand
Werkzeug Bewegung
Stufe 2: Kognitive Folgen
Die erkrankten Menschen
-
verstehen die Welt nicht mehr
-
kennen sich nicht mehr (aus)
-
können sich nicht mehr verständlich machen
-
verlieren den vertrauten Boden unter den Füßen
Stufe 3: Emotionale Folgen
Die erkrankten Menschen
-
haben deshalb Angst
-
werden unsicher
-
fühlen sich hilflos
-
sind desorientiert und verwirrt
-
werden unruhig
-
schämen sich
-
trauern um den Verlust
-
werden wütend
Stufe 4: Lösungsversuche
Ganz "normale" Versuche der Weltvergewisserung sind:
sicheren Boden suchen:
-
durch Weglaufen
-
durch Rückzug und Verstummen
-
durch "immer das Gleiche machen, sagen, fragen"
-
durch Anklammern an Vertrautes
-
durch Abtauchen in die Vergangenheit
-
sich verteidigen und angreifen
-
sich bemerkbar machen (z.B. durch Krach schlagen)
-
um Hilfe rufen
In der Ausbildung erlebe ich, dass dieses Modell den Schülerinnen hilft, die Auswirkungen der Demenzerkrankung auf den Menschen gut nachzuvollziehen. Es wird ihnen bewusst, dass die Verhaltensweisen des Betroffenen den Versuch darstellen, mit der Erkrankung fertig zu werden und die Identität aufrecht zu erhalten.
Inhaltsverzeichnis
"Es kommt nicht darauf an, dem Menschen mehr Jahre zu geben, sondern den Jahren mehr Leben."
Alexis Carrel
Der Begriff Lebensqualität stellt ein mehrdimensionales Konzept dar, welches von objektiven Lebensbedingungen ausgeht, das subjektive Wohlbefinden mit einbezieht und zu den persönlichen Werten und Zielen eines Menschen in Beziehung gebracht wird. Nach Seifert gehören zu den Dimensionen der Lebensqualität das physische, soziale, materielle, aktivitätsbezogene und emotionale Wohlbefinden. (vgl. Seifert 2002, S. 204f)
Tabelle 2: Dimensionen der Lebensqualität das physische, soziale, materielle, aktivitätsbezogene und emotionale Wohlbefinden.
|
Psychisches Wohlbefinden |
Gesundheit, Körperpflege, Ernährung, Bewegung, Entspannung, Schutz vor Verletzungen |
|
Soziales Wohlbefinden |
Interaktion, Kommunikation, persönliche Beziehungen, Soziale Integration, Wertschätzung |
|
Materielles Wohlbefinden |
Räumlichkeiten, Ausstattung der Räume, Eigentum, finanzielle Mittel, bevorzugte Gegenstände, Transportmittel |
|
Aktivitätsbezogenes Wohlbefinden |
Tagesablauf, Aktivität, Entwicklung, Partizipation, Selbstbestimmung |
|
Emotionales Wohlbefinden |
Selbstwertgefühl, Zugehörigkeit, Sicherheit und Geborgenheit, Achtung, Sexualität, psychische Gesundheit |
Brod, Stewart, Sands und Walton haben eine Spezifizierung der Kriterien für die Lebensqualität von Menschen mit Demenzerkrankung vorgenommen. Diese orientieren sich vor allem an 6 Bereichen, die bei diesem Personenkreis besonders stark in Mitleidenschaft gezogen sind:
-
Selbstwertgefühl (etwas leisten, eigene Entscheidungen treffen können)
-
Positive Emotionen erleben (glücklich, zufrieden sein, mit anderen lachen können)
-
Negative Emotionen vermindern (einsam, ängstlich, ärgerlich, niedergeschlagen sein)
-
Gefühl der Geborgenheit (sich nützlich, akzeptiert, geliebt fühlen)
-
Sinn für Ästhetik (Freude an sensorischer Stimulation)
-
Interaktionsfähigkeit (Mit anderen in Beziehung treten)
Nach den Autoren ist die Berücksichtigung der beiden letztgenannten Kriterien in der Betreuung und Pflege für die Lebensqualität von Menschen mit dementieller Erkrankung von besonderer Bedeutung. Über sensorische Stimulation (Stimulierung über Musik, Gerüche, Farben, usw.) und empathischer Kommunikation, gelingt es dem Betroffenen seine Umwelt wahrzunehmen und soziale Kontakte aufrechtzuerhalten. Dies wirkt sich vor allem auf das Wohlbefinden und somit auf die Lebensqualität des Demenzkranken aus. (vgl. Brod, Steward, Sands 1999, S. 25-35),
In Verlauf meiner Arbeit werde ich mich auf alle der oben genannten Bereiche beziehen. Ausführlich werde ich auf die sensorischen Unterstützungsmöglichkeiten und die Kommunikation mit dem Betroffenen eingehen, da meine Beobachtungen und Erfahrungen in der Praxis die Forderungen der Autoren bestätigen.
In meinem privaten Umfeld erlebe ich immer wieder Aussagen wie z. B. "Ein Mensch mit Demenz hat keine Lebensqualität mehr. Für mich wäre so ein Leben nicht mehr lebenswert!" Auch als Bruno Bettelheim die Diagnose "Alzheimer" mitgeteilt wurde, meinte dieser: "So möchte ich nicht leben" und nahm sich in einem Altersheim das Leben. (Klie: In: Tackenberg, Abt-Zegelin 2001, S. 54)
Meiner Meinung nach zeigen die Aussagen deutlich, wie die Erkrankung Demenz den Lebensentwurf und das Lebensgefühl des einzelnen Menschen bedroht. Die Angst vor einem unwürdigen Leben ist in unserer Gesellschaft massiv. Dass die Angst nicht unbegründet ist, zeigen die Auslegungen des australischen Philosophen Peter Singer. Dieser ist der Ansicht, dass das Leben von Menschen, die von "Sinnen" sind und von ihrer Personalität kein Bewusstsein mehr besitzen, auch nicht mehr lebens- und schützenswert sind. (vgl. Singer 1994, S. 123f) Singers Aussagen erinnern an die Auslegung von "lebensunwertem Leben" der nationalsozialistischen Sozialmedizin.
Thomas Klie schreibt dazu: "Unsere anthrozentrierte Weltsicht mit ihrer abendländischen Anthropologie kann und mag einer solchen Infragestellung menschlicher Existenzberechtigung nicht folgen. Normativ hält unsere Kultur gegen Singers Perspektive: Jeder Mensch, sei er auch noch so schwer behindert, hat eine Existenzberechtigung; sein Leben steht unter dem Schutz der Gemeinschaft.
"...Die Existenz und Würde des einzelnen Menschen `lebt` von der gesellschaftlichen Konstruktion. Die Würde eines jeden Menschen `herzustellen`, ist eine interaktive Leistung zwischen Individuum und Gesellschaft mit impliziertem Handlungsauftrag für letztere bei Menschen, denen der Achtungsanspruch nicht selbstverständlich zuwächst." (Klie 2001: In: Tackenberg, Abt-Zegelin 2001, S. 55)
Die Aussagen von Klie bedeuten für mich, dass die Gesellschaft die Pflicht hat, für Menschen mit Demenz eine Umwelt zu schaffen, die vor allem lebenssichernd ist und die Würde des Menschen aufrechterhält. Dies verlangt nach einer spezifischen Umwelt, nach Rahmenbedingungen, die der Lebenssituation dieser Menschen gerecht wird. Es setzt voraus, dass Demenz nicht als Defizit, sondern als Lebensform von Akzeptanz und von Anders-Sein begreift. Es geht um einen gelingenden Alltag und nicht um die Heilung der Krankheit.
Auch Cora van der Kooij spiegelt die Dimension der Erkrankung Demenz sehr eindrucksvoll: "Wer von der Demenz betroffen wird, verliert seine Menschlichkeit nicht, er verliert seine kognitiven Kapazitäten. Er ist damit psychisch beeinträchtigt, aber nicht als Mensch erloschen. Er behält sein Vermögen, Kontakt zu erfahren; manchmal sogar stärker als vor der Demenz. Hiermit ist nicht gesagt, Demenz sei keine Tragödie, aber innerhalb der Tragödie gibt es Kontakt, Kommunikation, Begegnung und Beziehung." (Van der Kooij: In: Takenberg, Abt-Zegelin 2000, S. 63)
Die Auslegungen von Klie und Van der Kooij sind für mich Leitthesen in der Betreuung und Pflege von Menschen mit Demenz. Daher ist mir in meinem Unterricht wichtig, dass die Schülerinnen ihre Wertvorstellungen immer wieder kritisch reflektieren. Meiner Ansicht nach haben Pflegekräfte die Menschen betreuen, die der "produktiven Gesellschaft nicht mehr von Nutzen sind", ja sogar oft als "kostenintensives Klientel" angesehen werden, die Verpflichtung, sich für sie einzusetzen und ihnen das Personsein zu sichern.
Nach Kitwood ist der Begriff "Personsein" hauptsächlich in drei Formen der Auslegung zu finden, nämlich in der Transzendenz, der Ethik und der Sozialpsychologie. Die Funktionen wären in diesen drei Kontexten verschieden, trotzdem gebe es einen Bedeutungskern, der für eine grundlegende begriffliche Einheit sorge.
Sie appellieren an eine sehr machtvolle Empfindung, nämlich, dass das Sein an sich heilig und das Leben zu achten sei. Kitwood schreibt dazu:
"Theistische Religionen erfassen einiges davon in ihren Lehren der göttlichen Schöpfung. So herrscht beispielsweise in östlichen Traditionen des Christentums die Vorstellung des Menschen als `Abbild Gottes`. Manche Formen des Buddhismus und andere nontheistische spirituelle Wege glauben an eine essentielle innere Natur, die stets präsent, immer perfekt ihrer Entdeckung durch Erleuchtung harrt. Der säkulare Humanismus trifft keine metaphysischen Annahmen über das Wesen unserer Natur, behauptet auf der Grundlage unmittelbarer Erfahrung indessen oft, dass `das Höchste wesenhaft` sei." (Kitwood 2004, S. 26)
Ethische Auslegungen der westlichen Philosophie beinhalten, dass jede Person einen absoluten Wert besitzt. Demnach seien wir Menschen verpflichtet, "einander mit einem tiefen Respekt zu behandeln und dies als Zweck und niemals als Mittel zu einem Zweck."
Nach Kant und seinen Nachfolgern beruht das Prinzip des Respekts vor der Person nicht auf einer theologischen Rechtfertigung, sondern in der Annahme, dass unser Leben nur als soziales Wesen einen Sinn ergebe. (ebd. 2004, S. 26)
Sie beruhen "...in der Selbstachtung und ihrer Grundlage, in dem Platz, den ein Individuum in einer sozialen Gruppe einnimmt, in der Wahrnehmung gegebener Rollen sowie der Integrität, Kontinuität und Stabilität des Selbstgefühls."(ebd. 2004, S. 27)
Kitwood definiert den Begriff "Personsein" in seinem Buch folgendermaßen: "Es ist ein Stand oder Status, der dem einzelnen Menschen im Kontext von Beziehung und sozialem Sein von anderen verliehen wird. Er impliziert Anerkennung, Respekt und Vertrauen." (Kitwood 2004, S. 27)
Martin Buber ermöglicht uns eine weitere Herangehensweise an die Frage, was es bedeutet, Person zu sein. In diesem Zusammenhang ist eine seiner wichtigsten Aussagen jene, die er bereits 1922 zum ersten Mal veröffentlichte: "Der Mensch wird am Du zum Ich". (Buber 1994, S. 32)
Buber sieht die Existenz des Menschen zwischen zwei Formen des "In-der-Welt -sein". In den "Ich-Es" und "Ich-Du-Beziehungen". Die Beziehung "Ich-Es-Beziehung" ist für Buber die normale, alltägliche Beziehung zu Menschen und Dingen, die ihn umgeben und die er meist distanziert, kühl und in Zusammenhängen betrachtet.
Anders die "Ich-Du-Beziehung". In diese Beziehung geht der Mensch mit seinem innersten und gesamten Wesen und kann Angst und Leid beinhalten. Das Grundwort "Ich-Du" kann nach Buber nur mit dem ganzen Wesen gesprochen werden. Das Grundwort "Ich-Es" kann nie mit dem ganzen Wesen gesprochen werden. Bubers zentrale Behauptung ist daher, dass die Beziehung grundlegend ist. Person zu sein bedeutet immer mit dem "Du" angesprochen zu werden. (vgl. Buber 1994, S. 7f).
Die Dialogphilosophie von Buber zeigt uns auf, dass wir den Menschen als Person, im Sinne von Beziehung sehen müssen. Dies gilt auch für Menschen mit Demenzerkrankung. Somit können wir auch bei schwersten kognitiven Einbußen menschliche Begegnung ermöglichen und Personsein aufrechterhalten.
Tom Kitwood hat im englischsprachigen Raum, mit seinem Person-zentrierten Ansatz, in der Begleitung von Menschen mit Demenz einen Paradigmawechsel herbeigeführt. Nach ihm bietet das medizinische Standardparadigma keine solide Grundlage für die allgemeine Erklärung der Demenzerkrankungen. Kitwood versucht das Standardparadigma durch drei problematische Merkmale aufzudecken.
Das erste Merkmal betrifft die Vorstellung über die "organische" Grundlage von Demenz, die nach ihm viel zu schmal erscheint und unsolide sei. Denn Untersuchungen zeigen, dass beträchtliche neuropathologische Zustände auch ohne Demenz vorliegen können und eine Demenz ohne signifikante Neuropathologie bestehen kann. Das Standardparadigma ignoriere nach Kitwood jene Aspekte der Nervenarchitektur, die entwicklungsbedingt sind und im engen Zusammenhang mit den Erfahrungen und der Abwehrmechanismen einer Person stehen.
Das zweite problematische Merkmal sieht Kitwood in der Theorie der Verursachung. Es wird angenommen, dass die Ursache genetisch bedingt sei. Das Standardparadigma arbeite nach Kitwood oft in einer zu linearen Vorstellung, entsprechend einem Billard-Queue, der eine Kugel in Bewegung setzt, mit einer anderen zusammenstößt und diese ebenfalls in Bewegung setzt. Diese Betrachtungsweise ist seiner Meinung nach für biologische Systeme nicht ausreichend, denn im "... gewissen Sinne `verursachen` Gene nichts; sie sind einfach nur ein Hintergrund, vor dem andere Ursachen operieren."
Das dritte problematische Merkmal des Standardparadigmas sieht Kitwood in den neuropathischen Prozessen. Denn neuropathische Prozesse schreiten im allgemein langsam voran, besonders im fortgeschrittenen Alter. Die Demenz kann aber sehr schnell verlaufen und so kann es innerhalb von Monaten zu einem drastischen "Dement-Sein" kommen. Bekannt sind hier die negativen Folgen durch einen Umgebungswechsel wie z. B. ein Krankenhausaufenthalt bzw. nach dem Beginn einer Heimpflege. Solche möglichen Veränderungen können durch das Standardparadigma nicht erklärt werden. Kitwood´s Kritik richtet sich daher sehr umfassend gegen das Standardparadigma. Seiner Meinung nach umreißt das Paradigma die Probleme die die Demenz umgeben, nur auf eine technische Art und Weise, wie es z. B. ein Elektronikexperte mit einem defekten Computer tun würde. Weder das Standardparadigma noch die Forschung geben Hinweise auf die Empfindungen der betroffenen Person, auf deren Persönlichkeit, auf den Alltag und die effiziente Pflege. Das Paradigma besagt, dass es zu keiner besonderen Verbesserung kommt, solange es zu keinem medizinischen Durchbruch kommt. Dies führt dazu, dass es zu einer sehr negativen und deterministischen Sichtweise, wie wir sie als den "Tod, der den Körper zurücklässt" kennen. Für Kitwood ist klar, dass viele soziale und gesellschaftliche Faktoren wie z. B. Kultur, Örtlichkeit, Klasse, Bildung, finanzielle Ressourcen sowie die Verfügbarkeit oder das Fehlen von Unterstützung und Dienstleistungen daran beteiligt sind, damit ein Mensch mit Demenz den Alltag meistern kann. Auf der zwischenmenschlichen Ebene hänge viel davon ab, inwieweit ein Mensch mit Demenz in der Lage ist, intakte Beziehungen zu halten und seine Fähigkeit nutzen kann, Abwechslung und Freude zu erleben. Aus dem Blickwinkel des Standardparadigmas sind diese Äußerlichkeiten getrennt von dem fortschreitenden Krankheitsprozess. Kitwood integriert aber gerade diese Aspekte in den Gesamtprozess der Erkrankung Demenz. (vgl. Kitwood 2004, S. 60-62)
Auch Valerie Sinason ist der Auffassung, dass gerade diesen Aspekten in der Begleitung von Menschen mit Demenz größte Aufmerksamkeit geschenkt werden muss. In ihrem Buch "Geistige Behinderung und die Grundlagen des menschlichen Seins" beschreibt sie die psychoanalytische Begleitung eines Mannes mit Alzheimer-Erkrankung. Dabei führt sie irrationale Verhaltensweisen und Gefühle des Betroffenen nicht bloß auf eine Schädigung des Gehirns zurück, sondern schildert sehr beeindruckend den Zusammenhang mit der Lebensgeschichte und Alltagssituation.
Sinason formuliert darin den Zusammenhang von Gefühlen und dem Ausbruch der Erkrankung folgendermaßen: "Obgleich es wie bei der organischen Behinderung eine deutliche Schädigung und einen Verfall des Gehirns gibt, spielen Gefühle, wie die Krankheit erlebt wird, doch eine Rolle, und möglicherweise gibt es in manchen Fällen einen Zusammenhang zwischen Körper und Seele beim Zeitpunkt des Ausbruchs der Krankheit." (Sinason 2000, S. 46f)
Sehr beeindruckend ist, wie feinfühlig Sinason der Situation begegnete. Sie sah ihre Aufgabe darin, den Menschen in seiner Lebensphase zu begleiten, ihn mit sich und seinem Umfeld durch einen einfühlsamen Dialog in Einklang zu bringen. Ihre Vorgangsweise lag nicht darin zu wissen, was dem Menschen gut tut, sondern im Versuch, das Verhalten des Menschen als sinnvolles Verhalten, als Lösungsstrategie der eigenen Kompetenz zu sehen. Was der demenzkranke Mensch uns mitteilen will, hat einen Sinn, einen Sinn sogar im höchsten Grade. Das Verhalten weist uns darauf hin, was im Inneren des Menschen vor sich geht. Es gilt dies als solches wahrzunehmen.
Inhaltsverzeichnis
- 6.1 Was ist Validation?
- 6.2 Entwicklung der Validationsmethode
- 6.3 Erste persönliche Erfahrungen mit Validation
- 6.4 Die Bedeutung von Validation
- 6.5 Theoretische Annahmen der Validationsmethoden von Feil
- 6.6 Validationsprinzipien
- 6.7 Eriksons Lebensstadien und Lebensaufgaben (1977)
- 6.8 Lebensaufgaben bezogen auf das spätere Lebensalter
- 6.9 Die vier Phasen im Stadium der Aufarbeitung
- 6.10 Gruppenvalidation
- 6.11 Exkurs - Identität nach Petzold
- 6.12 Themenauswahl zur Gruppenvalidation
- 6.13 Gruppenablauf und seine Schlüsselelemente
- 6.14 Kritik an Feils Validationsmethode
Im diesem Kapitel stelle ich die Validationsmethode von Naomi Feil vor. Feil hat einen "neuen Weg zum Verständnis verwirrter alter Menschen eingeleitet." (Feil 2005, S. 12f).
Nach Feil ist Validation eine Kombination aus:
-
einer grundlegenden, einfühlsamen Einstellung,
-
eine Entwicklungstheorie für alte, mangelhaft/unglücklich orientierte und desorientierte Menschen, die uns hilft, ihr Verhalten zu verstehen und
-
einer spezifischen Technik, die diesem Menschen hilft, ihre Würde wiederzugewinnen." (Feil 2005, S. 15)
Wie bereits beschrieben, ist die Erkrankung Demenz vor allem von der traditionellen naturwissenschaftlichen Sichtweise geprägt. Das Wissen um die verschiedenen Formen der Demenz und deren Früherkennung hat sehr stark zugenommen und es erscheinen immer wieder Meldungen über neue "Wundermittel" in der Behandlung. Die Situation und das soziale Umfeld des Betroffenen haben sich aber dadurch nicht nachhaltig verändert. Sowohl pflegende Angehörige als auch professionelle Betreuerinnen fühlen sich immer noch im alltäglichen Umgang, in der für uns fremden Gefühlswelt lebenden Menschen, überfordert. Auch ich bin, bis ich die Kommunikationsmethode "Validation" kennen gelernt habe, immer wieder an meine persönlichen Grenzen gestoßen.
Niebergall schreibt Folgendes: "Der Verdienst von Naomi Feil ist, dass sie das oben beschriebene neuropathologische Standardparadigma der Demenz angegriffen und abgelöst hat. Verwirrtheit ist nicht mehr nur ein unumkehrbarer hirnorganischer Abbauprozess, der nur medizinisch behandelbar ist. Sie hat den ganzen Menschen mit seiner Biographie in den Vordergrund gerückt. Naomi Feil hat durch ihre eigenen Erfahrungen im Umgang mit verwirrten Menschen die Grenzen des biomedizinischen Modells gespürt." (Niebergall 2002, S. 34)
Feil ist nach ihrer Emigration aus Deutschland in einem Altersheim (Montefiore) in Cleveland / Ohio / USA aufgewachsen. Ihr Vater war dort als Psychologe und Heimleiter, ihre Mutter als Sozialarbeiterin tätig. Von daher trat Feil in die Fußstapfen ihrer Eltern. 1956 schloss sie an der Columbia Universität in New York City das Studium der Psychologie und Sozialarbeit ab und leitete anschließend bis 1963 die Group Work Services in einem Krankenhaus und in einem Gemeindezentrum. Bei dieser Arbeit beschäftigte sie sich mit gesunden älteren Menschen. Anschließend kehrte sie in das Montefiore-Heim zurück und arbeitete dort als Gruppentherapeutin mit desorientierten Menschen. Ihre therapeutische Arbeit wurde als "Remotivation", die sich sehr stark am Ansatz der "Realitätsorientierung" von James Folsom orientierte, bezeichnet. (vgl. Morton 2002, S. 37f)
Feil wollte desorientierten Menschen helfen, der Realität ins Auge zu schauen und ihnen im Rahmen der Gruppe Kontaktmöglichkeiten bieten. In meiner Ausbildung zur Validationsanwenderin berichtete Naomi Feil, dass sie z. B. mit den Betroffenen die Grabstätten aufsuchte, wenn diese nach ihren verstorbenen Müttern suchten. Feil erlebte, dass das Konzept nicht den gewünschten Erfolg brachte. Im Gegenteil, die Betroffenen wurden in ihren Gefühlen sehr stark verunsichert, fühlten sich verzweifelt, wurden aggressiv und lebten weiterhin in ihrer inneren Erlebniswelt. Feil sagt dazu: "Ich gab das Ziel der Orientierung auf die Realität auf, als ich bemerkte, dass die Gruppenmitglieder sich immer dann zurückzogen, oder zunehmend feindselig wurden, wenn ich sie mit der unerträglichen Realität der Gegenwart zu konfrontieren versuchte." (Feil 2005, S. 13)
Feil entschuldigt sich öffentlich immer wieder bei jenen Menschen, die sie durch die Realitätsorientierung "verletzt" hat. Als Entschuldigungsgrund nennt sie, dass es zum damaligen Zeitpunkt "die Methode" im Umgang mit dementen Menschen war. Nach diesen auch für sie schmerzhaften Erfahrungen beschäftigte sich Feil mit der Schaffung eines alternativen theoretischen Rahmenwerkes. Da sich in jener Zeit die humanistische Psychologie von Abraham Maslow, Carl Rogers und die Entwicklungspsychologie von Erik Erikson stark verbreitete, wurde Feil von deren Denken stark beeinflusst. Feil kam durch ihre Jahrzehnte lange Erfahrung mit alten, desorientierten Menschen zu der Auffassung, dass die Verwirrtheit eine Bewältigungsstrategie des Überlebens darstellt, um mit der unerträglichen Realität der Gegenwart fertig zu werden und Unerledigtes aus der Vergangenheit zu klären und aufzuarbeiten. Feil sieht dies als Ausdruck von Weisheit. (vgl. Feil 2005, S. 35-38)
Brigitte Scharb dazu: "Feil stützt sich mit dieser Erkenntnis auf Ergebnisse von Obduktionen einer Gruppe von Personen, die in sehr hohem Alter verstorben waren. Bei diesen Obduktionen war festgestellt worden, dass bei sämtlichen obduzierten Verstorbenen dieser Gruppe gehirnorganische Abbauprozesse staffgefunden hatten. Trotzdem war ein Teil dieser Personen bis zu ihrem letzten Atemzug orientiert gewesen, ein Teil jedoch desorientiert geworden. Feil schließt daraus, dass der gehirnorganische Abbauprozeß nicht zwingend Ursache für die Desorientierung mancher hochbetagter Menschen sei." (Scharb 2001, S. 1)
Feil bestreitet die Existenz von organischen Hirnveränderungen nicht. Man kann aber sagen, dass Feil von einer psychodynamischen Theorie der Desorientiertheit ausgeht. (vgl. Morton1999, S. 49f)
Dem Begriff "Validation" begegnete ich zum ersten Mal 1996 in der Literatur. Da es mir als Lehrerin wichtig war, die Methode zu kennen, eignete ich mir zunächst ein Grundwissen über das Buch "Validation" von Feil an. 1997 beschloss ich die Ausbildung zur Validations-Anwenderin zu absolvieren. Auf diesem Weg lernte ich Frau Feil als einfühlsame und charismatische Lehrerin persönlich kennen, und erlernte einen neuen Zugang zu verwirrten Menschen.
Nach Niebergall stammt: "Der Ausdruck `Validation` nicht von Naomi Feil selber. Ursprünglich nannte sie ihre Kommunikationsmethode `Fantasy - Therapie`, weil man sehr viel Phantasie braucht, um die Gefühlswelt eines desorientieren Menschen zu verstehen. Als ein Psychologe ihren Videofilm `Looking for yesterday` (Auf der Suche nach Gestern) sah, sagte er: ‚Was ihr macht, ist validating, ihr erklärt die Gefühle der Menschen für gültig und macht sie damit stark.' In der Banksprache gibt es den Ausdruck: einen Scheck validieren." (Niebergall 2002, S. 35)
Naomi Feil beschreibt die Grundprinzipien der Validation folgendermaßen:
"Jemanden zu validieren bedeutet, seine Gefühle anzuerkennen, ihm zu sagen, dass seine Gefühle wahr sind. Das Ablehnen von Gefühlen verunsichert den anderen. In der Methode der Validation verwendet man Einfühlungsvermögen, um in die innere Erlebniswelt der sehr alten, desorientierten Personen vorzudringen. Einfühlungsvermögen - `in den Schuhen des anderen gehen` - schafft Vertrauen, Vertrauen schafft Sicherheit, Sicherheit schafft Stärke - Stärke stellt das Selbstwertgefühl wieder her, Selbstwertgefühl verringert den Stress. Validations-Anwender haben die Signale ihres Patienten aufzufangen und in Worte zu kleiden. So validieren sie ihn und geben ihm seine Würde zurück. Manche desorientierte Menschen ziehen sich nicht mehr in die Vergangenheit zurück, wenn sie sich in der Gegenwart als stark, geliebt und nützlich erfahren. Andere bleiben lieber in der Vergangenheit. Es gibt keine Universalformel, aber alle fühlen sich glücklicher, wenn sie anerkannt werden." (Feil 2005, S. 15).
Es ist mir wichtig hervorzuheben, dass Validation nicht bloß eine reine Technik ist. Entscheidend ist die Qualität der Beziehung. Validation setzt daher ein hohes Maß an Einfühlungsvermögen von der Anwenderin voraus. Nur so kann ein Dialog mit dem verwirrten Menschen entstehen.
-
"Dazu beitragen, dass ältere Personen möglichst lange in ihren eigenen Wohnungen verbleiben können
-
Wiederherstellen des Selbstwertgefühls
-
Reduktion von Stress
-
Rechtfertigung des gelebten Lebens
-
Lösen der unausgetragenen Konflikte aus der Vergangenheit
-
Reduktion chemischer und physischer Zwangsmittel
-
Verbesserung der verbalen und nonverbalen Kommunikation
-
Verhinderung eines Rückzuges in das Vegetieren
-
Verbesserung des Gehvermögens und des körperlichen Wohlbefindens
-
Pflegern Freude und neue Energie schenken, Familien helfen, mit ihren desorientierten Angehörigen zu kommunizieren." (Feil 2005, S. 16)
Den theoretischen Annahmen von Validation liegen jene Grundprinzipien zugrunde, die von der behavioristischen, analytischen und humanistischen Psychologie entwickelt wurden:
-
"Es gibt viele Ebenen des Bewusstseins. (Sigmund Freud)
-
Der Therapeut kann weder Einsicht verschaffen noch das Verhalten verändern, wenn der Klient nicht bereit ist, sich zu ändern oder die kognitiven Fähigkeiten zur Einsicht nicht besitzt. (Siegmund Freud)
-
Menschen verwenden Symbole, um ihre Bedürfnisse zu befriedigen. (Siegmund Freud)
-
Aus einer nicht beachteten Katze wird ein Tiger, geleugnete Gefühle nehmen an Intensität zu. (Carl G. Jung)
-
Jedes Lebensstadium hat seine spezifische Aufgabe, die wir zu einem bestimmten Zeitpunkt unseres Lebens lösen müssen. Wir müssen danach streben, diese Aufgabe zu erfüllen, und dann zur nächsten schreiten. Eine übergangene Lebensaufgabe meldet sich in einem späteren Stadium wieder. (Erik H. Erikson)
-
Die Menschen streben nach Gleichgewicht (Homöostase). (Steven Zuckerman)
-
Menschen können ihr Gehirn dazu anregen, lebhafte visuelle, auditive und kinästhetische Erinnerungen wachzurufen. (Wilder Penfield)
-
Frühe, gefestigte (emotional gefärbte) Erinnerungen überleben bis ins hohe Alter. (F.G. Schettler und G.S. Boyd)
-
Das Gehirn ist nicht der einzige Verhaltensregulator im hohen Alter. Verhalten beruht auf einer Kombination von körperlichen, sozialen und intrapsychischen Veränderungen, die im Laufe des Lebens stattfinden. (Adrian Verwoerdt)
-
Autopsien haben ergeben, dass viele sehr alte Menschen trotz ernster Beeinträchtigung des Gehirns relativ orientiert bleiben. (Charles Wells und andere)
-
Menschen versuchen, aus eigener Kraft wieder gesund zu werden. (Carl Rogers)
-
In der Entwicklung der kognitiven Fähigkeiten kommen zuerst die Bewegungen, dann die Sprache. (Jean Piaget)"
(Feil 2005, S. 16f)
Nach Feil beeinflussen die Validationsprinzipien das Handeln direkt und rechtfertigen daher die Handlungen.
-
"Die Klienten sollten so, wie sie sind, akzeptiert werden.Wir versuchen nicht, das Verhalten des Klienten zu verbessern; wir versuchen, dem Individuum zu helfen, seine Bedürfnisse, die es äußert, zu erfüllen.
-
Alle Menschen sind wertvoll, auch die mangelhaft orientierten, sehr alten Menschen. Wir behandeln die Klienten mit Respekt; wir sprechen sie mit ihrem Familiennamen an; wir geben ihnen Würde zurück.
-
Es gibt immer einen Grund für das Verhalten von desorientierten, sehr alten Menschen. Auch wenn wir nicht immer wissen, warum ein Mensch sich so verhält, wie er es tut, können wir ihm helfen, seine Gefühle auszudrücken, damit er unerledigte Probleme lösen kann.
-
Sehr alte, mangelhaft orientierte und desorientierte Menschen befinden sich in dem letzten Stadium des Aufarbeitens und versuchen, unerledigte Lebensaufgaben, Krisen und andere Angelegenheiten im letzten Stadium ihres Lebens zu lösen. Wir begleiten die Klienten in diesem Prozess der Aufbereitung.
-
Wenn das Kurzzeitgedächtnis versagt, versuchen ältere Erwachsene ihr Leben wieder in Gleichgewicht zu bringen, indem sie auf frühere Erinnerungen zurückgreifen. Wir akzeptieren, dass sich die Klienten in einer eigenen Realität befinden, in der sie jünger sind. Dies sehen sie als kluge und heilsame Methode, um mit der unerträglichen gegenwärtigen Realität umzugehen.
-
Wenn das Augenlicht nachlässt, benutzen die Klienten das `innere Auge`, um zu sehen. Wenn das Gehör nachlässt, lauschen sie den Klängen der Vergangenheit. Wenn Klienten Dinge sehen oder hören, die wir nicht wahrnehmen, akzeptieren wir diese als Teil ihrer eigenen, persönlichen Realität.
-
Wenn die gegenwärtige Realität zu schmerzlich wird, überleben manche Klienten ,indem sie Erinnerungen aus der Vergangenheit heraufbeschwören und sich darin zurückziehen. Dies wird häufig als Demenz bezeichnet. Wir sehen dieses Verfahren als eine kluge Reaktion bzw. eine Bewältigungsstrategie, außerdem akzeptieren wir dies als persönliche Realität, die den momentanen Bedürfnissen des Klienten entspricht.
-
Schmerzhafte Gefühle, die ausgedrückt und durch einen vertrauenswürdigen Zuhörer anerkannt und validiert werden, werden schwächer. Ignorierte und geleugnete schmerzliche Gefühle werden stärker. Wir sind offen für alle Gefühle des Klienten. Wir teilen diese Gefühle einfühlsam und ermutigen, dass sie ausgedrückt werden. Wir akzeptieren, dass desorientierte, ältere Personen ihren Gefühlen freien Lauf lassen, um sich selbst zu heilen.
-
Mit Einfühlungsvermögen zuzuhören, baut Vertrauen auf, vermindert Ängste und gibt den Klienten ihre Würde zurück. Wir teilen die Gefühle des Klienten, ohne über den Wahrheitsgehalt der Tatsachen nachzudenken.
-
Menschen leben - zum Teil auch gleichzeitig - auf mehreren Ebenen des Bewusstseins. Wir lügen unsere Klienten nie an, da wir davon ausgehen, dass sie auf irgendeiner Ebene wissen, was die Wahrheit ist.
-
Momentane Gefühle können Erinnerungen an Gefühle aus der Vergangenheithervorrufen. Wir verstehen und akzeptieren, dass Ereignisse aus der Gegenwart, Erinnerungen an die Vergangenheit auslösen können." (Feil 2005, 17f)
Feils theoretische Annahme über den Rückzug des Menschen in die Verwirrtheit beruht auf der Theorie der Lebensstadien und Aufgaben von Erik H. Erikson. Dieser geht davon aus, dass sich die Lebensaufgaben mit dem Alter ändern. Ob wir sie in einem bestimmten Alter erfüllen oder nicht erfüllen, hängt nach ihm davon ab, wie gut wir die frühere Aufgabe in einem früheren Lebensabschnitt gelöst haben. In der folgenden Übersicht zeigt Feil die Auswirkungen der nicht gelösten Lebensaufgaben von Erik H. und Joan Erikson auf das Verhalten verwirrter, alter Menschen auf.
Tabelle 3: Lebensstadien und Lebensaufgaben (Feil 2005, S. 22)
|
Stadium |
Psychosoziale Krise |
Verhalten der verwirrten, alten Menschen |
|
Säuglingsalter |
Grundlegendes Vertrauen oder Misstrauen; Hoffnung |
Beschuldigen andere. Sind ohne Hoffnung und hilflos. |
|
Frühkindliches Alter |
Autonomie oder Scham Zweifel, Wille |
Brave Mädchen und Jungen sagen nicht "nein". Angst, etwas zu riskieren und die Kontrolle zu verlieren. Selbstzweifel. |
|
Spielalter |
Initiative oder Schuldgefühle. Ziel |
Angst, Neues zu probieren. Depressionen, Schuldgefühle, weinen die ganze Zeit. Märtyrer. |
|
Schulalter |
Eifer oder Minderwertigkeitsgefühle Kompetenz |
Beschuldigen. "Ich tauge nichts." Depressionen. |
|
Jugendalter |
Identität oder Zweifel an der Identität. Treue |
Ausleben sexueller Gefühle. "Unter meinem Bett liegt ein Mann." Ich bin so, wie du mich möchtest. Ein anderes Selbst, verwenden einen anderen Namen. |
|
Junges Erwachsenenalter |
Intimität oder Isoliertheit Liebe |
Rückzug ins Ich, Isolation von anderen. Abhängigkeit. |
|
Erwachsene |
Generativität oder Stagnation. Sorge |
Festhalten an alten sozialen Rollen. Sagen anderen, was und wie sie etwas tun müssen. "Möchten immer arbeiten", nützlich sein. Verleugnen Altersverluste. |
|
Alter |
Integrität oder Verzweiflung. Ekel Weisheit |
Niedergeschlagenheit, Abscheu vor der Welt. Beschuldigt andere oder sich selbst für die eigenen Fehler. "Ich tauge nichts." |
Naomi Feil bezieht die Stadien folgendermaßen auf das spätere Lebensalter.
Im Säuglingsalter muss das Kind lernen zu vertrauen, dass seine Mutter wieder zurückkommt. Es muss die Erfahrung machen, dass es wert ist, geliebt zu werden. Dadurch lernt das Kind sich selbst lieben, weil es liebenswert ist. Kann aber der Säugling nicht sicher sein, dass seine Mutter zurückkommt, lernt es niemals zu vertrauen und betritt das Stadium der Kindheit mit der Last des Misstrauens. Wenn das Kind z. B. stolpert und hinfällt, beschuldigt es den Kameraden dafür. Er ist das Opfer, der andere ist immer schuld. Es leugnet die Verantwortung für schlimme Ereignisse, er wird zum Beschuldiger. Wenn aus diesem Kind ein alter Mann wird, der hinfällt, wird er wahrscheinlich die Putzfrau beschuldigen, sie habe den Boden absichtlich so gebohnert, damit er hinfällt. Angst, die in der Kindheit oder später nie eingestanden wurde, taucht im Alter in anderer Verkleidung wieder auf. Gegenwärtige Angst lässt Erinnerungen an frühere Ängste wieder aufleben.
In der Kindheit erlernen wir Kontrolle. Wir befolgen Regeln, wir lernen, dass wir Fehler machen und trotzdem unsere Welt kontrollieren können. Wenn uns aber unsere Eltern immer wieder sagen: "Mach bloß nicht in die Hose!", so lernen wir, dass Liebe Perfektion erfordert. Wir dürfen uns niemals schmutzig machen, spucken, weinen usw. Dadurch vergrößern wir unser Lebensgepäck um eine weitere Last. Bis ins hohe Alter tragen wir das Bedürfnis nach strikter Kontrolle. Niemals Gefühle zeigen, nur keine Fehler machen. Wenn wir geliebt werden möchten, müssen wir den Preis dafür bezahlen. Im Alter, wenn wir Fehler nicht vermeiden können, wenn die Kontrolle nachlässt, horten wir z. B. unser Eigentum. Die alte Frau hütet in ihrer Handtasche alle ihre persönlichen Dinge. Je mehr ihre Welt außer Kontrolle gerät, desto mehr Dinge hortet sie.
Als Jugendliche haben wir die Aufgabe, uns abzunabeln, zu rebellieren. Wir lehnen uns gegen jede Regel auf, lernen unsere eigenen Werte zu entdecken, unsere eigenen Gesetze aufzustellen. Wir kämpfen um herauszufinden, wer wir sind, um uns von der Familie loszulösen. Haben wir im Säuglingsalter erfahren, dass uns die Eltern lieben, so können wir die Rebellion wagen. Haben wir diese bedingungslose Liebe nicht erfahren, kann unsere Rebellion riskant sein. Wenn wir kämpfen, statt zu gehorchen, könnte es sein, dass Vater und Mutter uns vielleicht nicht mehr lieben, dass sie uns verlassen. Darum kapitulieren wir, sind brav, tun immer das, was Vater oder Mutter möchten. Wir lernen nie, wer wir eigentlich sind ohne unsere Eltern, ohne Autorität. Wir definieren uns immer nur in Abhängigkeit von anderen. Dies sind dann jene alten Frauen, die sich an ihre Kinder oder an das Pflegepersonal im Heim klammern. Sie werden zu Märtyrerin, klagen über ihre Wehwehchen und Schmerzen.
Im Erwachsenalter besteht unsere Aufgabe darin, eine enge Beziehung zu einem anderen Menschen aufzubauen. Wenn wir als Teenager Identität erworben haben, können wir es uns auch leisten "Ich liebe dich" oder "Ich hasse dich" zu sagen, ohne Angst davor zu haben, zurückgewiesen zu werden. Auch wenn wir zurückgewiesen werden, können wir es überleben. Wir können riskieren, verletzt zu werden. Wenn wir aber eine frühere Phase nicht positiv abgeschlossen haben, werden wir keine Intimität erlangen. Wir halten uns im Alter von anderen fern, wir werden zu Einsiedlern. Ohne Stimulierung der Außenwelt ziehen wir uns immer mehr und mehr nach innen zurück. Die Aufgabe in der Lebensmitte ist, mit den Schlägen des Lebens fertig zu werden. Unsere Falten werden tiefer, die Haut wird schlaffer, wir verlieren den Beruf oder haben soziale Verluste. Wir bieten unseren Verlusten die Stirn, wir trauern. Wir akzeptieren unser Alter und akzeptieren, dass wir nicht unsterblich sind. Haben wir aber in uns verinnerlicht, dass wir perfekt sein müssen, nicht die Kontrolle verlieren dürfen, dann können wir unsere Gefühle, unseren Kummer nicht mitteilen. Um zu überleben, leugnen wir das Ausmaß unserer Verluste. Wir halten an alten Rollen fest. Diese Menschen müssen an ihren Berufen festhalten, sie haben sonst nichts mehr zu tun.
Die Lebensaufgabe im Alter besteht darin, das Leben zu resümieren. Es wird Zeit zurückzuschauen, herauszufinden, wer wir waren. Wir lassen die Vergangenheit Revue passieren. Wir finden heraus, wo wir stehen. Trotz meiner unerfüllten Träume, meiner Fehler, meiner Verluste bin ich glücklich. Ich respektiere mich, ich habe "Integrität", ich kann Kompromisse eingehen. Das Leben hat einen Sinn. Integrität im Alter heißt, seine Stärken trotz seiner Schwächen zu erkennen. Wenn man sich im Alter nichts mehr zutraut, wenn die Haare dünner werden, das Kurzzeitgedächtnis nachlässt, wenn man pensioniert wird, kann man sich denken, niemand kümmert sich um mich, ob ich lebe oder tot bin, ist egal. So entsteht Verzweiflung. Verzweiflung, die ignoriert wird, rumort und wird zur Depression. Mit einer hohen Last gehen wir ins hohe Alter.
Jedes Lebensalter hat seine ganz bestimmte Aufgabe. Wenn wir sie ignorieren, verschafft sie sich später einen zweiten Eintritt. Selten erfüllen wir eine Lebensaufgabe das erste Mal ganz, keine Aufgabe lässt sich gänzlich abschließen. Wir erhalten daher immer eine zweite oder dritte Chance. Nach Feil müssen wir uns unseren Gefühlen stellen und unser ganzes Leben lang ehrlich zu uns sein. (vgl. Feil 2005, S. 23 - 27)
Feil war der Ansicht, dass in Eriksons Modell eine zusätzliche Phase notwendig war. Erikson hatte die wachsende Bevölkerung der Hochbetagten (ab 75 bis 80 Jahre und älter) nicht berücksichtigt. Feil ist der Auffassung, dass die letzte Stufe von Erikson für jene Personen ausreicht, die Integrität erreicht haben. Für jene Menschen, die jedoch unter unbewältigten Krisen leiden, sei eine abschließende Stufe, die Stufe des "Aufarbeiten oder Vegetieren" einzubeziehen. (vgl. Morton 1999, S. 56)
Menschen, denen es nicht gelungen ist, die Aufgaben des Lebens zu lösen, kehren oft in die Vergangenheit zurück, um ihre ungelösten Gefühle zu lösen. Dies sei aber kein bewusster Rückzug in die Vergangenheit wie in Eriksons letztem Stadium. Diese Menschen ziehen sich in das Vegetieren zurück. Ohne Stimulation von außen, werden sie zu den lebenden Toten in den Pflegeheimen. Die Gefühle bleiben bis zum Tod unverarbeitet. (vgl. Feil 2005, S. 31)
Tabelle 4: Stadium nach Feil - Aufarbeiten oder Vegetieren - das Stadium jenseits der Integrität. (Feil 2005, S. 30)
|
Stadium |
Aufgabe |
Verhalten des alten, verwirrten Menschen |
|
Hohes Alter |
Aufarbeitung oder Vegetieren In Frieden sterben |
Mangelhafte Orientierung Zeitverwirrtheit Sich wiederholende Bewegungen Vegetieren |
Feil ist der Meinung, dass der Rückzug des Menschen in das Stadium des Vegetierens durch empathisches, validierendes Verhalten der Betreuungs- bzw. Pflegepersonen zu verhindern wäre. Auf Grund meiner Erfahrungen in Validation teile ich diese Meinung. Zur Untermauerung zeige ich ein Beispiel aus der Praxis:
Im Rahmen meiner Lehrtätigkeit habe ich eine Frau im Stadium des Vegetierens kennen gelernt. Die Stationsleitung berichtete mir, dass die Pflege dieser Frau besonders belastend sei, da sie nie wüssten, wie es der Bewohnerin gehe, bzw. wie sie sich fühle. Sie zeige keine Reaktionen mehr, weder auf Ansprache noch auf Berührungen. Biographisch wüssten sie sehr wenig über die Frau, da sie beim Einzug ins Altersheim alleinstehend war und nicht gerne über ihr Leben erzählte. Als ich die Bewohnerin zum ersten Mal sah, lag sie verkrampft in "Embryonalstellung" in ihrem Bett. Die Schwester informierten mich, dass die Frau seit einem Jahr immer nur in dieser Stellung liege. Die Augen waren "leer", der Blick auf die entsprechende Seitenwand fixiert. Sie wirkte wie ein "seelenloser Körper". Das Ziel meiner Pflegeintention war, mit der Bewohnerin in "Dialog" zu treten. Dialog, im Rahmen der Validation kann sein, dass z. B. bei verspannter Muskulatur der Muskeltonus abnimmt, die Betroffene mit den Augen blinzelt, Augenkontakt aufnimmt, entspannter atmet oder evt. eine Körperbewegung durchführt. Dazu setzte ich mich in das Bett der Bewohnerin, nahm sie in meine Arme und führte langsame Schaukelbewegungen durch. Durch das Schaukeln soll an die frühesten Erfahrungen des Kindes angeknüpft werden. Nach einigen Minuten begann ich einfühlsam den Kopf Richtung Stirn zu streicheln. Dabei war zu spüren, wie die Muskelspannung abnahm. Als ich das Schaukeln beendete, flüsterte die Bewohnerin: "Mama". Ich war überrascht, dass die Frau neben der Körperentspannung auch über die Sprache Kontakt aufnahm. Über die Vermittlung mütterlicher Zuwendung und Berührung, gelang es der Betroffenen, mit mir in den Dialog zu treten. Ich denke, wenn die Pflegepersonen die Gefühle der Bewohnerin frühzeitig validiert hätten, wäre es nicht zu diesem massiven inneren Rückzug gekommen. Dass Kontakt auch noch möglich ist, wo Pflegepersonen der Ansicht sind, dass keine Reaktionen mehr vorhanden sind, hat mir diese Frau gezeigt.
Protokoll aus meinem Berufsalltag
Ich möchte hier noch beschreiben, warum ich den Kopf Richtung Stirne gestreichelt habe. Feil ist der Auffassung, dass über das Streicheln des Kopfes Erinnerungen an die Mutter oder an den Vater ausgelöst werden können. Da Mütter meist das Streicheln des Kopfes zur Beruhigung des Kindes einsetzen, streicheln sie Richtung Stirne. Väter hingegen vermitteln ihre Wertschätzung eher durch das Streicheln des Hinterkopfes. Da die Bewohnerin in Embryonalhaltung lag, assoziierte ich dies mit der Sehnsucht nach der Mutter. In meinem Pflegealltag kann ich immer wieder die Erfahrung machen, dass es desorientierten Menschen möglich wird, durch bestimmte Berührungen, Gefühle der Sehnsucht nach der Mutter oder nach dem Vater auszudrücken.
Feil teilt die Desorientierung der Menschen in vier Phasen ein. Jede Phase stellt einen weiteren Rückzug aus der Realität dar. Naomi Feil weist ganz ausdrücklich darauf hin, dass sich desorientierte Menschen innerhalb kürzester Zeit von einem Stadium zum nächsten Stadium bewegen können. (vgl. Feil 2005, S. 64)
Phase I: Mangelhafte/unglückliche Orientierung - teilweise orientiert, aber unglücklich.
Phase II: Zeitverwirrtheit - Verlust der kognitiven Fähigkeiten und der Orientierung in der Zeit (Uhrzeit).
Phase III: Sich wiederholende Bewegungen - sie ersetzen die Sprache.
Phase IV: Vegetieren - totaler Rückzug nach innen. (Feil 2005, S. 64)
Um alte Menschen in diesen vier Phasen zu verstehen, ist Feil der Auffassung, dass wir deren Symbole kennen müssen. Symbole stellen für Feil die Fahrkarten der Betroffenen in die Vergangenheit dar. Naomi Feil hat in ihrer 35 jährigen Arbeit mit desorientierten Menschen eine Unzahl von Symbolen kennen gelernt. Sie weist darauf hin, dass die Symbole ohne Unterschied von Rasse, Religion, Kultur oder Geschlecht verwendet werden und sie diese in Australien, Niederlanden, Frankreich, Belgien, Norwegen, Österreich, Kanada, Deutschland, Finnland und in den USA vorgefunden habe. Um aber die Symbole für den einzelnen Menschen zu entschlüsseln zu können, sei das Wissen über die persönliche Lebensgeschichte und die Lebensumstände unabdingbar. (vgl. Feil 2005, S. 64).
Typische Symbole desorientierter Menschen und ihre mögliche Bedeutung
Tabelle 5: Typische Symbole desorientierter Menschen und ihre mögliche Bedeutung (Feil 200, S.66f)
|
"Eine Hand |
Ein Baby |
|
Ein Finger |
Vater/Mutter, Fuß zum Gehen, |
|
Ein Tuch |
Wichtige Papiere, Backteig, Kinder, Kleider |
|
Stange eines Rollstuhls |
Eine Straße |
|
Offener Raum |
Der Flur zu Hause, Himmel, Hoffnung |
|
Knopf, Kieselstein |
Nahrung, Liebe |
|
Schnalzendes Geräusch |
Sicherheit, Genuss |
|
Wiegende Bewegung |
Mutter, Mutterschaft, Sicherheit, Genuss |
Mangelhafte/ unglückliche Orientierung (orientiert, aber unglücklich)
Nach Feil halten diese Menschen an gesellschaftlich vorgeschriebenen Rollen fest. Sie haben jedoch das Bedürfnis, alte Konflikte in verkleideter Form aufleben zu lassen. Dazu verwenden sie wie bereits erwähnt Gegenstände oder Personen der Gegenwart als Symbole. Für diese Menschen sind Verstand, rationales Denken und Sprache sehr wichtig. Sie kennen die Uhrzeit, halten Ordnung, stellen Dinge an ihren gewohnten Ort. Gefühle werden jedoch verleugnet, Berührungen und Blickkontakt weisen sie oft zurück. Wenn man sie beim Verwechseln einer Person oder bei einer Gesprächwiederholung "erwischt", versuchen sie den Fehler hinter einer Geschichte zu verstecken. Im Heim oder allein zu Hause fühlen sie sich alt und überflüssig. Verbittert, ungeliebt und allein behaupten sie, jemand bestehle sie oder wolle sie mit dem Essen vergiften. Um sich zu rechtfertigen oder ihre starken Emotionen zu leugnen, beschuldigen sie die anderen. In ihrer Angst horten sie oft alles, was sie bekommen können. Niemand kann sie von etwas abbringen, man kann sie gegen ihren Willen nicht überzeugen. Sie müssen ihre tief liegenden Ängste auf andere projizieren, um ihr Gleichgewicht aufrecht zu erhalten. Sie brauchen ihre Verhüllung, um überleben zu können. Nach Feil benötigen sie eine vertrauensvolle Beziehung, jemanden der sie versteht, nicht beurteilt und nicht widerspricht. (vgl. Feil 2005, S. 67f)
6.9.1.1 Validationstechniken für Phase I:
Naomi Feil beschreibt die Technik der Validation für die Phase I folgendermaßen:
Da Menschen in dieser Phase oft sehr verletzend sein können, muss sich die Validationsanwenderin (VA) Kränkungen eingestehen, diese aber zurückstellen. Das Zentrieren, eine Entspannungstechnik die immer als Vorbereitung durchgeführt wird, hilft der Validationsanwenderin ihre eigenen Gefühle beiseite zu stellen, für den anderen offen zu sein und emotionalen Stress zu verringern. Verletzte Gefühle der VA müssen zu einem späteren Zeitpunkt reflektiert werden:
-
Gedanklich und gefühlsmäßig muss sich die VA in die Welt der Betroffenen versetzen.
-
Da sich diese Menschen vor intimen, vertraulichen Beziehungen bedroht fühlen, sollte wenig Berührung vorgenommen werden. Händeschütteln oder eine kurze Berührung am Arm ist ihnen schon genug Intimität.
-
Bei diesen Menschen sollen W - Fragen wie "wer, wann, wo, was, wie" zur Erkundigung der Fakten verwendet werden. Dabei soll nie nach dem "warum" gefragt werden, denn unglücklich orientierte Menschen können darauf keine rationale Antwort geben.
-
Gefühle sollten nicht angesprochen werden.
-
Worte, die auf einen emotionalen Unterton weisen, sollten von der VA wiederholt werden.
-
Es sollte nach dem Extrem (Polarität) gefragt werden, wie z. B. jemand will sie vergiften?
-
Die VA soll der Person helfen sich vorzustellen, was passieren würde, wenn das Gegenteil wahr wäre.
-
Die Vergangenheit sollte erkundigt werden, um Bewältigungsmechanismen der Vergangenheit wiederherzustellen. Dadurch kann es dem Menschen gelingen, aktuelle Krisen zu überwinden. (vgl. Feil 2002, S. 69f)
Da es mir wichtig ist, nicht nur die Technik der Validation zu beschreiben, sondern aufzuzeigen, wie im Betreuungsalltag Validation umgesetzt wird, möchte ich zu jedem Stadium ein Validationsgespräch aus meiner Praxis aufzeigen.
6.9.1.2 Validationsgespräch in der Phase I:
Als ich am Morgen ins Zimmer von Frau Zimmermann kam, begrüßte sie mich mit den Worten:
Frau Z.: "Gut, dass du kommst, es geht mir heute ganz schlecht. Seit gestern Nachmittag geht es mir schlecht."(weinerliche Stimme)
Ich: "Haben Sie Schmerzen?"
Frau Z.: "Nein, Schmerzen habe ich keine. Aber alles in meinem Körper ist weich."
Ich. "Haben Sie das öfters?"
Frau Z.: "Ja, immer wieder. Gestern habe ich es der geistlichen Schwester gesagt. (Arbeitskollegin). Aber das ist eine dumme Person, und eitel ist sie auch. Immer wenn ich zu ihr etwas sage, breitet sie sich aus. Sie versteht aber von nichts etwas. (mit böser Stimme) Ich zeige ihr aber nicht, dass ich sie für dumm halte."
Ich: "Wenn man im Körper so weich ist, ist man nicht sicher beim Gehen."
Frau Z.: "Ich trau mich nicht mehr zu gehen."
Ich: "Haben Sie das früher auch schon erlebt?"
Frau Z.:"Manchmal, aber wenn man Mutter ist, kann man nicht krank sein. Da muss man funktionieren."
Ich: "Ihr Mann und ihre Kinder haben sich immer auf sie verlassen können."
Frau Z.: "Das haben sie. Ich war immer für alle da." (kurze Pause) Jetzt komm, jetzt probieren wir zu gehen."
Validationsprotokoll - Einzelvalidation
Dies ist ein typisches Gespräch für Stadium I. Frau Zimmermann hat 2 Kinder, mit denen sie kein besonders gutes Verhältnis hat. Aus diesem Grund kommen auch die Kinder selten auf Besuch. Frau Zimmermann rechtfertigt dies immer damit, dass die Kinder viel zu tun hätten. Ich interpretierte das Gespräch folgendermaßen; da das Verhältnis zu ihren Kindern schmerzhaft ist, verleugnet sie dies. Um Selbstwert zu erfahren, muss sie andere beschuldigen, bzw. beschimpfen. Hinter dem Verhalten von Frau Zimmermann steckt meiner Meinung nach auch das Bedürfnis "gebraucht zu werden". Über das Gespräch vermittelte ich ihr, dass sie für die Familie immer da ist und sich die Kinder auf sie verlassen können. Dies gab ihr das Gefühl, gebraucht zu werden und vermittelte ihr Status. Durch diese erfahrenen Gefühle konnte sie das Gespräch zufrieden beenden.
Zeitverwirrtheit
Die Phase II wird nach Feil vor allem durch die körperlichen und sozialen Verluste im Alter geprägt. Sie ist der Meinung, dass das zunehmende Schwinden des Seh- Hör- und Bewegungsvermögens, des Tast-, Geruchs- und Geschmacksinns sowie die Abnahme der kognitiven Fähigkeiten den inneren Rückzug des Menschen erleichtern. Zeitverwirrte können die Verluste nicht mehr leugnen, sich nicht mehr an die Realität klammern wie Menschen in der Phase I. Statt sich um Minuten und Stunden zu kümmern, gehen sie ihren Erinnerungen nach. Sie verlieren die Gegenwart aus den Augen, ein Gefühl wechselt das andere ab. Ein Ding oder eine Person wird zum Symbol - die Fahrkarte in die Vergangenheit. Diese Menschen verlieren die Selbstkontrolle, das Kommunikationsvermögen, die Fähigkeit zu sozialem Verhalten. Sie halten sich an keine Regeln mehr, wie z. B. Tischregeln oder Kommunikationsregeln. Naomi Feil äußert, dass zeitverwirrte Menschen in Pflegeheimen auf der ganzen Welt, auf die grundlegenden Gefühle wie Liebe, Hass, Trauer, Angst vor Trennung, Streben nach Identität zurückkehren. (vgl. Feil 2005, S. 67f)
6.9.2.1 Validationstechniken für Phase II: Zeitverwirrtheit
-
Für Feil gelten die gleichen Techniken und Regeln wie in Phase I.
-
Menschen in Phase II brauchen aber einen fürsorglichen und intensiven Körperkontakt. Dabei ist für den Menschen Augenkontakt besonders wichtig. Sie fühlen sich dadurch mehr verstanden.
-
Der bewusste Einsatz der Stimme ist ebenso von Bedeutung. Es sollte mit klarer, eher tieferer, liebevoller Stimme gesprochen werden. Scharfe Klänge können Rückzug oder Ärger hervorrufen. Hohe, schwache, sanfte Töne werden oft wegen eines Gehörschadens nicht wahrgenommen.
-
Damit der Betroffene antworten kann, braucht er Berührung, Blickkontakt und Stimme.
-
Da Menschen im Stadium II ihren Gefühlen freien Lauf lassen, muss mit Gefühl auf die Emotionen reagiert werden. Dabei muss die VA ihren Gesichtsausdruck, ihren Körper, Atem, ihre Stimme den Gefühlen anpassen.
-
Wenn der Betroffene nicht mehr konkrete Worte findet, müssen für jene Wörter, die nicht verstanden werden, unbestimmte Fürwörter verwendet werden. Feil sagt, dass man nicht die Bedeutung jedes Wortes kennen muss.
-
Das Verhalten des Menschen sollte immer mit den Grundbedürfnissen in Zusammenhang gebracht werden. Grundbedürfnisse sind: Sicher sein/geschützt/ sich geliebt fühlen Nützlich/aktiv/tätig sein Spontane Gefühle ausdrücken können und gehört werden
-
Der Einsatz von Musik, besonders von Liedern aus der Kindheit, können Erinnerungen wecken. Lieder bleiben sehr lange im Gedächtnis erhalten. (vgl. Feil 2002, S.73 -75)
6.9.2.2 Validationsgespräch in der Phase II:
Frau Wieser ist noch bekannt, dass sie verheiratet war und 9 Kinder hat. An den Ehemann selbst kann sie sich nicht mehr erinnern. Die Kinder kommen regelmäßig auf Besuch, sie erkennt sie aber nicht mehr. Frau Wieser spricht immer wieder von ihrem jüngsten Sohn Peter. Die Bewohnerin lebt in "ihrer Welt", in der die Kinder noch klein sind. Außerdem bügelt sie gerne Wäsche. Aus diesem Grund hält das Betreuungsteam immer ein Bügeleisen mit Bügelbrett und Wäschekorb für sie bereit. Um die Bewohnerin beim Bügeln nicht zu überfordern, befinden sich im Wäschekorb nur Geschirrtücher. Über das Bügeln wird dem Bedürfnis von Frau Wieser nach "Beschäftigung und Gebrauchtwerden" nachgekommen. Da sie nach dem Bügeln immer sehr ausgeglichen ist, nimmt das Betreuungsteam angesengte Wäschestücke in Kauf.
Als ich zu Frau Wieser kam, war sie beim Bügeln der Wäsche.
Frau W.: "Wer bist du? Was willst du?"
Ich:"Ich bin Schwester Christine. Wie geht es Ihnen"?
Frau W.:"Ich hab viel Arbeit. Schau, das muss ich alles bügeln."(Dabei zeigt sie auf den Wäschekorb).
Ich:"Da haben Sie aber wirklich noch viel zu tun."
Frau W.:"Ich hab neun Kinder. Ich habe Berge von Wäsche. Ich hab immer viel arbeiten müssen. Hast du auch Kinder?"
Ich: "Ich habe zwei Kinder. Einen Buben und ein Mädchen."
Frau W.: "Was will ma mehr. Ich hab neun Kinder." Der Kleinste ist der Peter. Er ist zwölf Jahre alt (Heute 27 Jahre alt). Er ist ein Lausbub. Er hat immer schmutzige Hosen.".
Ich: (Dabei berühre ich ihren Unterarm) "Sie sind eine fleißige Frau."
Frau W.:(Sie hört auf zu bügeln und lächelt mich an) "Ma muss fleißig sein." Anschließend bügelt sie weiter und verbleibt in "ihrer Welt".
Validationsprotokoll - Einzelvalidation
Auch dies ist ein typisches Gespräch in Phase II. Frau Wieser hat sich in ihre innere Welt zurückgezogen, die für sie nun real ist. Aus der Biographie von Frau Wieser wissen wir, dass sie Gedichte geschrieben hat und den Wunsch hatte, Pianistin zu werden. Als sie ihren Mann kennen lernte, gab sie ihren Wunsch bzw. das Klavierspielen auf. Die Familie wurde zu ihrem Mittelpunkt. Wenn ich aber mit Frau Wieser über das Klavierspielen zu sprechen beginne, weint sie und will sofort bügeln gehen. Über mehrere Validationsgespräche ist es Frau Wieser gelungen, ein Gedicht, welches sie selbst gedichtet hat, wieder in Erinnerung zu bringen. Dabei saßen wir an einem sonnigen Winternachmittag auf einer Parkbank. Der Schnee glitzerte in der Sonne. Auf einmal sagte Frau Wieser: "In mein Zimmer kein einziger Sonnenstrahl fällt." Immer wieder wiederholte sie diese Zeile, doch es gelang ihr nicht das Gedicht fortzusetzen. Dies führte dazu, dass Frau Wieser den ganzen Tag sehr unruhig war. Bei weiteren Validationsgesprächen kam das verschollene Gedicht jedoch wieder ans Tageslicht:
In mein Zimmer kein einziger Sonnenstrahl fällt,
der erwärmend und erbauend das Herz mir erhellt.
Doch heute da blickte ich zum Fenster hinaus,
da hingen am Dach, gegenüber am Haus,
zwei Tropfen so funkelnd wie Edelstein
und nahmen in sich auf den Sonnenschein.
und gaben wieder in vielfältiger Pracht,
die Strahlen, die die Sonne so leuchtend macht.
Ein köstliches Besinnen bricht in mir wach
und fängt im mir jubeln und jauchzen an.
Oh, wie herrlich schuf Gott uns Menschen die Welt,
der sich der Mensch oft entgegenstellt
und spiegelten wider wir dankbar die Pracht,
Liebe und Güte, wie Gott sie uns reichlich bedacht.
Frau Wieser
Validationsprotokoll - Einzelvalidation
Damit das Gedicht nicht wieder "verloren" ging, schrieb ich es auf und gab es Frau Wieser zum Signieren.
Sich wiederholende Bewegungen
Feil ist der Auffassung, dass Menschen, die ihre Gefühle in Phase II nicht über Validation verarbeiten konnten, sich auf vorsprachliche Bewegungen und Klänge zurückziehen, um unbewältigte Konflikte aus der Vergangenheit zu lösen. Körperteile werden in dieser Phase zu Symbolen. Bewegungen sollen die Worte ersetzen. Lebenslang eingesperrte Gefühle wie Scham, Schuldgefühle, sexuelle Wünsche kommen ans Tageslicht. Die Sprache des Menschen wird unverständlich, über die Zunge, Lippen oder Zähne versucht er Klänge zu erzeugen, die dem sinnlichen Vergnügen dienen. "Wenn die logische, erlernte Sprache schwindet, kehrt die Person zu ‚primären Sprachmustern' zurück."(Feil zit. Penfiel 1950: In: Feil 2005, S. 37)
6.9.3.1 Valitationstechniken für Phase III: Sich wiederholende Bewegungen
-
Da diese Menschen meist verbal nicht mehr kommunizieren können, muss über Berührung kommuniziert werden. Dabei ist von Bedeutung, wo die Person berührt wird. Feil hat durch ihre jahrzehntelange Praxis folgende Erfahrungen gemacht:
-
"Leichte kreisförmige Bewegungen mit der Handfläche auf der oberen Wange stimulieren Gefühle des "Von - einer - Mutter - Umhegtseins", einen vertrauten Reflex des "Wurzeln-Habens".
-
Eine kreisförmige Bewegung der Fingerkuppen mit mittlerem Druck auf den Hinterkopf stimuliert Gefühle des "Vom - Vater - Umhegtseins", als das Kleinkind vom Vater auf dem Kopf getätschelt wurde.
-
Entlang der Wange mit der Handfläche streichen, mit dem kleinen Finger unter dem Ohrläppchen, mit beiden Händen eine sanfte Streichbewegung, den Kiefer entlang, stimuliert Gefühle des "Ehepartners/Geliebten", einer sexuellen Beziehung.
-
Kleine kreisförmige Bewegungen mit gekrümmten Finger auf dem Nacken, mit beiden Händen, stimulieren Gefühle des "Vater- oder Muttersein", des Berühren eines Kindes.
-
Eine reibende, kräftige Bewegung mit der ganzen Hand auf der Schulter und den Schulterblättern stimuliert das Gefühl "ein Bruder/Schwester oder guter Freund" zu sein, eine geschwisterliche Beziehung." (Feil 2002, S. 76f)
-
Ansonsten sind die gleichen Techniken wie in Phase II durchzuführen.
-
In dieser Phase empfiehlt Feil den Einsatz von Musik. Über bekannte Lieder, Gebete oder durch Kinderreime kann es zum Aufbau eines Dialogs kommen.
-
Für Feil ist das Spiegeln in Phase III von großer Bedeutung. Dabei werden die Körperbewegungen und die Atmung nachgeahmt. Dies soll uns helfen, mit dem Menschen in Kontakt zu kommen, bzw. sein Verhalten mit den Bedürfnissen des Menschen nach Liebe, Identität oder Gefühlsäußerungen in Bezug zu setzen. (vgl. Feil 2002, S. 76-78)
6.9.3.2 Validationsgespräch in der Phase III:
Als ich Herr Hager kennen lernte, sprach er seit fast einem Jahr nicht mehr. Die Pflegepersonen berichteten, dass er stundenlang am Tisch sitze und mit der Faust auf die Tischplatte klopfe. Da er von Beruf Schuster war, vermuten die Pflegekräfte, dass er bei seiner Arbeit, in der Schusterwerkstatt sei.
Um Herrn Hager zu spiegeln, setzte ich mich neben ihn, brachte mich in die gleiche Körperhaltung, versuchte meine Atmung seinem Atemtempo anzupassen und begann im gleichen Rhythmus zu klopfen.
Beim Spiegeln ist wichtig, sich auf den Betroffenen "ganz einzulassen". Nur so ist es möglich, mit dem Menschen in den Dialog zu treten. Durch das Spiegeln erlebt man, wie sich die eigene Gefühlswelt verändert. Als ich das Gefühl hatte, mit Herrn Hager im Einklang zu sein, fragte ich, ohne dabei das Klopfen aufzugeben:
Ich: "Josef, hast du heute wieder viel Arbeit?"
Herr Hager: Langsam drehte er seinen Kopf zu meiner Seite, nahm Augenkontakt mit mir auf, hörte auf zu klopfen und antwortete: "Jo, aber i hob jetzt ka Zeit." Anschließend nahm er seine Arbeit wieder auf.
Validationsprotokoll - Einzelvalidation
Für Außenstehende mag diese kurze Kontaktaufnahme nicht von besonderer Bedeutung sein. Für uns Validationsanwenderinnen ist es ein großer Erfolg. Es ist mir gelungen, mit dem Betroffenen in Beziehung zu treten. Durch den Dialog können wir dem Menschen vermitteln, dass jemand für ihn / sie da ist, der ihre Gefühle anerkennt und respektiert. Ein weiterer Rückzug nach innen, kann dadurch eventuell verhindert werden.
Vegetieren
Nach Feil verschließt sich hier der alte Mensch völlig der Außenwelt. Er gibt das Streben, sein Leben zu verarbeiten auf. Der eigene Antrieb ist nur noch auf das Nötigste reduziert, gerade noch so viel, um zu überleben. Aufgrund ihrer Erfahrungen ist Feil der Ansicht, dass das Abgleiten in das Vegetieren, durch Validation in früheren Stadien vermieden werden kann und auch Menschen in Phase IV noch positiv darauf reagieren. (vgl. Feil 2005, S. 75)
6.9.4.1 Techniken für Phase IV:
-
Feil stellt in diesem Stadium Berührung und Musik in den Vordergrund.
-
Gesprochen werden soll mit aufrichtiger, fürsorglicher Stimme.
-
Ebenso soll der Bezug zwischen Verhalten und Bedürfnis hergestellt werden.
-
Validationsziele in Phase IV sind:
- Blickkontakt
- Mienenspiel
- Irgendeine emotionale Reaktion: Singen, Lächeln, Weinen
- Irgendeine körperliche Bewegung: der Hände, der Füße
-
Nach Feil sollte mehrmals am Tag, bis zum Lebensende, Validation durchgeführt werden. (vgl. Feil 2002, S. 79f)
Ein Beispiel für Validation im Stadium IV habe ich an einer Bewohnerin auf Seite 83 aufgezeigt.
Nach Feil sollten möglichst alle Mitglieder eines Teams, die demente Menschen betreuen, validieren können. Validation soll im Alltag integriert sein und bei Bedarf eingesetzt werden.
Da Feil ihr Berufsleben als Gruppentherapeutin begann, entwickelte sie auch für die Gruppe Validation. Nach Morton ist die Gruppenvalidation klarer als die Einzelvalidation "...und weniger eng mit Feils theoretischem Rahmenwerk verbunden, ..."
"Von daher glaube ich, dass künftige Generationen den Beitrag, den Feil zur Entwicklung der Gruppentherapie für Menschen mit Demenz geleistet hat, für ihre größte und dauerhafteste Errungenschaft halten werden." (Morton 2002, S. 91)
Nach Feil darf die Gruppenvalidation nur von jenen Personen geleitet werden, die die Ausbildung zur Validations-Anwenderin und Validations-Gruppenleiterin absolviert haben. Gruppenvalidation wurde für Personen in der Aufarbeitungsphase II und III entwickelt. Menschen in Phase I, die den beginnenden Verlust des Kurzzeitgedächtnisses nicht eingestehen können und Angst haben, ihre Gefühle anzusprechen, bzw. diese zu zeigen, sollten nicht in die Gruppe aufgenommen werden. Grundsätzlich wird die Gruppenvalidation einmal wöchentlich, ca. 20 bis 60 Minuten lang (je nach Gruppenenergie) mit fünf bis zehn Personen durchgeführt. (vgl. Feil 2005, S. 103)
Stimulation von:
-
"Energie
-
Sozialen Rollen
-
Identität
-
Interaktion
-
verbalem Verhalten
-
sozialer Kontrolle
-
Wohlbehagen und Glück"
(Feil 2005, S. 102f)
Um dem alten, desorientierten Menschen durch Validation die Möglichkeit zu geben, sein gelebtes Lebens zu verarbeiten, sollte die Gruppenleiterin möglichst viel über dessen Lebensgeschichte, Wertvorstellungen, Prägungen usw. wissen. Dadurch kann das Verhalten und Erleben in der jetzigen Lebenslage besser verstanden werden. Verhaltensmuster, die seinerzeit sinnvoll und lebenswichtig waren, werden in aktuellen Krisen wieder lebendig und zur Problemlösung eingesetzt. (vgl. Wirsing 2000, S. 84)
Ich gebe nur eine kurze schriftliche Übersicht über den Ablauf einer Gruppenvalidation. Auf Rahmenbedingungen, die Auswahl der Gruppenmitglieder, die Bedeutung der Sitzordnung, die Auswahl von Liedern, Aufgaben des Co-Leiters usw. nehme ich nicht Bezug. Diese Aspekte werden von Naomi Feil in ihrem Buch "Validation" ausführlich beschrieben. Die Auswahl sozialer Rollen für die einzelnen Mitglieder erläutere ich, da sie ein Bewertungskriterium in meiner Forschungsarbeit sind. Weiters nehme ich Stellung zur Themenauswahl für eine Gruppenvalidation. Hier liegt meines Erachtens der wesentliche Unterschied gegenüber anderen Methoden der Gruppenarbeit.
Die Aufrechterhaltung der Identität des Betroffenen ist in der Betreuung und Pflege von Menschen mit Demenz von größter Bedeutung. Aus diesem Grund werden den Gruppenmitgliedern auf sie abgestimmte Rollen angeboten.
Die Auswahl der Rolle berücksichtigt die Biographie und orientiert sich an den Ressourcen und Bedürfnissen der Person. Der Teilnehmer bekommt so das Gefühl, eine bestimmte Aufgabe zu haben, die er gut ausführen kann und die allen anderen hilft. Dies erinnert an frühere Zeiten, in der er ein wichtiges Mitglied der Gesellschaft war und schafft Status, Identität, Sicherheit und Selbstvertrauen.
Um den massiven Identitätsverlust bei Menschen mit Demenz zu veranschaulichen, stelle ich einen kurzen Exkurs zum Identitätsbegriff von Hilarion Petzold an. Dieser ermöglicht eine gute Nachvollziehbarkeit der Problematik.
Petzolds Identitätsauslegung ist folgende: "Identität konkretisiert sich im Schnittpunkt von Kontext und Kontinuum. Sie steht in der Zeit, einem jeweils gegebenen Hier-und-Jetzt, das perspektivisch ist und memorierte Vergangenheit, persönliche Biographie sowie antizipierte Zukunft, persönlichen Lebensentwurf, umfasst. Das Konzept der Identität ist von Ambiguität (Merleau-Ponty 1966) gekennzeichnet; es ist doppelgesichtig und umfasst die Verschränkung von Innen und Außen, von Individuellem und Gesellschaftlichem, von Rollenzuschreibung, von Rollenverkörperung in der Zeit. Identität gewinnt eine Mensch, indem er sich im leibhaftigen Wahrnehmen und Handeln als der erkennt, der er ist (Identifikation), und indem ihn die Menschen seines relevanten Umfeldes als den erkennen, als den sie ihn sehen (Identifizierung)."
"...Identität entsteht als Leistung des Ichs (Selbsterkennen, Konstitution von Selbstbildern und Bewertungsprozessen) im Verarbeiten von Informationen aus Leib (L) und sozialem und ökologischem Kontext (Kn) im Zeitkontinuum (Kt). Die Bedeutung des Zeitkontinuums für das Identitätserleben kann gar nicht hoch genug veranschlagt werden. Menschen, die ihre Vergangenheit verloren haben, die sich mit großen Teilen ihrer Lebensgeschichte nicht mehr identifizieren können, weil sie zu belastend oder zu negativ waren, leiden in der Regel genauso an Störungen ihrer Identität wie Menschen, die den Zukunftshorizont verloren haben, deren Lebensentwurf sich nicht realisieren kann, deren Hoffnungen für die Zukunft zusammengebrochen sind." (Petzold/Mathias 1983, Petzold 2001, Petzold 2004, S. 222)
Nach Petzold beruht Identität auf folgenden fünf Säulen:
Säule der Leiblichkeit
Ein Grundpfeil der Identität stellt für Petzold der "gesunde, funktionstüchtige Körper" dar. Diesen zu erhalten, gilt als Hauptaufgabe der Geroprophylaxe. Im Vordergrund steht daher die Frage: Was braucht der Mensch, um sich körperlich, seelisch und geistig gesund zu fühlen? Für jeden Einzelnen gelten hier unterschiedliche Kriterien.
Säule des sozialen Netzwerks
Der Verlust von Mitmenschen und sozialer Rollen verringert die Interaktion und die Identifizierungsmöglichkeit mit anderen. Dies führt zu Einbrüchen in der Identität.
Säule der Arbeit, Leistung, Freizeit
Die Säule der Arbeit, Leistung und Freizeit bietet dem Menschen u. a. die Möglichkeit der Identifizierung für die Außenwelt. Dass aus dieser Säule auch vielfach der Lebenssinn geschöpft wird, zeigt sich darin, dass viele Menschen, wenn sie ihre Arbeit verlieren oder in Pension gehen, eine Identitätskrise erleiden.
Säule der materiellen Sicherheiten
Finanzielle Absicherung, Wohnung, Statussymbole uvm. ermöglichen Identifikation und Identifizierung und haben einen starken Einfluss auf die Identität. Der Verlust dieser Güter kann zur Bedrohung der Existenz führen.
Säule der Werte
Werte werden gesellschaftlich vermittelt und müssen individuell angenommen und verwirklicht werden. Wenn andere Säulen bereits umgestürzt sind, kann die Säule der Werte die Identität vielfach noch stabilisieren. Aus diesem Grund hat nach Petzold die Gesellschaft die Pflicht, identifikationswürdige Werte bereitzustellen, aus denen der Mensch den Sinn des Lebens erfahren kann.
Die Aussagen von Petzold verdeutlichen, weshalb Menschen mit Demenz im Verlauf der Erkrankung einen massiven Identitätsverlust erleiden. Alle fünf Säulen der Identität brechen in sich zusammen. Bei den Betroffenen kommt es neben leiblichen Verlusten zum zunehmenden Verlust der zeitlichen, örtlichen, personellen und situativen Orientierung der Gegenwart, der persönlichen Lebensgeschichte und Vergangenheit sowie zum Bruch des Lebensentwurfes für die Zukunft. Ich bin der Ansicht, dass wir dem Menschen mit Demenz durch menschliche Begegnung, in der wir Achtung vor dem Leben zeigen, Respekt und Wertschätzung der Person vermitteln, Identität spenden können. Validation beruht auf Respekt und Wertschätzung der Person im "Hier und Jetzt", in "Ihrem So - Sein". Feil sieht die bewusste Vergabe von Rollen, auch wenn diese nur noch in kleinsten Bereichen möglich sind, als zentralen Punkt in der Gruppenvalidation.
-
"BegrüßerIn - diese/r eröffnet und schließt das Treffen
-
VorsängerIn - Stimmt im Musikabschnitt Lieder an
-
VorleserIn - liest zum Thema ein Gedicht oder Text vor
-
GastgeberIn - teilt Servietten, Getränke, Kekse aus
-
Ratgeber/In - gibt Ratschläge zum Thema
-
und andere Rollen." (Feil 2005, S. 106)
Bestimmte Rollen können auch auf zwei Personen aufgeteilt werden. Passt die Rolle gut, so wird sie so lange wie möglich beibehalten.
Die Auswahl der Rolle ist nicht immer einfach und erfordert viel Einfühlungsvermögen von der Gruppenleiterin. Die Gefahr, dass der Teilnehmer dabei überfordert wird, ist rasch gegeben. Dazu ein Beispiel aus der Praxis:
Für Frau Haas hatte ich schon verschiedene Rollen ausgewählt. Sie war jedoch bei jeder überfordert. Meine Überlegungen gingen schließlich dahin, dass sie als Gastgeberin das Austeilen der Servietten übernehmen könnte. Mit Freude übernahm sie die Rolle. Doch auch bei dieser war sie überfordert. Sie sah die "bunt gemusterten" Servietten nur an und machte einen hilflosen Eindruck. Um Frau Haas in der beschämenden Situation zu helfen, unterstützte ich sie beim Austeilen. Für das nächste Treffen überlegte ich nur "einfärbige" Servietten zu verwenden. Aber auch dieses Mal war Frau Haas überfordert. Als ich mit meiner Kollegin Frau Maga. Gruber, Validationslehrerin, über mein Problem sprach, meinte sie, ich sollte Servietten in den verschiedenen Grundfarben verwenden. Vielleicht sei Frau Haas nicht in der Lage, die Servietten als einzelne wahrzunehmen. Beim nächsten Treffen befolgte ich ihren Rat. Nun war es Frau Haas, mit Hilfe meiner sprachlichen Unterstützung: "Die rote für Frau Huber, die gelbe für Frau Kern, die grüne für Frau Wallner usw. möglich, die Servietten auszuteilen. Anstelle von Beschämung trat bei Frau Haas Freude auf.
Ich möchte darauf hinweisen, dass die Biographie bei der Vergabe der Rollen sehr differenziert betracht werden muss. So erlebe ich immer wieder, dass Frauen, die ein Leben lang ihre Familien versorgt haben, z. B. die Rolle der Gastgeberin nicht übernehmen möchten. Hier habe ich das Gefühl, dass sie oft froh sind, eine lebenslang geprägte Rolle im Alter abgeben zu können. Hier ist es wichtig, den Frauen über eine andere Rolle, wie z. B. als Vorsängerin, wenn diese im Kirchenchor gesungen hat, Wertschätzung und Status zu vermitteln.
Die Gruppenleiterin hat für jede Einheit 1 bis 2 Themen vorbereitet. Es handelt sich dabei um Themen, die sich auf die Emotionalität der Menschen richtet. Feil schreibt dazu: "Menschen aus Phase II und III reagieren am besten auf Themen, die sich auf Gefühle wie Liebe, Zusammengehörigkeit, Trennungsangst oder Ärger beziehen sowie auf den Kampf um die eigene Meinung und um die eigene Identität." (Feil 2005, S. 108)
Die Validationsgruppenarbeit berücksichtigt in ganz besonderer Weise die Bedürfnisse des einzelnen Menschen und setzt die von mir bereits beschrieben Validationstechniken ein. Themenvorschläge nach Feil sind: Freundschaft, Glück, Trauer, Liebe, Sinn des Lebens, Angst vor Einsamkeit, gegenseitige Hilfe, usw. Das vorbereitete Thema wird aber beiseite gelegt, wenn aktuelle Themen vorliegen, da diese immer Vorrang haben. (vgl. Feil 2005, S. 108)
Die Unterscheidung zu anderen Methoden der Gruppenarbeit liegt hier vor allem darin, dass der Zugang zum Dialog, nicht auf der "Verstandesebene", sondern auf der emotionalen Ebene basiert. Dies ermöglicht den Menschen, ihre Grundgefühle und Bedürfnisse auszudrücken.
Der Gruppenablauf spannt einen Bogen von: "Geburt - Leben - Ende." Die einzelnen Elemente und die Reihenfolge bleiben immer die gleichen. Dies vermittelt den Gruppenmitgliedern Sicherheit und Vertrautheit. (Feil 2005, S.111)
Begrüßung durch GruppenleiterIn
Jedes Gruppenmitglied wird von der GruppenleiterIn begrüßt. Dabei wird jeder berührt und an seine "Rolle" in der Gruppe erinnert. Die Energie in der Gruppe und das Selbstwertgefühl des Einzelnen sollen dadurch gesteigert werden.
Begrüßung durch die/den BegrüßerIn
Dieser richtet einige Begrüßungsworte an die Gruppenmitglieder. Dadurch erhält er das Gefühl der Anerkennung, der Ehre und Selbstwert.
Eingangslied - Kennmelodie
Menschen in der Phase II und III sind nicht in der Lage das ganze Treffen hindurch zu sprechen. "Lieder stimulieren die Interaktion und den Kreislauf, sie verringern die Angst, fördern das Denkvermögen, vermitteln Wohlbehagen und Glück. Jedes Treffen sollte mit einem Lied eröffnet und geschlossen werden."
"... Die Liederwahl spiegelt den kulturellen und religiösen Hintergrund der Gruppenmitglieder wider." Gleichzeitig wird das Gruppengefühl gesteigert. (Feil 2005, S. 108)
Gesprächsteil
Das vorbereitete oder aktuelle Thema wird in die Runde eingebracht. Die verbale Kommunikation soll dadurch erhöht und den einzelnen Gruppenmitgliedern die Möglichkeit gegeben werden, Gefühle auszudrücken, auszutauschen und gemeinsam Probleme zu lösen.
Bewegung - Aktivität
Mit Hilfe von Musik und Bewegung in verschiedenster Art und Weise, soll in der Gruppe Energie und ein Wir-Gefühl aufgebaut werden.
Essen
"Erfrischungen bedeuten Fürsorge und lösen erwachsenes und soziales Verhalten aus. Personen in Phase III werden in dieser Atmosphäre motiviert sein, selbständig zu essen und dieses Verhalten oft auch außerhalb des Treffens fortzuführen." (Feil 2005, S. 109)
Abschlusslied
Gemeinsam wird das Abschlusslied (Kennmelodie) gesungen. Dadurch soll die Energie wieder aufgebaut und die positive Stimmung in der Gruppe verankert werden.
Verabschiedung durch die/den VerabschiederIn
Mit einigen Sätzen verabschiedet sich dieser von den Gruppenmitgliedern und erhält dadurch Anerkennung und sozialen Status.
Verabschiedung durch die GruppenleiterIn
Die GruppenleiterIn verabschiedet sich von jedem Mitglied persönlich und bedankt sich für die erbrachte Hilfestellung (Rolle). Der Einzelne erfährt dadurch Bestätigung und Selbstwert. (vgl. Feil 2005, 103-112)
Gruppenvalidation erfordert eine hohe Sensibilität von der Gruppenleiterin und kann sehr anstrengend sein. Trotzdem stellt sie für mich eine persönliche Bereicherung dar. Zu erleben, wie alte, desorientierte Menschen in einer wertschätzenden und sicherheitsspendenden Atmosphäre wieder Sprache finden und Weisheiten des Lebens ausdrücken, ist für mich erstaunlich. Es erscheint mir so, als ob diese Menschen wirklich den Sinn des Lebens mitteilen können. Dazu möchte ich ein Beispiel aus meiner Arbeit aufzeigen:
Frau Schneider ist eine sehr feinfühlige Frau. Sie lebt in "ihrer Welt" und spricht kaum mehr. Beim Gruppenthema - Muss man im Leben immer fleißig sein? - meinte sie: "Man muss im Leben nicht immer fleißig sein. Manchmal muss man ganz ruhig sitzen und nichts tun. Nur so hört man die innere Stimme (dabei klopft sie mit beiden Händen leicht auf die Brust). Das da drinnen sagt einem, was wirklich wichtig ist."
Zu erleben, wie diese Menschen auch die Gefühle des anderen erspüren und auf sie eingehen, zeigt ihre hohe Sensibilität. Ein Beispiel dazu :
Für meine Abschlussprüfung als Gruppenvalidationsleiterin nahm ich eine Sitzung auf Video auf. Die Aufnahme stellte für mich eine zusätzliche Belastung dar. Nach der Sitzung begleitete ich eine Teilnehmerin, die nur noch wenig sprach, auf die Station zurück. Im Lift wandte sie plötzlich ihr Gesicht zu mir und sagte mit mitfühlender Stimme: "Heute bist du aber müde. Es war anstrengend für dich."
Am meisten berührt mich, wie die Menschen in der Gruppe wieder emotional "aufleben". Während sie auf der Station mit anderen Bewohnern meist keinen Kontakt aufnehmen und in sich gekehrt sind, kommt es innerhalb der Gruppe zu menschlicher Begegnung, zur Interaktion. Ebenso ist zu sehen, wie scheinbar "eingeschlafene" Ressourcen wieder geweckt werden können. Auch hier eine Begebenheit aus der Gruppe:
Frau Kremser kam nach einem Schlaganfall vor vier Jahren in das Heim. Ihre rechte Hand benützte sie kaum mehr. Auch sie ist desorientiert, spricht aber noch recht gut. Damit die Teilnehmer der Gruppe untereinander in Kontakt kommen, ist es mir wichtig, dass sie sich gegenseitig mit Händedruck begrüßen. Die soziale Interaktion des Händereichens bewirkte, dass Frau Kremser versuchte, ihre rechte Hand wieder einzusetzen. Im Laufe der Gruppensitzungen bewegte sie den Arm immer mehr. So konnte sie z. B. bei der Jause selber ein Keks zum Mund führen und im Bewegungsteil den Schaumgummiwürfel weiterreichen.
Gruppenvalidation zeigt meiner Meinung nach vor allem die sozialen Ressourcen einer Gruppe auf. Die Mitglieder besitzen Erfahrungen, Erinnerungen und praktische Kenntnisse, die untereinander ausgetauscht werden. So unterstützen und helfen sie sich gegenseitig, sowohl in emotionalen als auch in praktischen Hilfestellungen. Meiner Ansicht nach, werden diese sinnstiftenden Ressourcen, im Betreuungsalltag dementer Menschen noch viel zu wenig genützt.
An dieser Stelle beende ich meine Erläuterungen zur Validationsmethode, möchte jedoch der Vollständigkeit halber jene Kritikpunkte an der Methode aufzeigen, mit denen Feil von der Fachwelt - meiner Meinung nach zum Teil berechtigt - konfrontiert wird.
Die Kritiker sind der Auffassung, dass Validation "nichts Neues" darstelle, sondern auf bereits Bekanntem beruhe.
Feil zeigt in all ihren Büchern auf, auf welchen theoretischen Annahmen ihre Methode beruht. Nach Morton war Feil die Erste, die ernsthaft über die Annäherung an Menschen mit Demenz nachgedacht hat. Der Ansatz ihrer Arbeit entstand nicht aus der theoretischen Position, sondern aufgrund der unbefriedigenden Situation in der Praxis. In ihrer mehr als 20 jährigen Auseinandersetzung mit desorientieren Hochbetagten, kam sie zur Auffassung, dass psychodynamische Prozesse an der Desorientiertheit mitverantwortlich sind. Nach ihr kehren diese Menschen in die Vergangenheit zurück, um ungelöste, emotionale Konflikte aufzuarbeiten. Feil stellte hier den Rahmenbezug zu den verschiedenen theoretischen Annahmen her. Da Erikson in seinem Modell diese hochbetagten Menschen nicht berücksichtigt hat, hat Feil das Stadium des Aufarbeitens oder Vegetierens - das Stadium jenseits der Integrität - definiert. Hier hat Feil hat einen wesentlichen Beitrag zur Weiterentwicklung der Demenzpflege geleistet.
Weiters wird Feil vorgeworfen, Validation gleiche einer Heilslehre und vermittle den Pflegenden, alle Probleme damit lösen zu können. Carsten Niebergall schreibt dazu:
"Ein wirklich aufmerksamer Leser der Schriften von Naomi Feil wird bemerken, dass davon nie die Rede war. Vielmehr ist Naomi Feil in ein von der Geriatrie vernachlässigtes Feld gestoßen und hat eine kopernikanische Wende in der Betreuung und Pflege von desorientierten Menschen eingeleitet. Sie schränkt ihre Methode stark ein und definiert sehr präzise ihre Zielgruppen. Die `jüngere`" an Alzheimer-Demenz erkrankten Menschen schließt sie sogar aus. Sie erkennt durchaus die Grenzen ihrer Methode. Sie sagt auch, dass bevor man mit Validation beginnt, zuvor ein sauberes medizinisches Assessment durchführen muss, um organische Ursachen der Demenz auszuschließen. Frau Feil hat in der internationalen Zusammenarbeit mit den Validationstrainer/innen eine neue Kultur des Umgangs mit Verwirrtheit geschaffen." (Niebergall 2002, S.34).
Die Aussagen von Niebergall kann ich nur bestätigen. Feil hat in meiner Ausbildung zur Validations-Anwenderin die Grenzen der Validationsmethode klar aufgezeigt. In meiner Praxis stelle auch ich immer wieder fest, dass Menschen mit Demenz vom jungen Alzheimer -Typ sehr schwer zu validieren sind. Dies beruht darauf, dass im fortgeschrittenen Stadium der Erkrankung das Langzeitgedächtnis besonders stark angegriffen ist. Daher ist es sehr schwierig auf frühere Erinnerungen und Emotionen zurückzugreifen. Trotzdem hilft mir diese Methode, den Menschen in seinen momentanen Gefühlen anzunehmen, hinter seinem Verhalten auch einen Grund zu sehen und ihn als wertvolle Person anzuerkennen. Dies kann ich sicherlich nicht, wenn ich das Verhalten nur auf ein krankes Organ reduziere.
Ein weiterer Kritikpunkt ist, dass der wissenschaftliche Nachweis der Wirksamkeit der Methode fehlt. Sven Lind äußert sich folgender Maßen dazu: "Da die meisten Vorgehensweisen einen Nachweis ihrer Wirksamkeit und Effizienz bisher schuldig geblieben sind, muss der Nutzen dieser neuen Verfahren für die Altenhilfe als sehr gering, wenn nicht gar schädlich eingeschätzt werde." (Lind 2003, S. 18)
Dieser Kritik muss sich Feil meiner Meinung nach stellen. Es gibt "Lücken" im empirischen Nachweis. Dass Validation schädlich ist, habe ich noch nie in meiner Praxis erlebt. Im Gegenteil, Menschen die validiert werden, fühlen sich wertgeschätzt. Aus meiner derzeitigen Ausbildung zur Validationslehrerin[9] kann ich Folgendes berichten: Vicki de Klerk-Rubin, (Tochter von Naomi Feil) Validationsmaster[10] und Europa Managerin des Validation Training Instiutes, will den empirischen Nachweis, in Zusammenarbeit mit dem Validationstrainingsinstitut in Cleveland /Ohio erbringen. Im Rahmen der verschiedenen Ausbildungen werden von den Absolvierenden wissenschaftliche Daten erhoben und ausgewertet.
[9] Nach Absolvierung der Ausbildung zur Validationsanwenderin (Level 1), zur Validationsgruppenleiterin (Level 2)und zur Validationslehrerin (Level 3) ist diese berechtigt, die beiden erstgenannten Ausbildungen zu leiten.
[10] Validationsmaster sind berechtigt, die Ausbildung zur Validationslehrerin durchzuführen.
Inhaltsverzeichnis
- 7.1 Gesprächsausschnitt: Sr. Patrizia Schmidt
- 7.2 Gesprächsausschnitte Sr. Patrizia
- 7.3 Methodische Zugänge zu Menschen mit Demenz
- 7.4 Gesprächsausschnitt: Sr. Patrizia Schmidt
- 7.5 Gesprächsausschnitt Sr. Patrizia Schmidt
- 7.6 Gesprächausschnitte Sr. Patrizia Schmidt
- 7.7 Gesprächsausschnitte Sr. Patrizia Schmidt
- 7.8 Zusammenfassung des Gesprächs
Die folgenden Gesprächsausschnitte stellen einen Auszug aus dem narrativ geführten Interview dar. Es wurden von mir nur jene Passagen ausgewählt, die sich auf meine Fragestellung und Hypothesen beziehen und somit elementar für die Aufrechterhaltung der Lebensqualität für Menschen mit Demenz im mittleren und fortgeschrittenen Stadium der Demenz in einem Altenwohnheim sind.
Zur leichteren Lesbarkeit des Interviews schreibe ich die Fragen, die ich als Interviewerin stellte in Kursiv, die Aussagen meiner Interviewpartnerin im Standardformat.
Die Hypothesen
-
damit Menschen mit Demenz ihre Lebensqualität und ihren Status aufrechterhalten können, benötigen sie ein soziales Umfeld, in dem versucht wird, ihre Verhaltensweisen zu verstehen.
-
Betreuungs- und Pflegepersonen sind der Auffassung, dass der Lebensgeschichte des Betroffenen, der zwischenmenschlichen Begegnung und dem Umfeld des Betroffenen der größte Stellenwert in der Betreuung und Pflege von Menschen mit Demenz eingeräumt werden muss.
-
Um die nonverbale Sprache der Menschen im fortgeschrittenen Stadium der Demenz zu verstehen, müssen die Betreuungs- und Pflegepersonen über ein hohes Maß an Einfühlungsvermögen verfügen und vor allem über die Sinnesebene und Körpersprache kommunizieren.
werden durch meine Interviewpartnerin bestätigt.
"Da kam ich ins Nothburgaheim, da war das alte Nothburgaheim noch. Da waren die Menschen gemischt, also so wie sie kamen. Es hat 54 Bewohner im alten Heim gehabt. Wie die Menschen kamen, so war es. So hab ich nach einem Jahr eine Station übernommen und da waren sicher drei demente Menschen auf der Station. Da war schon die Rede vom Neubau. Man hat schon die ersten Besprechungen gehabt. Da war die Frau XY noch. Da war so zum ersten Mal der Gedanke, eine Station, einen Stock nur für demente Menschen zu bauen. Wir hatten dann Führungstage mit Besprechungsteams. So sind wir zusammen gekommen. Es war eine sehr geteilte Meinung. `Was, nur demente Menschen auf einem Stock. Das kann man doch nicht machen! Sie werden ja isoliert!` Ich habe dann gesagt: `Ich kann mir das vorstellen. Ich kann mir das total gut vorstellen. Ich finde das total notwendig.` Ich finde es auf Grund der Erfahrung, wie demente Menschen mit anderen alten Menschen, scheinbar nicht Dementen muss man sagen, scheinbar nicht dementen Menschen umgehen. Der Umgang untereinander war einfach für beide nicht gut. Das war wirklich so meine Erfahrung. Immer wieder gab es Konfrontationen und es hat sich mehr auf den alten dementen Menschen ausgewirkt; als für den noch nicht Dementen, oder wie man das jetzt ausdrücken möchte. Es gab da wirklich solche Konfrontationen, wo dann die Leute kamen und sagten: `Was will denn die jetzt eigentlich hier?` Der demente Mensch ist dann einfach zurückgekommen und hat im Zimmer die Vorhänge zugemacht. Der hat sich einfach geschämt. Er hat sich einfach unerwünscht gefühlt. Ich sagte: `Ich kann mir das gut vorstellen. Ein Ort, wo es niemanden stört, dass der Mensch so ist, wie er ist und es stört keinen.` Ich habe gesagt: `Das wäre für mich wirklich so eine Traumvorstellung.` Und ich meldete mich. `Ich möchte diese Station haben. Ich gehe dort hin.` Damit fing das an. Geplant war das eh schon vom Bau her. Das hat ja die Frau XY geplant. Man hat es einfach mal so hingestellt. Was ist das `Für`, was ist das `Wider`? Auf was muss man achten? Was ist so die Meinung der Öffentlichkeit? Die war ja auch nicht unbedingt die beste. Man hat gesagt: `Bei den behinderten Menschen, Kindern schaut man, dass man sie integriert. Ist so ein Start nicht ein Schuss nach hinten? Wir tun sie separieren.` Das ist es aber nicht. Das sagen nur Menschen, die nicht wissen worum es geht. Es ist so, dass ein Ort geschaffen wurde, oder er ist wirklich da, dass der Mensch einfach in seinem `So-Sein` so sein kann, wie er ist. Das kann er nicht unbedingt, wenn er immer in der Konfrontation mit anderen Bewohnern ist. Er kann es nicht. Er kann es einfach nicht. Man muss sich einfach so eine Situation vorstellen. Wir hatten einmal eine Dame, die hat sich am Anfang, wie sie gekommen ist, mitten in der Stube ausgezogen. Sie hat es dann eh gelassen, interessanterweise. Warum, weil wir nie etwas gesagt haben. Wir haben sie einfach gelassen. War ja nicht schlimm! Das wäre aber schlimm, wenn das auf einer anderen Station passiert wäre. Andere hätten sofort gesagt: `He, was machst denn du da? Hör doch auf! Was tust du da?` Es ist immer so. Wenn z. B. jemand nicht mehr richtig trinken kann und er schüttet es auf die Tischdecke, so stört uns das nicht. Es wird halt die Tischdecke gewechselt. Wir lassen es geschehen. Natürlich stellen wir ihm nicht ständig irgendwie etwas hin. Wir schauen, dass wir ihn beaufsichtigen, evtl. bleiben wir bei ihm, aber nicht wegen der Tischdecke. Es ist nicht die Tischdecke der Grund. Für den alten Menschen, der neben ihm sitzt, für den ist es schlimm, wenn er `a Bazl` gemacht hat. Dem dementen Menschen macht das nichts. Der mag ein bisschen `babbeln` mit dem Kaffee, der da in der Untertasse herumschwimmt. Er experimentiert. Viele tun auch mit dem Essen kochen, sie legen kleine Knödelchen auf die Tischdecke. Sie machen Grießnockerl. So was darf man nicht unterbrechen. Wir lassen sie einfach so sein. Aber der andere alte Mensch, der gewöhnt ist, auf Sauberkeit und Ordnung zu schauen, der bekommt da ja fast einen Anfall. Der fängt an zu schimpfen, fängt an zu schreien, und das schafft eine Atmosphäre, die ist für beide Teile nicht gut. Man muss schon darauf achten, für mich ist es keine Frage und wir tun es auch, dass man immer wieder an den allgemeinen Veranstaltungen teilnimmt. Wir sind nicht separat. Wir nehmen genauso an einer Geburtstagsfeier teil, nur schauen wir, für wen ist es gut. Das ist der Grund. Für wen ist es gut, oder wer verträgt jetzt diese laute Musik nicht? Den tun wir dann halt nicht hinunter. Also unabhängig gesehen von den eigenen Veranstaltungen oder eigenen Aktivitäten, die wir auf diesem Stock haben. Wir haben natürlich schon ein ganz anderes Programm hier. Wir nehmen aber am normalen Tagesgeschehen des gesamten Hauses sehr wohl teil."
Für die Aufrechterhaltung der Lebensqualität von Menschen, die in einem Altenwohnheim leben und an einer mittleren oder fortgeschrittenen Demenz leiden, ist nach Sr. Patrizia Schmidt die Aufrechterhaltung des Selbstwertgefühls ein wesentlicher Faktor in der Betreuung und Pflege. Voraussetzung für sie ist, dass die Pflege- und Betreuungspersonen versuchen, das Verhalten des Betroffenen zu verstehen und ihn dabei individuell begleiten.
Die Aussagen der Pflegeexpertin zeigen auf, dass die "gesunden" Mitbewohner einen großen Einfluss auf das Selbstwertgefühl des Demenzkranken haben. Durch das "sonderbare Verhalten" des Menschen mit Demenz sind diese oft irritiert, bzw. fühlen sich gestört. Dadurch kommt es häufig zu Konfrontationen und persönlichen Kränkungen, die sich vor allem auf das Selbstwertgefühl des dementen Menschen negativ auswirken. Auch in meinem Berufsalltag erlebe ich immer wieder, dass Demenzkranke im Zusammenleben mit "gesunden" alten Menschen nicht jene Toleranz erfahren, die sie benötigen würden. Ich teile die Auffassung von Sr. Patrizia Schmidt, dass es notwendig ist, für Menschen mit Demenz einen Raum zu schaffen, in dem sie in ihrem "So-Sein" leben können. Sich aber nur auf eine räumliche Trennung zu beschränken, ist nicht ausreichend. Meiner Meinung nach braucht es zusätzlich ein Pflege- und Betreuungskonzept, auf dem das pflegerische Handeln aller Mitarbeiter beruht und die spezifisch in diesem Bereich ausgebildet sind. Dann geht es nicht, wie vielfach behauptet wird, um das "Separieren" von Menschen. Es geht darum, den Menschen eine Umgebung zu bieten, wo ihr Verhalten nicht als störend erlebt wird, sondern sie einfühlsam begleitet werden und somit einen friedlichen Lebensabend verbringen können.
Da meiner Ansicht nach auch "gesunde", alte Menschen das Recht auf einen friedlichen Lebensabend haben, können sie nicht gezwungen werden, eine entsprechende Toleranz gegenüber Menschen mit Demenz zu entwickeln. Hier liegt meines Erachtens auch der Unterschied zu integrativen Ansätzen in der Betreuung und Pflege von Demenzkranken. Die hier aufgezeigten Argumente stellen für mich die Rechtfertigung für segregative Konzepte in der Betreuung Demenzkranker dar. Die Stiftung Nothburgaheim ist diesen neuen Weg gegangen. Menschen im Anfangsstadium der Demenz leben auf drei Etagen mit "gesunden" alten Menschen zusammen. Im IV. Stock des Hauses wohnen nur Menschen mit mittlerer und fortgeschrittener Demenz. Die Leitung und die Mitarbeiter dieses Wohnbereichs stellen sich immer wieder die Frage: "Was tut dem einzelnen Menschen gut und welche Bedingungen braucht er?" Trotz der räumlichen Trennung der Wohnbereiche nehmen die Menschen mit Demenz im Nothburgaheim an den gemeinsamen Veranstaltungen des Hauses teil. Vom Personal wird aber sehr darauf geachtet, welchem Bewohner die Veranstaltung gut tut und welchem nicht.
Das segregative Konzept ermöglicht dem Menschen im mittleren und fortgeschrittenen Stadium der Demenz die Aufrechterhaltung des Selbstwertgefühls. Die Analyse des Gesprächs bestätigt auch die von Brod, Stewart, Sands und Walton (1999) aufgestellte Klassifizierung der Kriterien für die Lebensqualität von Demenzkranken. Für sie ist die Aufrechterhaltung des Selbstwertgefühls ein wesentlicher Indikator für die Lebensqualität.
Hosp:
"Wo liegt Ihr Schwerpunkt in der Betreuung der Menschen auf Ihrer Station?"
Sr. Patrizia:
"Also ich würde so sagen, der Schwerpunkt ist einfach, wir haben es auch ein bisschen als kleines Leitbild für die Arbeit mit dementen Menschen hier im 4. Stock gemacht. `Du Mensch in deinem So-Sein, dieses So-Sein ist eigentlich das Wichtigste! Du Mensch in deinem So-Sein bist Mittelpunkt in all unserem Tun.`Das heißt einfach alles im Grunde. Im Grunde ist es so, ein Schwerpunkt ist sicherlich einmal die Pflege, sagen wir mal so, `ein Beginn in den Tag`, mit einer ganz behutsamen `wahrnehmenden Pflege.` Wobei ich nicht sagen will, dass es dies woanders nicht auch gibt. Aber es ist einfach, weil damit praktisch schon so dieses Wohlbefinden - wir haben uns auch schon Gedanken gemacht - man muss davon ausgehen, was haben wir denn für ein Ziel mit den Menschen. Wir haben sehr wohl ein Ziel! Das Ziel ist nicht dass sie gesund oder besser werden, sondern unser Ziel ist lediglich, dass der Mensch sich wohl fühlen soll. Es soll ihm dies zuteil werden. Es beginnt bei uns schon in der Früh. Dieser Schwerpunkt beginnt eigentlich bei uns schon in der Früh. Wo man sich wirklich die Zeit nimmt, die der Mensch jetzt braucht. Also, im Grunde ist jetzt wirklich niemand von uns so in diesem `Du musst jetzt fertig werden`. Natürlich, wenn du jetzt die Leitung hast, musst du das Ganze im Überblick haben. Aber im Grunde, die Menschen die nicht im Organisatorischen sind, die in der Pflege sind, Gott sei Dank kriegen wir immer sehr gute PraktikantInnen, denen gewähren wir die Zeit. Wir sagen: `Ihr habt die Zeit, das tut den Menschen gut.` Wir haben wirklich Zeit, wenn er sie wirklich braucht. Beim Anderen muss man vielleicht auch einmal zügig tun, um zum Ziel zu kommen. Da ist der Schwerpunkt aber wieder woanders. Aber in der Pflege ist ganz entscheidend, wie man beginnt, wie man wirklich beginnt. Dann kommt der normale Tagesablauf. Ein bisschen normale Veranstaltung, dann Mittagessen, eine Ruhephase und dann kommt eigentlich die Aktivität. Wobei ich es eigentlich gar nicht so trennen kann. Mittags kommt die XY, die macht dann die Beschäftigung. Wir machen jeden Tag ein bisschen eine andere. Die Hauptbeschäftigung ist von 15.30 - 17.00 Uhr. Das ist so die Zeit, wobei effektiv es höchstens eine Stunde ist. Die Menschen können nicht länger. Es kommt bei uns nicht vor, dass man einen Mittagsdienst macht und die Leute sitzen einfach nur so da. Das gibt es bei uns nicht, weil die Struktur schon ganz anders ist."
Hosp:
"Das heißt, das Ziel ist dem Menschen Entspannung, Wärme, eine angenehme Atmosphäre, Geborgenheit zu vermitteln."
Sr. Patrizia:
"Eigentlich muss ich sagen, wenn mal alles außer Acht lässt, ist es einfach `das`. Wenn man so wirklich schaut, ist es doch etwas, was ein Grundbedürfnis des Menschen ist. Geliebt zu werden, oder leben zu dürfen, lieben zu dürfen, geliebt zu werden, das würde ich so als Schwerpunkt sagen. Weil das ein Urbedürfnis ist in uns Menschen. Und wenn das abgedeckt ist, wenn es überhaupt abgedeckt werden kann, dann ist es das Wichtigste."
Hosp:
"Ich denke mir, bei Ihnen kommt ganz stark Ihr Menschenbild hervor, welches Ihre Arbeit prägt."
Sr. Patrizia:
"Wahrscheinlich."
Hosp:
"Wenn ich Sie jetzt fragen darf, glauben Sie, dass das jetzt mit dem zu tun hat, dass Sie eine geistliche Schwester sind. Hilft Ihnen das? Ist es für Sie leichter, weil Sie aus dem Bereich kommen, wo einfach Menschenbilder immer wieder hinterfragt werden?"
Sr. Patrizia:
"Kann ich Ihnen jetzt nicht sagen, ich kann es Ihnen nicht sagen. Vom Christlichen her würde ich einfach sagen: `Jeder Mensch wird geliebt von Gott.` Das ist einfach meine ganz große starke Wahrheit. Egal, wie er ist und was er tut, er ist und bleibt immer geliebt vom ihm. Von `Dem`, der diesen Menschen geschaffen hat. Also das ist überhaupt mein Glaube, dass einfach wirklich jeder Mensch, so wie er ist, geliebt wird. Vielleicht, dass ich das gerne vermitteln möchte, das kann sein. Ich habe die Erfahrung gemacht, dass alte Menschen oft mit einer Schuld leben. Das ist so ein Thema, wo ich einfach sage, da hängt ihnen ganz viel hinterher. Warum auch immer. Ob das der Priester ihnen gesagt hat, ob die Eltern ihnen gesagt haben, das tut man nicht, das ist Sünde, das ist jetzt eine Schuld. Es ist sehr schwer zu erklären. Ich sage das echt mal so. Sie sehen Gott praktisch als Richter, den strengen Richter. Der richtet mich jetzt und ich bin schlecht. Ich muss Buße tun für das. Auf einmal fühlen sie sich nicht mehr geliebt und sie ziehen sich vielleicht zurück. Ich denke, das ist sicherlich meine Botschaft, was vielleicht mit meinem geistlichen Beruf zu tun hat. Eine Botschaft eben ist, das ist es nicht. Gott ist nicht Richter. Er ist der Vater, er ist es, der barmherzig ist. Er ist derjenige, der uns geschaffen hat und liebt, und der ist nicht interessiert daran, dass es uns schlecht geht. Das sind die Menschen, die sich das oft so untereinander antun. Man kann immer zu Gott kommen, auch wenn man gefallen ist und wenn man etwas getan hat. Es gibt nichts, was nicht vergeben werden kann, wenn der Mensch das möchte. Früher sind die Menschen oft ganz stark gedrängt oder gepresst worden, das ist Schuld, dies ist Schuld. Da war alles so mit Schuld beladen. `Mein Gott, du hast ein uneheliches Kind.` Die Menschen wurden deshalb oft verachtet. Das denke ich, ist so eine Verbindungslinie, ich sehe es oft mehr bei den Gesünderen. Sie tun sich oft schwer. Sie sagen oft: `Wenn das und das nicht ist, ist es doch keine richtige Maiandacht.` Oft werden sie zornig dabei. Dann denke ich mir, passt mal auf, das ist nicht mein Glaube, das ist euer Glaube. Ich glaube, da ist auch etwas falsch gemacht worden vor 50 Jahren. Ich spüre das ist ganz stark in den Menschen drinnen. Ich empfinde es ganz stark in den Menschen drinnen, auch in jungen Menschen, immer noch, ganz stark."
Sr. Patrizia:
"Dann haben wir uns einen Snoezelenraum angeschaut. Ein Stück Traum von mir, oder eine Vision ist, so einen Raum zu haben. Wir haben uns dann die Frage gestellt, welche Teile vom Snoezelen können wir, auch wenn wir diesen Raum nicht zur Verfügung haben, in die Pflege einbauen. Wir machten ihr ein geborgenes Zelt. Wir sagen jetzt `Himmelbett` dazu. Wir haben dann tatsächlich, die XY ist da so super, sie hat einen Stoff ausgesucht, wenn Sie es nachher anschauen wollen, gehen wir es anschauen."
Hosp:
"Ja, ich hab es gesehen. Es ist wunderschön. Ich habe mir selber gedacht, das ist so heimelig."
Sr. Patrizia:
"Ja genau. Wir haben das also wirklich verwirklicht mit diesem Stoff. Da sagten mir unabhängig voneinander die Praktikantinnen, dass die Frau viel wacher ist. Da hat es dann das Ziel schon erreicht. Anstatt, dass sie nur eine weiße Decke anschaut, schaut sie jetzt den Mond an, oder die Sonnen, die da drauf sind. Im Grunde geht es ja nur um dieses Gefühl; ein Stück Geborgenheit zu bekommen. Einfach nicht die Sterilität der Wand, sondern einfach ein Stück, wie eine Hand die dich umfängt. Wie ein Flügel, der sich einfach um sie legt. Das wollten wir eigentlich im Grunde. Aber dass sie dadurch sogar wacher ist, das haben mir wirklich die Praktikantinnen gesagt, dass sie das beobachtet haben."
Hosp:
"Wenn man schon rein geht ins Zimmer und man sieht diesen Vorhang oder Baldachin, wie man sagen kann, es vermittelt einfach ganz was Angenehmes."
Sr. Patrizia:
"Ja, du bist eingeschlossen. Wir schließen dich ein, du bist auch, wenn du viel im Zimmer bist, du bist nicht allein. Du bist eingeschlossen."
Das pflegerische Tun der gesamten Mitarbeiter beruht auf einer gemeinsamen Wertehaltung. Das Pflegeleitbild begründet sich aus dem Normalitätsprinzip und dem Modell der "Wahrnehmenden Pflege und Betreuung".
7.2.1.1 Normalitätsprinzip
Franke versteht unter Normalität im Altenwohnheim ein Maximum an Alltagsnähe. Voraussetzung für ihn ist, dass sich das pflegerische Handeln auf die vertraute Lebenswirklichkeit des Betroffenen rückbindet. (vgl. Franke 1997, S. 76)
Das Konzept "Normalität" hat meiner Meinung nach für Menschen mit Demenz eine ganz besondere Bedeutung. Denn je vertrauter das räumliche und soziale Milieu dem früheren Leben ist, umso sicherer und geborgener fühlt sich dieser. Nach Lind bildet Normalität: "... somit eine Klammer von Vergangenheit und Gegenwart, der eigenen Biographie und der neuen Lebenswelt im Heim."
"... Die `demenzspezifische Normalität` beruht demnach auf der Verknüpfung von Räumlichkeiten mit Pflege- und Milieustrukturen. Gemäß dem Prinzip der räumlichen und sozialen Nähe sind die Räumlichkeiten so gestaltet, dass vertraute und gleichgesinnte Personen sich ständig im öffentlichen Bereich der Station oder des Wohnbereichs aufhalten. Organisatorisch bedeutet dies einerseits, dass die Bewohnerschaft homogen ist (Demenzkranke finden die größte Akzeptanz und Zuwendung durch Demenzkranke) und die Anwendung des Bezugspflege-Systems. Ein weiteres Kernelement der `demenzspezifischen Normalität` besteht in der verstärkten Einbindung der Angehörigen in das Heimgeschehen, die als vertraute Bezugsperson gravierend zur psychischen Stabilisierung beitragen und auch als `biographische Experten` den Mitarbeitern entscheidende Hinweise über die ursprüngliche Persönlichkeit mit ihren Gewohnheiten und Eigenheiten vermitteln können." (Lind 2003, S. 202f)
Beim Neubau des Nothburgaheims wurde die bauliche Lebensraumgestaltung von Menschen im fortgeschrittenen Stadium der Demenz mit berücksichtigt. Der IV. Stock stellt eine kleine und übersichtliche Einrichtung dar. Maximal werden in dieser Einheit neun Personen betreut. Die Zimmer sind vorwiegend mit dem persönlichen Mobiliar der Bewohner ausgestattet. In der Mitte der Abteilung befindet sich die so genannte "Wohnstube". Hier treffen sich die Bewohner, nehmen die Mahlzeiten miteinander ein, führen kleine Beschäftigungen durch, ruhen sich aus oder führen gemeinsame Aktivitäten durch. Auch die Besuche der Angehörigen, die hier jederzeit willkommen sind, finden meist hier statt. Die ständige Anwesenheit des Betreuungsteams fördert den zwischenmenschlichen Kontakt untereinander. Die Bewohner können das Personal bei ihren Verrichtungen beobachten und mit ihnen z. B. durch Winken und Ansprechen Kontakt aufnehmen. Die Pflegepersonen sehen wiederum sofort, wenn jemand Hilfe oder Unterstützung benötigt. Vom Team wird stets darauf geachtet, dass es zu keiner Reizüberflutung der Bewohner kommt. Dieses gemeinsame Beieinandersein wirkt sich positiv auf das Befinden der Bewohner aus.
Lind weist hier auf zwei Studien hin. Ein Studie von Cohen-Mansfield et al., 1990; Cohne-Mansfield et.al.; aus den USA ergab, dass Demenzkranke am häufigsten schreien, wenn diese alleine in ihrem Zimmer sind.
Die zweite Studie von Kihlgren et al., 1995 aus Schweden belegt, dass Demenzkranke am häufigsten Sicherheit und Wohlbefinden in ihrem Verhalten ausdrücken, wenn diese sich in Gemeinschaft mit anderen Demenzkranken befinden und sich die Betreuungsperson in ihrer Nähe befindet. (vgl. ebd. S. 56)
Die Verknüpfung von Räumlichkeiten mit Pflege- und Milieustrukturen bildet daher eine Grundlage der demenzspezifischen Normalität.
In Bezug auf die architektonischen Anforderungen des Lebensraumes von Menschen mit Demenz gehe ich in dieser Arbeit nicht näher ein. Dieser Bereich könnte meiner Meinung nach ein eigenes Forschungsfeld darstellen. Christoph Held und Doris Ermini-Fünfschilling geben in ihrem Buch - Das demenzgerechte Heim - einen guten Überblick über dieses Thema.
7.2.1.2 Konzept der wahrnehmenden Pflege
Das Konzept der "Wahrnehmenden Pflege und Betreuung" hat Helga Stabentheiner (frühere Leiterin der Stiftung Nothburgaheim) in ihrer 20 jährigen Arbeit in der Betreuung von Unterstandslosen sowie in der ambulanten und stationären Betreuung alter Menschen zugrunde gelegt. An der Konzepterstellung waren auch Dipl. Sr. Heidrun Diwald, Dipl. Sr. Jeanette Pamminger und Anton Stabentheiner beteiligt.
Die "Wahrnehmende Pflege und Betreuung" stellt das ganz normale Leben in den Vordergrund und setzt an der gesamtheitlichen Bedürfnislage des einzelnen Menschen an. Individuelle Stärken, Fähigkeiten und Potenziale des Menschen werden wahrgenommen, geachtet und unterstützt. Dem Menschen in seinem "So-Sein" Raum zu geben, ist eines der wichtigsten Hauptanliegen dieses Konzepts.
Ein weiteres Ziel der Mitarbeiter des Nothburgaheims ist die Förderung von Fertigkeiten, um die Selbstständigkeit des einzelnen Menschen möglichst lange zu erhalten. Im fortgeschrittenen Stadium der Demenz steht aber für Sr. Patrizia nicht mehr die Aufrechterhaltung von Fertigkeiten im Vordergrund, sondern die Vermittlung von Geborgenheit und Wohlbefinden für den einzelnen Menschen.
Schröder schreibt dazu: "Geborgenheit sollte unseres Erachtens einen wesentlichen Fokus der Reflexion pflegerischen Tuns im Zusammenhang mit Demenzerkrankungen darstellen (Schröder & Posner 2000). Geborgenheit sollte dabei weniger als Antwort, sondern als Frage verstanden werden (Finke 1963), weniger als Konzept, eher als Prinzip, nicht als Position, vielmehr als Haltung." (Schröder: In: Tackenberg, Abt-Zegelin 2001, S.175).
Nach Schröder steht Geborgenheit auf folgenden drei Säulen: "Stabilität (auch als Sicherheit oder Konstanz zu bezeichnen), Akzeptanz (auch als Liebe zu bezeichnen) und Sensorik (Förderung sinnlicher Erfahrung)." (ebd.: In: Tackenberg, Abt-Zegelin 2001, S. 179)
In meiner beruflichen Zusammenarbeit mit dem Nothburgaheim erlebe ich diese drei Säulen der Geborgenheit sehr stark. Stabilität wird in diesem Wohnbereich unter anderem durch eine ritualisierte Tagesstruktur vermittelt.
7.2.1.3 Stetigkeit und Ritualisierung im Alltag
Ein entsprechender individueller Beginn und Ablauf des Tages hat nach Sr. Patrizia Schmidt einen großen Einfluss auf das Wohlbefinden. Der Tag wird mit einer wahrnehmungsfördernden, stressfreien Morgentoilette, die möglichst von der Bezugsperson des Betroffen durchgeführt wird, begonnen. Erfahrungen zeigen, dass Hast und Eile den dementen Menschen immer stark verunsichern und unruhig werden lassen. Daher wird dem Bewohner jene Zeit gewidmet, die er benötigt. Im Rahmen meiner Lehrtätigkeit kann ich beobachten, dass die Bewohner dieses Hauses, durch die wahrnehmungsfördernde und stressfreie Körperpflege "wacher", d. h. orientierter und aufnahmefähiger sind. Sie wirken auf mich entspannt und zufrieden. In anderen Heimen erlebe ich immer wieder, dass die Morgentoilette oft unter großem Zeitdruck durchgeführt wird, der sich meist negativ auf die Bewohner auswirkt. Diese Bewohner erscheinen mir oft unruhig und verunsichert.
Lind schreibt in diesem Zusammenhang: "Sie spüren den Stress und die Hektik bei ihren Interaktionspartnern und reagieren entsprechend mit Abwehr, Flucht oder Pflegeverweigerung. Sie spüren anderseits auch genau die Wärme, Freundlichkeit und das Einfühlungsvermögen der sie pflegenden Mitarbeiter. Für Pflegepersonen und andere Betreuungspersonen stellt sich in diesem Kontext somit eine neue Aufgabe. Es gilt nicht nur die Bewohner, sondern nun auch sich selber zu beobachten und auf die Wirkung der eigenen Person auf die Demenzkranken genau zu achten." (Lind 2003, S. 99)
Um den Pflegepersonen anderer Häuser gerecht zu bleiben, möchte ich darauf hinweisen, dass der Personalschlüssel im IV. Stock des Nothburgaheims höher ist als auf anderen Stationen. Dies hängt damit zusammen, dass auf dieser Einheit nur sehr betreuungsintensive Bewohner leben. Auf gemischten Stationen gibt es viele alte Menschen, die nur einen geringen Pflegeaufwand haben. Dementsprechend wirkt sich dies auf den Personalschlüssel aus.
An die Morgentoilette schließt das Frühstück an. Anschließend gibt es eine kurze Ruhephase. Am Vormittag, nach einer kleinen Jause, werden je nach Wochentag, spezielle Angebote durchgeführt. Nach dem Mittagessen erfolgt wieder eine kurze Ruhephase, danach die Kaffeejause. Am Nachmittag, zwischen 15.30 und 17.00 Uhr, findet die Hauptbeschäftigung statt. Das Programm orientiert sich vor allem an den Lebensgeschichten der einzelnen Bewohner und dauert längstens eine Stunde. Erfahrungen zeigen, dass längere Aktivierungseinheiten zu Überforderung und Unruhe führen. Um eine Überforderung zu vermeiden, werden bewusst Ruhephasen zur Entspannung und Regenerierung zwischen den aktiven Phasen eingehalten. An das Abendessen schließt wieder eine möglichst stressfreie Abendtoilette. Diese ritualisierten Tagesabläufe mit vertrauten Personen vermitteln dem Menschen mit Demenz das Gefühl der Sicherheit, Geborgenheit und Vertrautheit.
Ich gebe hier einen groben Überblick über methodische Zugänge zu Menschen mit Demenz, die von den Pflegepersonen dieser Wohneinheit in Teilbereichen durchgeführt werden. Über die Art und Weise der Durchführung selbst nehme ich nicht Stellung. Hier steht eine umfassende Literatur zur Verfügung.
Einmal wöchentlich findet im Nothburgaheim Gruppenvalidation für Menschen in Phase II und III statt. Einzelvalidation wird nur von einzelnen Mitarbeitern durchgeführt. Sie stellt auf dieser Abteilung kein einheitliches Konzept dar.
Weiters wird im Heim einmal wöchentlich eine heilige Messe, speziell für demente Menschen angeboten. Dazu gibt Martin Weidenfelder in seinem Buch - Mit dem Vergessen leben: Demenz - einen guten Überblick über die Gestaltung eines Gottesdienstes für Menschen mit Demenz.
Sr. Patrizia Schmidt weist im Interview darauf hin, dass die Menschen dieser Generation, bedingt durch ihre Erziehung, die gesellschaftlichen Moralvorstellungen, die Religion, oft mit Schuldgefühlen "beladen" sind. Ihre Erfahrung ist, dass die spirituelle Begleitung sehr stressreduzierend wirken kann. Daher sieht sie die Notwendigkeit, diese verstärkt in die Pflege- und Betreuungsalltag aufzunehmen. Den Menschen in seinem "So-Sein" zu nehmen und ihm zu vermitteln, dass er trotz seiner gelebten Vergangenheit geachtet, respektiert und geliebt wird, ist für Sr. Patrizia ein wesentlicher Schwerpunkt ihrer Arbeit.
In Bezug auf spirituelle Begleitung möchte ich ein Beispiel aus meinem Berufsalltag aufzeigen:
In einem Altenwohnheim erlebte ich eine Bewohnerin, die an manchen Tagen sehr aggressiv war. Bedingt durch ihr Verhalten, kam es öfters zu schwierigen Situationen, bis hin zur Fremdgefährdung. Interessant für mich war der Umgang der Pflegepersonen mit der Bewohnerin. Konnte das aggressive Verhalten durch Zuwendung oder Ablenkung nicht unterbrochen werden, so fragten sie die Frau: "Frau Gruber, ich gehe in die Kapelle. Möchten Sie mich begleiten?" Da die Bewohnerin sehr religiös war, wurde sie beim Wort "Kapelle" aufmerksam und hängte sich bei der Pflegeperson ein. Gemeinsam gingen sie in die hausinterne Kapelle. Die Ruhe, die Stille der Kapelle wirkte sich in kürzester Zeit beruhigend auf Frau Gruber aus.
Protokoll aus meinem Berufsalltag
Im deutschsprachigen Raum hat Hilarion Petzold, Mitte der sechziger Jahre, mit seinem Konzept der "Multiplen Stimulierung", entscheidende Impulse für die Arbeit mit alten Menschen gegeben. Dieses Konzept enthält Teile der integrativen Bewegungstherapie, der Heilgymnastik, der Gestalttherapie und des Psychodramas. Das Konzept war zu Beginn für gesunde alte Menschen gedacht, wurde aber später für alte Menschen mit Hirnleistungsstörungen abgeändert. Da der Zugang zu den Erinnerungen des Menschen mit Demenz kaum mehr über das "Verstandesgedächtnis" möglich ist, erfolgt der Zugang hier über den wahrnehmungs- und erinnerungsfähigen Leib. Petzold verwendet dafür den Begriff "Leibgedächtnis". (vgl. Wirsing 2000, S. 238f)
7.3.3.1 Basale Stimulation
Das Konzept der Basalen Stimualtion in der Pflege® ist im Nothburgaheim nur in Teilbereichen integriert. Da Sie für mich eine wichtige Methode darstellt, über das Leibgedächtnis, die Wahrnehmungsmöglichkeiten von Menschen mit Demenz zu fördern, möchte ich sie kurz skizzieren. Neben der Wahrnehmungsförderung bietet sie vor allem die Möglichkeit, mit dem Menschen in Kontakt, in Beziehung zu treten. Das Konzept der Basalen Stimulation wurde in den 70er Jahren zur Förderung der Wahrnehmungsmöglichkeiten schwerstbehinderter Kinder von Andreas Fröhlich entwickelt. Christel Bienstein hat die Basale Stimulation für Pflege entdeckt (1991) und mit Fröhlich an diese fachlich angepasst und weiterentwickelt.
Wirsing beschreibt Basale Stimulation folgendermaßen: "Durch gezielte Stimulation (= Reizung, Anregung) basaler (= grundlegender, elementarer) `leibhaftiger` Wahrnehmungsbereiche wird der pflegebedürftige Mensch dabei unterstützt, sich wahrzunehmen und zu spüren, in (innere und äußere) Bewegung zu kommen. Die gesamte Wahrnehmung dieser Menschen wird stimuliert (angeregt) und versucht, sie dadurch wieder mehr in Kontakt mit sich selbst und ihrer Umwelt zu bringen. Die Basale Stimulation orientiert sich an den physiologischen Entwicklungsstufen des Menschen. Im Mittelpunkt steht also der Leib, mit allen seinen unterschiedlichen Wahrnehmungs- und Bewegungsmöglichkeiten - und als Gefäß der Erinnerungen und der Seele.
...Der ganzheitlich-therapeutische (= heilsame) Aspekt pflegerischen Handelns wird bei dieser Methode sehr deutlich, weshalb Basale Stimulation nicht nur eine Methode der medizinischen Pflege, sondern auch der Beziehungs- und Seelenpflege ist." (Wirsing 2000, S. 240f).
7.3.3.2 Snoezelen
Das Snoezelen (sprich: snuselen) gehört ebenfalls zu den Angeboten "Sinnen - voller Pflege". Das Wort Snoezelen ist ein holländisches Kunstwort und besteht aus den Wörtern "snuffelen", welches für schnüffeln, schnuppern und dem Wort "doeze-len", welches für dösen, schlummern und träumen steht. Ähnlich wie die Basale Stimulation wurde das Snoezelenkonzept zunächst für Menschen mit geistiger Behinderung entwickelt. Seit den 90er Jahren wird Snoezelen vermehrt bei kranken, alten und verwirrten Menschen eingesetzt. (vgl. Wirsing 2000, S. 242)
"Durch eine ausgewogene Kombination von Musik, Lichteffekten, sanfter Vibration, taktilen Reizen und Düften wird eine anregende und zugleich entspannende Atmosphäre gezaubert." (ebd. S. 243).
Beim Snoezelen geht es nicht bloß um die Art und Weise der Sinnesstimulierung. Durch das Snoezelen sollen angenehme Gefühle wie z. B. Geborgenheit, Wohlbefinden usw. ausgelöst werden. Diese sollen wiederum zur Kommunikation anregen. Da im Nothburgaheim kein Snoezelenraum zur Verfügung steht, integrieren die Pflegepersonen Aspekte des Snoezelenkonzepts um "Sinnen-voller" pflegen zu können. Die Aussage von Sr. Patrizia Schmidt zeigt, dass das Pflege- und Betreuungsteam ihr pflegerisches Handeln reflektiert und über ein hohes Maß an Sensibilität und Kreativität verfügt. Der Baldachin vermittelt der Bewohnerin durch die Abgrenzung das Gefühl der Sicherheit und des Umschlossen-Seins. Gleichzeitig fördert das Stoffmuster die Wahrnehmung. Diese reflektierte Pflegeintention weist meiner Meinung nach auf eine hohe Pflegequalität hin.
Ein weiteres Angebot an die Menschen im VI. Stock des Nothburgaheims ist die 10-Minuten-Aktivierung nach Schmidt-Hackenberg. Nach langjähriger Erfahrung in der aktivierenden Arbeit mit alten, psychisch gesunden Menschen und mit Menschen mit Demenz hat sie diese 1996 entwickelt. Die 10-Minuten-Aktivierung zählt neben der Basalen Stimulation in der Pflege® und dem Snoezelen zu den "erlebnisaktivierenden Konzepten". Bei der 10-Minuten-Aktivierung wird über kreative Angebote an die Lebensgeschichten der einzelnen Menschen sowie der generationstypischen Lebenserfahrungen, die über Erziehung, Lebensart und Arbeitswelt vermittelt werden, angeknüpft. Selbst bei schwer demenzkranken Menschen kann auf diese Weise an die Altgedächtniswelt "angekoppelt" werden - und sei es nur für ein kurzes Aufblitzen aus der psychischen Dämmerung. (Wirsing 2000, S. 241)
Es ist erstaunlich, wie durch diese Methode, die Erinnerungen der Menschen wieder wachgerufen und die Kommunikation untereinander gefördert werden kann. So erlebte ich z. B. beim Einsatz von Wäscheklammern, wie eine Bewohnerin, die schon viele Monate nicht mehr sprach, plötzlich in kurzen Sätzen über das Wäschewaschen erzählte. Faszinierend war zu sehen, wie "be-lebt" die Frau dabei wurde.
In diesem Zusammenhang möchte ich auf die in Arbeit befindende Dissertation von Magª. Notburga Gruber hinweisen. Frau Magª. Gruber will den empirischen Nachweis erbringen, dass sich durch 10-Minuten-Aktivierung, in Verbindung mit validierender Gesprächsführung durch das Pflegepersonal, die Kommunikation von desorientierten Menschen verbessert.
Wie die Methodenbezeichnung ausdrückt, dauert die Aktivierung bei Menschen mit fortgeschrittener Demenz längstens 10 Minuten. Nach Schmidt-Hackenberg würden längere Aktivierungseinheiten in diesem Stadium nur überfordern. Bei Menschen im Anfangsstadium und mittleren Stadium der Demenz, kann je nach Situation, die Aktivierung einen längeren Zeitraum einnehmen.
Die Analyse des Gesprächausschnittes zeigt aus der Sicht der Pflegeexpertin auf, dass die Lebensqualität von Menschen mit Demenz im mittleren und fortgeschritten Stadium vor allem durch Vertrautheit, Sicherheit, Geborgenheit, Wertschätzung der Person, soziale Integration, Strukturierung und Rituale im Tagesablauf, gleich bleibende Bezugspersonen und körperliches Wohlbefinden über das "Leibgedächtnis" geprägt wird.
Diese Aussagen decken sich mit der Klassifizierung der Kriterien für die Lebensqualität von Menschen mit Demenz von Brod, Stewart, Sands und Walton.
Hosp:
"Also über Musik kann man sie erreichen?"
Sr. Patrizia:
"Das haben wir über ihre Biographie erfahren. Was sie so gerne getan hat, oder was sie gerne tut, was sie kann und so. Das ist z. B. auch etwas, wo man sie ablenken kann. Wenn man sie irgendwo weg haben will, sagt man, kommen sie, tanzen wir mal einen Schneewalzer, oder ich fange einfach die Melodie zu summen an. Dann kommt sie schon und wir tanzen, und dann lacht sie und strahlt."
Ein weiterer Schwerpunkt in der Beschäftigung mit Menschen mit Demenz ist das Singen. Die Aussage von Sr. Patrizia Schmidt zeigt, dass Musik einerseits eingesetzt werden kann, um Verhaltensweisen, die sich negativ auf das Befinden des dementen Menschen auswirken, zu unterbrechen. Anderseits um Freude und Wohlbefinden zu vermitteln. Dies wirkt sich vor allem auf die Lebensqualität des Betroffenen aus. Wie bereits im Kapitel 6 "Validation" beschrieben, kommen Musik und Berührung vor allem dann zum Einsatz, wenn der Mensch über die Sprache kaum mehr erreichbar ist.
Ich zitiere Neander: "... Auch wenn Patienten aufgrund von geistigen Behinderungen die Sprachentwicklung versagt blieb, kann Musik hier Kompensationsmöglichkeiten bieten. ...Der Mensch hat die `Sprache Musik` als ein Komplementär zur Sprache erfunden, um eine zusätzliche Kommunikationsebene zu ermöglichen, die mit der Sprache allein nicht erreichbar ist. Die Musik bietet besondere Eigenschaften, diese Ebene zu verwirklichen." (Neander 1999, S. 119).
Dass Musik zum Kommunikationsmittel werden kann, habe ich bei einer Bewohnerin erlebt, die nur noch über stereotype Lautäußerungen kommunizierte.
Ein Schüler gestaltete eine Singrunde für Menschen mit Demenz, in die er auch diese Bewohnerin einbezog. Aufgrund der Biographien wählte er bekannte Heimat- und Berglieder aus. Während der Begrüßungsphase verstärkten sich die stereotypen Lautäußerungen der Frau. Aufgrund meiner Beobachtungen führte ich dies auf die Gruppengröße (13 Personen) zurück. Doch während des ersten Liedes, verringerten sie sich. Bereits beim dritten Lied sang die Bewohnerin mit. Sie hatte keine Mühe, sowohl die Melodie, als auch den Text wiederzugeben. Für mich war diese Erfahrung faszinierend. Eine Frau, die normalerweise nur noch über Laute kommunizierte, war in der Lage, Lieder mit mehreren Strophen wiederzugeben. Interessant war auch zu sehen, wie sich die Körperhaltung und die Mimik der Betroffene veränderte. Zu Beginn war die Frau in sich zusammengesunken, das Gesicht wirkte leblos. Mit zunehmender Dauer richtete sich ihr Oberkörper immer mehr auf und das Gesicht zeigte Zeichen des Wohlbefindens.
Protokoll aus meinem Berufsalltag
7.4.1.1 Eigenschaften von Musik und ihre Unterstützungsmöglichkeiten für desorientierte Menschen
Nach Neander wirkt Musik auf den Menschen emotionalisierend. In der Regel sind die emotionalen Fähigkeiten dementer Menschen weitgehend erhalten. Sie können aber verschüttet sein, man spricht dann von "affektiv verflacht", oder sie können ungeordnet und überschäumend der jeweiligen Situation nicht angepasst sein. In diesem Zusammenhang wird der Begriff "affektive Inkontinenz" verwendet. Denken und Fühlen sind eng miteinander verknüpft. Dies erklärt uns auch, warum bei Menschen mit Demenz die Emotionalität in Unordnung gerät. Musik ermöglicht den Zugang zur Emotionalität ohne Denken. Durch Musik können verschüttete Emotionen gezielt aktiviert werden.
Musik hat durch den Rhythmus auch eine ordnende, strukturierende Eigenschaft. Ein Musikstück hat einen deutlichen Anfang und ein deutliches Ende. Die Melodie und deren Abfolge bleiben immer gleich. Bei einem Lied kann der Betroffene immer sicher sein, welche Sätze im nächsten Moment verwendet werden. Aus diesen Gründen ist Musik viel klarer und strukturierter als Sprache. Musik ist oft Begleiter einer emotionalisierten, sozialen Situation und verstärkt diese. Aus diesem Grund wird Musik zum Träger und zum Symbol von Erinnerungen an bestimmte Situationen, die auch in der Arbeit mit Menschen mit Demenz lange Zeit genutzt werden kann. Der Rückgriff auf seine Vergangenheit, muss wie bereits im theoretischen Teil behandelt, als adäquater Versuch der Krankheitsbewältigung des Menschen mit Demenz interpretiert werden. Die Nutzung von erinnerungsträchtiger Musik unterstützt die vom Menschen selbst gewählten Bewältigungsstrategien. (vgl. Neander 1999, S. 119-121)
Der Einsatz von Musik, bietet mir in der Betreuung und Pflege nicht nur die Möglichkeit Erinnerungen beim Betroffenen zu reaktivieren, Musik ist vor allem auch kommunikativ. Es ist erstaunlich, wie z. B. über Weihnachtslieder, Erinnerungen an frühere Weihnachten geweckt werden können und es dadurch zum Gesprächsaustausch zwischen den Bewohnern kommt.
Weiters erlebe ich, dass Musik sehr bewegungsfördernd ist. Neander schreibt dazu Folgendes: "Wenn Musik emotionalisierend ist, heißt das, dass sie innere Bewegungen auslöst. Ein großer Bereich der Musik ist zudem direkt auf die Auslösung von äußeren, meist tänzerischen Bewegungen ausgelegt. Die Basis der Motivation zu tanzen, ist aber immer auch eine emotionale und diese, wie wir nun wissen, eng mit Erinnerungen verknüpft. Nur der "richtige" Walzer bringt `Lahme zum Gehen`, der aber immer mit großer Verlässlichkeit." (ebd. 1999, S. 122) Mit einem Beispiel auf meiner Praxis möchte ich die Aussage von Neander unterstützen:
Eine Schülerin musste einer Dame aus dem Bett helfen. Wie jeden Morgen war diese "sehr steif" und hatte Angst vor einem Sturz. Die Schülerin stellte sich vor die im Bett sitzende Bewohnerin und hielt deren Hände. Anschließend begann sie das Lied "Das Wandern ist des Müllers Lust" zu singen und bewegte die Arme im Rhythmus mit. Sofort stimmte die Frau in das Lied ein und begann ihren Oberkörper zu schaukeln. Zu Beginn der dritten Strophe stand die Bewohnerin nur mit geringer Unterstützung auf.
Protokoll aus meinem Berufsalltag
Musik ist ein wesentliches Element in der Betreuung und Pflege von Menschen mit Demenz. Der Einsatz von Musik muss sich aber immer an der Biographie des Einzelnen orientieren. Dass Musik emotionalisierend, erinnerungsauslösend, bewegungsfördernd und kommunikativ ist, erlebe ich vor allem in der Gruppenvalidation. Über Musik erhalten die Menschen Energie und treten zueinander in Beziehung. Es entsteht ein Wir-Gefühl und Wohlbefinden. Eine Dame die nur noch wenig sprach, drückte einmal sehr einfühlsam aus:
"Das tut uns allen da drinnen sehr gut." (Dabei klopfte sie mit beiden Händen leicht auf die Brust)
Protokoll aus meinem Berufsalltag
Nach Aussagen der Pflegeexpertin kann Musik, die auf die Lebensgeschichte des Betroffenen bezogen ist, stereotype Verhaltensmuster, die sich negativ auf den Menschen auswirken, unterbrechen. Musik ermöglicht Emotionen auszuleben, welche vielfach über die Sprache nicht mehr ausgedrückt werden können. Biographisch bezogene Musik wirkt sich daher auf das Wohlbefinden des Menschen im mittleren und fortgeschrittenen Stadium der Demenz aus und beeinflusst die Lebensqualität daher im positiven Sinne.
Für Brod, Steward, Sands und Walton stellt das emotionale Wohlbefinden ein wichtiges Kriterium für die Lebensqualität von Demenzkranken dar.
Hosp:
"Das heißt also auch, ein Schwerpunkt Ihrer Arbeit ist die Biographiearbeit?"
Sr. Patrizia:
"Einer. Wir sind da leider nicht die Besten. Das muss ich sagen. Ja, es ist sehr wichtig, dass du weißt, was hat der Mensch getan. Was liebt er, was mag er, was hat er immer gerne gehabt? Also das ist auf jeden Fall wichtig - nicht vielleicht so ins Detail, was ja die richtige Biographiearbeit ist. Da sind wir nicht so gut. Was nützt ihm das jetzt in dem Moment? Wenn jemand neu kommt, mit Anfangserkrankung, ist es natürlich noch viel wichtiger, viel über ihn zu wissen, würde ich sagen. Der Mensch, der aber schon sechs Jahre vielleicht kein Wort mehr redet, dann ist halt die Frage, womit kann ich ihm jetzt dienen, praktisch mit dieser Information von der ganzen Geschichte. Wobei sie natürlich wichtig ist, wenn wir über die Sinne gehen. Man möchte den Menschen über die Sinne wie das Schmecken, Riechen, Tasten, Fühlen erreichen. Dann ist schon wichtig, wenn ich jetzt weiß, jemand hat immer gerne Speck gegessen. Das sagt ja auch der Erwin Böhm. Das ist ja so ein typisches Beispiel von ihm mit dem Speck. Das stimmt, das aktiviert ihn, animiert ihn. Oder Gerüche, die man nicht mag, es ist schon sehr wichtig. Ich würde aber nicht sagen, dass das unser Schwerpunkt ist. Das wäre jetzt vielleicht nicht richtig. Weil wir da nicht so gut sind. Wir haben ja am Nachmittag ein Stück Eigenprogramm. Da gehört jetzt auch, Gedächtnistraining ist vielleicht jetzt nicht der richtige Ausdruck dazu, man versucht, ein Thema aufzugreifen, vielleicht mit den wunderschönen Karten von der Altenpflegezeitschrift. Man braucht praktisch nur so eine Idee. Ich nehme oft das Thema `Nähkästchen` für die Damen. Was da alles daher kommt, nur mit dem Thema `Nähkästchen`. Das machen wir praktisch nach der Mittagsstunde."
Hosp:
"Und das wirkt sich wieder sehr positiv aus?"
Sr. Patrizia:
"Ja, das wirkt sich sehr positiv aus. Ich muss ganz ehrlich sagen, ich war einmal ganz begeistert. Ich habe aus dem Stegreif diese Fotokiste hergenommen. `Kennen Sie die?` Ich zeige Sie ihnen nachher, wenn Sie es möchten. Sie sind vom Vinzenzverlag, so ganz schöne große Fotos, die den Menschen einfach nur mal so ansprechen sollen. Sie sollen auf die Biographien der Bewohner zurückführen. Also wie z. B. eine große Kaffeetasse. Ich habe gefragt: `Trinkt man da jeden Tag Kaffee daraus?` `Na, na`, haben sie sich gleich gemeldet. `Wann denn`, habe ich gesagt. `Die brauchen doch nicht im Schrank stehen?` Auf einmal waren wir beim Thema Hochzeit und Geburtstag. Es war so weitläufig, dass ich gedacht habe, ich habe es selber nicht geglaubt, was da so ein Impuls `Kaffeetasse` auslöst. Du musst dann natürlich mitspielen. Du kannst sie nicht alleine reden lassen, du musst sie dann führen. Geht es nun in die Richtung Geburtstag oder Richtung Hochzeit?"
Ein wesentlicher Aspekt in der Betreuung und Pflege von Menschen mit Demenz ist die Biographiearbeit. Biographiearbeit bedeutet Einblicke in die Lebensgeschichte des einzelnen Menschen zu erhalten. Dabei sollen Phasen und Zäsuren im Lebensverlauf, Interessen, Gewohnheiten, Vorlieben, Abneigungen, Begabungen, Schwächen und das soziale Umfeld in Erfahrung gebracht werden. Persönliche Biographien müssen immer im Kontext mit kulturellen, politischen Zeitereignissen und zeitgeschichtlich-gesellschaftlich geprägten Geschlechterrollen gesehen werden. Entscheidend ist dabei weniger die Vollständigkeit der Lebensdaten, viel wesentlicher sind die kleinen Geschichten des Alltags. Diese geben uns Aufschluss darüber, was einzelne Begebenheiten dem Menschen bedeuteten, wie er sie bewertete und wie sie ihn geprägt haben. Biographiearbeit ist eine Haltung der professionellen Helfer, eine Haltung, die sich im Respekt vor der einzigartigen Lebensgeschichte des Gegenübers ausdrückt. (vgl. Franke: In: Wächtler 2003, S. 73)
Lind schreibt: "Dieses biographische Wissen stärkt nicht nur die gefühlsmäßige Beziehung zu den Betroffenen, je mehr Parallelen zwischen Lebensläufen und sozialen Gegebenheiten entdeckt werden, sondern es erhöht zugleich die soziale Kompetenz im Umgang mit den Bewohnern." (Lind 2003, S. 71)
Kenntnisse um die Lebensgeschichten der zu Betreuenden sind für ihn daher unabdingbar. Seiner Meinung nach kann die Fremdheit zwischen Pflegekraft und Betroffenen nur so überbrückt werden. In diesem Zusammenhang weist Lind auf die schwedische Studie von Ekman et al., 1991 hin. Diese ergab: "Das Fehlen der personalen Eingebundenheit veranlasst Pflegekräfte oft, bei Demenzkranken weniger Zeit aufzuwenden als bei Nicht-Demenzkranken." (ebd. S. 70)
Dazu ein Beispiel auf meiner Pflegepraxis:
Eine Schülerin betreute in einem Altenwohnheim in Innsbruck eine Dame. Diese stammte, ebenso wie die Schülerin aus Lienz im Osttirol. Die Frau sprach nur noch sehr wenig und verfiel immer wieder in stereotype Lautäußerungen. Da die Schülerin die Biographie der Betroffenen kannte, setzte sie in der Betreuung bewusst ihren Heimatdialekt ein. Dabei wurden Erinnerungen bei der Bewohnerin geweckt und führte dazu, dass sie vermehrt zu sprechen begann. In einem Gespräch kristallisierte sich heraus, dass die Großmutter der Schülerin eine Jugendfreundin der Betroffenen war. Nun kam es zu einer verstärkten Vertrautheit zwischen den beiden und wenn die Schülerin Zeit hatte, erzählte sie von ihrer Großmutter. Nach diesen Gesprächen hatte die Bewohnerin viel mehr Energie und sprach wieder in kurzen Sätzen.
Protokoll aus meinem Berufsalltag
Das Verhalten der Menschen mit Demenz ist immer mit ihrer Lebensgeschichte verbunden. "Sie erinnern sich natürlich nicht an alles, aber was sie erinnern können, das halten sie fest. Auch im Zustand der Demenz versuchen sie, entlang ihrer lebenserprobten Muster zu handeln um sich damit Kompetenz, Selbstachtung und Identität zu bewahren." (Trilling, Bruce, Hodgson, Schweitzer 2001, S. 46)
Durch die Anknüpfung an die Lebensgeschichte gelingt es mir, mit dem Demenzkranken im Pflegealltag in Beziehung zu treten, ihr Handeln, ihre Widerstände besser zu verstehen, zuzuordnen und auch gelassener damit umzugehen. Dies wirkt sich auf das Wohlbefinden des Betroffenen aus. Sr. Patrizia ist der Auffassung, dass das Wissen über die Lebensgeschichte für die Betreuung und Pflege des Menschen mit Demenz, je nach Krankheitsstadium, differenziert betrachtet werden muss. Sie weist darauf hin, dass der Schwerpunkt ihrer Abteilung nicht auf der Biographiearbeit, sondern auf dem "Normalitätsprinzip" und der "Wahrnehmenden Pflege und Betreuung" beruht. Aufgrund ihrer Erfahrung ist sie der Meinung, dass bei Menschen im fortgeschrittenen Stadium die "gesamte Lebensgeschichte" nicht mehr diese Bedeutung hat, wie bei Menschen im Anfangsstadium und mittleren Stadium. Im fortgeschrittenen Stadium gehe es vor allem darum, die Bedürfnisse des Betroffenen im "Hier und Jetzt" zu erspüren und möglichst zu erfüllen. Da das In-Beziehung-Treten hier meist nur noch auf der Sinnesebene möglich ist, benötige sie vor allem sinnesbezogene Informationen. Dies wären z. B. Fragen über die Art und Weise von Berührungen; wo mag der Mensch gerne berührt werden, welche Berührungen beruhigen ihn, wo mag er nicht berührt werden? Auch Informationen über Gerüche, den Geschmack, Musik, usw. wären hier von Bedeutung. Für Sr. Patrizia ist wichtig, dass nur "angenehme" sensorische Reize angeboten werden, um beim Betroffenen Wohlbefinden auszulösen.
Dass Biographiearbeit stark zur Aufrechterhaltung des Selbstwertgefühls beiträgt, zeigt das Beispiel "Erinnerungsarbeit mit Bildern über Kaffeetassen". Jeder Einzelne kann seine Erfahrungen einbringen und erfährt dabei Kompetenz. Gleichzeitig findet ein reger Austausch zwischen den Gruppenmitgliedern statt und das "Wir-Gefühl" wird verstärkt. In diesem Zusammenhang möchte ich darauf hinweisen, dass hier der Einsatz von echten Kaffeetassen vorzuziehen ist. Im mittleren und fortgeschrittenen Stadium ist der Betroffene kaum mehr in der Lage, diese auf Bildern zu erkennen. In diesen Stadien muss der Mensch über mehrere Sinneskanäle (Basale Stimulation) angeregt werden, wie z. B. über taktile Stimulation (Tastsinn), d.h. die Kaffeetasse kann berührt und gehalten werden. Durch olfaktorische und / oder orale Stimulation (Geruchsinn, Geschmacksinn), z. B. Kaffeeduft liegt in der Luft, oder Kaffee wird angeboten. Diese sinnlichen Zugänge ermöglichen dem Menschen, seine Umwelt besser wahrzunehmen.
Hosp:
"Können Sie mir sagen, was z. B. für Menschen mit Demenz sehr störend ist?"
Sr. Patrizia:
"Also, was stört, ist eine Lärmkulisse. Wo der Mensch nicht einordnen kann, wo kommt das her. Das erleben wir z. B. jeden Abend. Da ist dieser Pürierstab. Das ist so ein lautes Geräusch, da geht die Dame, die das `Lalala` macht, immer sofort ins `Lalala`. Sie hört aus der Ferne das Geräusch, also den Lärm, der nicht angenehm ist. Laute Musik muss noch nicht unbedingt störend sein. Aber der Lärm, wie z. B. auch der Staubsauger, ist sehr störend. Wenn Menschen hier sitzen, ist es uns nicht erlaubt Staubzusaugen. Die Menschen können die Geräusche nicht einordnen. Lärm ist besonders störend. Auch Gespräche die nicht auf sie selbst bezogen sind, sind sehr störend. Wir haben bei uns ja die Mitte (Sr. Patrizia meint die Wohnstube), die Besucher kommen und setzen sich zu dem Angehörigen. In der Kuschelecke sitzen nun drei Damen mit einer Bewohnerin und unterhalten sich miteinander. Der Bewohner ist aber nicht in das Gespräch einbezogen. Es sind verschiedene Stimmen da. Dann kommt es auch auf die Stimmlage drauf an. Wenn die jetzt laut quatschen, also richtig, dann kann das so störend sein für einen verwirrten Menschen. Er kann das nicht einordnen. Er ist nicht integriert in das Gespräch. Also das ist sehr störend."
Hosp:
"Sie haben mich auch einmal darauf aufmerksam gemacht. Als ich Frau XY getroffen habe und wir uns begrüßten, ist Frau XY sofort ins `Lalala` gefallen."
Sr. Patrizia:
"Weil sie euch nicht gesehen hat, ihr seid hinter ihr gestanden. Man braucht ganz viel Wachsamkeit und Behutsamkeit. Mir passiert das ständig auch noch. Wir müssen uns halt gegenseitig immer wieder erinnern. Man ruft oft: `Du mach mal das, oder so.` Eine kurze Sache ist für den Bewohner noch nicht einmal so schlimm. Schlimm ist es z. B. dann, wenn man beim Esseneingeben hilft. Gegenüber sitzt eine andere Mitarbeiterin und die Zwei tun lauthals miteinander über die Bewohner hinweg über irgendetwas kommunizieren, wo der Bewohner nicht eingeschlossen ist. Das ist unachtsam dem Menschen gegenüber. Wenn er ein bisschen eingeschlossen ist, dann kann man sogar vom eigenen Urlaub erzählen. Dann ist es überhaupt nicht schlimm. Aber wenn es einfach nur ein Gespräch unter Mitarbeitern ist, also ein Privatgespräch, also das ist eigentlich sehr unachtsam. Ich würde sogar sagen, das ist dem alten Menschen gegenüber respektlos, weil das ist `seine Wohnung`. Es ist seine Wohnstube, ich bin bei ihm in seiner Wohnstube. Ich bin hier Gast und nicht umgekehrt. Das ist etwas, was man nie, was man sich immer wieder so herholen muss. Nicht nur für die Mitarbeiter, sondern auch für die Besucher. Sie sind in der Wohnung des Anderen, und so sollten wir uns auch verhalten. Das mache ich auch immer, wenn ich eine Hausführung habe. Ich tu immer zuerst den Bewohner fragen, ob ich da hinein gehen darf und bin immer auch ganz behutsam, was da diese Wohnstube betrifft. Man muss dieses Gefühl entwickeln, das ist ja deren Zuhause. Das wollen wir ja auch. Dann muss ich mich als Mitarbeiter dementsprechend verhalten. Man muss sich das einfach immer wieder herholen. Ich sage immer, man muss immer offen sein und immer wieder dazulernen, immer wieder aufmerksam sein. Wir können immer wieder dazulernen. Wir bekommen immer wieder neue Aspekte. Wissen Sie, das ist interessant, wir lernen vom Bewohner. Der sagt uns ja ganz viel. Der sagt uns ja ganz viel. Es fängt ja da schon da an, klopfe ich an, wenn ich in das Zimmer gehe. Wenn man sich vorstellt, auf einmal steht da einfach jemand in meinem Zimmer, ohne anzuklopfen. Es besteht die Gefahr, wenn man da so arbeitet, dass man nicht mehr daran denkt. So lange es einem bewusst ist, achtet man darauf. So lange man es weiß, dass man das nicht will, achtet man darauf. Interessant ist ja, man merkt es leichter bei den anderen, wie an einem selber. Wenn man aber da wirklich den anderen in Liebe korrigieren darf oder Hinweise geben darf, ist es ja keine Korrektur, es ist ein Hinweis. Man braucht diese Behutsamkeit. Das geht mir immer wieder so. Wenn ich komme, ist manchmal eine Unruhe im Stock. Das sind nicht die Bewohner, das machen nicht die Bewohner, es ist das Umfeld. Da ist irgendetwas und das heißt für mich, ich muss jetzt handeln. Es ist wirklich vorgekommen, dass da drei Damen zu einer Bewohnerin kamen, die wirklich nichts mehr spricht. Wir haben aber auch eine junge Bewohnerin mit einer progressiven Alzheimer. Das ist eine ganz schnell verlaufende Form. Nun haben die ein `Dreiergespräch` gehabt. Die junge Frau saß daneben, sie redeten so laut mit greller Stimme. Wenn das ein normales Gespräch ist, ist es überhaupt nicht störend, wenn es in einer normalen Stimmlage ist. Der ganze Stock hat vibriert und das war immer zur gleichen Zeit. Jede Woche einmal. Es blieb mir nichts anderes übrig, ich hab das nicht mehr ausgehalten. Du hast an jedem einzelnen Bewohner eine Auswirkung gemerkt. Auch da muss man aber behutsam umgehen. Die Zusammenarbeit mit den Angehörigen ist sehr wichtig. Die sollen ja kommen. Sie dürfen nicht das Gefühl bekommen, ´Ja schau, jetzt dürfen wir nimmer kommen`. Es ist wichtig, sie besuchen ihn, auch wenn sie ihn jetzt nicht in der Mitte haben. Man kann sie leicht darauf hinweisen. Ich musste sie darauf hinweisen, dass Frau XY in das `Lalala` geht. Es kann nicht sein, dass ich dann die Frau XY ins Zimmer fahre, damit die weiter reden können. Es ist umgekehrt. Ich habe gesagt: `Ich bitte Sie, gehen sie das nächste Mal in das Zimmer. Machen Sie eine Kaffeerunde, Kaffeekränzchen, ihr vier untereinander.` Das passt dann gut."
Hosp:
"Haben Sie auch die Erfahrung gemacht, dass ein Besucher eine bestimmte Zeitdauer beim Besucher sein sollte? Wie wirken sich Kurzbesuche auf den Bewohner aus? Frau Schmidt-Hackenberg sagt, dass sie die Erfahrung gemacht hat, dass die Angehörigen mindestens eine halbe Stunde da sein sollten, damit der Mensch die Möglichkeit hat, evtl. etwas Vertrautes an der Person zu erkennen. Sie hat die Erfahrung gemacht, dass sonst die Menschen durch den Besuch eher irritiert werden. Haben Sie auch diese Erfahrung gemacht? Ich habe das sonst noch nie irgendwo gehört. Sie meint, dass sie dadurch auch die Angehörigen entlasten kann, weil viele Angehörige glauben, sie müssten jeden Tag auf einen Besuch kommen. Sie kommen dann auf einen Sprung zum Bewohner. Da sagt sie zu den Angehörigen: `Mir ist lieber sie kommen einmal in der Woche, dafür aber mindestens für eine halbe Stunde.` Was Ist ihre Erfahrung?"
Sr. Patrizia:
"Also, da muss ich ganz ehrlich sagen, die Angehörigen, die jetzt kommen, also es gibt selten jemanden der auf einen Sprung kommt. Jetzt muss ich einmal einfach Revue passieren lassen. Oft gibt es beim Einzug ins Heim von den Angehörigen die Frage: `Gibt es hier irgendwelche Besuchszeiten?` Die gibt's ja hier nicht. Das ist dann aber ein Aufhänger, wo man ihnen sagen kann: `Die Zeit ist gut für sie oder für ihn, da ist er wacher.` Also ich empfehle den Angehörigen eine gute Zeit, und das ist bei jedem anders."
Hosp:
"Aha, das geben Sie vor?"
Sr. Patrizia:
"Ich geb`s mal an, aber ohne Verpflichtung. Das ist eine gute Zeit. So auf einen Sprung, habe ich einmal bei einer Dame, die neu war, erlebt. Da kam die Enkelin einmal so auf den Sprung vorbei, das hat sie irritiert. Das stimmt schon, da wollte sie gleich heim. Es war anfangs. Also ich glaub, das muss ich schon auch sagen, dass das mehr irritiert oder aufweckt. Bis sie jetzt wirklich diese Botschaft bekommen haben, das ist ja mein Sohn, ist er schon wieder weg. Also das glaub ich schon, das muss ich sagen. Ja, ich glaub das schon. Das erlebe ich ja ständig mit einer Dame. Wenn man sie etwas fragt, kommt 10 Minuten später die Antwort. Das ist interessant, ja, das ist auch die Bestätigung dafür."
Hosp:
"Das dauert so lange bis es sozusagen wirklich durchgedrungen ist und sie es versteht?"
Sr. Patrizia:
"Es ist natürlich, in welchem Stadium sie sich befindet. Ich persönlich scheue mich davor, in Stadien einzuteilen. Da bin ich nicht so sicher, wo ich sagen kann, sie ist in diesem oder jenem Stadium. Ich kann eher sagen, Anfang, Mitte oder Ende. Ich kann das nicht so genau differenzieren. Es ist auch bei jedem Menschen anders.
Menschen mit Demenz im mittleren und fortgeschrittenen Stadium sind oft selbst nicht mehr in der Lage, ihre Privatsphäre zu schützen. Diese zu wahren, ist für Sr. Patrizia Schmidt, eine wichtige Aufgabe der Pflegepersonen und erfordert eine besondere Wachsamkeit und Behutsamkeit. Da die Menschen bei Überschreitung der Privatsphäre immer mit ihrem Verhalten sprechen, gilt es, die Signale wahrzunehmen. Sr. Patrizia sieht vor allem im "Pflegealltag" die Gefahr, dass die Privatsphäre des Menschen unbewusst verletzt wird. Als Konsequenz müssen ihrer Meinung nach, die Pflegepersonen ihr Verhalten und ihre Pflegehandlungen immer wieder kritisch reflektieren. Die Selbstwahrnehmung in der Pflege und Betreuung von Menschen mit Demenz ist nach Lind der entscheidende Schritt zur reflektierten Pflege. (vgl.Lind 2003, S. 101)
Die Balance zwischen Nähe und Distanz wahren zu können, stellt für mich eine wichtige Kompetenz für Pflegepersonen dar. Denn zuviel Nähe kann überfordern und bedrängend wirken, zu viel Distanz Gleichgültigkeit bis Ablehnung ausdrücken. Im Rahmen meiner praktischen Lehrtätigkeit erlebe ich immer wieder, wie es in diesem Bereich oft zu schwierigen Situationen mit den Bewohnern kommt. Speziell die Körperpflege wird vom Betroffenen häufig als massiver Eingriff erlebt. Demenzkranke Menschen schämen sich ebenso wie Nicht-Demenzkranke, wenn sie beim Waschen und Ankleiden Hilfe benötigen und dabei an intimsten Stellen des Körpers berührt werden. Gerade die Generation, die heute in den Altenwohnheimen lebt, ist durch ihre Erziehung besonders darauf bedacht, ihre Körperpartien zu bedecken. Belastend kommt hinzu, dass sie bei der Körperpflege nicht immer von einer gleichgeschlechtlichen Person unterstützt werden können. Diese Hilflosigkeit und Abhängigkeit verletzt ihr Selbstwertgefühl. Daher möchten sie sich den Begegnungen möglichst entziehen und reagieren mit Körpersignalen. Irritationen treten vor allem auch dann auf, wenn dem Betroffenen, je nach Stadium der Erkrankung, nicht genügend Zeit zur Informationsverarbeitung zugestanden wird. Daher führen z. B. Pflegehandlungen, die nicht angekündigt werden, bzw. die sofort nach ihrer Ansage durchgeführt werden, häufig zur Verunsicherung bzw. zur Beschämung, auf die die Person vielfach mit Abwehren, Zittern, Stöhnen, Weinen, Weglaufen oder aggressivem Verhalten reagiert. Diese Abwehrreaktionen können auch dann auftreten, wenn die Pflegehandlungen zu lange dauern. Menschen mit Demenz haben nur eine geringe Belastungsgrenze. Beim Erkennen dieser Symptome, müssen die Pflegekräfte die Pfleghandlungen unterbrechen, damit der Betroffene sich wieder beruhigen kann. Erfahrungen zeigen, dass er dazu Ruheintervalle von etwa 10 bis 15 Minuten benötigt. (vgl. Lind 2003, S. 129)
Lind fordert von der Pflegeperson, dass sie: "...ihre eigenen Interventionsschritte ständig hinsichtlich ihrer Auswirkungen auf den zu Pflegenden überprüft und gegebenenfalls verändert (Rückkoppelung)." (ebd. S. 101)
Einen großen Einfluss auf das Wohlbefinden und somit auch auf die Lebensqualität des Menschen mit Demenz hat nach Schwester Patrizia Schmidt die Geräuschkulisse in der Umgebung des Betroffenen. Immer wieder erlebt sie, wie die Bewohner der Wohneinheit durch den Lärmpegel der MitarbeiterInnen und / oder der BesucherInnen irritiert werden Besonders Geräusche, die der Bewohner nicht zuordnen kann, wirken sich nach ihr nachteilig auf das Wohlbefinden des Menschen aus und können z. B. stereotype Lautäußerungen auslösen oder verstärken. Ebenso können zu laute, zu schrille Stimmen oder Gespräche, in die der Bewohner nicht mit eingebunden ist, zu Irritation und Verunsicherung führen.
Es liegt eine Reihe von Untersuchungen vor, die belegen, dass Menschen mit Demenz auf akustische und optische Stimulierung wie z. B. Telefonklingeln, Rufen, laute Radios oder Fernseher mit Unruhe reagieren. Diese Erfahrungen wurden in den USA zum Anlass genommen, die Reizzufuhr entsprechend zu regulieren. Lind verweist dazu auf die Studien von Cleary et al., 1988; Johnson, 1989; Meyer et al., 1992) In "low stimulus units" (Wohnbereiche mit geringerem akustischen und optischen Reizniveau) reagieren die Demenzkranken weit weniger mit Unruhe bzw. Agitiertheit. Andrerseits wurde festgestellt, dass sich eine Unterstimulierung (Mangel an Reizen) negativ auswirkt. Die Studie von Sloane et al., 1997 ergab, dass Demenzkranke im reizarmen Milieu mit Selbststimulierung wie z. B. mit verschiedenster Geräuschbildung reagierten. (vgl. Lind 2003, S. 60)
Grundvoraussetzung für die psychische Stabilität und Aufrechterhaltung der Identität, ist, wie bereits beschrieben, die Gegenwart von vertrauten Mitmenschen. Hier kommt den Angehörigen eine entscheidende Rolle zu. Aus diesem Grund werden sie vom Pflegepersonal der Stiftung Nothburgaheim stark in die Betreuung einbezogen. So können sie z. B. mit dem Betroffenen gemeinsam in der Wohnstube die Mahlzeiten einnehmen. Auf Wunsch werden sie u. a. angeleitet, das Essen dem Betroffenen zu reichen, oder es werden ihnen z. B. Einreibungen gezeigt, die dem Verwandten gut tun. Das Gefühl der Hilflosigkeit, das viele Angehörige oft während der Besuche erleben, wird ihnen dadurch genommen. Sie erleben sich als nützlich und haben das Empfinden, "etwas" für ihren Angehörigen getan zu haben.
Sr. Patrizia Schmidt stellt im Rahmen ihrer Arbeit immer wieder fest, dass die Bewohner zu bestimmten Tageszeiten aufnahmefähiger sind. Diese individuellen Zeiten empfiehlt sie den Angehörigen für einen Besuch. Ihrer Meinung nach gelingt es dem Demenzkranken hier eher, den Angehörigen zu erkennen bzw. etwas Vertrautes an der Person wahrzunehmen. Das In-Beziehung-treten ist nicht nur für den Betroffenen bedeutsam, sondern auch für den Angehörigen selbst. Zu erleben, dass es Momente gibt, "wo mich mein Mann, meine Frau, meine Mutter oder mein Vater wieder erkennt", ist für sie von großer Bedeutung.
"Wenn wir halt herausspüren können, was braucht er. Das ist schon mal so, was man von uns erwartet. Was braucht er denn, was tut ihm gut? Das ist so praktisch unser Ziel. Möglichst Förderer sein von dem, dass er sich wohl fühlt. Was ihm jetzt vielleicht gut tun würde. Viele Menschen können das ja nicht mehr verbal ausdrücken. Da kommt schon eine große Anforderung an die Mitarbeiter. `Erspür, was braucht er jetzt, was tut ihm jetzt gut, was hilft ihm, damit er sich entspannt.` Das ist das Nonverbale, wo man sich ganz auf den Menschen einlässt. Das geschieht im Grunde schon am Morgen, dass man eigentlich wirklich merkt, was tut ihm, diesem Menschen, diesem Individuum, dieser Person jetzt wirklich gut. Wir fangen in der Früh schon später an, weil die Menschen schlafen. Wir lassen sie schlafen, es tut ihnen gut.
Du setzt dich zum Menschen hin und merkst, aha, der braucht jetzt was. Ist jetzt jemand beschäftigt und dem passt es, so lässt man ihn. Man stört ihn nicht. Aber wenn jetzt jemand z. B. in der ‚Lalala' - Phase ist, das heißt dann einfach für mich: `Ich brauche was, sprich mit mir oder tu was mit mir. Ich brauche was. Siehst du mich? Hörst du mich?' Es ist so die Sprache der dementen Menschen. Würde ich einfach mal so sagen und dann drückt er sich halt in diesem ‚Lalala' aus. In dem Moment, wo ich mich dann einfach dazu setze und ganz in Beziehung gehe und ihn persönlich anspreche, dann hört er auf mit seinem ‚Lalala' und er erzählt dir was. Du musst dann auf ihn eingehen, dann ist er da. Das passiert ohne irgendwie zu sagen, das machen wir um ‚Eins'. Es geschieht immer dann, wenn er es braucht. Wie es einfach ist. Ich merke eine Frau ist ganz verspannt, dann mach ich ihr z. B. eine Handmassage. Das steht in dem Moment nicht auf dem Plan, wobei es schon in der Pflegeplanung steht, dass es ihr gut tut. Es gibt im Grunde keine fixe Struktur. Es gibt einen groben Tagesplan, aber es gibt nicht die Struktur, das hat dann oder dann zu geschehen."
Hosp:
"Sie sehen, das braucht der Mensch jetzt und er bekommt es auch."
Sr. Patrizia:
"Ja, auf seine Sprache zu reagieren. Wenn jetzt jemand sehr unruhig ist und laufen will und es geht jetzt von den Mitarbeitern her. Ich kann aber nicht, wenn gerade Mittagessen ist und ich drei Menschen das Essen eingeben muss. Das wird man nicht tun. Wenn ich merke, aha, da ist eine Unruhe, ich muss jetzt mit dir ein bisschen hin und hergehen, oder wir gehen auf die Terrasse, oder lassen ihn einfach selber gehen und haben ihn im Auge. Also ich würde so sagen, der Schwerpunkt ist einfach, wir haben es auch zum Leitbild für die Arbeit mit dementen Menschen hier im 4. Stock gemacht. `Du Mensch darfst in deinem So-Sein sein.` Dieses So-Sein ist eigentlich das Wichtigste. `Du Mensch in deinem So-Sein bist Mittelpunkt all unseres Tuns.'
Die Anforderungen an unsere Mitarbeiter sind, "erspüre, was er braucht, was ihm gut tut, was ihm wohl tut." Wie er sich wohl fühlt, das sieht man, das spürt man. Das ist einfach so. Das erfordert ganz viel Kreativität von jedem Einzelnen. Was kann er denn noch? Wo sind die Ressourcen dieses Menschen? Wie kann ich ihn jetzt heraus locken, dass er mir etwas erzählt von sich, oder was muss ich für eine Fragestellung machen. Auf Grund der Erfahrung weiß man dann schon, wie man fragen muss. Etwa die Art, wie man fragt, die Lautstärke, die Stimme. Man weiß einfach, was störend ist für den Menschen. Zum Beispiel haben wir eine Frau, mit der kann man sich prima unterhalten. Du würdest nicht denken, aber sie weiß nicht, wo sie heute Morgen war. Aber sonst kann man alles ganz normal mit ihr reden. Über die Vergangenheit, die muss man so langsam herholen. Man muss die Biographie aufarbeiten. Das habe ich auch letztens mit ihr gemacht. Sie hat am Anfang nicht gewusst, wie ihr Mann hieß. Dann haben wir uns so ganz langsam vorgetastet. Solange bis sie dann alles wieder gewusst hat. Nur Aufgrund der Fragestellung. Wie muss ich fragen? Da ist ja ein gewaltiger Unterschied. Ich muss dieses Wissen haben."
Hops:
"Und dass auch ganz, ganz viel über Körperkontakt geht?"
Sr. Patrizia:
"Ja es geht viel über Körperkontakt."
Hosp:
"Sie setzen ganz viel auf die Sinne?"
Sr. Patrizia:
"Ja, ja, die Sinne."
Hosp:
"Ist es von Vorteil, wenn die Pflegenden älter sind? Was macht das Alter aus?"
Sr. Patrizia:
"Wir haben jetzt eine Junge, die macht es wunderbar. Ist ganz jung, neu von der Schule gekommen und die hat´s halt von innen her. Verstehen sie? Die hat etwas, das ist einfach - ich würde sagen - es braucht eine gewisse Wesenhaftigkeit im Menschen, eine gewisse Chemie - der kann's. Der hat den Zugang zu den Leuten, der hat ein waches Auge. Viele haben das von Natur. Es gibt Dinge, die kann man nicht lernen, auch wenn du es hundert Mal sagst. Der sieht nicht, dass die Bewohnerin halb am Boden hängt. Dem kann ich das zehn Mal sagen. Der schaut jetzt nur mehr auf diese Frau, ob die hängt, weil ich gesagt habe, die hängt doch. Aber beim andern Bewohner daneben sieht er es nicht. Da habe ich es ihm noch nicht gesagt. Und so jemanden kann man nicht haben, das geht nicht. Also man muss ganz aufmerksam sein. Man braucht wirklich, ich würde sagen, so ein intuitives einfühlendes Herz. Das würde ich wirklich so sagen. Ein waches Auge, das, was sie brauchen, ist auch das, was wir brauchen. Dem Menschen gut tun. Wenn Sie gesagt haben, wir arbeiten so auf die Sinne. Das muss bei dem Mitarbeiter ganz stark ausgeprägt sein. Egal, welche Schule, Ausbildung er jetzt hat, ob es jetzt eine Pflegehelferin ist, ob es eine Altenfachkraft ist, ob es ein Diplomierter ist. Es ist gar nicht entscheidend, welche Berufsgruppe das jetzt ist. Ich glaube einfach, es gehört eine gewisse Gelassenheit dazu, dass du`s derpackst. Dass du da so arbeiten kannst. Es ist auch eine Belastung auf lange Sicht. Nur mit dementen Menschen zu arbeiten braucht in gewisser Hinsicht eine gewisse Kraft. Wenn der Mensch oft ganz jung ist, der hat einfach noch, der will halt das und das und das. Dann ist er vielleicht auch überfordert. Sich immer in den anderen hinein zu spüren. Ich denk mir, bei einem jungen Menschen ist noch selber der Drang, selber so gespürt zu werden und wahrgenommen zu werden, geliebt zu werden. Da ist er vielleicht ein bisschen überfordert. Bei den Menschen, die einfach schon ein bisschen älter sind, da ist auch so diese erste Phase mal so ein bisschen vorbei. Ich glaube, es hängt irgendwie damit zusammen. Ich möchte das jetzt nicht verallgemeinern, weil ich jetzt gerade eine junge Mitarbeiterin habe, die das wirklich sehr gut macht. Alle anderen fixen Mitarbeiter sind älter. Alle über Vierzig. Ich frage auch hier oft die Praktikantinnen, die sind ja oft jung, das ist unterschiedlich. Wenn sie von der Abendschule sind, sind sie auch ein bisschen älter. Viele sagen, also am Anfang können sie es sich nicht vorstellen hier zu arbeiten, weil sie die Sicherheit brauchen, mache ich es gut? Unlängst hat eine Praktikantin gesagt: ‚Ich weiß nicht, ob das gut ist, was ich am Menschen tue. Woran sehe ich wirklich, dass es ihr gut tut?' Ich habe zu ihr gesagt: ‚Zum Beispiel am Gesicht. Wie liegt sie da?' Da ist der junge Mensch, der gerade von der Schule kommt, überfordert. Das gibt ihm zu wenig. Vor allem denke ich, es macht auch etwas aus, ob es ein sicherer Mensch ist oder ein unsicherer Mensch ist. Wenn ein Mensch in sich unsicher ist, in sich eine Unsicherheit hat, dann tut er sich schwer, er hat immer Angst. Er fragt sich ständig, ist das richtig? Mache ich alles richtig? Ist das falsch? Es kommt immer auf das eigene Ich an.'"
Hosp:
"Ihre Mitarbeiter müssen vom Körper des Bewohners her sehen, ob es ihm gut geht?"
Sr. Patrizia:
"Ja man sieht es, das muss man ganz ehrlich sagen. Das Gesicht ist entspannter, der Ausdruck, es lächelt jemand."
Pflege und Betreuung sind die entscheidenden Interaktionsformen zwischen Pflegekraft und Demenzkranken. Die Qualität dieser Kontakte hat für den Bewohner größte Bedeutung. Denn sie wirkt sich auf dessen Wohlbefinden und Lebensqualität aus.
Lind schreibt dazu: "Es kann der Schluss gezogen werden, dass Pflege und Betreuung als Formen der Kommunikation für Demenzkranke geradezu existenziell hinsichtlich ihrer Auswirkungen auf das Erleben des äußeren sozialen und räumlichen Umfeldes sind. Denn mit zunehmender Gebrechlichkeit und damit auch Abhängigkeit wird der Lebensbereich der Demenzkranken immer stärker von anderen Personen, die pflegen und betreuen, bestimmt. Von deren Wissen, Erfahrungen und Motivation etc. hängt es ab, ob einfachste Handlungen des Alltags wie Aufstehen, Ankleiden u. a. für die Betroffenen positive oder negative Erlebnisse darstellen." (Lind 20003, S. 111).
Sr. Patrizia Schmidt ist der Auffassung, dass der verbalen Kommunikation im Umgang von Menschen mit Demenz eine besondere Bedeutung zukommt. Ihre Erfahrungen zeigen, dass die Art und Weise der Kommunikation, je nach Stadium der Erkrankung, dem Betroffenen die Möglichkeit bietet, sich wieder zu erinnern und sich verbal auszudrücken. Sr. Patrizia Schmidt stellt für mich eine besondere Persönlichkeit in der Betreuung und Pflege dementer Menschen dar. Ihre mitmenschliche Haltung und langjährige Erfahrung ermöglichen ihr einen "besonderen" Zugang zum Bewohner. Meiner Ansicht nach müssen Pflegekräfte in diesem Bereich speziell geschult sein. Fühlt sich der Bewohner nicht verstanden, so hat dies massive Auswirkungen auf das Wohlbefinden und dessen Lebensqualität. Validation ist, wie bereits beschrieben, eine Möglichkeit, mit Menschen mit Demenz in Dialog zu treten. Da ich dies schon ausführlich dargestellt habe, nehme ich nicht mehr weiteren Bezug zur verbalen Kommunikation.
Wie auch bereits erörtert, "verlieren" Menschen im fortgeschrittenen Stadium der Demenz die verbale Sprache und kommunizieren über ihr Verhalten, welches immer mit der Lebensgeschichte verbunden ist. Pflegepersonen müssen daher die Biographie des Einzelnen kennen, denn diese hilft ihnen, die "Körpersprache zu entschlüsseln". Das Herausspüren können, was der Mensch gerade braucht, bzw. interpretieren zu können, was der Mensch mitteilen möchte, setzt voraus, dass sich die Pflegeperson ganz auf den Menschen "einlässt" und über ein hohes Maß an Empathie, Beobachtungsgabe und Kreativität verfügt. Die Pflegekraft muss z. B. aus der Körpersprache erspüren, "das braucht der Mensch jetzt von mir, diese Ressource hat die Person noch, oder das hat dem Betroffenen gut getan". Sr. Patrizia ist der Meinung, dass die Pflegkraft diese Kompetenz zu einem gewissen Grad von "Natur" aus mitbringen muss, da sie ihrer Ansicht nach nicht im vollen Ausmaß erlernt werden kann.
Stereotype Verhaltensweisen müssen nach Sr. Patrizia Schmidt immer als "Hilferufe" wie z. B. "ich brauche was, sieht du mich, sprich mit mir, tu was mit mir", verstanden werden. Die Betreuungsperson muss aus dem Verhalten des Betroffenen das zugrunde liegende Grundbedürfnis wahrnehmen und auf dieses entsprechend eingehen können. Die Möglichkeiten der Kommunikation auf der Ebene des "Leibgedächtnisses" habe ich bereits im Kapitel - Methodische Zugänge zu Menschen mit Demenz beschrieben. Damit die nonverbale Kommunikation auf der Leibesebene gelingen kann, bedarf es von Seiten der Pflegenden einer "ehrlichen Nähe" zum dementen Menschen. Um diese Nähe auch zulassen zu können, braucht es nach Sr. Patrizia Schmidt eine "gewisse Gelassenheit". Ihre Beobachtung im Pflegalltag ist, dass es älteren Mitarbeitern leichter möglich ist, diese Nähe zu leben. Sie führt dies auf die längere Lebenserfahrung und stabilere Identität der älteren Betreuungspersonen zurück. Jüngere Mitarbeiter hätten vielfach das Bedürfnis, selbst verstärkt wahrgenommen und gespürt zu werden. Dadurch falle es ihnen auch schwerer Nähe zuzulassen. Dies ist für sie auch der Hauptgrund, warum vorwiegend ältere Mitarbeiter auf ihrer Station arbeiten.
Neben der Kompetenz der Empathie, Beobachtungsgabe, Kreativität erfordert die Betreuung und Pflege ein hohes Maß an Flexibilität von den Betreuungspersonen. Menschen im mittleren und fortgeschrittenen Stadium der Demenz benötigen für ihre Stabilität und der damit verbundenen Lebensqualität eine ritualisierte Tagesstruktur. Doch da sie starken Tagesschwankungen unterliegen und sehr sensibel auf das Milieu regieren, muss sich die Pflege und die Betreuung den sich ständig wechselnden Veränderungen anpassen. Ist der Betroffene z. B. unruhig und will "umherwandern", so wird er im Wohnbereich von Sr. Patrizia Schmidt in seiner Unruhe begleitet. Die Pflegepersonen unterstützen ihn beim Gehen oder achten darauf, dass er "sicher umherwandern" kann. In diesem Zusammenhang möchte ich noch ein Mal auf die baulichen Anforderungen an eine Dementenstation hinweisen. Rundgänge sind langen Stationsfluren vorzuziehen, da die Bewohner immer wieder an ihren Ausgangspunkt zurückkehren.
Das spontane Eingehen auf die Befindlichkeit des Bewohners stellt für mich eine hohe Pflegequalität dar, die sich vor allem auf dessen Wohlbefinden und Lebensqualität auswirkt.
Aufgrund der Aussagen meiner Interviewpartnerin Sr. Patrizia Schmidt ist für die Lebensqualität von Menschen mit mittlerer und fortgeschrittener Demenz in Altenwohnheimen Folgendes von Bedeutung:
"Gesunde alte Menschen" haben einen Einfluss auf die Aufrechterhaltung des Selbstwertgefühl und des Wohlbefindens von Menschen im mittleren und fortgeschrittenen Stadium der Demenz. Da die gesunden alten Mitbewohner im Zusammenleben oft nicht jene Toleranz aufbringen können, die demente Menschen benötigen, kommt es zwischen ihnen immer wieder zu problematischen Situationen, die sich vor allem negativ auf den Demenzkranken auswirken. Das Konzept der segregativen und differenzierten Betreuung ermöglicht dem Menschen mit Demenz u. a. seine Würde und sein Selbstwertgefühl aufrechtzuerhalten. Um die Identität zu wahren, benötigt der Demenzkranke ein Umfeld, in dem er Geborgenheit, Stabilität, Vertrautheit, Anerkennung und soziale Beziehungen erfährt.
Mit fortlaufender Erkrankung "verliert" der Betroffene seine verbale Sprache und kommuniziert über die Körpersprache. Damit sich der Bewohner verstanden fühlt, muss die Pflegekraft sie "entschlüsseln" können. Dies setzt voraus, dass ihr die Lebensgeschichte des Menschen vertraut ist, da das Verhalten vielfach mit dieser verknüpft ist. Da die Kommunikation zwischen Bewohner und Betreuungsperson über das "Verstandesgedächtnis" nicht mehr möglich ist, muss der Dialog vorwiegend über das Leibgedächtnis erfolgen. Dies erfordert von der Pflegekraft, dass sie Nähe zulassen kann und über ein hohes Maß an empathischer und mimetischer Kompetenz verfügt. Den Menschen mit Demenz in seinem "So-Sein" anzunehmen und ihm größtmögliches Wohlbefinden, Geborgenheit, Würde und Identität und zu vermitteln, muss das Hauptanliegen in der Pflege und Betreuung sein.
Inhaltsverzeichnis
Alle sechs Frauen leiden an einer mittleren bzw. fortgeschrittenen Demenz und leben in "ihrer Welt". Die Frauen sind sowohl zeitlich, örtlich, situativ, persönlich desorientiert und brauchen in allen Lebensbereichen Unterstützung vom Pflegepersonal. Körperlich ist nur noch eine Dame ohne Hilfe gehfähig. Eine Bewohnerin braucht Unterstützung, die anderen sitzen im Rollstuhl. Sie leben auf verschiedenen Wohneinheiten des Heimes und verbringen, mit Ausnahme von kurzen Ruhephasen in ihren Zimmern, den Tag im Aufenthaltsbereich der Station. Die gehfähige Dame "wandert" in ihrer Unruhe meist umher und sucht Personen aus ihrer Vergangenheit. Obwohl die Frau sehr desorientiert ist, drückt sie sich verbal noch gut aus. Die anderen Bewohnerinnen sitzen an ihren Esstischen. Zu den Tischnachbarn nehmen sie keinen Kontakt mehr auf. Die Sprache ist auf kurze Sätze reduziert und der Inhalt bezieht sich fast ausschließlich auf die Vergangenheit. Dieses Bild ist für viele Altenwohnheime kennzeichnend. Demenzkranke sitzen auf ihren Sesseln und sind in ihren Gedanken, in sich gekehrt. Persönliche Begegnung mit anderen BewohnerInnen findet kaum mehr statt.
-
Augenkontakt - wird Augenkontakt mit anderen Gruppenmitgliedern aufgenommen?
-
Sprache - nimmt die Betroffene sprachlichen Kontakt mit anderen Gruppenmitgliedern auf?
-
Lächeln - zeigt sie durch Lächeln positive Emotionen?
-
Berührung - braucht sie von mir Berührung um in Beziehung zu kommen?
-
Führungsrolle - übernimmt sie die aus der Biographie zugeordnete "soziale Rolle" innerhalb der Gruppe?
-
Physisches Verhalten - wie geht es der Betroffenen zum Zeitpunkt der Gruppenvalidation bzw. was verändert sich?
In Bezug auf den Augenkontakt der Frauen untereinander kann Folgendes ausgesagt werden:
Zu Beginn der Gruppenvalidation halten die Frauen oft ihre Augen geschlossen, oder "schweifen" mit ihrem Blick in die Ferne. Andere halten Augenkontakt mit den Teilnehmerinnen auf der gegenüberliegenden Seite des Kreises. Dabei hat man den Eindruck, dass sie sich gegenseitig wahrnehmen. Es kommt aber kaum zu sichtbaren, emotionalen Kontakten. Erst beim Begrüßungsritual, wo ich die Teilnehmerinnen unterstütze, sich untereinander mit Händedruck oder einem Winken zu begrüßen, kommt es zu Augenkontakt mit emotionaler und verbaler Beteiligung. Je nach Tagesverfassung und Energie innerhalb der Gruppe, bleibt dieser Kontakt während der Stunde gut erhalten. Besonders wachsam ist er dann, wenn die Teilnehmerinnen das Gefühl der Gruppenzugehörigkeit erleben. Dies ist vor allem dann, wenn sie ihre persönliche Erfahrungen in die Gruppe einbringen können und dabei Wertschätzung erfahren, beim gemeinsamen Singen, bei der Aktivitätsrunde wie z. B. beim Würfel zu werfen, beim Zuprosten während des Jauseteils, oder wenn die Teilnehmerinnen ihre sozialen Rollen übernehmen. Interessant ist zu sehen, wie die Teilnehmerinnen beim Würfel werfen, fürsorglich miteinander umgehen. Achtsam beobachten sie, dass alle ins Spiel einbezogen sind. Mit Augenkontakt bestätigen sich die Frauen dabei gegenseitig und vermitteln einander Wertschätzung. Sobald aber die Bewohnerinnen müde werden und die Energie abnimmt, geht der Augenkontakt verloren.
Einen großen Einfluss auf die Aufnahme bzw. Aufrechterhaltung des Augenkontakts haben meiner Erfahrung nach auch die Lautstärke und Tonlage der Stimme sowie Berührungen. In der Gruppensitzung erlebe immer wieder, wie eine einfühlsame, ruhige Stimme in Verbindung mit angenehmer Berührung den Menschen mit Demenz wieder neugierig macht, die Umgebung mit seinen Augen wieder wahrzunehmen.
Auf die verbale Sprache der Frauen hat die Gruppenvalidation eine besondere Auswirkung. Wie bereits im Kapitel 6. beschrieben, ist die Art der Gesprächstechnik und die Themenauswahl von großer Bedeutung. Der Zugang zu den Frauen muss auf der "emotionale Ebene" erfolgen. Dadurch gelingt es ihnen, ihre Grundgefühle, Bedürfnisse und Erinnerungen auszudrücken.
Neben der Themenauswahl hat auch die Umgebung einen wesentlichen Einfluss auf die Sprache. Die Bewohnerinnen brauchen das Gefühl der Vertrautheit, Sicherheit, Geborgenheit und der Wertschätzung. Gruppenvalidation vermittelt diese Gefühle. Erst wenn die Frauen diese erfahren, beginnen sie vermehrt zu sprechen. Die Sprache beschränkt sich dabei auf kurze Sätze und der Inhalt bezieht sich fast ausschließlich auf die Vergangenheit. Vielfach gelingt es den Frauen nicht mehr, einen Satz zu Ende zu sprechen und sie bleiben an einer Stelle "verhaftet". Hier liegt meiner Meinung nach die "Kunst" der verbalen Kommunikation mit desorientierten Menschen. Die Gruppenleiterin muss in dieser Situation über ein hohes Maß von Sensibilität und Empathie verfügen. Sie muss das Gesagte der Betroffenen aufgreifen, den Sinn der Aussage interpretieren, in die Worte der Bewohnerin kleiden und mit Wertschätzung wieder in die Gruppe einbringen. So erfährt die Teilnehmerin, dass sie verstanden wird, und ihre Aussage für alle Beteiligten wichtig ist. Anstelle von Beschämung erfährt die Person Wertschätzung. Diese Form der Begleitung ermöglicht den Frauen untereinander Kontakt aufzunehmen. Während sie auf der Station meist nicht mehr sprechen, kommt es hier zur menschlicher Begegnung, zur Interaktion. Am meisten berührt mich, wie die Menschen innerhalb der Gruppe wieder emotional "aufleben". Sie drücken ihre Erfahrungen, ihre Erinnerungen untereinander aus und schätzen sich gegenseitig. Die Gefühle dabei werden vor allem über die Tonlage der Stimme ausgedrückt und die Teilnehmerinnen gehen sensibel mit Augenkontakt, Zuhorchen oder mit verbaler Bestätigung darauf ein. Ich habe in keiner meiner Sitzungen jemals Gefühle des Neides, der Missgunst oder der Geringschätzung erlebt. Im Gegenteil, diese Frauen drücken in ihrer einfachen Sprache oft den Sinn des Lebens aus.
Wie bereits im Kapitel 7.4.4.1 erörtert, hat Musik eine besondere Auswirkung auf Menschen mit Demenz. Das Singen von bekannten Heimatliedern bringt die verbale Sprache der Frauen besonders zu Tage. Auch eine Bewohnerin, die kaum mehr spricht, stimmt bei einem vertrauten Lied sofort ein. Durch das Singen werden die Teilnehmerinnen emotional berührt und erhalten dabei Energie. Dies ermöglicht ihnen, ihre Gefühle, Erinnerungen und Erfahrungen sprachlich wieder auszudrücken.
Lächeln und Lachen ist eine Form der menschlichen Begegnung und auch demente Menschen lächeln bzw. können herzhaft lachen. Da sie aber vielfach nicht jene Umgebung erfahren, die sie für sich benötigen, ziehen sie sich zurück und lächeln immer seltener. Zurück bleibt ein scheinbar, emotionsloses Gesicht. Lebt der Demenzkranke in einer Atmosphäre des Wohlbefindens, in der auch Humor Platz hat, so erlebt man sehr wohl, dass der Betroffene über seine eigenen Unzuänglichkeiten, bzw. auch über andere lachen kann.
Zu Beginn der Gruppenvalidation wirken, mit Ausnahme einer Teilnehmerin, die Gesichter der Frauen vielfach ausdruckslos. Doch bereits beim Begrüßungsritual, dem Händereichen, schenken sie einander ein Lächeln und drücken die Freude über die Begegnung auch verbal aus. Dieses gegenseitige Anlächeln führt zu einer spürbaren positiven Atmosphäre innerhalb der Gruppe und wirkt sich auf die einzelnen Teilnehmerinnen aus.
Oft antworten die Frauen mit einem Lächeln, wenn ich sie mit warmer, fürsorglicher Stimme anspreche. Wenn ich sie bitte, mir bei meiner Arbeit zu helfen, wenn ich sie frage, ob sie wieder bereit wären, ihre sozialen Rollen zu übernehmen bzw. wenn ich mich für diese bedanke. Bei Lob, Wertschätzung und Anerkennung antworten sie fast ausschließlich mit einem Lächeln. Auch im Musikteil kommt es vermehrt zum Lächeln. Im Aktivteil (z. B. beim Zuwerfen des Würfels) steigert sich das Lächeln oft zu einem herzhaften Lachen. Lachen innerhalb der Gruppe wird auch dann ausgelöst, wenn ich über meine eigenen Fehler lachen kann. Dieses befeiende Lachen wirkt sich besonders positiv auf die Damen aus.
Interessant war auch die Erfahrung, dass die Frauen sehr fürsorglich und vermehrt mit Lächeln bzw. Lachen reagierten, wenn mein Gruppenassistent "Honey" anwesend war. Ich führe dies einerseits auf das Geschlecht zurück. Da in den Altenwohnheimen der Anteil der Frauen wesentlicher höher ist als der Männer und die Betreuungspersonen vorwiegend weiblich sind, haben die Frauen nur noch wenig Kontakt mit Männern. Honey ist ein Mann, der selber viel lächelt und lacht. Ich denke, es hat eine andere Auswirkung auf die Befindlichkeit der Frauen, wenn sie ein Mann anlächelt, als wenn dies eine Frau tut. Anderseits führe ich es auf seine Jugend zurück. Für die Bewohnerinnen ist Honey ein junger, liebenwürdiger Bub, dem sie gute Ratschläge fürs Leben mitgeben können. Dieses Helfenkönnen wirkt sich besonders auf das Wohlbefinden aus und die Frauen drücken es mit einem Lächeln aus.
Zum Lächeln kommt es aber auch dann, wenn die Bewohnerinnen unsicher sind. Die Unsicherheit muss sofort als solche erkannt werden und es muss entsprechend auf die Situation eingegangen werden. Menschen mit Demenz dürfen nicht verlacht, lächerlich gemacht werden oder gar beschämt werden.
Lachen hat eine Auswirkung auf das Wohlbefinden und die Lebensqualität von Menschen mit Demenz und muss daher in der Betreuung und Pflege einen besonderen Stellenwert haben.
Wie bereit in den Kaptitel 4.5.5, 6.10.3.1, 7.3.3 und 7.3.4 ist eine fürsorgliche, warme Stimme und der Einsatz von Berührung ein wesentlicher Aspekt, um mit Menschen im mittleren und fortgeschrittenen Stadium der Demenz in Beziehung zu treten. Es entsteht dabei eine "spürbare" Verbindung und schafft "emotionale Nähe", auf die sich der Mensch einlassen kann.
Wirsing schreibt in Bezug auf Berührung Folgendes: "Die Berührung ist eine Urerfahrung von uns Menschen, schon im Mutterleib nehmen wir mit unserer Haut Kontakt zur Mutter auf und lebenslang gehört unsere Sehnsucht auch körperlichem Kontakt. Selbst wenn ein Mensch nicht mehr ‚ansprechbar' zu sein scheint, dann heißt das nicht, dass er nicht mehr ‚merkt' oder wahrnimmt. Er spürt sehr wohl noch, was ihm die Hände der Altenpflegerin ‚sagen' und hört den Klang ihrer Stimme." (Wirsing 2000, S. 3).
Ich möchte noch einmal darauf hinweisen, dass vor allem die Qualität der Berührung von Bedeutung ist. Die Pflege- und Betreuungspersonen müssen wissen, welche Berührungen dem Betroffenen gut tun und wie viel Nähe und Distanz dabei notwendig ist.
Die Gruppenvalidation zeigt auf, dass Berührung ein wesentlicher Faktor ist, um mit den Teilnehmerinnen selbst in Kontakt zu kommen, bzw. sie untereinander in Beziehung treten. Das Ritual des Händereichens hat hier eine besondere Bedeutung. Mit meiner Unterstützung kommt es zu Kontakt und sie nehmen auch körperliche Auffälligkeiten bei den anderen Teilnehmerinnen wahr. Diese gegenseitige Begegnung erweckt Freude und wirkt sich auf das Wohlbefinden der Frauen aus. Um die Aufmerksamkeit der Teilnehmerinnen immer wieder zu herzuholen bzw. sie zu erhöhen, brauchen sie bei persönlicher Ansprache Berührung. Die Vermittlung von Anerkennung, Lob und Bestätigung ihrer Aussagen in Verbindung mit Berührung, wirkt sich besonders auf das Wohlergehen der Bewohnerinnen aus und zeigt sich meist mit einem Lächeln. Berührungen sind vor allem auch wichtig, wenn sie sich verbal ausdrücken und dabei "stecken" bleiben. Hier kann eine einfühlsame Berührung und Zusammenfassung der Aussage der Betroffenen helfen, den Gedankengang weiter auszudrücken, bzw. eine beschämende Situation zu vermeiden. Über Berührung gelingt es den Frauen auch ihre Erinnerungen und Bedürfnisse auszudrücken. Besonders in Situationen, die mit Gefühlen der Traurigkeit, Einsamkeit, Hoffnungslosigkeit oder Überforderung einhergehen, hat meiner Meinung nach Berührung eine "heilende" Wirkung. Mit einer Berührung, einer Umarmung getröstet zu werden, kann das Gefühl des Verstandenwerdens, der Geborgenheit, des Nicht-alleine-Seins, der Sicherheit und des Schutzes vermittelt werden.
Körperliche und emotionale Nähe haben eine besondere Auswirkung auf die Stabilisierung der Identität und führen zu Wohlbefinden und heben die Lebensqualität von Menschen im mittleren und fortgeschrittenen Stadium der Demenz.
In den Abschnitten 6.11.2, 6.12.2 und 6.12.3 wurden die sozialen Rollen innerhalb der Gruppenvalidation von mir näher erläutert. Die Ausübung der Aufgaben, bei denen die Frauen meist sehr aufmerksam und konzentriert sind, gibt ihnen das Gefühl gebraucht zu werden, bzw. etwas für die Gruppe zu leisten. Dabei erfahren sie Anerkennung und das Gefühl der Wertschätzung durch die Gruppenmitglieder. Entscheidend ist, dass die Frauen ihre Rollen gerne übernehmen und nicht überfordert werden. Da die Bewohnerinnen in ihren Leistungen immer wieder große Tageschwankungen aufweisen, müssen diese von der Gruppenleiterin rasch wahrgenommen werden. Ansonsten kommt es zur Überforderung und Beschämung der Person. Durch einfühlsame Unterstützung der Leiterin gelingt es den Frauen, ihre Aufgaben trotzdem auszuführen. Manchmal wird zu Beginn der Gruppenvalidation die Übernahme der Rollen von einzelnen Teilnehmerinnen abgelehnt. Ich führe dies vor allem darauf zurück, dass die Bewohnerinnen zu diesem Zeitpunkt noch wenig Energie besitzen und sich evtl. überfordert fühlen. Nimmt die Energie im Laufe der Sitzung zu, übernehmen sie ihre Aufgaben meistens wieder.
Meiner Ansicht nach erhalten die Bewohnerinnen hier das Gefühl der sozialen Anerkennung am stärksten. Wichtig für andere zu sein, etwas geleistet zu haben, ist ein menschliches Grundbedürfnis und sichert Status, Selbstwertgefühl und Identität. Dies zeigt sich darin, dass die Bewohnerinnen ruhiger und zufriedener wirken, oft lächeln oder lachen, sich untereinander helfen und miteinander in Kontakt kommen.
Wie bereits im Kapitel 4.4.2 und 4.4.3 dargestellt, kommt es im Laufe der Erkrankung zu Störungen der Bewegungsabläufe und der Mobilität, bis hin zur völligen Bettlägerigkeit. Da die Gefahr von Stürzen mit der Erkrankung zunehmen, bzw. die Menschen zu schwach sind, auf ihren Beinen zu stehen, benötigen sie einen Rollstuhl.
Vier Damen der Gruppenvalidation sitzen - wie beschrieben - in einem Rollstuhl. Zwei Frauen sind noch mobil. Die Muskulatur der Rollstuhlfahrerinnen ist eher schwach. Daher ist der Oberkörper oft in sich zusammen gesunken. Eine Bewohnerin leidet zusätzlich an den Folgen eines Schlaganfalls und hat eine unvollständige Lähmung im rechten Arm und Bein.
Da die Fußstützen der Rollstühle meine Bewegung einschränken, (ich muss immer wieder Hautkontakt mit den Bewohnerinnen aufnehmen) und die Seitenlehnen das gegenseitige Händehalten behindert, setze ich die Rollstuhlfahrerinnen auf einen Sessel um. Das Umsetzen bewirkt, dass der Oberkörper gerader gehalten wird. Ich führe dies darauf zurück, dass sich die Bewohnerinnen auf der härteren Unterlage stärker wahrnehmen.
Im Laufe der Gruppenvalidation verändert sich das körperliche Verhalten meist deutlich. Zu Beginn der Einheit wirken die Frauen oft müde und in sich gekehrt. Durch die bewusste Abfolge der Gruppeneinheit, kommt es zum Energieaufbau und dies zeigt sich ich in Form von vermehrten Körperbewegungen. Manchmal ist der Energieaufbau nicht möglich bzw. kann nur kurz aufrechterhalten werden. Dies ist vor allem dann, wenn die Bewohnerin z. B. in der Nacht unruhig war, oder schlecht geschlafen hat, wenn Schlafmittel abgeändert oder zu spät verabreicht wurden, wann körperliche Beschwerden wie z. B. Schmerzen auftraten oder die Morgentoilette in Form eines Vollbades durchgeführt wurde. Diese Faktoren wirken sich negativ auf die Tagesverfassung und Energie aus.
Das körperliche Verhalten verändert sich stark im Singteil. Musik hat Rhythmus, berührt emotional und löst Bewegungen aus. Die Arme werden von den Bewohnerinnen beim Singen entweder leicht mitgeschwungen oder der Oberkörper mitbewegt. Eine Teilnehmerin schwingt den Takt mit dem Zeigefinger mit. Beim Abschlusslied, "Das Wandern ist des Müllers Lust", heben und senken die Frauen bereits ihre Füße mit. Auch im Aktivteil ist eine deutliche körperliche Veränderung sichtbar. Das gegenseitige Zuwerfen des Würfels macht den Teilnehmerinnen Spaß, es wird gelacht und gibt Energie. Die Bewegungen werden schneller und die Bewohnerinnen geschickter. Hier muss von mir sehr darauf geachtet werden, dass es zu keiner Überforderung kommt.
Auch scheinbar "verloren gegangene" Ressourcen werden wieder entdeckt. Im Laufe der Zeit, setzte z. B. die Dame mit Schlaganfall ihren rechten Arm immer mehr ein. Zunächst konnte sie mit meiner Unterstützung die Bewohnerinnen links und rechts von ihr, mit Händedruck begrüßen. Bei einer Sitzung probierte sie, ein Keks mit der rechten Hand zu nehmen. Dies gelang ihr auch tatsächlich. Beim Würfelzuwerfen versuchte sie, diesen mit beiden Händen weiterzureichen. Bei guter Tagesverfassung gelang es ihr sogar, den Würfel mit etwas Schwung zu werfen. Dies brachte der Frau Lob und Anerkennung von der Gruppe und wirkte sich auf ihre Befindlichkeit besonders positiv aus. Ihr Lächeln und Lachen verstärkten sich und ihre Wortaussagen nahmen zu. Den Arm, bzw. die Hand wieder vermehrt einzusetzen, beschränkte sich schließlich nicht nur auf die Gruppenvalidation. Pflege- und Betreuungspersonen teilten mir mit, dass sie den Arm nun auch vermehrt im Alltag einsetzt.
Gruppenvalidation zeigt auf, dass Menschen mit Demenz im mittleren und fortgeschrittenen Stadium vor allem Bezugpersonen brauchen, die für sie ein Umfeld schaffen, in dem sie wieder in Kontakt und Interaktion treten können. Die empathische Haltung der Gruppenleiterin, deren einfühlsame Berührungen, ihre Art der Fragestellung sowie die Vergabe von Rollen, die die Personen noch bewältigen können, ermöglichen dem Menschen, aus ihrem Rückzug herauszutreten und wieder soziale Kontakte aufzunehmen. Die soziale Verbundenheit wirkt sich positiv auf die Aufrechterhaltung von Identität und Status aus, gibt Sicherheit und Geborgenheit, führt zu Vertrautheit und Wohlbefinden und erhöht die Lebensqualität.
Die Betreuung und Pflege von Menschen mit Demenz im mittleren und fortgeschrittenen Stadium umfasst ein vielschichtiges Feld und stellt vor allem ein soziales Problem dar. Nicht die Erkrankung selbst, sondern die gestörte Interaktion zwischen dem Betroffenen und dem sozialen Umfeld ist das Hauptproblem. Aus diesem Grund kommt den Milieustrukturen und der Interaktion zwischen Bewohnern und Betreuungspersonen eine besondere Bedeutung zu, in der die Person mit dementieller Erkrankung im Mittelpunkt stehen muss.
Von der Gesellschaft muss eine Kultur geschaffen werden, in der der Mensch nicht pathologisiert wird und sein Verhalten als störend erlebt wird. Es gilt, dieses als Bewältigungsstrategie und Ausdrucksform seiner Kommunikations-möglichkeiten wahrzunehmen, indem er versucht, seine Grundbedürfnisse und Wünsche auszudrücken. Betreuungs- und Pflegekräfte müssen sie empathisch wahrnehmen und befriedigen. So kann dem Betroffenen relatives Wohlbefinden vermittelt werden.
Die Erkrankung "Demenz" bedroht vor allem die Identität und das Personsein des Menschen. In der Betreuung und Pflege müssen daher alle Bemühungen darauf ausgerichtet sein, diese vor dem "Versinken" zu bewahren. Damit dies gelingt, braucht der Betroffene vor allem soziale Beziehungen die von Sicherheit, Vertrautheit, Geborgenheit, Empathie und Wertschätzung geprägt sind. Da das "In-Beziehung-Treten" meist über die Verstandesebene nicht mehr möglich ist, bedarf es vor allem Konzepte die die Emotionalität des Menschen berühren. Wertschätzende Kommunikation wie Validation, Basale Stimulation, Wahrnehmende Pflege, Snoezelen, Spiritualität, Humor usw. bieten die Möglichkeit der Begegnung und Begleitung, vorausgesetzt, die Pflegekräfte kennen die Lebensgeschichte des Bewohners und bringen sie mit den Konzepten in Verbindung. So kann dem Betroffenen ein hohes Maß an Wohlbefinden vermittelt werden.
Die Berücksichtigung dieser Aspekte in der Betreuung und Pflege erhöht dem Menschen mit Demenz in einem Altenwohnheim die Lebensqualität. Es gilt daher sie vermehrt in die Pflegepraxis umzusetzen. Dazu braucht es entsprechende Rahmenbedingungen.
Die Aus- Fort- und Weiterbildung von Pflege- und Betreuungspersonen muss in diesem Bereich erweitert werden. Die Pflegekräfte müssen vermehrt über die Lebenswelt von Menschen mit Demenz Bescheid wissen und die daraus resultierenden Betreuungs- und Pflegeintentionen kennen. Die Wissenschaft kann hier einen wesentlichen Beitrag leisten. Das Augenmerk von der empirischen Datenerhebung zur Häufigkeit der Demenzerkrankung, der Erhebung von medizinischen Befunden muss sich auf die Lebenswelt der Menschen richten. Sie muss sich z. B. auf die Bereiche, wie der Betroffene die Krankheit erlebt, welche Bedürfnisse er hat, welche Form der Unterstützung notwendig ist, wie Wohlbefinden und Lebensqualität erhöht werden kann, die Sichtweise der professionell Pflegenden, usw. beziehen. Die Ergebnisse müssen von Pflegewissenschaftlerinnen in entsprechende Pflegekonzepte umgesetzt werden und in der Ausbildung vermittelt werden. Es gilt hier dem Menschen einen Lebensabschnitt zu gestalten, der nicht nur von Versorgung, sondern vor allem von Würde und Lebensqualität geprägt ist.
Damit die Mitarbeiterinnen und Mitarbeiter dies gewährleisten können und dabei selbst nicht überfordert werden, braucht es einen entsprechenden Personalschlüssel und die Möglichkeit der Reflexion ihrer Arbeit. Gesellschaft und Politik sind hier gefordert, entsprechende Ressourcen zu schaffen.
Gelingt dies, so muss Leben mit Demenz kein Unglück sein, denn hier kommt es zu Ich - Du - Begegnungen.
Bundesministerium für Umwelt, Jugend und Familie, Kompetenzzentrum für Senioren- und Bevölkerungspolitik: Ältere Menschen - Neue Perspektiven. Österreichischer Bericht zur Lebenssituation älterer Menschen. Wien, 1999
Böhm-Peterla, E. / Huber, E.: Alzheimer-Betreuung - die unbedankte Zuwendung. Rat und Hilfe für den Umgang mit Alzheimer Patienten. Verlag: Mensch im Lebenszyclus. Verein zur Bewältigung von Lebenskrisen. Bundesministerium für Umwelt, Jugend und Familie, Wien, 1998
Brod, M. / Steward, A. / Sands, L. / Walton, P.: Conceptualization and measurement of quality of life in dementia: The Dementia Quality of Life Instrument (DQuality of Life). The Gerontologist, 1999
Buber, M.: Das Dialogische Prinzip. 7. Auflage. Lambert Schneider Verlag, Gerlingen, 1994
De-Klerk-Rubin, V.: Ziele der Validationsgruppe. Unterlagen zur Ausbildung in Gruppenvalidation, 2006
Dilling, H. / Mombour, W. / Schmidt, M. H.: Internationale Klassifikation psychischer Störungen. 2. Auflage. Hans Huber Verlag, Bern, 1993
Dörner, K. / Plog, U. / Teller, C. / Wendt, F.: Irren ist menschlich. Lehrbuch der Psychiatrie und Psychotherapie. 2. korrigierte Auflage. Psychiatrie Verlag, Bonn, 2004
Feil, N.: Validation / Ein Weg zum Verständnis verwirrter alter Menschen. 7. Auflage.Ernst Reinhardt Verlag, München, 2002
Feil, N. / De Klerk Rubin, V.: Validation. Ein Weg zum Verständnis verwirrter alter Menschen. 8. Auflage. Ernst Reinhardt Verlag, München, 2005
Frühwald, T. / Gatterer, G.: Demenz - Geißel des Alters. Norka Verlag, Klosterneuburg, 2003
Held, C. / Ermini-Fünfschilling, D.: Das dementengerechte Heim. Lebensraum, Betreuung und Pflege für Menschen mit leichter, mittelschwerer und schwerer Alzheimerkrankheit. S. Karger AG, Basel, 2004
Hillman, J.: Vom Sinn des langen Lebens. 2. Auflage. Kösel-Verlag GmbH & Co, München, 2001
Juchli, L.: Pflege - Praxis und Theorie der Gesundheits- und Krankenpflege. 8. Auflage. Thieme Verlag, Stuttgart, 1997
Kitwood, T.: Demenz. Der person-zentrierte Ansatz im Umgang mit verwirrten Menschen. 3. erweiterte Auflage. Deutschsprachige Ausgabe: Müller-Hergl, Ch., Hans Huber Verlag, Bern, 2004
Koch-Straube, U.: Fremde Welt Pflegeheim. Eine ethnologische Studie. Hans Huber Verlag, Bern, 1997
Köther, I. / Gnamm, E.: Altenpflege in Ausbildung und Praxis. Thieme Verlag, Stuttgart, 2005
Lamnek, S.: Qualitative Sozialforschung. Band 1 Methodologie. 3. korrigierte Auflage. Beltz, Psychologieverlags Union, Weinheim, 1995
Lind, S.: Demenzkranke Menschen pflegen. Hans Huber Verlag, Bern, 2003
Mace, N. / Rabins, P.: Der 36 Stunden Tag. 4. Auflage. Hans Huber Verlag, Bern, 1996
Mannoni, M.: Das zurückgebliebene Kind und seine Mutter. Walter Verlag, Ollen, 1982
Mistlbacher, E.: Wahrnehmende Pflege und Betreuung alter und kranker Menschen sowie
Menschen mit Behinderung. Informationsbroschüre: Institut zur Förderung der Wahrnehmenden Pflege und Betreuung, Linz
Morton, I.: Die Würde wahren. Personzentrierte Ansätze in der Betreuung von Menschen mit Demenz. J. G. Cotta`sche Buchhandlung, Nachfolger GmbH, Stuttgart, 2002
Neander, K-D.: Musik und Pflege. Urban & Fischer Verlag, München, 1999
Niedecken, D.: Namenlos. Geistig Behinderte verstehen. 3. überarbeitete Auflage.Luchterhand Verlag, Berlin, 1998
Niebergall, C.: Eine neue Kultur des Umgangs mit Verwirrtheit. Österreichische Pflegezeitschrift 11/02, Hrg. und Verleger Österreichischer Gesundheits- und Krankenpflegeverband, Wien, 2002
Niebergall, C.: Validation® im 21. Jahrhundert. Festschrift zum 70. Geburtstag von Naomi Feil. Tertianum ZfP. Kronenhof Berlingen, 2002
Nydal, P.: Handbuch zur Basalen Stimulation in der Intensivpflege. 1995, Beziehbar bei Nydal Peter, 24105 Kiel, Feldstr. 14
Pfizer - Med.: Alzheimer. Krankheit / Sie sind nicht alleine. Pfizer - Med. - Information. Verlag, Wien, 1999
Petzold, H. G.: Mit alten Menschen arbeiten. Konzepte und Methoden sozialgerontologischer Praxis Teil 1. Verlag Pfeiffer bei Klett-Cotta, Stuttgart, 2004
Schmitz-Scherzer, R.: Validation® im 21. Jahrhundert. Festschrift zum 70. Geburtstag von Naomi Feil. Tertiianum ZfP. Kronenhof Berlingen, 2002
Sacks, O.: Der Mann, der seine Frau mit einem Hut verwechselte. Rowohlt Taschenbuch Verlag GmbH, Reinbek bei Hamburg, 1990
Saß, H. / Wittchen, H-U. / Zaudig, M.: Diagnostisches und Statistisches Manual Psychischer Störungen. 2. Auflage. Hofgrefe Verlag, Göttingen, 1998
Seifert, M.: Lebensqualität. Eine Studie zur Lebenssituation von Menschen mit schwerer Behinderung im Heim. Bundesvereinigung Lebenshilfe für Menschen mit geistiger Behinderung e.V. Marburg, 2002
Singer, P.: Praktische Ethik. 2. revidierte und erweiterte Auflage. Philipp Reclam jun., Stuttgart, 1994
Sinason, V.: Geistige Behinderung und Grundlagen menschlichen Seins. Luchterhand Verlag, Berlin, 2000
Scharb, B.: Spezielle validierende Pflege. 2. Auflage. Springer Verlag, Wien, 2001
Tackenberg, P. / Abt-Zegelin, A.: Demenz und Pflege. Eine interdisziplinäre Betrachtung. 2. Auflage. Mabuse Verlag, Frankfurt, 2000
Tiroler Tageszeitung Nr. 132-IA: Auf Österreich rollt eine Demenzwelle zu. Jahrgang 61, 10. Juni 2005
Trilling, A. / Bruce, E. / Hodgson, S. / Schweitzer, P.: Erinnerungen pflegen. Unterstützung und Entlastung für Pflegende Menschen mit Demenz. Vincentz Verlag, Hannover, 2001
Wächtler, C.: Demenz - Frühzeitig erkennen, aktiv behandeln - Betroffene und Angehörige effektiv unterstützen. 2. Auflage. Thieme Verlag, Stuttgart, 2003
Weidenfelder, M.: Mit dem Vergessen leben: Demenz. Kreuz Verlag, Stuttgart, 2004
Weiss-Faßbinder, S. / Lust, A.: Gesundheits- und Krankenpflegegesetz - GuKG. 4. Auflage. Manzsche Verlags- und Universitätsbuchhandlung, Wien, 2004
Wirsing, K.: Psychologisches Grundwissen für Altenpflegeberufe. Ein praktisches Lehrbuch.5. Auflage. Beltz - Psychologie Verlags Union, Weinheim, 2000
Zimber, A. / Weyerer, S.: Arbeitsbelastung in der Altenpflege. Hofgrefe-Verlag, Göttingen, 1999
|
Hosp Christine geb. Metzler |
|
|
Geboren am |
15.Februar 1958 in Schwarzenberg / Vorarlberg |
|
Zwei Kinder: |
Caroline, geb. 1989 und Sebastian, geb. 1991 |
|
1964 - 1972 |
Volksschule Schwarzenberg / Vorarlberg |
|
1972 - 1973 |
Bundeslehr- und Versuchsanstalt für Textilindustrie in Dornbirn |
|
1973 - 1974 |
Hauswirtschaftliche Berufsschule in Dornbirn |
|
1974 - 1977 |
Ausbildung mit Abschluss in der Allgemeinen Krankenpflege - Diplomierte Krankenschwester - Allgemeine Krankenpflegeschule Innsbruck |
|
1977 - 1984 |
Ausübung des Berufes der Dipl. Krankenschwester an der Universitätsklinik Innsbruck / Abteilung Unfall Ambulanz |
|
1984 - 1989 |
Unterrichtstätigkeit an der Krankenpflegeschule Innsbruck |
|
1986 - 1988 |
Allgemeiner Hochschullehrgang für das lehrende Krankenpflegepersonal in Mödling / Wien - Akademisch geprüfte Lehrerin für Gesundheits- und Krankenpflege |
|
1989 - 1983 |
Karenz |
|
1983 - 1996 |
Unterrichtstätigkeit im Rahmen von Werkverträgen - TILAK Innsbruck und Rettung Innsbruck |
|
1995 - 1996 |
Ablegung der Studienberechtigungsprüfung für die Studienrichtung - Pädagogik/ Gewählte Fächer |
|
1996 |
Beginn des Studiums - Pädagogik / Gewählte Fächer |
|
1996 |
Lehrtätigkeit als Lehrerin für Gesundheits- und Krankenpflege und stellvertretende Direktorin der Pflegehilfeausbildung am Bildungszentrum für Sozialberufe der Caritas Innsbruck |
|
1997 - 1998 |
Abschluss der Ausbildung zur Validations-Anwenderin |
|
2005 - 2006 |
Abschluss der Ausbildung zur Validations-Gruppenleiterin |
|
2006 |
In Ausbildung zur Validations-Lehrerin |
DANKE
Herrn Prof. Dr. Volker Schönwiese, der mich bestärkte, meine Erfahrungen in die Arbeit einzubringen und mich zu Kritik und Reflexion ermutigte.
Meinen Kindern Caroline und Sebastian, die mir den Freiraum für das Studium ermöglichten.
Meinen FreundInnen und KollegInnen, die mich immer wieder motivierten und mein Durchhaltevermögen unterstützten.
Quelle:
Christine Hosp: SOZIALE DIMENSIONEN DER DEMENZ
Welches soziale Umfeld brauchen Menschen im mittleren und fortgeschrittenen Stadium der Demenzerkrankung für ihre Lebensqualität in einem Altenwohnheim?
Diplomarbeit zur Erlangung des akademischen Grades einer Magistra der Philosophie an der Geisteswissenschaftlichen Fakultät der Leopold-Franzens-Universität Innsbruck. eingereicht bei A.Univ. Prof. Dr. Volker Schönwiese an der Fakultät für Bildungswissenschaften. Innsbruck, November 2006
bidok - Volltextbibliothek. Wiederveröffentlichung im Internet
Stand: 06.02.2007
